Medicinsk ekspert af artiklen
Nye publikationer
Væske i hjertesækken: hvad det betyder, acceptable normer
Sidst revideret: 12.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
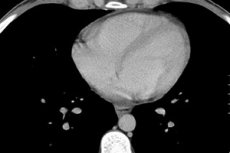
Hjertet er vores livsmotor, hvis arbejde afhænger af mange faktorer, herunder biologiske interne processer. Nogle gange er årsagen til smerte og ubehag i hjerteområdet væske i hjertesækken, som omgiver hjertet fra alle sider. Og årsagen til utilpasheden er kompression af hjertet af væske eller en inflammatorisk proces lokaliseret i myokardiets eller hjertesækkens væv.
Epidemiologi
Ifølge statistikker er omkring 45% af alle tilfælde af perikarditis af viral natur, og behandlingen af disse prioriteres ved at øge immuniteten (vitaminer, immunstimulerende midler), mens bakterier, som antibiotika anvendes til bekæmpelse af, kun forårsager inflammatoriske processer i perikardiet i 15% af tilfældene af sygdommen. De sjældneste typer af patologi er svampe- og parasitisk perikarditis.
Årsager Perikardievæske
Lad os forsøge at forstå specifikt, hvilke tilstande og patologier der kan fremkalde en stigning i væskemængden i perikardiet, som nu ikke betragtes som et smøremiddel under hjertefriktion, men som en livstruende faktor.
Den mest almindelige årsag til ikke-inflammatorisk væskeophobning i perikardiet anses for at være ødematøst syndrom. Dette er ikke en sygdom, men et symptom, der kan ledsage følgende patologiske og ikke-patologiske processer:
- medfødt diverticulitis i venstre hjertekammer,
- hjertesvigt,
- patologier i udskillelsessystemet, og især nyrerne,
- en lidelse, hvor der er direkte forbindelse mellem de to lag i hjertesækken,
- mangeltilstande såsom anæmi,
- kroppens udmattelsestilstand,
- mediastinale tumorer, myxødem,
- metaboliske forstyrrelser i kroppens væv,
- forskellige inflammatoriske patologier,
- skader ledsaget af hævelse af væv,
- allergiske reaktioner.
Nogle gange kan udviklingen af hydroperikardium ses som en konsekvens af indtagelse af vasodilatorer eller en komplikation af strålebehandling.
Risikofaktorer
Graviditet og alderdom kan betragtes som risikofaktorer for udvikling af patologi.
De mest almindelige årsager til den inflammatoriske proces i perikardiet ( perikarditis ) anses for at være tuberkulose og reumatisk organskade. Vi taler om en infektiøs-allergisk reaktion, som følge heraf dannes en stor mængde ekssudat.
Risikofaktorer i dette tilfælde kan overvejes:
- bakterielle, virale og svampesygdomme: skarlagensfeber, akutte luftvejsinfektioner, HIV, lungebetændelse, pleuritis, endokarditis, candidiasis osv.
- tilstedeværelsen af parasitter i kroppen ( echinokokinfektion, toxoplasmose osv.)
- allergiske patologier, herunder fødevare- og lægemiddelallergier,
- autoimmune sygdomme ( leddegigt, lupus erythematosus, systemisk sklerodermi, dermatomyositis osv.)
- autoimmune processer ( gigtfeber osv.),
- kronisk hjertesvigt,
- inflammatoriske sygdomme i hjertemembranerne ( myokarditis, endokarditis),
- eventuelle hjerteskader (penetrerende og ikke-penetrerende)
- kræft og strålebehandling,
- medfødte og erhvervede patologier af perikardiel udvikling (tilstedeværelsen af cyster og divertikler i den)
- hæmodynamisk forstyrrelse, ødemsyndrom,
- sygdomme i det endokrine system og stofskifteforstyrrelser ( hjertefedme, glukosestofskifteforstyrrelser og diabetes mellitus, hypothyroidisme ).
Som vi allerede har sagt, kan væske i hjertesækken ophobes som følge af stiksår i hjertet, men den samme situation kan også observeres efter operation på organet som følge af en postoperativ komplikation (inflammation).
Et særligt traume for hjertet er myokardieinfarkt, som også kan forekomme med inflammatoriske komplikationer og fremkalde en stigning i væskeniveauet i perikardiesækken. Det samme kan siges om iskæmiske (nekrotiske) forandringer i hjertets myokardium.
Hvis man ser nærmere efter, kan man se mange sammenhænge i årsagerne til perikarditis og hydroperikardium. I teorien er den anden patologi en type ikke-infektiøs perikarditis, da tilstopning i perikardiet under alle omstændigheder forårsager patologiske processer i det af den inflammatoriske type.
 [ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
[ 10 ], [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ], [ 16 ], [ 17 ]
Patogenese
Det er kendt fra skolens biologi, at vores hjerte er født i en "skjorte". Navnet på denne "skjorte" er hjertesækken, den består af tæt fysiologisk væv og udfører en beskyttende funktion.
Hjertesækken kaldes også perikardiesækken, indeni hvilken hjertet føles behageligt og kan fungere uafbrudt. Perikardiesækken består af to lag (ark): viscerale eller eksterne og parietale (indre), som kan forskydes i forhold til hinanden.
Hjertet, som et mobilt muskelorgan, er i konstant bevægelse (dets vægge trækker sig sammen og pumper blod som en pumpe). Under sådanne forhold, hvis der ikke var et perikardium omkring det, kunne det forskyde sig, hvilket ville føre til knæk af karrene og forstyrrelse af blodcirkulationen.
Derudover beskytter perikardiet hjertet mod udvidelse under tung belastning af organet. Det menes også, at det fungerer som en beskyttende barriere, der forhindrer infektion i at trænge ind i hjertevævet under betændelse i de indre organer.
Men en lige så vigtig funktion af hjertesækken er at forhindre friktion af det meget mobile hjerte mod nærliggende immobile strukturer i brystkassen. Og for at hjertet ikke oplever friktion mod selve hjertesækken og nærliggende organer, er der en lille mængde væske mellem dets lag.
Der er således altid væske i hjertesækken, men normalt bør mængden ifølge forskellige kilder ikke overstige 20-80 ml. Normalt er dette tal begrænset til 30-50 ml, og en stigning i mængden af perikardieeffusion til 60-80 ml betragtes som patologi. Men hvis en person med en sådan mængde fri væske med en let gullig farve føler sig sund og ikke har nogen mistænkelige symptomer, er der ingen grund til bekymring.
Det er en anden sag, om væsken i hjertesækken ophobes i moderate og store mængder. Det kan være 100-300 ml eller 800-900 ml. Når indikatoren er meget høj og når 1 liter, taler vi om en meget livstruende tilstand kaldet hjertetamponade (kompression af hjertet på grund af væskeophobning i hjertesækken).
Men hvor kommer den overskydende væske i hjertesækken fra? Det er tydeligt, at dette er umuligt i en absolut sundhedsmæssig sammenhæng. Væsken i hjertesækken fornyes konstant, absorberes af perikardiallagene, og dens mængde forbliver nogenlunde konstant. En forøgelse af dens volumen er kun mulig i to tilfælde:
- i tilfælde af metaboliske forstyrrelser i perikardvævet, som følge heraf falder absorptionen af transudat,
- tilsætning af inflammatorisk ekssudat til den eksisterende ikke-inflammatoriske væske.
I det første tilfælde taler vi om sygdomme forbundet med hæmodynamiske lidelser, udvikling af ødematøst eller hæmoragisk syndrom, tumorprocesser, hvorved der ophobes en gennemsigtig væske i perikardiets hulrum, som indeholder spor af epitelceller, protein og blodpartikler. Denne patologiske tilstand kaldes normalt hydroperikardium.
Udseendet af inflammatorisk ekssudat er oftest forbundet med indtrængning af infektion i perikardiet gennem blod og lymfe, hvis der allerede var et fokus på purulent inflammation i kroppen. I dette tilfælde taler vi om en infektiøs og inflammatorisk patologi kaldet "perikarditis", som har flere forskellige former.
Men betændelse i hjertesækken kan også være ikke-infektiøs. Dette observeres i tumorprocesser med metastaser i hjerteområdet, når processen spreder sig fra nærliggende væv (for eksempel ved myokarditis), metaboliske forstyrrelser i hjertesækkens væv og traumer i hjertesækken (et slag mod hjerteområdet, et sår, en stikskade).
Symptomer Perikardievæske
Det kliniske billede af perikarditis, hvor overskydende væske ophobes i perikardiet, kan variere afhængigt af årsagen og mængden af transudat/ekssudat. Perikarditis forekommer ikke i sig selv. Det fungerer som en komplikation af patologier eller skader, der allerede er til stede i kroppen, så der er ingen grund til at tale om specifikke symptomer.
Meget ofte har patienten ikke engang mistanke om, at der ophobes væske i hans hjertesækken, dvs. tænker ikke over en sådan årsag til forværringen af helbredet, mistanke om kardiovaskulære patologier, forkølelser og sygdomme i luftvejene, nyresygdomme. Det er med disse problemer, at de henvender sig til terapeuten, men diagnostiske undersøgelser viser, at de opståede symptomer allerede er sene manifestationer af sygdomme, dvs. deres komplikation.
Så hvilke klager kan en patient med øget perikardiel væskevolumen bringe til lægen?
- åndenød både i hvile og under anstrengelse,
- ubehag bag brystbenet, hvilket især mærkes tydeligt, når en person læner sig fremad,
- smerter i hjerteområdet af varierende intensitet, forbundet med tryk på organet, smerten kan udstråle til ryggen, skulderen, nakken, venstre arm,
- trykken for brystet, en knusende følelse,
- åndedrætsbesvær, kvælningsanfald, følelse af mangel på luft,
- ødemsyndrom, som er særligt mærkbart i ansigtet, øvre og nedre ekstremiteter,
- nedsat systolisk og forhøjet venetryk, hævede vener i halsen,
- symptomer på takykardi, arytmi,
- en ikke-produktiv gøende hoste, der ikke bringer lindring,
- hæs stemme,
- øget svedtendens, især på baggrund af tuberkulose,
- forstørret lever og smerter i højre hypokondrium,
- problemer med passage af mad gennem spiserøret på grund af kompression fra det forstørrede hjertesæk,
- hyppige hikke som følge af kompression af den phreniske nerve,
- lyseblå hud på grund af kredsløbsforstyrrelser (kompression af hjertet ved perikardiel effusion og ekssudat fører til en forstyrrelse af dets kontraktile funktion)
- appetitløshed og dertilhørende vægttab.
Det er klart, at patienter kan klage over en forværring af deres almentilstand, svaghed, hovedpine og muskelsmerter, men kun nogle patienter oplever sådanne symptomer. Men feber, forårsaget af en stigning i kropstemperaturen på grund af inflammation, er til stede i de fleste tilfælde af lægesøgning med ubehag forbundet med væskeophobning i hjertesækken, især i tilfælde af infektiøse læsioner. Disse klager kan betragtes som uspecifikke første tegn på inflammation, som efterfølgende får hjertesækken til at flyde over med væske.
Men åndenød, hjertesmerter, udsving i puls og blodtryk kan direkte indikere, at væsken i hjertesækken forstyrrer hjertets arbejde.
Det er vigtigt at forstå, at perikarditis ikke kun kan være infektiøs eller ikke-infektiøs, akut eller kronisk, den har flere varianter, der adskiller sig i deres forløb og mængden af væske i perikardiet.
I den akutte form kan der forekomme tør (også kendt som fibrinøs) og ekssudativ perikarditis. I det første tilfælde siver fibrin fra hjertets serøse membran ud i perikardiet, hvilket skyldes dets overløb med blod. I dette tilfælde findes der kun spor af væske i perikardiet. Ved ekssudativ perikarditis findes der fri væske i perikardiet i store mængder.
Perikardiel effusion kan bestå af halvflydende ekssudat ved inflammatoriske processer og hæmodynamiske lidelser, blodig væske (hæmoragisk perikardium) i tilfælde af sår, tuberkulose eller bristet aneurisme og væske blandet med pus i tilfælde af infektiøse læsioner.
Eksudativ perikarditis kan være langvarig og blive kronisk efter 6 måneder. En lille mængde væske i perikardiet (80-150 ml) forårsager muligvis ikke udtalte symptomer på sygdommen, og patienten kan tro, at han allerede er kommet sig. Men efter et stykke tid kan den inflammatoriske proces under påvirkning af forskellige faktorer intensiveres, og det øgede væskeniveau i perikardiet vil forårsage ubehagelige symptomer, som også er fuldstændig usikre.
Hvis der er ophobet meget væske i hjertesækken, som begynder at komprimere hjertet kraftigt, hvilket resulterer i, at dets arbejde forstyrres, taler vi om hjertetamponade. I dette tilfælde er der utilstrækkelig afslapning af hjertekamrene, og de kan ikke klare at pumpe den nødvendige mængde blod. Alt dette fører til symptomer på akut hjertesvigt:
- alvorlig svaghed, blodtryksfald (kollaps, bevidsthedstab ),
- hyperhidrose (intensiv udskillelse af koldsved),
- stærkt tryk og tyngde i brystet,
- hurtig puls,
- alvorlig åndenød,
- højt venetryk, manifesteret ved en forstørrelse af halsvenen,
- overdreven mental og fysisk ophidselse,
- vejrtrækningen er hurtig, men overfladisk, manglende evne til at tage en dyb indånding,
- fremkomsten af angst, frygt for at dø.
Efter at have lyttet til patienten med et stetoskop, bemærker lægen svage og dæmpede hjertetoner, udseendet af knasende hjerterytme og mislyde i hjertet (observeret i en bestemt position af patientens krop), hvilket er typisk for perikarditis, der forekommer med eller uden hjertetamponade.
Perikardievæske hos børn
Så mærkeligt som det kan lyde, kan overskydende væske i perikardiet forekomme selv hos et ufødt barn. En lille ophobning af perikardiel effusion, som en manifestation af en hyperkinetisk reaktion i det kardiovaskulære system, kan indikere udvikling af mild til moderat anæmi. Ved svær anæmi kan mængden af transudat overstige de normale værdier betydeligt, hvilket er et symptom, der truer barnets liv.
Men væske i fosterets hjertesæk kan også dannes som følge af forstyrrelser i udviklingen af væv i venstre hjertekammer. I dette tilfælde er der i den øvre del af hjertet på venstre ventrikelside en fremspring på væggene - et divertikel, som forstyrrer udstrømningen af perikardieeffusion (hydroperikardium). Transudat ophobes mellem perikardielagene og kan efter et stykke tid føre til udvikling af hjertetamponade.
Patologier i udviklingen af fosterhjertet og udseendet af en stor mængde væske omkring det kan detekteres under en ultralydsundersøgelse af den gravide kvinde.
Perikarditis hos et barn kan diagnosticeres i den tidlige barndom. Sygdommen opstår oftest på baggrund af tidligere virusinfektioner, på baggrund af gigt og diffuse (almindelige) bindevævssygdomme. Men uspecifikke former for perikarditis forårsaget af svampeinfektion, forgiftning af kroppen på grund af nyresygdom, vitaminmangel, hormonbehandling osv. er også meget mulige. Hos spædbørn udvikler patologien sig ofte på baggrund af en bakteriel infektion (stafylokokker, streptokokker, meningokokker, pneumokokker og andre typer patogener).
Det er meget vanskeligt at genkende sygdommen hos spædbørn, især hvis vi taler om den tørre form for perikarditis. Akut perikarditis begynder altid med en stigning i kropstemperaturen, hvilket ikke er et specifikt symptom, øget hjertefrekvens og smerter, som kan genkendes ved hyppige episoder med angst og gråd hos babyen.
Ældre børn med en lille mængde væske i hjertesækken vil klage over brystsmerter i venstre side, som forstærkes, når barnet forsøger at tage en dyb indånding. Smerten kan forstærkes, når man ændrer kropsstilling, for eksempel når man bøjer sig ned. Ofte stråler smerten ud til venstre skulder, så klagerne kan lyde præcis sådan her.
Eksudativ (effusiv) perikarditis betragtes som særlig farlig, hvor mængden af væske i perikardiet hurtigt stiger og kan nå kritiske niveauer med udviklingen af hjertetamponade. Hos et spædbarn kan symptomerne på patologien overvejes:
- øget intrakranielt tryk,
- betydelig fyldning af venerne i hånden, albuen og nakken, som bliver tydeligt synlige og håndgribelige, hvilket udelukkes i en tidlig alder,
- udseendet af opkastning,
- svaghed i musklerne i baghovedet,
- svulmende fontanel.
Disse symptomer kan ikke kaldes specifikke, men de er vigtige for at genkende et helbredsproblem hos et barn, der endnu ikke er i stand til at tale om andre symptomer på sygdommen.
Det akutte stadie af perikarditis ekssudativ hos et ældre barn ledsages af åndenød, dumpe smerter i hjerteområdet og forværring af den generelle tilstand. Under smerteanfald forsøger barnet at sidde og bøje sig, idet det vipper hovedet mod brystet.
Følgende symptomer kan forekomme: gøende hoste, hæshed, blodtryksfald, kvalme med opkastning, hikke, mavesmerter. Karakteristisk er udseendet af en paradoksal puls med reduceret fyldning af venerne ved indgangen.
Hvis vi taler om hjertetamponade, er der en stigning i åndenød, en følelse af mangel på luft og frygt, barnets hud bliver meget bleg, og der opstår koldsved. Samtidig bemærkes øget psykomotorisk excitabilitet. Hvis der ikke træffes akutte foranstaltninger, kan barnet dø af akut hjertesvigt.
Kronisk ekssudativ perikarditis af enhver ætiologi hos et barn er karakteriseret ved en forværring af den generelle tilstand og konstant svaghed. Barnet bliver hurtigt træt, har åndenød og ubehag i brystet, især når man bevæger sig, træner og dyrker sport.
Komplikationer og konsekvenser
Overbelastning i perikardiesækken og inflammatoriske processer i den, ledsaget af en stigning i væskemængden i perikardiet, kan ikke forsvinde sporløst og viser sig kun i en forværring af patientens generelle tilstand, forekomsten af åndenød og smerter bag brystbenet.
For det første, når væsken stiger i volumen, presser den i stigende grad på hjertet, hvilket gør det vanskeligt for det at fungere. Og da hjertet er et organ, der er ansvarligt for blodforsyningen til hele kroppen, er svigt i dets arbejde fyldt med kredsløbsforstyrrelser. Blod betragtes til gengæld som den vigtigste ernæringskilde for celler, det forsyner dem også med ilt. Blodcirkulationen forstyrres, og forskellige menneskelige organer begynder at lide af sult, deres funktionalitet forstyrres, hvilket medfører forekomsten af andre symptomer, for eksempel manifestationer af beruselse, hvilket reducerer en persons livskvalitet betydeligt.
For det andet er ophobningen af inflammatorisk ekssudat fyldt med udviklingen af ardannelse. I dette tilfælde er det ikke så meget selve hjertesækken, der kan lide på grund af overvækst af fibrøst væv og komprimering af dets lag på grund af ophobning af calcium, men hjertet, som ikke kan sørge for tilstrækkelig fyldning af kamrene med blod under diastolen. Som følge heraf udvikles venøs overbelastning, hvilket forårsager en øget risiko for trombedannelse.
Den inflammatoriske proces kan også sprede sig til myokardiet og forårsage degenerative forandringer i det. Denne patologi kaldes myoperikarditis. Spredningen af den adhæsive proces er fyldt med fusion af hjertet med nærliggende organer, herunder væv i spiserøret, lungerne, brystet og rygsøjlen.
Stagnation af væske i perikardiet, især med en stor mængde blod, kan føre til forgiftning af kroppen med dens forfaldsprodukter, som følge heraf lider forskellige organer igen, og først og fremmest udskillelsesorganerne (nyrerne).
Men den farligste tilstand ved ekssudativ og hydroperikarditis med en hurtig stigning i væskemængden i perikardiet er tilstanden af hjertetamponade, som i mangel af akut effektiv behandling fører til patientens død.
Diagnosticering Perikardievæske
Perikardievæske betragtes ikke som en patologisk tilstand, hvis mængden ikke overstiger almindeligt accepterede normer. Men så snart mængden af effusion bliver så stor, at den begynder at forårsage symptomer på hjertesvigt og andre nærliggende organer, kan man ikke forsinke det.
Da symptomerne på perikarditis kan ligne forskellige sygdomme, søger patienter råd hos en praktiserende læge, som efter en fysisk undersøgelse, anamnese og lytning til patienten sender ham til en kardiolog. De symptomer, som patienterne nævner, siger ikke meget om den sande årsag til lidelsen, men de kan give lægen et skud i den rigtige retning, da de fleste af dem stadig indikerer hjerteproblemer.
At banke og lytte til hjertet vil hjælpe med at bekræfte gættet. Banke vil vise en forøgelse af hjertets grænser, og at lytte vil vise en svag og dæmpet hjerterytme, hvilket indikerer begrænset bevægelse af hjertestrukturerne på grund af dens kompression.
Udførelse af laboratorieprøver af blod og urin vil hjælpe med at vurdere arten af eksisterende helbredsproblemer, bestemme årsagen og typen af perikarditis og vurdere intensiteten af inflammation. Til dette formål ordineres følgende tests: kliniske og immunologiske blodprøver, blodbiokemi, generel urinanalyse.
Men hverken fysisk undersøgelse med lytteteknik eller laboratorietests gør det muligt at stille en præcis diagnose, fordi de ikke tillader at vurdere tilstedeværelsen af væske i hjertesækken og dens volumen, samt at bestemme præcis, hvad der er forbundet med hjerteforstyrrelsen. Dette problem løses ved instrumentel diagnostik, hvor mange metoder gør det muligt at vurdere situationen i de mindste detaljer.
Den primære metode, der ikke blot bestemmer tilstedeværelsen af væske i hjertesækken, men også dens niveau, anses for at være et ekkokardiogram (EchoCG). En sådan undersøgelse gør det muligt at identificere selv en minimal mængde transudat (fra 15 ml), afklare ændringer i hjertestrukturernes motoriske aktivitet, fortykkelse af hjertesækkens lag, adhæsioner i hjerteområdet og dens fusion med andre organer.
Bestemmelse af mængden af væske i perikardiet ved ekkokardiografi
Normalt rører perikardialpladerne ikke hinanden. Deres divergens bør ikke være mere end 5 mm. Hvis EchoCG viser en divergens på op til 10 mm, taler vi om den indledende fase af perikarditis, fra 10 til 20 mm - et moderat stadie, over 20 - alvorligt.
Ved bestemmelse af de kvantitative karakteristika for væsken i perikardiet siges et ubetydeligt volumen at være mindre end 100 ml, op til en halv liter betragtes som moderat, og over 0,5 l betragtes som stort. I tilfælde af en stor ophobning af ekssudat er en perikardiel punktering obligatorisk, som udføres under kontrol af ekkokardiografi. En del af den udpumpede væske underkastes mikrobiologisk og cytologisk undersøgelse, hvilket hjælper med at bestemme dens natur (transudat har en lavere densitet og et ubetydeligt proteinindhold), tilstedeværelsen af et infektiøst agens, pus, blod, maligne celler.
Hvis der opdages væske i perikardiet hos fosteret, udføres en punktering uden at vente på, at barnet bliver født. Denne komplekse procedure skal udføres strengt under ultralydskontrol, da der er en høj risiko for skade på moderen eller hendes ufødte barn. Der er dog tilfælde, hvor væsken i perikardiet forsvinder spontant, og en punktering ikke er nødvendig.
Et elektrokardiogram (EKG) kan også give information om patologien, da ekssudativ og kronisk perikarditis reducerer myokardiets elektriske aktivitet. Fonokardiografi kan give information om hjertestøj, der ikke er relateret til dets arbejde, og højfrekvente svingninger, der indikerer væskeophobning i perikardiet.
Eksudativ perikarditis og hydroperikardium med et væskevolumen på mere end 250 ml bestemmes på røntgenbilledet ved en forøgelse i størrelse og ændring i hjertets silhuet, uklar definition af dets skygge. Ændringer i perikardiet kan ses under ultralyd, computertomografi eller magnetisk resonansbilleddannelse af brystkassen.
Differential diagnose
Da perikardievæske ikke opstår tilfældigt, og dens forekomst er forbundet med visse patologier, tillægges differentialdiagnostik en stor rolle, som gør det muligt at identificere årsagen til intens perikardieeffusion. Akut perikarditis kan i sine symptomer ligne akut myokardieinfarkt eller akut myokarditis. Det er meget vigtigt at differentiere disse patologier fra hinanden, så den behandling, der ordineres i henhold til diagnosen, er effektiv.
 [ 39 ]
[ 39 ]
Behandling Perikardievæske
Som vi allerede ved, er der altid væske i hjertesækken, og en lille stigning i niveauet vil sandsynligvis ikke påvirke patientens helbred. Lægen kan opdage sådanne ændringer ved et tilfælde, hvorefter han vil observere patienten i et stykke tid. Hvis mængden af væske stiger, men forbliver ubetydelig, er det nødvendigt at finde ud af årsagen til ophobningen af effusion. Behandlingen vil primært være rettet mod at inaktivere den faktor, der forårsagede patologisk hydrering.
Hvor patienten skal behandles, afhænger af patologiens sværhedsgrad. Akut perikarditis anbefales behandlet på hospital. Dette bør bidrage til at undgå hjertetamponade. Milde former af patologien med en moderat mængde transudat eller ekssudat behandles ambulant.
Da perikarditis er en inflammatorisk proces, er det nødvendigt først at stoppe inflammationen for at reducere udskillelsen af ekssudat. I de fleste tilfælde kan dette gøres ved hjælp af ikke-hormonelle antiinflammatoriske lægemidler (NSAID'er). Blandt dem er det mest populære lægemiddel ibuprofen, som hjælper med at lindre feber og inflammation, har en positiv effekt på blodgennemstrømningen og tolereres godt af de fleste patienter.
Hvis årsagen til væskeophobning i perikardiet er hjerteiskæmi, vil behandling med diclofenac, aspirin og andre lægemidler baseret på acetylsalicylsyre, som reducerer blodets viskositet, være mere effektiv. Brugen af indomethacin er også acceptabel, men dette lægemiddel kan forårsage forskellige bivirkninger og komplikationer, så det kan kun anvendes i ekstreme tilfælde.
Hvis indtagelse af NSAID'er ikke giver det ønskede resultat eller er umulig af en eller anden grund, udføres antiinflammatorisk behandling ved hjælp af steroidlægemidler (oftest Prednisolon).
Perikarditis, når væsken stiger, ledsages af smertesyndrom, som lindres ved hjælp af konventionelle smertestillende midler (Analgin, Tempalgin, Ketanov osv.). For at bekæmpe ødemsyndrom anvendes diuretika (oftest Furosemid). Men for at opretholde vitamin-mineralbalancen suppleres diuretika med kaliumpræparater (f.eks. Asparkam) og vitaminer.
Sammen med løsningen af problemet med inflammation og væske i hjertesækken behandles den underliggende sygdom. Hvis det er en infektion, er systemisk antibiotikabehandling obligatorisk. Penicillin- og cephalosporin-antibiotika ordineres; ved alvorlige purulente infektioner foretrækkes fluorquinoloner. På grund af resistensen hos mange patogenstammer over for virkningen af konventionelle antibiotika, anvendes nye typer antimikrobielle lægemidler i stigende grad i terapi, som de fleste bakterier er følsomme over for (et af disse lægemidler er Vancomycin).
Ideelt set bør der efter en perikardiel punktering udføres en væsketest for at bestemme typen af patogen og dens resistens over for de ordinerede antibiotika.
Hvis der udvikles eksudativ perikarditis på baggrund af tuberkulose, ordineres specielle anti-tuberkuloselægemidler. I tilfælde af tumorprocesser vil cytostatika være effektive. Under alle omstændigheder vil antihistaminer hjælpe med at reducere hævelse og inflammation, da selv kroppens reaktion på en infektiøs faktor betragtes som allergisk.
Ved akut perikarditis er streng sengeleje og let mad indiceret. Hvis sygdommen har et kronisk forløb, ordineres begrænsning af fysisk aktivitet og en diæt under dens forværring.
I tilfælde af generalisering af den inflammatoriske proces er hæmodialyse indiceret. Ved stor væskemængde i perikardiet udføres punktering (paracentese), hvilket er den eneste måde at fjerne overskydende væske på uden kirurgisk foranstaltninger. Punktering kan ordineres ved hjertetamponade, den purulent form for perikarditis, og også hvis 2-3 ugers konservativ behandling ikke har ført til en reduktion af væskemængden mellem perikardielagene. Hvis der opdages pus i ekssudatet, udføres dræning af perikardielhulen med indgivelse af antibiotika.
I nogle tilfælde skal punkteringen udføres mere end én gang. Hvis inflammationen ikke kan stoppes, og væsken i hjertesækken fortsætter med at ophobe sig trods flere punkteringer, ordineres kirurgisk behandling - perikardiektomi.
Fysioterapibehandling af perikarditis med effusion udføres ikke, da det kun kan forværre situationen. I rehabiliteringsperioden er træningsterapi og terapeutisk massage mulig.
Under hele behandlingsforløbet af den akutte form for patologi skal patienten være under opsyn af medicinsk personale. Hans arterielle og venøse tryk måles regelmæssigt, og pulsindikatorer (puls) overvåges. I sygdommens kroniske forløb anbefales det, at patienten har sit eget apparat til måling af blodtryk og puls, hvilket giver ham mulighed for uafhængigt at overvåge sin tilstand.
Medicin mod perikarditis
Behandling af hydroperikardium, når ikke-inflammatorisk væske ophobes i hjertesækken, kræver ofte ikke særlig behandling. Det er nok at fjerne de provokerende faktorer, og mængden af væske vender tilbage til normal. Nogle gange forsvinder sygdommen spontant uden behandling. I andre tilfælde hjælper dekongestanter (spironolacton, furosemid osv.).
Furosemid
Et hurtigtvirkende diuretikum, ofte ordineret til ødemsyndrom forbundet med kardiovaskulære patologier. Belaster ikke nyrerne, hvilket gør det muligt at bruge det selv ved nyresvigt. Ud over den diuretiske effekt fremmer det udvidelsen af perifere blodkar, hvilket gør det muligt ikke kun at lindre ødem, men også at reducere forhøjet blodtryk.
Lægemidlet kan ordineres både i form af tabletter (40 mg om morgenen dagligt eller hver anden dag) og som injektioner. Den maksimalt tilladte daglige dosis af lægemidlet i tabletter er 320 mg. I dette tilfælde er det bedre at tage medicinen to gange dagligt. Intervallet mellem tabletindtagelse bør være 6 timer.
Furosemidopløsningen kan injiceres intramuskulært eller intravenøst (som langsomme infusioner). Denne praksis anvendes i tilfælde af svær ødem og risiko for hjertetamponade. Så snart ødemet aftager, tages lægemidlet oralt. Nu administreres lægemidlet én gang hver 2.-3. dag. Den daglige dosis af lægemidlet til injektion kan variere fra 20 til 120 mg. Administrationshyppigheden er 1-2 gange dagligt.
Injektionsbehandling med lægemidlet udføres i højst 10 dage, hvorefter patienten får tabletter, indtil tilstanden stabiliserer sig.
Selvom graviditet betragtes som en af risikofaktorerne for udvikling af hydroperikarditis, anbefaler læger ikke at bruge lægemidlet i første halvdel af graviditeten. Faktum er, at diuretika hjælper med at fjerne kalium, natrium, klor og andre elektrolytter, der er nødvendige for kroppen, fra kroppen, hvilket kan påvirke fosterets udvikling negativt, hvis dannelse af de vigtigste systemer forekommer netop i denne periode.
Det er også forbudt at bruge lægemidlet i tilfælde af kaliummangel i kroppen (hypokaliæmi), leverkoma, kritisk stadium af nyresvigt, obstruktion af urinvejene (stenose, urolithiasis osv.).
Indtagelse af lægemidlet kan forårsage følgende ubehagelige symptomer: kvalme, diarré, blodtryksfald, midlertidigt høretab, betændelse i nyrernes bindevæv. Væsketab vil resultere i tørst, svimmelhed, muskelsvaghed og depression.
Den diuretiske effekt kan ledsages af følgende ændringer i kroppen: et fald i kaliumniveauer, en stigning i urinstofindholdet i blodet (hyperurikæmi), en stigning i blodglukoseniveauer (hyperglykæmi) osv.
Hvis vi taler om en inflammatorisk proces i perikardiet, hvorved en stor mængde ekssudat akkumuleres mellem lagene i fosterhinden, suppleres dekongestant- og antihistaminbehandling med antiinflammatorisk behandling (modtagelse af NSAID'er eller kortikosteroider).
Ibuprofen
Et ikke-steroidt antiinflammatorisk og antireumatisk lægemiddel, der hjælper med at reducere feber og temperatur, reducerer hævelse og inflammation og lindrer mild til moderat smerte. Nogle gange er disse virkninger tilstrækkelige til at behandle ikke-infektiøs perikarditis.
Lægemidlet fås i form af filmovertrukne tabletter og kapsler beregnet til oral indtagelse. Lægemidlet bør tages efter måltider for at reducere den irriterende virkning af NSAID'er på maveslimhinden.
Lægemidlet Ibuprofen ordineres i mængden af 1-3 tabletter pr. dosis. Hyppigheden af indtagelsen bestemmes af lægen og er normalt 3-5 gange dagligt. For børn under 12 år beregnes dosis som 20 mg pr. kilogram af barnets vægt. Dosis opdeles i 3-4 lige store dele og tages i løbet af dagen.
Den maksimale daglige dosis af lægemidlet for voksne er 8 tabletter à 300 mg, for børn over 12 år - 3 tabletter.
Kontraindikationer for brugen af lægemidlet er: individuel følsomhed over for lægemidlet eller dets komponenter, akut stadium af ulcerøse læsioner i mave-tarmkanalen, sygdomme i synsnerven og visse synshandicap, aspirin-astma, levercirrose. Lægemidlet er ikke ordineret til alvorlig hjertesvigt, vedvarende forhøjet blodtryk, hæmofili, dårlig blodkoagulation, leukopeni, hæmoragisk diatese, hørenedsættelse, vestibulære lidelser osv.
Børn må tage tabletterne fra 6-årsalderen, gravide kvinder - op til tredje trimester af graviditeten. Muligheden for at bruge lægemidlet under amning drøftes med lægen.
Forsigtighed bør udvises i tilfælde af forhøjede bilirubinniveauer, lever- og nyresvigt, blodsygdomme af ukendt oprindelse og inflammatoriske patologier i fordøjelsessystemet.
Lægemidlet tolereres godt af de fleste patienter. Bivirkninger er sjældne. De manifesterer sig normalt som kvalme, opkastning, halsbrand, ubehag i den epigastriske region, dyspeptiske symptomer, hovedpine og svimmelhed. Der er også rapporter om sjældne allergiske reaktioner, især på baggrund af intolerance over for NSAID'er og acetylsalicylsyre.
Meget sjældnere (i isolerede tilfælde) er der et fald i hørelsen, forekomsten af tinnitus, hævelse, forhøjet blodtryk (normalt hos patienter med arteriel hypertension), søvnforstyrrelser, hyperhidrose, hævelse osv.
Blandt kortikosteroider anvendes Prednisolon oftest til behandling af perikarditis.
Prednisolon
Et antiinflammatorisk hormonelt lægemiddel, der samtidig har antihistaminiske, antitoksiske og immunsuppressive virkninger, som bidrager til en hurtig reduktion af intensiteten af inflammatoriske symptomer og smerter. Fremmer en stigning i blodsukkerniveauet og insulinproduktionen, stimulerer omdannelsen af glukose til energi.
Lægemidlet til forskellige sygdomme, der forårsager dannelsen af en stor mængde væske i perikardiet, kan ordineres til oral administration såvel som til injektion (intramuskulær, intravenøs, intraartikulær injektion).
Den effektive dosis af lægemidlet bestemmes af lægen afhængigt af patologiens sværhedsgrad. Den daglige dosis for voksne overstiger normalt ikke 60 mg, for børn over 12 år - 50 mg, for spædbørn - 25 mg. I alvorlige nødsituationer kan disse doser være lidt højere, lægemidlet administreres intravenøst langsomt eller ved infusion (sjældnere intramuskulært).
Normalt administreres 30 til 60 mg prednisolon ad gangen. Om nødvendigt gentages proceduren efter en halv time. Dosis til intraartikulær administration afhænger af leddets størrelse.
Lægemidlet er beregnet til behandling af patienter over 6 år. Lægemidlet er ikke ordineret til overfølsomhed over for det, infektions- og parasitsygdomme, herunder den aktive fase af tuberkulose og HIV-infektion, visse gastrointestinale sygdomme, arteriel hypertension, dekompenseret hjertesvigt eller diabetes mellitus, forstyrrelser i skjoldbruskkirtelhormonproduktionen, Itsenko-Cushings sygdom. Administration af lægemidlet er farligt ved alvorlige lever- og nyresygdomme, osteoporose, sygdomme i muskelsystemet med nedsat muskeltonus, aktive psykiske sygdomme, fedme, polio, epilepsi, degenerative synssygdomme (grå stær, glaukom).
Lægemidlet anvendes ikke i perioden efter vaccination. Behandling med prednisolon er tilladt 2 uger efter vaccination. Hvis vaccinen efterfølgende er nødvendig, kan dette kun ske 8 uger efter afslutningen af behandlingen med et kortikosteroid.
Et nyligt myokardieinfarkt er også en kontraindikation for lægemidlet.
Hvad angår bivirkninger, opstår de hovedsageligt ved langvarig behandling med lægemidlet. Men læger forsøger normalt at forkorte behandlingsforløbet så meget som muligt, indtil forskellige komplikationer opstår.
Faktum er, at prednisolon er i stand til at vaske calcium ud af knoglerne og forhindre dets absorption, og som følge heraf udviklingen af osteoporose. I barndommen kan dette manifestere sig som væksthæmning og knoglesvaghed. Ved langvarig brug kan der også observeres muskelsvaghed, forskellige lidelser i det kardiovaskulære system, øget intraokulært tryk, skade på synsnerven, binyrebarkinsufficiens og kan forårsage anfald. Steroidet stimulerer produktionen af saltsyre, hvilket resulterer i, at mavens surhedsgrad kan stige med forekomsten af betændelse og sår på slimhinden.
Når prednisolonopløsningen administreres parenteralt, bør den aldrig blandes i samme sprøjte med andre lægemidler.
Hvis perikarditis er af infektiøs natur, eller mere præcist, hvis den er forårsaget af en bakteriel infektion, ordineres effektive antibiotika.
Vancomycin
Et af de innovative lægemidler fra den nye gruppe af antibiotika - glykopeptider. Dens særegenhed er fraværet af resistens over for lægemidlet hos langt de fleste grampositive bakterier, hvilket gør det muligt at anvende det i tilfælde af patogenets resistens over for penicilliner og cephalosporiner, som normalt ordineres til bakteriel perikarditis.
Vancomycin i form af lyofilisat, som efterfølgende fortyndes til den ønskede koncentration med saltvand eller en fem procent glukoseopløsning, administreres primært som drop. Langsom administration over en time anbefales. Opløsningens koncentration beregnes normalt som 5 mg pr. milliliter, men da det anbefales at begrænse tilførslen af væske i kroppen i tilfælde af ødemsyndrom og en stor mængde ekssudat i perikardiet, kan opløsningens koncentration fordobles. I dette tilfælde forbliver lægemidlets administrationshastighed konstant (10 mg pr. minut).
Afhængigt af dosis (0,5 eller 1 g) administreres lægemidlet hver 6. eller 12. time. Den daglige dosis bør ikke overstige 2 g.
For børn under 1 uge kan lægemidlet administreres med en initialdosis på 15 mg pr. kilogram vægt, derefter reduceres dosis til 10 mg pr. kg og administreres hver 12. time. For børn under en måned ændres dosis ikke, men intervallet mellem administrationer reduceres til 8 timer.
Til ældre børn administreres lægemidlet hver 6. time i en dosis på 10 mg pr. kg. Den maksimale koncentration af opløsningen er 5 mg/ml.
"Vancomycin" er ikke beregnet til oral administration. Det frigives ikke i sådanne former på grund af dårlig absorption i mave-tarmkanalen. Men om nødvendigt administreres lægemidlet oralt, idet lyofilisatet fortyndes fra flasken med 30 gram vand.
I denne form tages medicinen 3-4 gange dagligt. Den daglige dosis bør ikke overstige 2 gram. En enkelt dosis til børn beregnes som 40 mg pr. kilogram af barnets vægt. Behandlingsforløbet for børn og voksne overstiger ikke 10 dage, men ikke mindre end en uge.
Lægemidlet har meget få kontraindikationer. Det er ikke ordineret til individuel følsomhed over for antibiotika og i første trimester af graviditeten. Fra den 4. måned af graviditeten ordineres lægemidlet i henhold til strenge indikationer. Amning bør stoppes under behandling med Vancomycin.
Når lægemidlet administreres langsomt over en time, udvikler bivirkninger sig normalt ikke. Hurtig indgivelse af lægemidlet er fyldt med udvikling af farlige tilstande: hjertesvigt, anafylaktiske reaktioner, kollaps. Nogle gange er der reaktioner fra mave-tarmkanalen, tinnitus, midlertidigt eller irreversibelt høretab, besvimelse, paræstesi, ændringer i blodets sammensætning, muskelspasmer, kulderystelser osv. Forekomsten af uønskede symptomer er forbundet med langvarig behandling eller administration af store doser af lægemidlet.
Valget af lægemidler til væskeophobning i perikardiet er helt inden for lægens kompetence og afhænger af årsagen og arten af den patologi, der forårsagede en sådan lidelse, sygdommens sværhedsgrad og samtidige patologier.
Folkemedicin
Det skal siges, at udvalget af folkelige opskrifter, der er effektive mod perikarditis, ikke er så stort. Det har længe vist sig, at det er umuligt at helbrede hjertesygdomme alene med urter og trylleformularer, især når det kommer til sygdommens infektiøse natur. Men folkemedicin kan hjælpe med at håndtere ødem og betændelse.
Den mest populære opskrift på perikarditis anses for at være en infusion af unge fyrrenåle, som tilskrives en beroligende og antimikrobiel effekt. Denne opskrift lindrer effektivt betændelse i hjertesækken og reducerer derved væskemængden i den. Dette er et fremragende middel til behandling af betændelse af viral ætiologi. Dets anvendelse er også tilladt til bakteriel ekssudativ perikarditis, men kun som et supplement til antibiotikabehandling.
Til infusionen tages 5 spiseskefulde knuste nåle fra alle nåletræer, hældes over ½ liter kogende vand og koges ved svag varme i 10 minutter. Tag blandingen af varmen og stil den et varmt sted i 8 timer. Efter at have siet "medicinen" tages den efter måltider, 100 g 4 gange om dagen. Det giver kroppen styrke til at bekæmpe sygdommen på egen hånd.
Du kan prøve at lave en nøddetinktur. 15 knuste valnødder hældes i en flaske (0,5 l) vodka og trækkes i 2 uger. Den færdige tinktur tages med 1 dessertske (1,5 tsk) efter morgenmad og aftensmad. Tinkturen skal fortyndes i 1 glas vand før brug.
Urteinfusioner, der indeholder urter med vanddrivende, beroligende, antiinflammatoriske og styrkende virkninger, er gode til at lindre symptomer på sygdommen. For eksempel en samling af lindeblomster, hagtorn og morgenfrue, dildfrø, havregryn. Hæld en teskefuld af infusionen over et glas kogende vand og lad den stå et varmt sted i 3 timer. Drik den færdige medicin i løbet af dagen, fordel den i 4 doser. Tag infusionen en halv time før måltider.
Eller en anden samling, inklusive hagtorn- og kamilleblomster, samt moderurt og immortellegræs. Tag 1,5 spsk af samlingen, hæld 1,5 kopper kogende vand over dem og lad dem trække et varmt sted i 7-8 timer. Tag den sigtede infusion et halvt glas tre gange om dagen en time efter måltider.
Urtebehandling af så farlige og alvorlige patologier som betændelse i hjertesækken eller hjertemembranerne kan ikke betragtes som den primære behandlingsmetode, især i sygdommens akutte fase. Traditionelle medicinopskrifter anbefales at anvendes, når de vigtigste symptomer på sygdommen er aftaget noget. De vil også hjælpe med at forebygge hjertesygdomme og styrke immunforsvaret.
 [ 40 ], [ 41 ], [ 42 ], [ 43 ]
[ 40 ], [ 41 ], [ 42 ], [ 43 ]
Homøopati
Det ser ud til, at hvis folkebehandling af perikarditis, hvor det karakteristiske symptom er væske i hjertesækken i en mængde på 100 ml eller mere, ikke er så effektiv, kan homøopati så ændre situationen, fordi dens præparater også kun indeholder naturlige komponenter, der ikke betragtes som stærke lægemidler? Men nogle homøopatiske læger hævder, at perikarditis kan helbredes med homøopatiske midler. Sandt nok vil en sådan behandling være langvarig og økonomisk dyr, fordi recepten vil indeholde flere langt fra billige homøopatiske lægemidler på én gang.
Ved sygdommens begyndelse, med en stigning i kropstemperatur og feber, ordineres lægemidlet Aconite. Det er indiceret til smerter, der intensiveres ved indånding og bevægelse, hvilket forhindrer patienten i at hvile om natten. En tør hoste kan også være til stede. Ofte fjerner brugen af Aconite alene symptomerne på perikarditis, men nogle gange skal behandlingen fortsættes.
Bryonia ordineres, når tør perikarditis udvikler sig til ekssudativ. Det er indiceret til alvorlig tørst, alvorlige smerter i hjertet, paroxysmal gøende hoste og manglende evne til at trække vejret dybt.
Kali carbonicum ordineres, når Aconite og Bryonia er ineffektive, eller når lægehjælp forsinkes, når patienten overvældes af hjertesmerter, frygt for døden opstår, pulsen bliver svag og uregelmæssig, og der observeres udspilet mave.
Hvis væsken i hjertesækken ophobes langsomt, foretrækkes lægemidlet Apis, som er effektivt til akutte hjertesmerter, der forstærkes ved varme, sparsom vandladning og mangel på tørst.
Når en vis mængde ekssudat akkumuleres i perikardiet, hvis volumen ikke er faldet i flere dage, men der praktisk talt ikke er nogen smerte eller temperatur, er lægemidlet Cantharis indiceret. Til det, som for det foregående middel, er sparsom vandladning karakteristisk.
Cantharis bør ikke tages i tilfælde af svære hjertesmerter eller takykardi.
Hvis behandlingen ikke har givet det ønskede resultat, og sygdommen fortsætter med at udvikle sig, ordineres stærkere lægemidler: Colchicum, Arsenicum album, Sulphur, Natrium myriaticum, Lycopodium, Tuberculinum. Disse lægemidler hjælper med at rense kroppen for toksiner, mobilisere dens indre kræfter, gøre det muligt at reducere virkningerne af arvelig prædisposition og forhindre tilbagefald af sygdommen.
Til behandling af kronisk perikarditis kan en homøopatisk læge foreslå sådanne lægemidler som Rhus toxicodendron, Ranucula bulbosa, Asterias tuberose, Calcium fluoricum, Silicea, Aurum.
En behandlingsplan, der angiver effektive lægemidler og deres doseringer, udvikles individuelt af en homøopatisk læge baseret på sygdommens symptomer og patientens konstitutionelle karakteristika.
Forebyggelse
Forebyggelse af perikarditis består i at forebygge patologier, der kan kompliceres af ophobning af ekssudat eller ikke-inflammatorisk væske i perikardiet. Dette involverer primært styrkelse af immunsystemet, rettidig og fuldstændig behandling af virale, bakterielle, svampe- og parasitære patologier, en aktiv og sund livsstil, der fremmer normaliseringen af stofskiftet i kroppens væv, og korrekt og afbalanceret ernæring.
Væske i hjertesækken kan dannes af mange årsager. Nogle af dem kan forebygges, andre er uden for vores kontrol. Men under alle omstændigheder vil de ovenfor beskrevne forebyggende foranstaltninger bidrage til at opretholde helbredet i lang tid, og hvis det ikke var muligt at undgå udviklingen af perikarditis (for eksempel i tilfælde af traumatisk patologi eller postoperative komplikationer), vil behandlingen af sygdommen med stærk immunitet forløbe hurtigere og lettere, og sandsynligheden for tilbagefald vil være uanstændigt lav.
Vejrudsigt
Hvis vi taler om hydroperikardium, er prognosen for denne sygdom generelt gunstig. Det fører meget sjældent til hjertetamponade, undtagen i fremskredne tilfælde, hvis væsken i perikardiet har ophobet sig i kritiske mængder.
Hvad angår andre typer perikarditis, afhænger alt af årsagen til patologien og behandlingens rette tid. Sandsynligheden for et dødeligt udfald er kun høj ved hjertetamponade. Men i mangel af korrekt behandling truer akut ekssudativ perikarditis med at udvikle sig til en kronisk eller konstriktiv form, hvor mobiliteten af hjertestrukturer er nedsat.
Hvis betændelsen spreder sig fra hjertesækken til myokardiet, er der en høj risiko for at udvikle atrieflimren og takykardi.

