Medicinsk ekspert af artiklen
Nye publikationer
Trombocytopeni og trombocyt dysfunktion
Sidst revideret: 23.04.2024

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
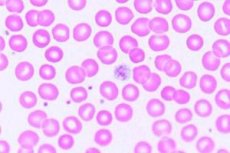
Nedbrydning af blod-system, hvori der cirkulerer et utilstrækkeligt antal blodplader - celler tilvejebringer hæmostase og spiller en central rolle i blodkoagulering, er defineret som trombocytopeni (kode ICD-10 - D69.6).
Er trombocytopeni farlig? Reduceret blodpladskoncentration (mindre end 150 tusind / μl) forværrer koagulerbarheden af blod, så der er en trussel om spontan blødning med betydeligt blodtab med den mindste skade på blodkarrene.
Blodplade sygdomme indbefatter unormal stigning i blodplade-niveau (thrombocythemi myeloproliferative sygdomme, som reaktiv trombocytose fænomen), reducere niveauet af blodplader - thrombocytopeni og blodplade dysfunktion. Nogen af disse betingelser vkpyuchaya tilstand med øget blodpladeniveauer, kan forårsage sprængning af dannelse af en hæmostatisk koagel og blødning.
Blodplader er fragmenter af megakaryocytter, som tilvejebringer hæmostase af cirkulerende blod. Thrombopoietin syntetiseres af leveren som reaktion på et fald i antallet af knoglemarvsceller megakaryocytter og cirkulerende blodplader og stimulerer knoglemarven til syntesen af blodplade megakaryocytter. Trombocytter cirkulerer i blodbanen i 7-10 dage. Ca. 1/3 af blodpladerne deponeres midlertidigt i milten. Pladetallet er normalt 140.000-440.000 / μl. Imidlertid kan antallet af blodplader variere lidt afhængigt af fasen af menstruationscyklus, fald i slutningen af graviditeten (gestationel trombocytopeni) og at stige i respons på inflammatoriske cytokiner af inflammatoriske proces (sekundær eller reaktiv trombocytose). Til sidst ødelægges blodpladerne i milten.
Årsager til thrombocytopeni
Årsagerne til trombocytopeni omfatte nedsat produktion af blodplader, øget blodplade sekvestrering i milten med normale overlevelsesrater, øget blodpladeødelæggelse eller forbrug af blodplader og fortynding af kombinationen af de ovennævnte grunde. Øget sekvestrering af blodplader i milten antyder tilstedeværelsen af splenomegali.
Risikoen for blødning er omvendt proportional med antallet af blodplader. Med et blodpladeantal på mindre end 50.000 / μl, er let blødning let forårsaget, og risikoen for signifikant blødning stiger. Ved blodpladeniveauet mellem 20 000 og 50 000 / μL kan blødning forekomme, selv med en lille skade; med et blodpladeantal på mindre end 20.000 / μl er spontan blødning mulig; med en blodpladetal på mindre end 5000 / μl, er udviklingen af markant spontan blødning sandsynlig.
Trombocytdysfunktion kan forekomme med en intracellulær blodpladeabnormalitetsfejl eller med en ekstern effekt, der ødelægger funktionen af normale blodplader. Dysfunktion kan være medfødt og erhvervet. Med medfødte lidelser er Willebrands sygdom mest almindelig og mindre intracellulære trombocytdefekter. Erhvervede krænkelser af blodpladernes funktion skyldes ofte forskellige sygdomme, anvendelsen af aspirin eller andre lægemidler.
Andre årsager til thrombocytopeni
Blodpladeødelæggelse kan opstå på grund af immunfaktorer (HIV infektion, narkotika, bindevævssygdom, lymfoproliferativ sygdom, blodtransfusion) eller af ikke-immune årsager (gramnegativ sepsis, akut respiratorisk distress syndrom). Kliniske og laboratorie tegn svarer til dem, der er tilgængelige med idiopatisk trombocytopenisk purpura. Kun en undersøgelse af medicinsk historie kan bekræfte diagnosen. Behandling er forbundet med korrektion af den underliggende sygdom.
Akut respiratorisk nødsyndrom
I patienter med akut respiratorisk distress syndrom kan udvikle ikke-immun trombocytopeni, muligvis på grund af aflejring af blodplader i det pulmonale kapillære leje.
Blodtransfusion
Posttransfusion purpura skyldes immunforstærkning svarende til ITP, bortset fra at have en historie med blodtransfusion i perioden 3 til 10 dage. Patienter er for det meste kvinder uden blodpladeantigen (PLA-1), som er tilgængeligt hos de fleste. Transfusioner PLA-1-positive blodplader stimulerer produktionen af PLA-1 antistoffer, som (ukendt mekanisme) kan reagere med PLA-1 negative blodplader patient. Resultatet er svær trombocytopeni, som forekommer inden for 2-6 uger.
Bindevæv og lymfoproliferative sygdomme
Bindevæv (f.eks. SLE) og lymfoproliferative sygdomme kan forårsage immunkrombocytopeni. Glukokortikoider og splenektomi er ofte effektive.
 [13], [14], [15], [16], [17], [18]
[13], [14], [15], [16], [17], [18]
Drug-induceret immunforstyrrelse
Quinidin, quinin, sulfonamider, carbamazepin, methyldopa, aspirin, orale antidiabetika, guldsalte og rifampicin kan forårsage trombocytopeni, sædvanligvis forårsaget af en immunreaktion, hvori lægemidlet binder til blodplade at danne et nyt "fremmed" antigen. Denne sygdom er ikke skelnes fra ITP, med undtagelse af historien af lægemidlet. Når en modtagelse medikament blodpladetal øget inden for 7 dage. Guld trombocytopeni er en undtagelse, da guldsaltet kan være i kroppen i uger.
Ca. 5% af patienterne, som fik UFH, udvikler trombocytopeni, som er mulig, selv når der tildeles meget lave doser af heparin (fx ved vask af arterielle eller venøse kateter). Mekanismen er normalt immun. Blødning kan manifestere, men oftere blodpladerne for at danne aggregater, der forårsager vaskulær okklusion med udviklingen af paradoksale arteriel og venøs trombose, undertiden livstruende (fx arteriel thrombotisk okklusion, slagtilfælde, akut myokardieinfarkt). Heparin skal være annulleret i alle patienter med der udviklede trombocytopeni eller formindskelse antal af blodplader mere end 50%. Siden 5 dage af heparin er tilstrækkelig til at behandle venøs trombose, og de fleste patienter begynder at modtage orale antikoagulantia samtidig med modtagelse af heparin, heparin annullering finder sædvanligvis sted sikkert. Lavmolekylær heparin (LMWH) er mindre immunogen end unfractioneret heparin. Imidlertid LMWH'er ikke anvendes i heparin-induceret trombocytopeni, da de fleste antistoffer har krydsreaktivitet med LMWH.
Gram-negativ sepsis
Gram-negativ sepsis forårsager ofte ikke-immun trombocytopeni, hvilket svarer til sværhedsgraden af infektionen. Kausal trombocytopeni kan være mange faktorer: dissemineret intravaskulær koagulation, dannelse af immunkomplekser, der kan interagere med blodpladerne, aktivering af komplement og blodpladeaflejringen på såret endotel overflade.
HIV infektion
Patienter, der er smittet med hiv, kan udvikle immuntrombocytopeni, svarende til ITP, undtagen forening med HIV. Blodpladetal kan hæves glucocorticoider, ved anvendelse af som ofte undlade at indtil blodplader falder til under 20.000 / ul, eftersom disse formuleringer yderligere kan reducere immunitet. Antallet af blodplader øges også normalt efter anvendelse af antivirale lægemidler.
Patogenese af thrombocytopeni
Patogenese trombocytopeni ligger enten i patologien hæmatopoietiske system og reducere produktionen af blodplader myeloide knoglemarvsceller (megakaryocytter) eller tackle gemodiereza og forøget destruktion af blodplader (fagocytose) eller patologier og blodplade sekvestrering i milten forsinkelse.
I knoglemarv hos raske mennesker produceres i gennemsnit 10 11 blodplader dagligt , men ikke alle cirkulerer i den systemiske kredsløb: Reserveplader opbevares i milten og frigives om nødvendigt.
Når en patients undersøgelse ikke afslører sygdomme, der forårsagede et fald i antallet af blodplader, foretages en diagnose af thrombocytopeni af en ukendt genese eller idiopatisk thrombocytopeni. Men det betyder ikke, at patologien opstod "bare sådan."
Trombocytopeni, der er forbundet med et fald i blodpladeproduktionen, udvikler sig med mangel på vitaminer B12 og B9 (folinsyre) og aplastisk anæmi i kroppen.
Leukopeni og trombocytopeni kombineret med lidelser af knoglemarvsfunktion forbundet med akut leukæmi, lymfosarcom, metastatisk kræft i andre organer. Inhibering af blodpladeproduktion kan skyldes strukturelle ændringer i hæmatopoietiske knoglemarvsstamceller (såkaldt myelodysplastisk syndrom), medfødt hypoplasi hæmatopoiese (Fanconi syndrom), myelofibrose megakariotsitozom eller knoglemarv.
Læs også - Årsager til thrombocytopeni
Symptomer på thrombocytopeni
Trombocytforstyrrelser fører til et typisk blødningsmønster i form af flere petechiae på huden, normalt mere på benene; spredte små økymoser i steder af lette skader; blødning af slimhinderne (næseblødning, blødning i mave og tarmkanalen, vaginal blødning) markeret blødning efter kirurgiske indgreb. Alvorlig blødning i mave-tarmkanalen og i centralnervesystemet kan være livstruende. Men blødende symptomer er udtrykt i et væv (fx dyb visceral hæmatom eller hemarthrosis) atypiske for patologiske blodplader og antager en sekundær hæmostatiske lidelser (fx hæmofili).
Autoimmun trombocytopeni
Patogenese strømsvigt separeres i blodplade immun og ikke-immun. Og det mest almindelige er autoimmun trombocytopeni. Listen af immune patologier, hvori den manifesterer sig, indeholder: idiopatisk trombocytopeni (immun trombocytopenisk purpura eller sygdom trombocytopenisk purpura ), systemisk lupus erythematosus, syndromer Sharpe eller Sjogren, antifosfolipidsyndrom osv Alle disse betingelser har det til fælles, at kroppen producerer antistoffer, der angriber sine egne. Sunde celler, herunder blodplader.
Det skal tages i betragtning, at når antistoffer fra en gravid kvinde med immunkrombocytopenisk purpura indtaster føtal blodgennemstrømning hos et barn i nyfødtperioden, fremkommer transient trombocytopeni.
Ifølge nogle rapporter kan antistoffer mod blodplader (deres membran glycoproteiner) detekteres i næsten 60% af tilfældene. Antistoffer har immunoglobulin G (IgG), og som et resultat bliver blodplader mere sårbare over for øget fagocytose med miltfaktor.
 [22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
[22], [23], [24], [25], [26], [27], [28], [29], [30], [31]
Medfødt trombocytopeni
Mange abnormiteter og deres resultat - kronisk thrombocytopeni - har en genetisk patogenese. Det stimulerer megakaryocytter syntetiseret i leveren thrombopoietin proteinet kodet på kromosom 3p27, og er ansvarlig for effekten af thrombopoietin på en specifik receptor protein kodet af genet C-MPL.
Som foreslået, medfødt thrombocytopeni (især amegakariotsitarnaya trombocytopeni), og arvelig trombocytopeni (i familiær aplastisk anæmi, Wiskott-Aldrich syndrom, Hegglina-Mey et al.) Angår en mutation af en af disse gener. For eksempel en nedarvet gen-mutant former konstant aktiveret thrombopoietinreceptor der forårsager overproduktion unormale megakaryocytter, ude af stand danne en tilstrækkelig mængde af blodplader.
Den gennemsnitlige levetid for cirkulerende blodplader er 7-10 dage, deres cellecyklus reguleres af det anti-apoptotiske membranprotein BCL-XL, som kodes af BCL2L1-genet. Funktionen af BCL-XL er i princippet at beskytte celler mod skade og induceret apoptose (død), men det viste sig, at når genet er muteret virker det som en aktivator af apoptotiske processer. Derfor kan ødelæggelsen af blodplader forekomme hurtigere end deres dannelse.
Men arvelig opdeling trombocytopeni er karakteristisk for en hæmoragisk diatese (trombastenii Glantsmana) og Bernard-Soulier syndrom, har en anden patogenese. På grund af gendefekt observeres trombocytopeni hos spædbørn associeret med forringet blodplade struktur, som fratager dem til "lim" muligheden for dannelsen af en blodprop behov at stoppe blødningen. Derudover bortskaffes sådanne inferior blodplader på en accelereret måde i milten.
Sekundær trombocytopeni
Forresten, om milten. Splenomegali - forøgelse af størrelsen af milten - udvikling af forskellige grunde (som følge af leveren patologier, infektioner, hæmolytisk anæmi, nedsat veneokklusion, infiltration af tumorceller i leukæmi og lymfomer, etc.), og dette fører til, at det kan forsinket til en tredjedel af den samlede blodplademasse. Resultatet er en kronisk sygdom i blodsystemet, der er diagnosticeret som symptomatisk eller sekundær trombocytopeni. Med en stigning på dette organ i mange tilfælde er en splenektomi med trombocytopeni eller ganske enkelt at fjerne milten for trombocytopeni.
Kronisk trombocytopeni kan også udvikle sig på grund af hypersplenisk syndrom, hvilket betyder hyperfunktion i milten, såvel som for tidlig og for hurtig destruktion af blodlegemer ved dets fagocytter. Hyperplenisme er sekundær i naturen og oftest på grund af malaria, tuberkulose, reumatoid arthritis eller en tumor. Så i virkeligheden bliver sekundær trombocytopeni en komplikation af disse sygdomme.
Sekundær trombocytopeni associeret med systemiske bakterie- eller virusinfektioner: Epstein-Barr-virus, HIV, tsitomegavirusom, parvovirus, hepatitis, varicella zoster virus (det forårsagende middel for skoldkopper) eller rubivirusom (forårsager røde hunde).
Når det udsættes for kroppen (direkte på knoglemarv og dets myeloidceller) af ioniserende stråling og brugen af store mængder alkohol, kan sekundær akut trombocytopeni udvikle sig.
Trombocytopeni hos børn
Ifølge undersøgelsen overstiger blodpladetal i fostret i andet trimester af graviditeten 150 tusind / mkl. Trombocytopeni hos nyfødte er til stede efter 1-5% af fødslen, og alvorlig trombocytopeni (når blodplader er mindre end 50.000 / μl) forekommer i 0,1-0,5% af tilfældene. I dette tilfælde fødes en betydelig del af spædbørn med denne patologi for tidligt, eller placentainsufficiens eller fostrets hypoxi fandt sted. U15-20% af nyfødte trombocytopenier er alloimmunic - som et resultat af modtagelse af antistoffer fra moderen mod blodplader.
Andre årsager til trombocytopeni børnelæger finde genetiske defekter af knoglemarvsceller megakaryocytter, medfødte autoimmune sygdomme, tilstedeværelsen af infektioner og dissemineret intravaskulær koagulation (dissemineret intravaskulær koagulation).
I de fleste tilfælde er trombocytopeni hos børn ældre symptomatisk, og blandt de mulige patogener er svampe, bakterier og vira, for eksempel cytomegalovirus, toxoplasma, rubella eller mæslingsvirus. Især sker akut trombocytopeni med svampe- eller gramnegativ bakteriel infektion.
Vaccinationer hos patienter med trombocytopeni udføres med forsigtighed, og i alvorlige former for patologi kan forebyggende vaccination ved injektion og kutane applikationer (med hudskæring) være kontraindiceret.
For yderligere oplysninger se - Trombocytopeni hos børn, samt - Trombocytopenisk purpura hos børn
Trombocytopeni under graviditet
Trombocytopeni under graviditet kan have mange årsager. Men man skal tage højde for, at det gennemsnitlige antal blodplader under graviditeten falder (op til 215 tusind / μl), og det er normalt.
For det første er forandringen i antallet af blodplader hos gravide forbundet med hypervolemi - en fysiologisk stigning i blodvolumen (i gennemsnit 45%). Andet den blodpladekonsumption i denne periode steget, og knoglemarv-megakaryocytter producerer ikke kun blodplader, men også betydeligt mere thromboxan A2, trombocytfunktionshæmmende nødvendige for koagulation (størkning) af blod.
Desuden a-granuler af blodplader gravide intensivt syntetiseret glikoproten dimer PDGF - blodpladeafledt vækstfaktor, som regulerer vækst, deling og differentiering af celler, og spiller også en afgørende rolle i dannelsen af blodkar (herunder føtal).
Som bemærket af jordmødre, observeres asymptomatisk trombocytopeni hos ca. 5% af graviditeterne ved normal graviditet; i 65-70% af tilfældene er der en thrombocytopeni af en ukendt genese. 7,6% af gravide kvinder har en moderat grad af trombocytopeni, og 15-21% af kvinder med præeklampsi og gestose udvikler alvorlig trombocytopeni under graviditeten.
Klassificering af trombocytopeni
|
årsag |
Betingelser |
|
Forstyrrelse af blodpladeproduktion Reduktion eller fravær af megakaryocytter i knoglemarven. Mindsket blodpladeproduktion, på trods af forekomsten af megakaryocytter i knoglemarven |
Leukæmi, aplastisk anæmi, paroxysmal nattlig hæmoglobinuri (hos nogle patienter), myelosuppressive medicin. Alkoholinduceret trombocytopeni, trombocytopeni i megaloblastisk anæmi, HIV-associeret trombocytopeni, myelodysplastisk syndrom |
|
Sekventering af blodplader i den forstørrede milt |
Cirrose med kongestiv splenomegali, myelofibrose med myeloid metaplasi, Gauchers sygdom |
|
Øget ødelæggelse af blodplader eller immunforstyrrelser af blodplader |
ITP, HIV-associeret trombocytopeni, post-transfusion purpura, lægemiddelinduceret trombocytopeni, neonatal alloimmun trombocytopeni, bindevæv, lymfoproliferativ sygdom |
|
Destruktion ikke forårsaget af immunforsvar |
Dissemineret intravaskulær koagulation, trombotisk trombocytopenisk purpura, hæmolytisk-uræmisk syndrom, trombocytopeni hos akut lungesvigt |
|
Avl |
Massive blodtransfusioner eller udvekslingstransfusioner (tab af levedygtighed i blodplader i opbevaret blod) |
Trombocytopeni på grund af sekvestrering i milten
Øget sekvestrering af blodplader i milten forekommer med forskellige sygdomme ledsaget af splenomegali. Det forekommer hos patienter med kongestiv splenomegali forårsaget af vidtrækkende cirrose. Antallet af blodplader er sædvanligvis større end 30.000 μl, indtil sygdommen forårsager splenomegali fører til en forstyrrelse af blodpladeproduktionen (fx myelofibrose med myeloid metaplasi). Under stress frigøres blodplader fra milten efter eksponering for adrenalin. Trombocytopeni, der kun skyldes sekvestrering af blodplader i milten, fører derfor ikke til øget blødning. Splenektomi normaliserer trombocytopeni, men dets adfærd er ikke vist, indtil der er alvorlig trombocytopeni, derudover skyldes hæmmet hæmatopoiesi.
Drug thrombocytopeni
Drug-induceret eller lægemiddelinduceret trombocytopeni skyldes, at mange almindelige farmakologiske lægemidler kan påvirke blodsystemet, og nogle kan undertrykke produktionen af megakaryocytter i knoglemarven.
Opregning omfatter stoffer, der forårsager trombocytopeni er omfattende, og det omfatter antibiotika og sulfonamider, analgetika og NSAID'er, thiaziddiuretika og lægemidler protiepilepticheskie baseret på valproinsyre. Transient, dvs. Transient trombocytopeni, kan forårsages af interferoner såvel som protonpumpeinhibitorer (anvendt til terapi af mave og duodenale sår).
Trombocytopeni efter kemoterapi er også en bivirkning af anticancerlægemidler, cytostatika (methotrexat, carboplatin etc.) Grundet depression funktioner danner organer og myelotoksiske virkninger på knoglemarven.
En heparin-induceret trombocytopeni udvikler grundet, anvendes til behandling og profylakse af dyb venetrombose og lungeemboli, heparin er en antikoagulant direkte virkning, dvs. Reducerer og inhiberer blodpladeaggregation blodpropper. Heparin er idiosynkratiske autoimmun reaktion som manifesterer i aktiveringen af blodpladefaktor-4 (cytokinprotein PF4), der frigives fra a-granuler af aktiverede blodplader og binder til heparin for at neutralisere dets virkning på endotelet af blodkar.
 [42], [43], [44], [45], [46], [47], [48], [49],
[42], [43], [44], [45], [46], [47], [48], [49],
Grader af thrombocytopeni
Det skal huskes, at antallet af blodplader fra 150.000 / μL til 450.000 / μL er normalt; og der er to patologier forbundet med blodplader: den nuværende trombocytopeni og trombocytose, hvor blodpladeantalet overstiger den fysiologiske norm. Trombocytose har to former: reaktiv og sekundær trombocytæmi. Den reaktive form kan udvikles efter fjernelse af milten.
Graden af trombocytopeni varierer fra mild til svær. I en moderat grad er niveauet af cirkulerende blodplader 100.000 / μL; ved moderat alvorlig - 50-100 tusind / mkl; ved alvorlig - under 50 tusind / mkl.
Ifølge hæmatologer, jo lavere niveauet af trombose i blodet er, jo mere alvorlige symptomer på thrombocytopeni. Mild patologi kan ingen motion, og på et moderat på huden (især i benene), udslæt med trombocytopeni - en plet blå mærker (petekkier), rød eller lilla.
Hvis antallet af blodplader er under 10-20 tusind / μl. Spontan dannelse af hæmatomer (purpura), blødning fra næse og tandkød.
Akut trombocytopeni er ofte en følge af infektionssygdomme og har en spontan opløsning inden for to måneder. Kronisk immuntrombocytopeni varer længere end seks måneder, og ofte er dens specifikke årsag uforklarlig (trombocytopeni af en ukendt genese).
Når meget alvorlig trombocytopeni (. Med blodpladetælling <5000 / mm) kan være alvorlig, fatale komplikationer, subarachnoid eller intracerebral blødning, gastrointestinal eller andre indre blødninger.
Diagnose af trombocytopeni
Patologernes patologi er mistænkt hos patienter med tilstedeværelse af petechiae og blødning af slimhinderne. En generel blodtælling udføres med blodpladeantal, en undersøgelse af hæmostase og et udtværing af perifert blod. Forøget antal blodplader og trombocytopeni bestemmes ved at tælle antallet af blodplader; Coagulogramtest er normalt normalt, hvis der ikke er koagulopati samtidig. Ved normale værdier af den generelle blodprøve, blodpladeantal, MHO og normal eller lidt langstrakt TTV, kan forekomsten af trombocytdysfunktion antages.
Hos patienter, der har trombocytopeni, kan et udtværing af perifert blod indikere en mulig årsag til det. Hvis der er andre abnormiteter i smøret end trombocytopeni, såsom tilstedeværelsen af nucleerede røde blodlegemer og unge leukocytter, er knoglemarvs aspiration angivet.
Perifer blod med trombocytopeniske sygdomme
|
Blod ændres |
Betingelser |
|
Normale røde blodlegemer og leukocytter |
ITP, trombocytopeni gravid, HIV-associeret trombocytopeni, lægemiddelinduceret trombocytopeni, post-transfusion purpura |
|
Fragmentering af erythrocytter |
Trombotisk trombocytopenisk purpura, hæmolytisk uremisk syndrom, præeklampsi med ICE, metastatisk carcinom |
|
Unormale leukocytter |
Umodne celler eller et stort antal modne lymfocytter i leukæmi. Lavt antal granulocytter i aplastisk anæmi. Hypersegmenterede granulocytter i megaloblastisk anæmi |
|
Gigantiske blodplader (tilsvarende i størrelse til erythrocytter) |
Bernard-Soulier syndrom og anden medfødt trombocytopeni |
|
Erythrocyte anomalier, nucleerede erythrocytter, umodne granulocytter |
Myelodysplasi |
Undersøgelsen af knoglemarvsaspirat gør det muligt at estimere antal og udseende af megakaryocytter, og kan også bestemme andre årsager til knoglemarvshemopoiesismangel. Hvis der ikke er abnormiteter i myelogrammet, men der er splenomegali, er den mest sandsynlige årsag til thrombocytopeni sekvestrering af blodplader i milten; hvis knoglemarven og miltens størrelse er normal, er den mest sandsynlige årsag til thrombocytopeni øget ødelæggelse. Imidlertid er definitionen af antiplatelet antistoffer ikke af signifikant klinisk betydning. En hiv-test udføres hos patienter med mistænkt HIV-infektion.
Patienter med trombocyt dysfunktion og tilstedeværelsen af en lang historie af voldsom blødning efter tandudtrækning og andre kirurgiske indgreb eller med mild blå mærker uddannelse der er grund til mistanke om en medfødt patologi. I dette tilfælde er det nødvendigt at bestemme antigenen og aktiviteten af von Willebrand-faktoren. Hvis der ikke er nogen tvivl i tilstedeværelsen af medfødt patologi, udføres der ikke yderligere test.
Hvilke tests er nødvendige?
Hvem skal kontakte?
Behandling af thrombocytopeni
Patienter med trombocytopeni eller blodplade dysfunktion medicin skal undgås, hvilket kan forstyrre funktionen af blodplader, især aspirin og andre ikke-steroide antiinflammatoriske lægemidler. Patienterne kan muligvis have trombocyttransfusioner, dog kun i visse situationer. Profylaktiske transfusioner anvendes sjældent, da gentagne transfusioner kan være ineffektive på grund af produktionen af antiplatelet allo-antistoffer. Når blodplade dysfunktion eller trombocytopeni forårsaget af et defekt blodplade produkt transfusion er tildelt ved aktiv blødning eller alvorlig trombocytopeni (fx inklusive blodpladetælling <10.000 / ul). Ved trombocytopeni forårsaget af ødelæggelse af blodplader foreskrives transfusioner kun med livstruende blødninger eller blødninger i centralnervesystemet.
I moderne hæmatologi udføres etiologisk behandling af trombocytopeni under hensyntagen til sygdommens sværhedsgrad og årsagerne til dens forekomst.
Øvelse er indførelsen af kortikosteroider, som undertrykker immunsystemet og blokerer blodpladerne. Prednisolon i trombocytopeni af autoimmun natur (indvendigt eller injektivt) anvendes til mild til moderat trombocytopeni; Efter en dosisreduktion eller seponering har 60-90% af patienterne dog tilbagefald.
Lithiumcarbonat eller folinsyre i trombocytopeni kan bruges til at stimulere produktion af blodplader med knoglemarv. Patienter med idiopatisk trombocytopeni behandles med plasmaferes og immunosuppressive lægemidler er foreskrevet (Imuran, Mycophenolate mofetil, etc.).
Kronisk idiopatisk thrombocytopeni, navnlig når tilbagefald hos patienter med splenektomi Romiplostim behandlede injektionspræparat, som er en thrombopoietin receptoragonist stimulere blodpladeproduktion.
Dicycinum med trombocytopeni (tabletter og injektionsvæske, opløsning) kan anvendes til behandling af kapillærblødning, da det er et lægemiddel i den hæmostatiske gruppe. Dens hæmatostatiske effekt er baseret på lokal aktivering af vævsfaktoren for blodkoagulation III (thromboplastin).
Ascorutin, Couantil og Sodecor i trombocytopeni
Disse tre lægemidler isoleres ikke separat. Kompleks vitaminer, antioxidanter -askorbinovoy syre og rutin - er Ascorutin for trombocytopeni ikke er anført på listen over anbefalede medicin, selv om det har angioprotektornoy egenskaber, det vil sige forøger tætheden af små fartøjer. Ascorutinum almindeligvis anvendes i behandlingen af tromboflebitis og åreknuder og kronisk venøs insufficiens, hypertensiv mikroangiopati, forøget permeabilitet af kapillærerne med hæmoragisk diatese. Rutin giver en mere værdifuld virkning af ascorbinsyre, men på den anden side reducerer blodpladeaggregeringen, det forhindrer blodkoagulering.
Det er spredt, at Quarantil i thrombocytopeni kan anvendes til "genopretning af immunitet", forebyggelse af dannelse af thrombus og eliminering af blodcirkulationsforstyrrelser. Dette stof har imidlertid intet at gøre med immunitet. Curantil er et angioprotektivt middel, der bruges til at forhindre blodpropper og aktivere perifer cirkulation. Den antitrombotiske virkning af lægemidlet er, at det øger evnen af prostaglandin E1 (PgE1) til at inhibere aggregeringen af blodplader. Blandt dets bivirkninger er trombocytopeni og øget blødning.
Endvidere rapporterer nogle steder, at det er muligt at normalisere blodpladeniveauet ved at tage Sodekor-tinktur i trombocytopeni. Vand-alkoholopløsningen indeholder ekstrakter af rhizomer og rødder af elecampan; rødder af mælkebøtte, lakrids og ingefær; frugt af havtorn pinjekerner, samt kanelbark, kardemomme og korianderfrø, nellikerknopper.
Farmakodynamik vegetabilsk oprindelse betyder ikke vist, men ifølge den officielle beskrivelse, forberedelse (citeret ordret): "anti-inflammatorisk, styrkende effekt, øger uspecifik modstand af organismen, bidrager til mental og fysisk præstation." Det vil sige, om brugen af Sodecor i trombocytopeni ikke er et ord.
Hvordan virker komponenterne i tinkturen? Devyasil anvendes som et eksplosionsmiddel, antimikrobielt middel, diuretikum, koleretisk og antihelminthic. Roden af mælkebøtte bruges til gastrointestinale lidelser og forstoppelse. Laksrøddet (lakridset) bruges til tør hoste og også som en antacida for gastrit og diuretika til blærebetændelse.
Kanel er nyttig til forkølelse og kvalme; kardemomme har en tonic effekt, og øger også udskillelsen af mavesaft og hjælper med flatulens. Ginger er meget nyttigt, hvis rod er inkluderet i Sodecor, men med trombocytopeni vil ingefær ikke hjælpe, fordi det reducerer blodkoagulation. Frø af koriander, der indeholder flavonoid rutozid, virker tilsvarende.
Alternative midler til thrombocytopeni
Der er nogle alternative midler til thrombocytopeni. Derfor er hajfedt et alternativ til trombocytopeni i de skandinaviske lande, hvor den sælges i apoteker i form af kapsler (tage 4-5 kapsler om dagen i en måned). På os kan det med succes erstatte sædvanlig torskeleverolie, som også indeholder flerumættede fedtsyrer (ω-3) - på 1-2 kapsler om dagen.
Det anbefales at bruge sesamolie, udbredt rå, i tilfælde af trombocytopeni - på en spiseske to gange om dagen. Det hævdes, at denne olie har egenskaber, der øger niveauet af blodplader. Det er selvfølgelig muligt på grund af indholdet af flerumættede fedtstoffer (herunder ω-9), folinsyre (25%) og vitamin K (22%), samt aminosyrer, såsom L-arginin, leucin, alanin, valin og andre. Aggregater, disse biologisk aktive stoffer fremmer normal metabolisme og proliferation af knoglemarvvæv og stimulerer således hæmopoiesis.
Fytoterapeuter anbefaler også urtebehandling af trombocytopeni, som beskrevet i den separate publikation - Behandling af trombocytopeni
Kost med trombocytopeni
En særlig diæt af trombocytopeni kræver ikke, men det er nødvendigt at organisere korrekt ernæring med trombocytopeni. Hvad betyder dette?
Det er nok at introducere i din kost mere frugt og grøntsager, især grøn: kål, salat, persille, løg, laminaria. De indeholder chlorophyll, og derfor en masse vitamin K.
Nyttige produkter til trombocytopeni: vegetabilske olier; fedtfattige mejeriprodukter (indeholdende calcium, der virker sammen med K-vitamin) mandler og tørrede figner; appelsiner og appelsinjuice (de har nok vitamin B9); korn, ærter, linser og nyrerebønner (en kilde til vegetabilsk protein); skaldyr og rødbeder (rige på zink).
Uønskede produkter i trombocytopeni omfatter hvid ris, hvidt sukker samt fødevarer, der indeholder få næringsstoffer, bidrager til fedme og giver ikke kroppen vitaminer og mineraler. Og selvfølgelig bør alkohol udelukkes.
Flere oplysninger om behandlingen
Forebyggelse af trombocytopeni
Specifikke metoder til forebyggelse af trombocytopeni findes ikke. Glem ikke om vigtigheden af vitaminer (de blev diskuteret ovenfor).
Men i nærvær af denne patologi anbefaler lægerne at være forsigtige i hverdagen og på arbejdspladsen, når de bruger alt, der kan blive skadet ved et uheld. Mænd bør barbere bedre med en elektrisk barbermaskine og undgå kontakt sport og andre aktiviteter, der kan føre til skader. Børn med lavt blodplade i blodet kræver særlig opmærksomhed.

