Medicinsk ekspert af artiklen
Nye publikationer
Kræft i livmoderkroppen
Last reviewed: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Maligne tumorer i livmoderen omfatter: kræft, sarkom, mesodermale tumorer og choriocarinom. Kræft i livmoderen betyder kræft i endometriet (livmoderslimhinden). Endometriekræft er en hormonafhængig tumor, dvs. den er forårsaget af endokrine-metaboliske lidelser og er ofte kombineret med livmodermyom, endometrioid sygdom og hyperplasi af ovarievæv.
Epidemiologi
Endometriecancer er en udbredt ondartet neoplasme. Den er nummer to i strukturen af onkologiske sygdomme hos kvinder. Det er den fjerde mest almindelige kræfttype efter bryst-, lunge- og tyktarmskræft. Livmoderkræft findes overvejende hos postmenopausale patienter med blødning; det opdages i 10% af tilfældene i denne periode af livet. Diagnostiske fejl hos kvinder i denne alder skyldes forkert vurdering af blodig udflåd, hvilket ofte forklares med klimakteriel dysfunktion.
Årsager livmoderkræft
En særlig plads i udviklingen af endometriecancer indtages af baggrundstilstande (glandulær hyperplasi, endometriepolypper) og præcancerøse tilstande (atypisk hyperplasi og adenomatose) i endometriet.
 [ 9 ]
[ 9 ]
Risikofaktorer
Risikogruppen omfatter kvinder, der har en høj sandsynlighed for at udvikle en ondartet tumor i tilfælde af visse sygdomme og tilstande (risikofaktorer). Risikogruppen for udvikling af livmoderkræft kan omfatte:
- Kvinder i perioden med etableret overgangsalder med blodig udflåd fra kønsorganerne.
- Kvinder med fortsat menstruationsfunktion efter 50 år, især med livmoderfibromer.
- Kvinder i alle aldre, der lider af hyperplastiske processer i endometriet (tilbagevendende polypose, adenomatose, glandulær-cystisk hyperplasi af endometriet).
- Kvinder med nedsat fedt- og kulhydratstofskifte (fedme, diabetes) og forhøjet blodtryk.
- Kvinder med forskellige hormonelle forstyrrelser, der forårsager anovulation og hyperøstrogenisme (Stein-Leventhal syndrom, neuroendokrine sygdomme efter fødslen, myomer, adenomyose, endokrin infertilitet).
Andre faktorer, der bidrager til udviklingen af endometriecancer:
- Østrogenudskiftningsterapi.
- Polycystisk ovariesyndrom.
- Ingen fødselshistorik.
- Tidlig menstruation, sen overgangsalder.
- Alkoholmisbrug.
Symptomer livmoderkræft
- Leukoré. Er det tidligste tegn på livmoderkræft. Leukoré er tynd og vandig. Der er ofte blod i denne udflåd, især efter fysisk anstrengelse.
- Kløe i de ydre kønsorganer. Kan forekomme hos patienter med endometriecancer på grund af irritation fra vaginal udflåd.
- Blødning er et sent symptom, der opstår som følge af tumorforfald og kan manifestere sig som udflåd i form af kødlignende "slaps", udtværing eller rent blod.
- Smerter - kramper af natur, der udstråler til underekstremiteterne, opstår, når udflåd fra livmoderen er forsinket. Dødelig smerte, der er ømme, især om natten, indikerer spredning af processen ud over livmoderen og forklares ved kompression af nerveplexuserne i det lille bækken af tumorinfiltratet.
- Dysfunktion af tilstødende organer på grund af tumorvækst i blæren eller endetarmen.
- Disse patienter er karakteriseret ved fedme (sjældent vægttab), diabetes og forhøjet blodtryk.
Hvor gør det ondt?
Hvad generer dig?
Niveauer
I øjeblikket anvendes adskillige klassifikationer af livmoderkræft i klinisk praksis: 1985-klassifikationen, den internationale FIGO-klassifikation og TNM.
 [ 18 ]
[ 18 ]
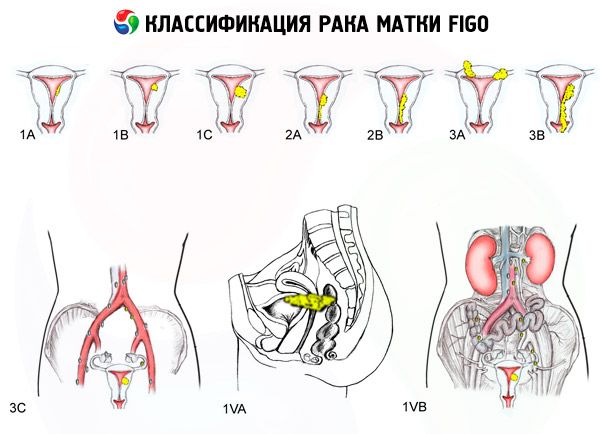
FIGO-klassificering af livmoderkræft efter stadier
Omfanget af læsionen
- 0 - Præendometriumkarcinom (atypisk glandulær hyperplasi af endometriet)
- 1 - Tumoren er begrænset til livmoderkroppen, regionale metastaser detekteres ikke
- 1a - Tumoren er begrænset til endometriet
- 1b - Invasion i myometriet op til 1 cm
- 2 - Tumoren påvirker livmoderhalsen og livmoderhalsen, regionale metastaser bestemmes ikke
- 3 - Tumoren strækker sig ud over livmoderen, men ikke ud over bækkenet
- 3a - Tumoren infiltrerer livmoderens serøse struktur, og/eller der er metastaser i livmodervedhængene og/eller i bækkenets regionale lymfeknuder.
- 3b - Tumoren infiltrerer bækkenvævet og/eller der er metastaser til vagina
- 4 - Tumoren strækker sig ud over bækkenet og/eller der er invasion af blæren og/eller endetarmen
- 4a - Tumor invaderer blære og/eller endetarm
- 4b - Tumor af enhver grad af lokal og regional spredning med påviselige fjernmetastaser
International klassificering af livmoderkræft i henhold til TNM-systemet
- T0 - Primær tumor er ikke påvist
- Tis - Præinvasivt karcinom
- T1 - Tumoren er begrænset til livmoderkroppen
- T1a - Livmoderhulen er ikke mere end 8 cm lang
- T1b - Livmoderhulen er mere end 8 cm lang
- T2 - Tumoren har spredt sig til livmoderhalsen, men ikke ud over livmoderen
- T3 - Tumoren har spredt sig ud over livmoderen, men forbliver i bækkenet
- T4 - Tumoren strækker sig ind i slimhinden i blæren, endetarmen og/eller strækker sig ud over bækkenet
N - regionale lymfeknuder
- Nx - Utilstrækkelige data til at vurdere status for regionale lymfeknuder
- N0 - Ingen tegn på metastase til regionale lymfeknuder
- N1 - Metastaser i regionale lymfeknuder
M - fjerne metastaser
- Mx - Utilstrækkelige data til at bestemme fjernmetastaser
- M0 - Ingen tegn på metastaser
- M1 - Der er fjerne metastaser
G - histologisk differentiering
- G1 - Høj grad af differentiering
- G2 - Gennemsnitlig differentieringsgrad
- G3-4 - Lav differentieringsgrad
Forms
Der findes begrænsede og diffuse former for livmoderkræft. I den begrænsede form vokser tumoren som en polyp, tydeligt afgrænset fra den upåvirkede slimhinde i livmoderen; i den diffuse form spreder kræftinfiltrationen sig til hele endometriet. Tumoren optræder oftest i området omkring fundus og tubalvinklerne i livmoderen. Cirka 80% af patienterne har adenocarcinom med varierende grad af differentiering, hos 8-12% - adenoacanthom (adenocarcinom med benign pladecelledifferentiering), som har en gunstig prognose.
Mindre almindelige tumorer med en dårligere prognose omfatter glandulær pladecellecarcinom, hvor pladecellekomponenten ligner pladecellecarcinom, men prognosen er dårligere på grund af tilstedeværelsen af en udifferentieret kirtelkomponent.
Pladecellekarcinom har, ligesom klarcellet karcinom, meget til fælles med lignende tumorer i livmoderhalsen, forekommer hos ældre kvinder og er karakteriseret ved et aggressivt forløb.
Udifferentieret kræft er mere almindelig hos kvinder over 60 år og forekommer på baggrund af endometrieatrofi. Det har også en ugunstig prognose.
En af de sjældne morfologiske varianter af endometriecancer er serøs-papillær cancer. Morfologisk har den meget til fælles med serøs ovariecancer, den er karakteriseret ved et ekstremt aggressivt forløb og et højt potentiale for metastase.
Diagnosticering livmoderkræft
Gynækologisk undersøgelse. Ved undersøgelse ved hjælp af spejle afklares livmoderhalsens tilstand og arten af udflådet fra livmoderhalskanalen - udflådet tages til cytologisk undersøgelse. Ved vaginal (rectovaginal) undersøgelse lægges der vægt på livmoderens størrelse, tilstanden af vedhængene og parauterint væv.
Aspirationsbiopsi (cytologi af aspirat fra livmoderhulen) og undersøgelse af aspirationsskylninger fra livmoderhulen og livmoderhalskanalen. Sidstnævnte udføres i postmenopausale alderen, hvis der ikke er mulighed for aspirationsbiopsi og diagnostisk curettage.
Cytologisk undersøgelse af vaginale udstrygninger taget fra den posteriore fornix. Denne metode giver et positivt resultat i 42% af tilfældene.
Trods den lille procentdel af positive resultater kan metoden anvendes i vid udstrækning i ambulante omgivelser, eliminerer traumer og stimulerer ikke tumorprocessen.
Separat diagnostisk curettage af livmoderhulen og livmoderhalskanalen under hysteroskopi. Det tilrådes at få skrabninger fra områder, hvor præcancerøse processer oftest forekommer: området omkring det ydre og indre æggeleder, samt tubalvinklerne.
Hysteroskopi. Metoden hjælper med at identificere kræftprocessen på steder, der er vanskelige at få adgang til for curettage, gør det muligt at identificere lokalisering og forekomst af tumorprocessen, hvilket er vigtigt for valg af behandlingsmetode og for efterfølgende overvågning af effektiviteten af strålebehandlingen.
Tumormarkører. For at bestemme den proliferative aktivitet af endometriekarcinomceller er det muligt at bestemme monoklonale antistoffer Ki-S2, Ki-S4, KJ-S5.
For at detektere fjerne metastaser anbefales det at udføre røntgen af thorax, ultralyd og computertomografi af abdominale organer og retroperitoneale lymfeknuder.
Ultralydsundersøgelse. Nøjagtigheden af ultralydsdiagnostik er omkring 70%. I nogle tilfælde er den kræftfremkaldende knude praktisk talt umulig at skelne fra livmodermusklen med hensyn til akustiske egenskaber.
Computertomografi (CT). Udføres for at udelukke metastaser i livmodervedhængene og primære multiple ovarietumorer.
Magnetisk resonansbilleddannelse (MR). MR-scanning af livmoderkræft gør det muligt at bestemme den nøjagtige lokalisering af processen, skelne stadie I og II fra III og IV, samt bestemme dybden af invasionen i myometriet og skelne stadie I af sygdommen fra resten. MR er en mere informativ metode til at bestemme forekomsten af processen uden for livmoderen.
Hvad skal man undersøge?
Hvem skal kontakte?
Behandling livmoderkræft
Når man vælger en behandlingsmetode til patienter med livmoderkræft, skal der tages hensyn til tre hovedfaktorer:
- alder, patientens generelle tilstand, sværhedsgraden af metaboliske og endokrine lidelser;
- tumorens histologiske struktur, graden af dens differentiering, størrelse, lokalisering i livmoderhulen og forekomsten af tumorprocessen;
- den institution, hvor behandlingen skal udføres (ikke kun lægens onkologiske uddannelse og kirurgiske færdigheder er vigtige, men også institutionens udstyr).
Kun ved at tage hensyn til ovenstående faktorer kan processen iscenesættes korrekt og behandles tilstrækkeligt.
Omkring 90% af patienter med livmoderkræft gennemgår kirurgisk behandling. Normalt udføres fjernelse af livmoderen med vedhæng. Efter åbning af bughulen udføres revision af bækkenorganerne og bughulen samt retroperitoneale lymfeknuder. Derudover tages podninger fra Douglas-rummet til cytologisk undersøgelse.
Kirurgisk behandling af livmoderkræft
Omfanget af den kirurgiske behandling bestemmes af processens stadium.
Stadium 1a: Hvis kun endometriet er påvirket, uanset tumorens histologiske struktur og graden af dens differentiering, udføres en simpel fjernelse af livmoderen med vedhæng uden yderligere behandling. Med fremkomsten af endoskopiske kirurgiske metoder er ablation (diatermokoagulation) af endometriet blevet mulig på dette stadie af sygdommen.
Stadium 1b: i tilfælde af overfladisk invasion, lokalisering af en lille tumor, høj grad af differentiering i den øvre-posteriore del af livmoderen, udføres en simpel ekstirpation af livmoderen med vedhæng.
Ved invasion op til 1/2 af myometriet, G2- og G3-differentieringsgrader, store tumorstørrelser og lokalisering i de nedre dele af livmoderen, er fjernelse af livmoderen med vedhæng og lymfadenektomi indiceret. Ved fravær af metastaser i lymfeknuderne i det lille bækken udføres endovaginal intrakavitær bestråling efter operationen. Hvis lymfadenektomi ikke er mulig efter operationen, bør ekstern bestråling af det lille bækken udføres med en samlet fokal dosis på 45-50 Gy.
I stadie 1b-2a G2-G3; 2b G1 udføres fjernelse af livmoderen med vedhæng og lymfadenektomi. Ved fravær af metastaser i lymfeknuderne og maligne celler i peritonealvæsken, ved overfladisk invasion, bør endovaginal intrakavitær bestråling udføres efter operationen. Ved dyb invasion og lav grad af tumordifferentiering udføres strålebehandling.
Trin 3: Det optimale operationsvolumen bør overvejes som fjernelse af livmoderen med vedhæng med lymfadenektomi. Hvis der opdages metastaser i æggestokkene, er det nødvendigt at resekere det større omentum. Derefter udføres ekstern bestråling af det lille bækken. Hvis der opdages metastaser i de para-aorta lymfeknuder, tilrådes det at fjerne dem. I tilfælde, hvor det ikke er muligt at fjerne metastatisk ændrede lymfeknuder, er det nødvendigt at udføre ekstern bestråling af dette område. I trin IV udføres behandlingen i henhold til en individuel plan, hvor der om muligt anvendes kirurgisk behandling, strålebehandling og kemohormonal terapi.
Kemoterapi
Denne type behandling udføres hovedsageligt i tilfælde af en udbredt proces, autonome tumorer (hormonelt uafhængige), samt når der opdages et tilbagefald af sygdommen og metastaser.
I øjeblikket er kemoterapi mod livmoderkræft fortsat palliativ, da selv med tilstrækkelig effektivitet af nogle lægemidler, er virkningsvarigheden normalt kort - op til 8-9 måneder.
Kombinationer af lægemidler såsom førstegenerations (cisplatin) eller andengenerations (carboplatin) platinderivater, adriamycin, cyclophosphamid, methotrexat, fluorouracil, phosphamid osv. anvendes.
Blandt de mest effektive lægemidler, som giver en fuldstændig og delvis effekt i mere end 20% af tilfældene, er doxorubicin (adriamycin, rastocin osv.), farmarubicin, platinpræparater af første og anden generation (platidiam, cisplatin, platimit, platinol, carboplatin).
Den største effekt - op til 60% - opnås ved en kombination af adriamycin (50 mg/m2 ) og cisplatin (50-60 mg/m2 ).
Ved udbredt livmoderkræft, recidiv og metastaser, både i monokemoterapi og i kombination med andre lægemidler, kan taxol anvendes. I monoterapi anvendes taxol i en dosis på 175 mg/m2 som en 3-timers infusion hver 3. uge. Med en kombination af taxol (175 mg/m2 ), cisplatin (50 mg/m2 ) og epirubicin (70 mg/m2 ) øges behandlingens effektivitet betydeligt.
Hormonbehandling
Hvis tumoren har spredt sig ud over livmoderen på operationstidspunktet, løser lokal, regional kirurgisk behandling eller strålebehandling ikke hovedproblemet med behandlingen. Det er nødvendigt at anvende kemo- og hormonbehandling.
Til hormonbehandling anvendes oftest gestagener: 17-OPC, depo-provera, provera, farlugal, depostat, megace i kombination med eller uden tamoxifen.
I tilfælde af metastatisk proces, og i tilfælde af ineffektivitet af progestinbehandling, anbefales det at ordinere Zoladec
Enhver organbevarende behandling kan kun udføres på en specialiseret institution med betingelser for dybdegående diagnostik både før og under behandlingen. Det er nødvendigt at have ikke kun diagnostisk udstyr, men også højt kvalificeret personale, herunder morfologer. Alt dette er nødvendigt for rettidig påvisning af behandlingsineffektivitet og efterfølgende kirurgi. Derudover er konstant dynamisk overvågning nødvendig. Muligheder for organbevarende hormonbehandling af minimal endometriecancer hos unge kvinder, der bruger progestogener: 17-OPK eller depo-provera i kombination med tamoxifen. Ved en moderat grad af differentiering anvendes en kombination af hormonbehandling og kemoterapi (cyclophosphamid, adriamycin, fluorouracil eller cyclophosphamid, methotrexat, fluorouracil).
Hormonbehandling anbefales at ordinere til patienter med en høj eller moderat grad af tumordifferentiering. Ved en høj grad af tumordifferentiering, overfladisk tumorinvasion i myometriet, tumorlokalisering i fundus eller øvre 2/3 af livmoderen. Patienter under 50 år, ingen metastaser - administreres hormonbehandling i 2-3 måneder. Hvis der ikke er nogen effekt, er det nødvendigt at skifte til kemoterapi.
Flere oplysninger om behandlingen
Forebyggelse
Forebyggelse af livmoderkræft består i at identificere højrisikogrupper. Disse grupper af mennesker bør gennemgå regelmæssige gynækologiske undersøgelser med cytologisk kontrol af livmoderslimhinden. Hvis en kvinde får diagnosticeret præcancerøse sygdomme, og konservativ behandling er ineffektiv, bør hun gennemgå kirurgisk behandling.

