Medicinsk ekspert af artiklen
Nye publikationer
Leukoplakia i livmoderhalsen
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
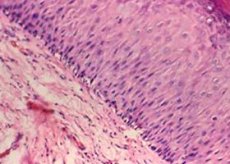
Blandt de mange gynækologiske patologier indtager cervikal leukoplaki en særlig position. Faktorerne, der forårsager denne sygdom, er endnu ikke fuldt ud afklaret.
Hvad er farligt ved cervikal leukoplaki? Hvorfor opstår denne patologi, og hvordan slipper man af med den? Vi vil tale om dette og meget mere i denne artikel.
Årsager cervikal leukoplakia
Ifølge videnskabelig forskning kan der være mange årsager til leukoplaki. Disse omfatter tidligere infektioner i kroppen, immunforstyrrelser, hormonelle forstyrrelser, ukvalificeret behandling af livmoderhalssygdomme, traumer på livmoderhalsen under fødsel eller kunstige aborter og andre faktorer.
Det menes, at risikoen for at udvikle leukoplaki hos en kvinde med en menstruationscyklusforstyrrelse eller med en inflammatorisk patologi i reproduktionsorganerne er flere gange højere end hos andre.
Sygdommens udvikling kan udløses af kønsinfektioner, virale læsioner (herpes) og promiskuøst sexliv. Risikofaktorer omfatter også forskellige medicinske procedurer: proceduren med diatermokoagulation af erosioner, curettage, installation af spiralformet præventionsmiddel.
Symptomer cervikal leukoplakia
Simpel leukoplaki i livmoderhalsen har ingen karakteristiske symptomer: patologien opdages normalt under en gynækologisk lægeundersøgelse. Nogle typer leukoplaki har dog nogle tegn, som, hvis de opdages, kan bruges til at mistænke sygdommens udvikling.
En sund livmoderhals har et epitellag, ligesom al hud. Dette lag er dog ikke i stand til at blive keratiniseret, hvilket kan føre til at livmoderhalsen strækkes under fødslen. Hvis vævet keratiniseres, er dette en patologi og kaldes leukoplaki.
Fokal leukoplaki i livmoderhalsen er en patologi, hvor en flad læsion optræder i niveau med slimhinden. Et sådant område kan kun detekteres under en kolposkopi. Dette er den mest gunstige form for leukoplaki, da strukturelle abnormiteter kun observeres i det overfladiske vævslag. Læsionen kan forekomme isoleret eller i en gruppe.
Omfattende leukoplaki i livmoderhalsen kan sprede sig til andre dele af kønsorganerne: en sådan spredning observeres ofte på vaginale hvælvinger. Omfattende patologi er tæt på malignitet og kan kombineres med arforandringer og hypertrofi af livmoderhalsen. Denne form for leukoplaki kan ledsages af svær kløe (især om natten under søvn), smerter og ubehag under samleje, forekomst af mikrorevner i huden og en følelse af stramhed.
Tynd leukoplaki i livmoderhalsen er karakteriseret ved forekomsten af de tyndeste skæl på epitelets overflade (en slags tynde film), som muligvis ikke bemærkes selv under en forebyggende undersøgelse. For at diagnosticere denne form for patologi kan yderligere laboratorietests være nødvendige.
Det er også muligt at udvikle en vorteform af sygdommen, som opstår som følge af simpel leukoplaki. Denne komplikation manifesterer sig i form af klare, skællede områder med keratinisering, der ligner vorter i udseende.
Cervikal leukoplaki og graviditet
Leukoplaki opdaget under graviditet påvirker ikke direkte graviditetsprocessen, embryonets udvikling og fremkalder ikke dannelsen af patologier hos fosteret. Der er dog stadig en vis fare for kvinden selv: sygdommen kan forværres og forårsage udvikling af mere komplekse tilstande, herunder degeneration til en ondartet proces. Dette fremmes af et fald i immuniteten, en ændring i hormonbalancen under graviditet samt fødslen, hvor livmoderhalsvævet udsættes for alvorlig mekanisk påvirkning, strækning og beskadigelse.
Hvis der blev opdaget leukoplaki i livmoderhalsen før graviditeten eller under planlægningsprocessen, er det naturligvis nødvendigt at slippe af med sygdommen før graviditeten, selvom patologien ikke påvirker selve undfangelsesprocessen. Før IVF er leukoplaki underlagt obligatorisk forbehandling.
Hvis sygdommen ikke behandles, kan konsekvenserne af cervikal leukoplaki være alvorlige: først og fremmest er dette udseendet af atypiske celler, hvilket er begyndelsen på den maligne transformation af processen.
Hvor gør det ondt?
Hvad generer dig?
Diagnosticering cervikal leukoplakia
Omfattende diagnostik af cervikal leukoplaki kan omfatte klinisk, cytologisk og kolposkopisk undersøgelse. Lægen kan individuelt ordinere morfologisk, bakteriologisk og bakterioskopisk analyse. De mest indikative i dette tilfælde anses for at være morfologiske undersøgelser og kolposkopi.
Kolposkopimetoden giver mulighed for at vurdere læsionens art og omfang og undersøge den generelle tilstand af epitelvævet i vagina og livmoderhalsen. Et kolposkop er det samme mikroskop, men med en større forstørrelse, der er i stand til at undersøge de mindste ændringer i vævsstrukturen.
Under kolposkopi er det muligt at udføre den såkaldte Schiller-test - en smertefri test, der kan hjælpe med en tilstrækkelig diagnose. Metodens essens er at farve overfladen af livmoderhalsen med en 3% Lugol-opløsning (opløsningen består af kaliumiodid, rent jod og destilleret vand). Denne metode giver dig mulighed for at bestemme fraværet af glykogen i det integumentære epitel, hvilket indikerer atypiske og ikke-standardiserede områder af epitelvæv. Som følge af farvning bliver sundt væv brunt-mørkt, og de berørte områder ændrer ikke deres farve.
Tidlig diagnose af sygdommen kan stilles på basis af specielle udstrygninger fra cervikalt epitelvæv.
Den cytologiske prøve tages med en speciel spatel eller børste. Samtidig tages der udstrygninger fra det område af livmoderhalsen, der er tættere på vagina, samt fra den nedre del af livmoderhalskanalen. I tilfælde af flad leukoplaki afslører sådanne tests keratin, grupper af overfladeepitelceller og et stort antal dyskeratocytter.
En biopsi af livmoderhalsen ved leukoplaki involverer fjernelse af en prøve af overfladeepitelet fra det berørte område, efterfulgt af en cytologisk og histologisk undersøgelse. Samtidig er det muligt at vurdere omfanget af patologien, kontrollere for tilstedeværelsen af degeneration og malignitet i vævet. I tilfælde hvor histologisk analyse bekræfter dysplasi af overfladelaget, kan sygdommen diagnosticeres som et præcancerøst stadie af processen. Biopsiproceduren udføres under lokalbedøvelse ved hjælp af et elektrokoagulationssystem.
For nylig er metoden med mikrokolpohysteroskopi blevet anvendt med succes til en grundig undersøgelse af livmoderhalsvævet og livmoderhalskanalen. Denne procedure er smertefri og giver mulighed for samtidig at vurdere tilstanden af overfladebelægningen, bestemme tilstedeværelsen af atypisk væv og udføre en målrettet biopsi.
Makroskopisk fremstår leukoplaki som hvidlige plaques af forskellige former og størrelser, placeret på baggrund af et uændret epitellag.
Keratinisering af pladeepitel er en konsekvens af øget funktionel aktivitet af epitelceller, som er fraværende under normale epitelforhold.
Det histologiske billede af leukoplaki er karakteriseret ved:
- proliferation af celler i det lagdelte pladeepitel;
- dens ujævne fortykkelse på grund af en betydelig stigning i antallet af mellemliggende (subulære) celler);
- akantose;
- ufuldstændig keratinisering;
- fuldstændig keratinisering af epitelet (parakeratose);
- lymfocytisk infiltration af stroma.
Baggrundsprocesser omfatter leukoplaki uden tegn på atypi af epitelceller.
Leukoplaki og papillom udgør en særlig form for livmoderhalssygdom - dyskeratose.
 [ 13 ]
[ 13 ]
Hvad skal man undersøge?
Hvilke tests er nødvendige?
Differential diagnose
Når man differentierer mellem cervikale patologier, er det nødvendigt at være opmærksom på typen af beskadiget væv. Dette kan være epitelvæv, bindevæv eller muskelvæv. Tilstedeværelsen af trofiske og innervationsforstyrrelser spiller også en rolle.
Cervikal dysplasi og leukoplaki er lignende patologier, der ikke har noget karakteristisk klinisk billede. Processens latente forløb, fraværet af smerte og ydre tegn på sygdommen udgør en fare for yderligere progression af patologien, såvel som malign degeneration af celler. Kombineret forløb af disse sygdomme forekommer også, hvilket under alle omstændigheder kræver komplekse terapeutiske foranstaltninger.
Leukoplaki og cervikal erosion har også nogle lignende tegn. Erosion er dog en defekt, der oftest forårsages af kemiske stoffer (rengøringsmidler eller medicin, aggressive stoffer), mekanisk skade. Med denne sygdom vil det berørte cervikale område være ødematøst og stærkt hyperæmisk, med tegn på blødning. Derudover kan der være klager over tilstedeværelsen af mindre blodig udflåd, især efter samleje.
Hvem skal kontakte?
Behandling cervikal leukoplakia
I dag er der foreslået mange metoder til behandling af cervikal leukoplaki. Den bedste effekt kan dog kun opnås med en omfattende behandlingstilgang, der anvender flere terapeutiske interventionsmetoder på samme tid. Dette kan være lægemiddel- og laserterapi, kuldebehandling og diatermokoagulation samt andre metoder.
I tilfælde, hvor leukoplaki opdages på baggrund af inflammatoriske sygdomme i de indre kønsorganer, er det første skridt at eliminere den inflammatoriske reaktion. Til dette formål ordineres antibiotika (normalt bredspektrede) samt antitrichomonale, svampedræbende, antivirale og antiklamydiale lægemidler, i henhold til indikationerne, hvor ordinationen af sådanne lægemidler sammenlignes med resultaterne af bakterioskopi eller test for tilstedeværelsen af virus og klamydia.
Det anbefales ikke at ordinere lægemidler, der påvirker og stimulerer metaboliske processer i væv. Sådanne lægemidler (aloe vera, fibre, plasmol, havtorn, hyben) kan øge proliferationen og bidrage til udviklingen af dysplasi.
Kemisk koagulation er meget populær og effektiv. Denne metode involverer brugen af et lægemiddel som solkovagin - en kemisk forbindelse af syrer af organisk og uorganisk oprindelse, der fungerer som et koagulant for rent cylindrisk epitel uden at påvirke sundt væv. Denne type terapi er smertefri og ødelægger effektivt ændret væv. Ifølge statistikker er patienternes helbredelse som følge af brugen af en sådan behandling omkring 75%.
Kauterisering af cervikal leukoplaki anvendes ret ofte, men denne metode har flere negative bivirkninger. Disse omfatter udvikling af implantationsendometriose, risiko for blødning under afstødning af koaguleret væv, muligheden for tilbagefald eller forværring af kronisk ovarieinflammation, menstruationscyklusforstyrrelser, en lang helingsperiode og risiko for gentagen vævsskade.
De mest effektive metoder, der i øjeblikket anvendes til at bekæmpe leukoplaki, omfatter kryoterapi og laserterapi.
Kuldebehandling (kryoterapi) fremmer nekrose af berørte væv ved udsættelse for lave temperaturer. Proceduren udføres ved kontakt, normalt én gang, i to til fem minutter. Metoden er smertefri, effekten af en sådan behandling er op til 95%. Den eneste ulempe ved denne metode er muligheden for tilbagefald af sygdommen, oftest rammer den patienter med forskellige menstruationsforstyrrelser.
Laserbehandling af cervikal leukoplaki er en mere moderne og succesfuldt anvendt metode. De store fordele ved denne procedure inkluderer kontaktløshed, smertefrihed og asepticitet af en sådan behandling. Laserbehandling muliggør hurtig og blødningsfri koagulation af beskadiget væv, hvilket skaber tilstrækkelig sårbeskyttelse mod penetration af bakterieflora. Laserbehandling udføres normalt ambulant uden bedøvelse på 5.-6. dag i menstruationscyklussen. Umiddelbart før proceduren behandles livmoderhalsen med Lugols opløsning, hvilket muliggør nøjagtig bestemmelse af det ændrede væv, der er genstand for laserbehandling.
Hvis patologien er udbredt, kan laserbehandling ordineres i flere faser med gradvis koagulation af de berørte områder. Endelig heling sker normalt inden for tre til fem uger, afhængigt af omfanget af den patologiske læsion.
Kirurgisk fjernelse af cervikal leukoplaki udføres på et sent stadie af processen, ledsaget af hypertrofiske og deformative forandringer i livmoderhalsen. Operationen kan omfatte kniv- eller laserkonisering, amputation af livmoderhalsen med efterfølgende plastikkirurgi og rekonstruktion af organet. Dette er en radikal operation, der kun anvendes i ekstreme tilfælde.
Radiobølgebehandling af cervikal leukoplaki kan anbefales til unge nulliparøse piger med omfattende manifestationer af sygdommen. Dette er en relativt ny procedure, der udføres kontaktløst ved hjælp af radiobølger, der fungerer som en slags skalpel. Metodens essens er som følger: en speciel elektrode indsættes i livmoderhalskanalen, som producerer højfrekvente udladninger. Under påvirkning af disse udladninger synes det væv, der er berørt af patologien, at fordampe på grund af den høje temperatur. Metoden anses for at være ret skånsom, og helbredelsen efter behandlingen er relativt hurtig og smertefri.
Medicinske eksperter fraråder kraftigt brugen af folkemedicin mod cervikal leukoplaki. Leukoplaki er en sygdom, der kan udvikle sig til en ondartet patologi, og det er yderst uklogt at forsinke kvalificeret behandling med en sådan diagnose. Forsøg på at helbrede sygdommen selv kan ikke kun forårsage skade, men også give dig mulighed for at gå glip af den tid, hvor du kan slippe af med patologien. Derudover forværrer brugen af vævsirriterende infusioner, brugen af tamponer og udskylning, som kan forårsage mekanisk skade på vævet, normalt situationen og føre til komplikationer af sygdommen. Cervikal leukoplaki er ikke et tilfælde, hvor brugen af folkemetoder er passende.
I hele behandlingsperioden og op til 45 dage efter den anbefales samleje og brug af kemiske præventionsmidler ikke.
Medicin
Forebyggelse
Forebyggende foranstaltninger består primært af rettidig behandling af inflammatoriske sygdomme i reproduktionssystemet, samt hormonel ubalance og menstruationsforstyrrelser. Kvinder, der tidligere har gennemgået diatermokoagulations- eller kryoterapiprocedurer i livmoderhalsen af en eller anden grund, bør med jævne mellemrum besøge en læge for en kolposkopisk forebyggende undersøgelse.
Forebyggende foranstaltninger omfatter et stabilt sexliv, brug af prævention, hvis du ikke ønsker at blive gravid, og periodiske lægebesøg.
Hvis du er tilbøjelig til inflammatoriske patologier i reproduktionsorganerne, bør du følge disse regler:
- undgå stressfulde situationer, hypotermi, overarbejde;
- overhold reglerne for personlig hygiejne;
- brug undertøj af høj kvalitet lavet af naturlige stoffer;
- gennemgå din kost, fjern alkohol, krydret mad, syltede agurker og slik;
- ingen rygning.
Inkluder flere vitaminer i din kost: dette vil styrke dit immunforsvar og forhindre sygdommens fremskridt.
Vejrudsigt
Forudsat at du kontakter din læge rettidigt, kan prognosen for sygdommen være gunstig. Hvis der opstår graviditet efter nylig behandling for leukoplaki, er det nødvendigt konstant at overvåge livmoderhalsens tilstand.
Cervikal leukoplaki er en sygdom, der er vanskelig at diagnosticere. Rettidig opdagelse af patologien gør det dog muligt at helbrede sygdommen uden farlige konsekvenser for kvindens liv og helbred.

