Medicinsk ekspert af artiklen
Nye publikationer
Mantoux-test
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Indikationer for Mantoux-testen
Ved diagnostik af massetuberkulin udføres Mantoux-testen med 2 TE på alle børn og unge, der er vaccineret med BCG, uanset det tidligere resultat, én gang om året. Barnet får den første Mantoux-test i en alder af 12 måneder. For børn, der ikke er vaccineret med BCG, udføres Mantoux-testen fra 6 måneder én gang hver sjette måned, indtil barnet får BCG-vaccinationen, og derefter efter den almindeligt accepterede metode én gang om året.
Mantoux-testen kan også bruges til individuel tuberkulindiagnostik. Den udføres på børnepoliklinikker, somatiske og infektionshospitaler til differentialdiagnostik af tuberkulose og andre sygdomme, i tilfælde af kroniske sygdomme med et sløvt, bølgelignende forløb, i tilfælde af ineffektivitet af traditionelle behandlingsmetoder og tilstedeværelsen af yderligere risikofaktorer for infektion eller tuberkulose (kontakt med en patient med tuberkulose, manglende vaccination mod tuberkulose, sociale risikofaktorer osv.).
Derudover er der grupper af børn og unge, der underkastes Mantoux-testen to gange om året i det generelle sundhedsnetværk:
- patienter med diabetes mellitus, mavesår og sår på tolvfingertarmen, blodsygdomme, systemiske sygdomme. HIV-inficerede patienter, der modtager langvarig hormonbehandling (mere end 1 måned);
- med kroniske ikke-specifikke sygdomme (lungebetændelse, bronkitis, tonsillitis), subfebril temperatur af ukendt ætiologi;
- ikke vaccineret mod tuberkulose, uanset barnets alder;
- børn og unge fra sociale risikogrupper, der er på institutioner (herberger, centre, modtagecentre), og som ikke har lægelig dokumentation (ved optagelse på institutionen, derefter to gange om året i 2 år).
Ved individuel tuberkulindiagnostik bestemmes tærsklen for tuberkulinfølsomhed - den laveste koncentration af tuberkulin, som kroppen reagerer positivt på. For at bestemme tærsklen for tuberkulinfølsomhed anvendes den intradermale Mantoux-test med forskellige fortyndinger af tørrenset tuberkulin.
Hos børn med mistanke om specifik øjenskade anbefales det for at undgå en fokal reaktion at påbegynde tuberkulindiagnostik med hud- eller intradermale tests med 0,01 og 0,1 TE.
Tuberkulintests til huden (plaster, salve) har i dag mere historisk betydning. De bruges sjældent, oftere til diagnosticering af hudtuberkulose eller i tilfælde, hvor det af en eller anden grund er umuligt at bruge de mere almindelige hud- og intradermale tuberkulintests. Pirquet-testen bruges også sjældent.
Den graduerede hudtest (GST) ifølge Grinchar og Karpilovsky udføres, når differentialdiagnostik er nødvendig for at afklare tuberkulinallergiens art og for at evaluere den administrerede behandling.
En test med subkutan administration af tuberkulin er indiceret, når det er nødvendigt at bestemme aktiviteten af tuberkulose i åndedrætsorganerne, samt til ætiologisk diagnose og bestemmelse af tuberkuloseaktiviteten på ekstrapulmonale steder.
Mantoux-testprocedure
Tuberkulinampullen tørres forsigtigt af med gaze dyppet i 70% ethylalkohol, hvorefter ampullens hals files med en kniv for at åbne ampullerne og brækkes af. Tuberkulin opsamles fra ampullen med en sprøjte og nål, som derefter bruges til at administrere Mantoux-testen. 0,2 ml af lægemidlet trækkes op i sprøjten (dvs. 2 doser), og opløsningen frigives derefter til 0,1 ml-mærket i en steril vatpind. Det er uacceptabelt at frigive opløsningen gennem nålens beskyttelseshætte eller i luften, da dette kan føre til en allergisk reaktion hos det medicinske personale. Efter åbning er tuberkulinampullen egnet til brug i højst 2 timer, hvis den opbevares under aseptiske forhold.
Den intradermale test udføres kun i et procedurerum. Patienten sidder. Hudområdet på den indre overflade af den midterste tredjedel af underarmen behandles med en 70% opløsning af ethylalkohol, tørres med sterilt vat. Tuberkulin injiceres strengt intradermalt, hvorved nålen rettes med snittet opad i de øvre lag af den strakte hud parallelt med dens overflade. Efter at nålehullet er indsat i huden, injiceres 0,1 ml af tuberkulinopløsningen fra sprøjten (dvs. én dosis). Injektionsstedet behandles ikke med alkohol igen, da risikoen for infektion på injektionsstedet er lav (PPD-L indeholder kinisol). Med den korrekte teknik dannes en papel i form af en "citronskal" med en diameter på mindst 7-9 mm af en hvidlig farve i huden, som hurtigt forsvinder.
Mantoux-testen udføres af en specialuddannet sygeplejerske efter lægens anvisning. Responsen vurderes af en læge eller en uddannet sygeplejerske efter 72 timer. Resultaterne indføres i følgende journalformularer: Nr. 063/u (vaccinationskort). Nr. 026/u (barnets journal). Nr. 112/u (barnets udviklingshistorie). Producenten, batchnummeret, tuberkulinets udløbsdato, testdatoen, administration af lægemidlet i højre eller venstre underarm og testresultatet (størrelsen af infiltratet eller paplen i millimeter, i fravær af infiltrat - hyperæmiens størrelse) noteres.
Hvis det er korrekt organiseret, bør 90-95% af børne- og ungebefolkningen i det administrative område årligt være dækket af tuberkulindiagnostik. I organiserede grupper udføres masse- tuberkulindiagnostik på institutioner enten af specialuddannet medicinsk personale eller efter teammetoden, hvilket er at foretrække. Med teammetoden danner børneklinikker teams - to sygeplejersker og en læge. For uorganiserede børn udføres Mantoux-testen under forhold på en børneklinik. I landdistrikter udføres tuberkulindiagnostik af distriktssygehuse på landdistrikterne og jordemoderstationer. Metodologisk vejledning i tuberkulindiagnostik udføres af en børnelæge på tuberkuloseapoteket (kontoret). I mangel af et tuberkuloseapoteket (kontoret) udføres arbejdet af lederen af børneambulatoriet (distriktsbørnelæge) sammen med distriktsfysiologen.
Som reaktion på indsprøjtning af tuberkulin udvikles en lokal, generel og/eller fokal reaktion i kroppen hos en tidligere sensibiliseret person.
- En lokal reaktion dannes på stedet for tuberkulinadministration og kan manifestere sig som hyperæmi, papler, infiltrater, vesikler, bullae, lymfangitis og nekrose. En lokal reaktion har diagnostisk betydning i tilfælde af kutan og intradermal administration af tuberkulin.
- Den generelle reaktion er karakteriseret ved generelle ændringer i menneskekroppen og kan manifestere sig i form af forværring af helbredet, forhøjet kropstemperatur, hovedpine, ledsmerter, ændringer i blodprøver (monocytopeni, dysproteinæmi, let acceleration af ESR osv.). Den generelle reaktion udvikles oftest ved subkutan administration af tuberkulin.
- Fokal reaktion udvikler sig hos patienter i fokus for en specifik læsion - ved tuberkulosefokus på forskellige lokalisationer. Ved lungetuberkulose kan fokal reaktion vise sig som hæmoptyse, øget hoste og katarrale symptomer, en stigning i mængden af sputum, brystsmerter; ved ekstrapulmonal tuberkulose - en stigning i inflammatoriske forandringer i tuberkuloselæsionszonen. Sammen med kliniske manifestationer kan røntgenundersøgelse vise en stigning i perifokal inflammation omkring tuberkulosefokus. Fokal reaktion er mere udtalt ved subkutan administration af tuberkulin.
Mantoux-testresultatet vurderes efter 72 timer. Papulens eller hyperæmiens diameter i millimeter måles med en gennemsigtig lineal. Linealen placeres vinkelret på underarmens akse. For korrekt fortolkning af resultaterne er ikke kun en visuel vurdering af reaktionen nødvendig, men også palpation af tuberkulininjektionsstedet, da reaktionen ved en svagt udtrykt papul, let hævet over hudniveau, og i fravær af hyperæmi, kan vurderes som negativ. Ved hyperæmi, der strækker sig ud over papulen, giver et let tryk med tommelfingeren på reaktionsområdet dig mulighed for kortvarigt at fjerne hyperæmien og kun måle papulen.
 [ 3 ]
[ 3 ]
Pirquet-test
Testen er en kutan påføring af tørt, renset tuberkulin fortyndet til et indhold på 100 tusind TE i 1 ml. Skincarification udføres ved at påføre en dråbe af denne tuberkulinopløsning på huden. Resultatet vurderes efter 48-72 timer.
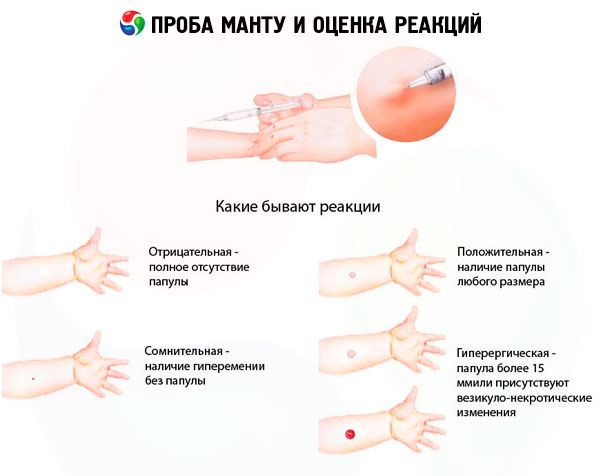
Evaluering af Mantoux-testresultater
Testresultaterne kan vurderes som følger:
- negativ reaktion - fuldstændig fravær af infiltration (papule) og hyperæmi, tilstedeværelsen af en prikreaktion på 0-1 mm er tilladt;
- tvivlsom reaktion - infiltrat (papule) der måler 2-4 mm eller hyperæmi af enhver størrelse uden infiltrat;
- positiv reaktion - infiltrat (papule) 5 mm eller mere i størrelse, samt vesikler, lymfangitis og læsioner (adskillige papler af enhver størrelse omkring tuberkulininjektionsstedet):
- svagt positiv - papelstørrelse 5-9 mm:
- medium intensitet - papulestørrelse 10-14 mm;
- udtalt - papulestørrelse 15-16 mm;
- hyperergisk - papulestørrelse 17 mm og derover hos børn og unge, 21 mm og derover hos voksne, samt vesikulært-nekrotiske reaktioner, lymfangitis og afskalling, uanset papulestørrelse.
I vores land vaccineres hele børnepopulationen mod tuberkulose på bestemte tidspunkter i henhold til vaccinationskalenderen. Efter introduktionen af BCG-vaccinen udvikles der også DTH i kroppen, hvorved reaktioner med 2 TE af oprenset tuberkulin i en standardfortynding bliver positive - den såkaldte postvaccinationsallergi (PVA) udvikles. Forekomsten af en positiv reaktion som følge af spontan infektion i kroppen betragtes som en infektiøs allergi (IA). Undersøgelse af resultaterne af Mantoux-test i dynamik i kombination med data om tidspunktet og hyppigheden af BCG-vaccinationer muliggør som regel i langt de fleste tilfælde differentialdiagnostik mellem PVA og IA.
Positive resultater af Mantoux-testen betragtes som PVA i følgende tilfælde:
- forekomsten af positive og tvivlsomme reaktioner på 2 TE i løbet af de første 2 år efter tidligere vaccination eller revaccination med BCG;
- Korrelation mellem papulens størrelse efter tuberkulinadministration og størrelsen af BCG-tegnet (ar) efter vaccination; en papul på op til 7 mm svarer til ar på op til 9 mm, og en papul på op til 11 mm - til ar over 9 mm.
Mantoux-testresultatet betragtes som IA (GRT) i følgende tilfælde:
- overgang fra en negativ reaktion til en positiv, som ikke er forbundet med BCG-vaccination eller revaccination. - "konvertering" af tuberkulintest;
- en forøgelse af papulens størrelse på 6 mm eller mere i løbet af et år hos tuberkulinpositive børn og unge;
- gradvis stigning i følsomhed over for tuberkulin over flere år med dannelse af reaktioner af moderat intensitet eller alvorlige reaktioner;
- 5-7 år efter vaccination eller revaccination med BCG, vedvarende (i 3 år eller mere) følsomhed over for tuberkulin på samme niveau uden tendens til at falme - monoton følsomhed over for tuberkulin;
- falmning af følsomhed over for tuberkulin efter tidligere influenzainfarkt (normalt hos børn og unge, der tidligere er blevet observeret af en børnelæge og har modtaget et fuldt forebyggende behandlingsforløb).
Baseret på resultaterne af massediagnostik af tuberkulin i dynamik blandt børn og unge, skelnes der mellem følgende kontingenter:
- uinficerede - det er børn og unge, der har årlige negative Mantoux-testresultater, samt unge, der har PVA;
- børn og unge smittet med Mycobacterium tuberculosis.
For tidlig påvisning af tuberkulose og rettidig forebyggelse er det vigtigt at registrere tidspunktet for primærinfektion i kroppen. Dette forårsager ikke vanskeligheder, når negative reaktioner, der ikke er forbundet med vaccination eller revaccination med BCG, bliver positive. Sådanne børn og unge bør henvises til en læge til rettidig undersøgelse og forebyggende behandling. Forebyggende specifik behandling i 3 måneder i den tidlige periode med primærinfektion forhindrer udviklingen af lokale former for tuberkulose. I dag er andelen af tuberkulose hos børn og unge, der opdages i "vendepunktsperioden", fra 15 til 43,2%.
Udviklingen af tuberkulose hos børn og unge med stigende følsomhed over for tuberkulin på 6 mm eller mere om året er blevet påvist. Det blev foreslået, at sådanne børn og unge også behandles forebyggende i 3 måneder.
En øget følsomhed over for tuberkulin hos et inficeret barn over for hyperenergi indikerer en høj risiko for at udvikle lokal tuberkulose. Disse patienter er også underlagt konsultation med en fisiolog med en dybdegående undersøgelse for tuberkulose og en beslutning om udnævnelse af forebyggende behandling.
Børn og unge med monotone reaktioner på tuberkulin i kombination med to eller flere risikofaktorer for udvikling af tuberkulose skal også konsulteres med en læge med en dybdegående undersøgelse for tuberkulose.
Hvis det er vanskeligt at fortolke arten af følsomhed over for tuberkulin, er børn underlagt foreløbig observation i gruppe 0 af apotekets registrering med obligatorisk implementering af behandling og forebyggende foranstaltninger inden for det pædiatriske område (hyposensibilisering, sanering af infektionsfokus, ormekur, opnåelse af en periode med remission ved kroniske sygdomme) under tilsyn af en pædiatrisk læge. En gentagelse af undersøgelsen på apoteket udføres efter 1-3 måneder.
Undersøgelsen af tuberkulinfølsomhed hos børn og unge med aktive former for tuberkulose, såvel som hos smittede (baseret på masse- og individuel tuberkulindiagnostik i kombination med kliniske og radiologiske data) gjorde det muligt at foreslå en algoritme til overvågning af patienter afhængigt af arten af tuberkulinfølsomhed og tilstedeværelsen af risikofaktorer for tuberkulose.

