Medicinsk ekspert af artiklen
Nye publikationer
Diabetes mellitus under graviditet
Last reviewed: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Diabetes mellitus under graviditet er en gruppe af metaboliske sygdomme, der er karakteriseret ved hyperglykæmi, som skyldes defekter i insulinudskillelse, insulinvirkning eller begge dele. Kronisk hyperglykæmi ved diabetes fører til skader og svigt af forskellige organer, især øjne, nyrer, nervesystem og hjerte-kar-system.
Gestationsdiabetes kan klassificeres som A1GDM og A2GDM. Gestationsdiabetes, der behandles uden medicin og reagerer på diætbehandling, er diætkontrolleret gestationsdiabetes eller A1GDM. På den anden side er gestationsdiabetes, der behandles med medicin for at opnå tilstrækkelig glykæmisk kontrol, A2GDM. [ 1 ], [ 2 ], [ 3 ], [ 4 ], [ 5 ]
Epidemiologi
Diabetes mellitus (DM) er en metabolisk lidelse, der skyldes nedsat insulinproduktion, nedsat insulinvirkning eller begge dele. Det er en alvorlig ikke-smitsom sygdom, der er stigende på verdensplan og forårsager 4,8 millioner dødsfald og sygelighed hos 371 millioner mennesker årligt. I de senere år er der observeret ændringer i debutalderen for DM, hvor yngre befolkningsgrupper nu er uforholdsmæssigt hårdt ramt. Det anslås, at 28 millioner kvinder i den reproduktive alder i øjeblikket har DM på verdensplan. De fleste af disse kvinder har type 2-diabetes, og 80 % af denne byrde forekommer i lav- og mellemindkomstlande. [ 6 ]
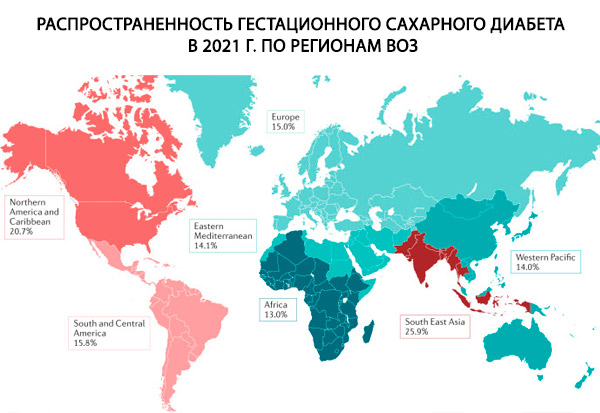
Ifølge forskellige data er fra 1 til 14% af alle graviditeter (afhængigt af den undersøgte population og de anvendte diagnostiske metoder) komplicerede af svangerskabsdiabetes.
Prævalensen af diabetes mellitus type 1 og 2 blandt kvinder i den reproduktive alder er 2%, i 1% af alle graviditeter har kvinden initialt diabetes, i 4,5% af tilfældene udvikles svangerskabsdiabetes, herunder i 5% af tilfældene manifesterer diabetes mellitus sig under dække af svangerskabsdiabetes.
Under graviditet kan diabetes mellitus enten være præeksisterende (type 1 eller 2) eller svangerskabsdiabetes mellitus (GDM). Ved præeksisterende diabetes spiller risikofaktorer som genetisk prædisposition, familiehistorie med type 1-diabetes og autoimmune sygdomme en afgørende rolle i udviklingen af type 1-diabetes.[ 7 ] Faktorer, der spiller en betydelig rolle i både type 2-diabetes og GDM, omfatter fedme, usund kost, fysisk inaktivitet, familiehistorie med type 2-diabetes, moderens alder og etnicitet.[ 8 ] Andre livsstilsændringer såsom alkoholmisbrug og rygning er også forbundet med ætiologien af type 2-diabetes.
Årsagerne til øget føtal morbiditet er makrosomi, hypoglykæmi, medfødte defekter, respirationssvigtsyndrom, hyperbilirubinæmi, hypocalcæmi, polycytæmi, hypomagnesæmi. Nedenfor er klassificeringen af P. White, som karakteriserer den numeriske (p, %) sandsynlighed for fødslen af et levedygtigt barn afhængigt af varigheden og komplikationerne af moderens diabetes.
- Klasse A. Nedsat glukosetolerance og fravær af komplikationer - p=100;
- Klasse B. Diabetes varighed mindre end 10 år, debut i en alder af over 20 år, ingen vaskulære komplikationer - p=67;
- Klasse C. Varighed fra 10 til 19 år, forekom ved 10-19 år, ingen vaskulære komplikationer - p=48;
- Klasse D. Varighed mere end 20 år, opstået før 10 år; retinopati eller forkalkning af benkarrene - p=32;
- Klasse E. Forkalkning af bækkenkarrene - p=13;
- Klasse F. Nefropati - p=3.
Årsager diabetes mellitus under graviditet
Gestationsdiabetes, eller gestagen diabetes (GDM), er en glukoseintoleransforstyrrelse (GT), der opstår under graviditet og forsvinder efter fødslen. Det diagnostiske kriterium for denne type diabetes er at overstige to af følgende tre kapillære blodglukoseniveauer, mmol/l: fastende - 4,8, 1 time efter - 9,6 og 2 timer efter - 8 efter en oral belastning på 75 g glukose.
Nedsat glukosetolerance under graviditet afspejler de fysiologiske virkninger af kontrainsulære placentahormoner og insulinresistens og forekommer hos cirka 2 % af gravide kvinder. Tidlig opdagelse af nedsat glukosetolerance er vigtig af to grunde: for det første udvikler 40 % af kvinder med en historie med svangerskabsdiabetes klinisk diabetes inden for 6-8 år og kræver derfor opfølgning; for det andet øger nedsat glukosetolerance risikoen for perinatal dødelighed og fetopati, ligesom diabetes mellitus.
Ætiologien for svangerskabsdiabetes synes at være relateret til
- dysfunktion af pankreatiske betaceller eller forsinket betacellerespons på glykæmiske niveauer og
- alvorlig insulinresistens sekundært til frigivelse af placentahormoner.
Humant placentalaktogen er det primære hormon, der er forbundet med øget insulinresistens ved graviditetsdiabetes. Andre hormoner, der er forbundet med udviklingen af denne sygdom, omfatter væksthormon, prolaktin, kortikotropinfrigivende hormon og progesteron; disse hormoner bidrager til stimulering af insulinresistens og hyperglykæmi under graviditet.
Risikofaktorer
Under en gravid kvindes første lægebesøg er det nødvendigt at vurdere hendes risiko for at udvikle svangerskabsdiabetes, da yderligere diagnostiske taktikker afhænger af dette. Lavrisikogruppen for udvikling af svangerskabsdiabetes omfatter kvinder under 25 år med normal kropsvægt før graviditeten, ingen historie med diabetes hos førstegradsslægtninge, ingen historie med kulhydratstofskifteforstyrrelser (herunder glukosuri) og en ukompliceret obstetrisk historie. For at klassificere en kvinde som en lavrisikogruppe for udvikling af svangerskabsdiabetes skal alle de anførte tegn være til stede. I denne gruppe af kvinder udføres der ikke test ved hjælp af belastningstest og er begrænset til rutinemæssig overvågning af fastende glykæmi.
Ifølge enstemmige indenlandske og udenlandske eksperters opfattelse omfatter højrisikogruppen for udvikling af svangerskabsdiabetes kvinder med betydelig fedme (BMI ≥30 kg/m2 ), diabetes hos førstegradsslægtninge, tegn på svangerskabsdiabetes i anamnesen eller andre forstyrrelser i kulhydratstofskiftet uden for graviditeten. For at klassificere en kvinde i højrisikogruppen er det tilstrækkeligt at have et af de anførte tegn. Disse kvinder testes under deres første besøg hos lægen (det anbefales at bestemme glukosekoncentrationen i blodet på tom mave og udføre en test med 100 g glukose, se metoden nedenfor).
Gruppen med en gennemsnitlig risiko for at udvikle svangerskabsdiabetes omfatter kvinder, der ikke tilhører lav- og højrisikogrupperne: for eksempel med en lille overvægt før graviditeten, med en kompliceret obstetrisk historie (stort foster, polyhydramnion, spontan abort, gestose, fostermisdannelser, dødfødsler) osv. I denne gruppe udføres testen på et kritisk tidspunkt for udvikling af svangerskabsdiabetes - 24-28 ugers graviditet (undersøgelsen begynder med en screeningstest).
Adskillige andre kliniske risikofaktorer for udvikling af svangerskabsdiabetes er blevet rapporteret. Disse kliniske faktorer omfatter: [ 12 ]
- Overvægt (kropsmasseindeks over 25)
- Nedsat fysisk aktivitet
- Førstegradsslægtning med diabetes
- Historie om svangerskabsdiabetes eller nyfødt med makrosomi, tilhørende metaboliske sygdomme såsom hypertension.
- Lav HDL
- Triglycerider over 250
- Polycystisk ovariesyndrom
- Hæmoglobin A1C er større end 5,7.
- Unormaliteter i oral glukosetolerancetest
- Enhver signifikant markør for insulinresistens (acanthosis nigricans)
- Tidligere historie med hjerte-kar-sygdomme
Patogenese
Humant placentalaktogen er et hormon, der udskilles af placenta under graviditet. Det har en sammensætning, der kan sammenlignes med væksthormon, og det forårsager vigtige metaboliske ændringer under graviditeten for at opretholde fosterets ernæringsstatus. Dette hormon er i stand til at inducere ændringer og modifikationer i insulinreceptorer. Følgende molekylære variationer synes at være forbundet med nedsat glukoseoptagelse i perifert væv:
- molekylær ændring af beta-underenheden af insulinreceptoren,
- nedsat tyrosinkinasefosforylering,
- ombygning af insulinreceptorsubstrat-1 og phosphatidylinositol 3-kinase.
Høje glukoseniveauer hos moderen passerer placenta og forårsager føtal hyperglykæmi. Fosterets bugspytkirtel stimuleres som reaktion på hyperglykæmi. Insulinets anabolske egenskaber stimulerer væksten af føtalt væv med en øget hastighed.
Der er rapporter om, at et højere kropsmasseindeks og fedme kan føre til lavgradig inflammation. Kronisk inflammation inducerer syntesen af xanthurensyre, som er forbundet med udviklingen af prædiabetes og svangerskabsdiabetes. [ 15 ]
Symptomer diabetes mellitus under graviditet
Prægestationel diabetes
Symptomer hos gravide kvinder med diabetes mellitus type 1 og 2 afhænger af graden af kompensation og sygdommens varighed og bestemmes hovedsageligt af tilstedeværelsen og stadiet af kroniske vaskulære komplikationer ved diabetes (arteriel hypertension, diabetisk retinopati, diabetisk nefropati, diabetisk polyneuropati osv.).
 [ 16 ], [ 17 ], [ 18 ], [ 19 ]
[ 16 ], [ 17 ], [ 18 ], [ 19 ]
Gestationsdiabetes
Symptomer på svangerskabsdiabetes afhænger af graden af hyperglykæmi. Det kan manifestere sig som let hyperglykæmi på tom mave, postprandial hyperglykæmi eller det klassiske kliniske billede af diabetes mellitus med høje glykæmiværdier. I de fleste tilfælde er kliniske manifestationer fraværende eller uspecifikke. Som regel er der fedme i varierende grad, ofte - hurtig vægtøgning under graviditet. Ved høje glykæmiværdier opstår klager over polyuri, tørst, øget appetit osv. De største vanskeligheder med diagnosen er tilfælde af svangerskabsdiabetes med moderat hyperglykæmi, hvor glukosuri og fastende hyperglykæmi ofte ikke påvises.
I vores land findes der ingen ensartede tilgange til diagnosticering af svangerskabsdiabetes. Ifølge moderne anbefalinger bør diagnosticering af svangerskabsdiabetes baseres på bestemmelse af risikofaktorer for dens udvikling og anvendelse af glukosebelastningstest i mellem- og højrisikogrupper.
Forms
Blandt forstyrrelser i kulhydratmetabolismen hos gravide kvinder er det nødvendigt at skelne mellem:
- Diabetes, der eksisterede hos en kvinde før graviditeten (prægestationel diabetes) - type 1-diabetes, type 2-diabetes, andre typer diabetes.
- Gestationsdiabetes eller diabetes hos gravide kvinder er enhver grad af kulhydratstofskifteforstyrrelse (fra isoleret fastende hyperglykæmi til klinisk tydelig diabetes) med debut og første opdagelse under graviditet.
Klassificering af prægestationel diabetes
Efter graden af kompensation af sygdommen:
- kompensation;
- dekompensation.
Klassificering af svangerskabsdiabetes
Gestationsdiabetes er differentieret afhængigt af den anvendte behandlingsmetode:
- kompenseret af diætbehandling;
- kompenseres af insulinbehandling.
Efter graden af kompensation af sygdommen:
- kompensation;
- dekompensation.
- E10 Insulinkrævende diabetes mellitus (i den moderne klassifikation - diabetes mellitus type 1)
- E11 Ikke-insulinkrævende diabetes mellitus (i den moderne klassifikation - diabetes mellitus type 2)
- E10(E11).0 - med koma
- E10(E11).1 - med ketoacidose
- E10(E11).2 - med nyreskade
- E10(E11).3 - med øjenskade
- E10(E11).4 - med neurologiske komplikationer
- E10(E11).5 - med perifere kredsløbsforstyrrelser
- E10(E11).6 - med andre specificerede komplikationer
- E10(E11).7 - med flere komplikationer
- E10(E11).8 - med uspecificerede komplikationer
- E10(E11).9 - ingen komplikationer
- 024.4 Diabetes under graviditet.
Komplikationer og konsekvenser
En gravid kvinde med diabetes og hendes ufødte barn har en øget risiko for graviditetskomplikationer såsom præeklampsi, infektioner, obstruktion af fødslen, blødning efter fødslen, for tidlig fødsel, dødfødsel, makrosomi, spontan abort, intrauterin væksthæmning, medfødte misdannelser, fødselsskader og død i værste fald. Kvinder har også risiko for langvarige diabetiske komplikationer, herunder retinopati, nefropati og neuropati.
Efter 42 dage efter fødslen kan man også observere virkningerne af diabetes under graviditeten. Det anslås, at 30-50 % af kvinder med en historie med svangerskabsdiabetes vil udvikle det igen i efterfølgende graviditeter, og 50 % af disse kvinder vil udvikle type 2-diabetes inden for 5-10 år. Derudover har børn født af graviditeter med diabetes en øget risiko for at udvikle fedme i barndommen, stofskifteforstyrrelser i ungdomsårene og type 2-diabetes i voksenalderen på grund af de stofskiftelige ubalancer, der observeres i livmoderen.
Diagnosticering diabetes mellitus under graviditet
Indenlandske og udenlandske eksperter tilbyder følgende tilgange til diagnosticering af svangerskabsdiabetes. Entrinsmetoden er mest omkostningseffektiv for kvinder med høj risiko for at udvikle svangerskabsdiabetes. Den involverer udførelse af en diagnostisk test med 100 g glukose. To-trinsmetoden anbefales til gruppen med gennemsnitlig risiko. Med denne metode udføres først en screeningstest med 50 g glukose, og hvis den er unormal, udføres en 100-grams test.
Screeningstesten udføres på følgende måde: Kvinden drikker 50 g glukose opløst i et glas vand (når som helst, ikke på tom mave), og efter en time bestemmes glukosen i venøst plasma. Hvis plasmaglukosen efter en time er mindre end 7,2 mmol/L, betragtes testen som negativ, og undersøgelsen stoppes. (Nogle retningslinjer foreslår et glykæminiveau på 7,8 mmol/L som kriterium for en positiv screeningtest, men de indikerer, at et glykæminiveau på 7,2 mmol/L er en mere følsom markør for en øget risiko for svangerskabsdiabetes.) Hvis plasmaglukosen er lig med eller større end 7,2 mmol/L, er en test med 100 g glukose indiceret.
100 g glukosetesten kræver en strengere protokol. Testen udføres om morgenen på tom mave, efter en nattefaste på 8-14 timer, mod baggrund af en normal kost (mindst 150 g kulhydrater om dagen) og ubegrænset fysisk aktivitet i mindst 3 dage før testen. Du skal sidde ned under testen; rygning er forbudt. Testen bestemmer venøs plasmaglykæmi på tom mave, efter 1 time, efter 2 timer og efter 3 timer efter træning. Gestationsdiabetes diagnosticeres, hvis 2 eller flere glykæmiværdier er lig med eller overstiger følgende tal: fastende - 5,3 mmol/l, efter 1 time - 10 mmol/l, efter 2 timer - 8,6 mmol/l, efter 3 timer - 7,8 mmol/l. En alternativ tilgang kan være at bruge en 2-timers test med 75 g glukose (protokollen er lignende). For at stille diagnosen svangerskabsdiabetes i dette tilfælde er det nødvendigt, at de venøse plasmaglukoseniveauer i 2 eller flere målinger er lig med eller overstiger følgende værdier: fastende - 5,3 mmol/l, efter 1 time - 10 mmol/l, efter 2 timer - 8,6 mmol/l. Ifølge eksperter fra American Diabetes Association har denne tilgang dog ikke samme validitet som en 100-grams prøve. Brugen af den fjerde (tre timers) bestemmelse af glykæmi i analysen, når der udføres en test med 100 g glukose, muliggør en mere pålidelig test af kulhydratmetabolismen hos en gravid kvinde. Det skal bemærkes, at rutinemæssig overvågning af fastende glykæmi hos kvinder med risiko for svangerskabsdiabetes i nogle tilfælde ikke fuldstændigt kan udelukke svangerskabsdiabetes, da det normale niveau af fastende glykæmi hos gravide kvinder er lidt lavere end hos ikke-gravide kvinder. Fastende normoglykæmi udelukker således ikke tilstedeværelsen af postprandial glykæmi, som er en manifestation af svangerskabsdiabetes og kun kan detekteres som følge af stresstest. Hvis der påvises høje glykæmiværdier i en gravid kvindes venøse plasma: mere end 7 mmol/l på tom mave og mere end 11,1 i en stikprøveprøve, og disse værdier bekræftes den næste dag, er diagnostiske tests ikke nødvendige, og diagnosen svangerskabsdiabetes anses for fastslået.
Hvad skal man undersøge?
Hvordan man undersøger?
Hvem skal kontakte?
Behandling diabetes mellitus under graviditet
Gravide kvinder med diabetes mellitus er i risiko for følgende obstetriske og perinatale komplikationer: spontan abort, gestose, polyhydramnion, for tidlig fødsel, hypoxi og intrauterin fosterdød, føtal makrosomi, intrauterin væksthæmning og dannelse af fosterudviklingsabnormaliteter, fødselstraumer for mor og foster, høj intra- og postnatal dødelighed. Derfor bør behandlingen af gravide kvinder med diabetes mellitus, både ambulant og indlagt, organiseres ud fra et rationelt forebyggelses- og overvågningsperspektiv på ovenstående komplikationer. Hovedprincipperne for rationel behandling af gravide kvinder med diabetes mellitus og svangerskabsdiabetes omfatter:
Streng glykæmisk kontrol og opretholdelse af stabil kompensation af kulhydratmetabolismen
Diabetesbehandling under graviditet involverer både regelmæssig vurdering af diabeteskompensation foretaget af en endokrinolog (føring af dagbog, bestemmelse af glykeret hæmoglobin, justering af diætbehandling og insulinbehandling) og selvmonitorering af blodglukoseniveauer foretaget af den gravide kvinde selv. Selvmonitorering af glykæmi udføres på tom mave, før, 1 og 2 timer efter hovedmåltider og før sengetid. Hvis der opdages hyperglykæmi efter et måltid, korrigeres det straks ved injektion af korttidsvirkende insulin. Selvmonitorering af uringlukose anbefales i øjeblikket ikke på grund af dets lave informationsindhold. En kvinde overvåger også selv ketonuri (i morgenurinen, såvel som ved glykæmi over 11-12 mmol/l), fører en diabetesdagbog, hvor glykæminiveauer, insulindoser, antal brødenheder, episoder med hypoglykæmi, acetonuri, kropsvægt, blodtryk osv. registreres.
Overvågning af diabetiske komplikationer
Mindst én gang i trimesteret afholdes en konsultation hos en øjenlæge for at afgøre behovet for laserfotokoagulation af nethinden. Der lægges særlig vægt på dynamisk overvågning af nyrerne. Hyppigheden af laboratorietests bestemmes individuelt. Følgende skema kan foreslås som et indikativt skema: daglig proteinuri - én gang i trimesteret, blodkreatinin - mindst én gang om måneden, Reberg-test - mindst én gang i trimesteret, generel urinanalyse - én gang hver 2. uge. Blodtrykket overvåges, og om nødvendigt ordineres (eller justeres) antihypertensiv behandling.
- Forebyggelse og behandling af obstetriske komplikationer (føtalplacentarinsufficiens, spontan abort, gestose osv.) består af brugen af progesteronpræparater, trombocythæmmende midler eller antikoagulantia, membranstabilisatorer og antioxidanter i henhold til generelt accepterede obstetriske regimer.
- Overvågning af fosterets tilstand
Det udføres med henblik på rettidig diagnosticering og behandling af komplikationer som misdannelser, hypoxi, makrosomi, intrauterin væksthæmning hos fosteret. I 7.-10. uge udføres en ultralydsscanning af fosteret (for at bestemme levedygtigheden, beregne krone-rumpe-længden og afklare gestationsalderen). I 16.-18. uge udføres en analyse for serum alfa-føtoprotein (diagnose af neuralrørsmisdannelser), β-CG og østriol. I 16.-20. uge udføres en gentagen ultralydsscanning af fosteret (diagnose af større fostermisdannelser). I 22.-24. uge udføres et ekkokardiogram af fosteret for at diagnosticere fosterets kardiovaskulære misdannelser. Fra 28. uge udføres der hver 2. uge ultralydsbiometri af fosteret (for at vurdere fosterets vækst og størrelsens overholdelse af gestationsalderen), Doppler-ultralyd og vurdering af det føtoplacentale kompleks. Fra 32. uge - ugentlig kardiotokografi (oftere hvis indiceret, afhængigt af den obstetriske situation). I de senere stadier af graviditeten er daglig registrering af fosterets motoriske aktivitet af den gravide kvinde selv nødvendig, hvor data indtastes i en diabetesdagbog.
Mål for behandling af diabetes under graviditet
- Stabil kompensation af kulhydratmetabolismen gennem hele graviditeten.
- Forebyggelse af udvikling og behandling af eksisterende diabetiske og obstetriske komplikationer.
Prægestationel diabetes
- Målglykæmiske værdier (kapillærblod): fastende - 4,0-5,5 mmol/l, 2 timer efter spisning < 6,7 mmol/l.
- Målværdier for HbA1c (mindst én gang pr. trimester) - inden for referenceværdierne for ikke-gravide kvinder eller derunder.
- Ketonuri er fraværende.
Gestationsdiabetes
- Målglykæmiske værdier (kapillærblod): fastende - < 5,0 mmol/l, 2 timer efter måltider < 6,7 mmol/l.
- Målværdier for HbA1c (mindst én gang pr. trimester) - inden for referenceværdierne for ikke-gravide kvinder eller derunder.
- Ketonuri er fraværende.
Indikationer for hospitalsindlæggelse
Prægestationel diabetes
Gravide kvinder med type 1 og 2 diabetes mellitus anbefales normalt 3 planlagte hospitalsindlæggelser. Den første - i de tidlige stadier af graviditeten - til en omfattende klinisk og laboratorieundersøgelse, beslutning om forlængelse af graviditeten, gennemgang af diabetesskole (for kvinder med diabetes mellitus, der ikke er forberedte på graviditet), angivelse af gestationsalder, kompensation for diabetes mellitus. Den anden - i 21-24 uger af graviditeten - på et kritisk tidspunkt for dekompensation af diabetes mellitus, for at kompensere for kulhydratmetabolismen og forhindre progression af diabetiske og obstetriske komplikationer. Den tredje - i 32 uger af graviditeten til yderligere overvågning og behandling af obstetriske og diabetiske komplikationer, omhyggelig observation af fosteret, bestemmelse af tidspunkt og metode for fødsel.
Gestationsdiabetes
Indlæggelse er indiceret ved første påvisning af svangerskabsdiabetes til undersøgelse og valg af behandling, derefter i tilfælde af forværring af diabetesforløbet og ved obstetriske indikationer.
Behandlingsmetoder for diabetes under graviditet
Prægestationel diabetes
Den vigtigste foranstaltning i tilfælde af graviditet hos kvinder med diabetes mellitus er ændring af den hypoglykæmiske behandling. "Guldstandarden" for hypoglykæmisk behandling under graviditet er intensiveret behandling med genetisk modificerede humane insuliner. Hvis en kvindes graviditet var planlagt, bør hun allerede være i gang med denne type insulinbehandling, når graviditeten finder sted. Hvis graviditeten ikke var planlagt og forekommer hos en kvinde med type 2-diabetes mellitus, der tager orale hypoglykæmiske lægemidler (sulfonylurinstof, acarbose, metformin, glitazoner, glinider), bør de seponeres, og insulinbehandling bør ordineres. Hos kvinder med type 2-diabetes mellitus, der er i diætbehandling, er insulinbehandling normalt også nødvendig, når graviditeten finder sted. Hvis en kvinde var i traditionel insulinbehandling (for diabetes mellitus type 1 og 2), bør hun overføres til intensiveret insulinbehandling i et regime med fem injektioner (korttidsvirkende insulin 3 gange dagligt før hovedmåltider og mellemtidsvirkende insulin om morgenen før morgenmad og før sengetid). Data om brugen af humane insulinanaloger under graviditet er i øjeblikket begrænsede (insulin lispro, insulin aspart, insulin glargin osv.).
I tilfælde af konstant skiftende insulinbehov under graviditeten er det nødvendigt at konsultere en endokrinolog med en analyse af diabetesdagbogen en gang hver 2. uge i de tidlige stadier og ugentligt - fra den 28. graviditetsuge for rettidig korrektion af insulindoser. I dette tilfælde er det nødvendigt at tage hensyn til ændringer i insulinfølsomhed og kendetegnene ved insulinbehandling på forskellige stadier af graviditeten og efter fødslen.
I graviditetens første trimester øges vævsfølsomheden over for insulin, hvilket fører til et fald i den gravides behov for insulin. Risikoen for hypoglykæmi stiger betydeligt, så insulindosis bør reduceres rettidigt. Hyperglykæmi bør dog heller ikke tillades, da fosteret i denne periode ikke syntetiserer sit eget insulin, og moderens glukose let trænger gennem moderkagen ind i dets organer og væv. Overdreven reduktion af insulindosis fører hurtigt til udvikling af ketoacidose, hvilket er særligt farligt, da ketonstoffer let overvinder placentabarrieren og har en stærk teratogen effekt. Derfor er det nødvendigt at opretholde normoglykæmi og forebygge ketoacidose i de tidlige stadier af graviditeten for at forhindre fosterudviklingsforstyrrelser.
Fra den 13. graviditetsuge stiger behovet for insulin under påvirkning af placentahormoner med kontrainsulær virkning, så den insulindosis, der kræves for at opnå normoglykæmi, gradvist øges. I denne periode syntetiserer fosteret allerede sin egen insulin. Ved utilstrækkelig kompensation for diabetes fører hyperglykæmi hos moderen til hyperglykæmi og hyperinsulinæmi i fosterets blodbane. Fosterhyperinsulinæmi er årsag til komplikationer såsom makrosomi (diabetisk fetopati), nedsat modning af fosterets lunger, respiratorisk distresssyndrom hos den nyfødte og neonatal hypoglykæmi.
Fra den 32. graviditetsuge og indtil fødslen stiger risikoen for hypoglykæmi igen. I denne periode kan insulindosis reduceres med 20-30%. Forbedring af diabetesforløbet i denne periode af graviditeten er forbundet med øget glukoseforbrug hos det voksende foster og "ældning" af moderkagen.
Under fødslen kan der forekomme betydelige udsving i blodsukkerniveauet. Hyperglykæmi og ketoacidose (på baggrund af frigivelse af kontrainsulære hormoner under påvirkning af smerte og frygt) og alvorlig hypoglykæmi forbundet med kraftig fysisk anstrengelse under fødslen kan udvikle sig.
Umiddelbart efter fødslen falder insulinbehovet kraftigt og når hos nogle kvinder 0-5 enheder om dagen. Det laveste niveau af glykæmi forekommer på den 1.-3. dag efter fødslen, i hvilken periode insulindosis bør være minimal. På den 7.-10. dag i postpartumperioden vender insulinbehovet gradvist tilbage til det niveau, kvinden havde før graviditeten.
Gestationsdiabetes
Den første fase af behandlingen af svangerskabsdiabetes er diætbehandling kombineret med målt fysisk aktivitet. Hovedprincipperne for diætbehandling er udelukkelse af letfordøjelige kulhydrater (sukker, honning, marmelade, slik, frugtsaft osv.) samt et fraktioneret, jævnt indtag af komplekse kulhydrater i løbet af dagen (3 hoved- og 3 mellemmåltider), hvilket giver dig mulighed for at kontrollere postprandial glykæmi og forhindre sultketose. De vigtigste kilder til kulhydrater er korn, pasta, usyrede bagværk, majs, bælgfrugter, kartofler osv. Kosten bør være rig på proteiner (1,5 g / kg kropsvægt), fibre, vitaminer og mineraler. Fedtstoffer er moderat begrænset (for at forhindre overdreven vægtøgning). En skarp begrænsning af kostens kalorieindhold og fuldstændig faste under graviditet er kontraindiceret!
Hvis de ønskede glykæmiske værdier ikke opnås under diæten i 1-2 uger, ordineres insulinbehandling. Ofte er små doser korttidsvirkende insulin før hovedmåltiderne tilstrækkelige til at normalisere kulhydratmetabolismen. Efterhånden som graviditeten skrider frem, kan behovet for insulin dog ændre sig. Det skal især bemærkes, at hvis diæten er ineffektiv, er det absolut uacceptabelt at ordinere orale hypoglykæmiske lægemidler til gravide kvinder! Tegn på makrosomi i fosterets ultralydsbiometri kan tjene som indikation for at ordinere insulinbehandling til en gravid kvinde med svangerskabsdiabetes. Gravide kvinder med svangerskabsdiabetes, der er i insulinbehandling, skal føre en dagbog, hvor følgende registreres: resultaterne af selvmonitorering af blodsukkerniveauet (6-8 gange om dagen), mængden af kulhydrater pr. måltid, beregnet ved hjælp af brødenhedssystemet (BU), insulindoser, kropsvægt (ugentlig), notater (episoder med hypoglykæmi, acetonuri, blodtryk osv.). For at vurdere effektiviteten af enhver form for behandling af svangerskabsdiabetes (diætbehandling, insulinbehandling) testes niveauet af glykeret hæmoglobin mindst én gang pr. trimester.
Komplikationer og bivirkninger ved behandlingen
Hos gravide kvinder med diabetes mellitus og svangerskabsdiabetes, som er i insulinbehandling og har en god kompensation, er forekomsten af mild hypoglykæmi uundgåelig, som er harmløs for moder og foster. Kvinder bør selvstændigt kunne stoppe milde former for hypoglykæmi for at forhindre udvikling af alvorlige (med nedsat bevidsthed) hypoglykæmiske reaktioner.
 [ 32 ], [ 33 ], [ 34 ], [ 35 ]
[ 32 ], [ 33 ], [ 34 ], [ 35 ]
Leveringstid og -metoder
Prægestationel diabetes
Fødselsperiode og -metode bestemmes individuelt. Den optimale termin er 37-38 uger, den foretrukne metode er programmeret fødsel gennem den naturlige fødselskanal. Fødselsforløbet hos kvinder med diabetes mellitus kan være kompliceret på grund af tilstedeværelsen i de fleste tilfælde af føtal placentarinsufficiens, gestose og ofte føtal makrosomi og polyhydramnion. Det er nødvendigt at sikre, at kejsersnit kun udføres ved obstetriske indikationer, men i praksis når hyppigheden af operativ kejsersnit hos kvinder med diabetes mellitus ofte 50% eller mere. Yderligere indikationer for kejsersnit ved diabetes mellitus kan være progression af kroniske og udvikling af akutte diabetiske komplikationer. Tidlig fødsel foretages i tilfælde af en kraftig forværring af fosterets tilstand, progression af gestose, retinopati (forekomst af flere friske blødninger i fundus), nefropati (udvikling af tegn på nyresvigt). Natten før et kejsersnit gives en gravid kvinde med diabetes mellitus en regelmæssig dosis mellemvirkende insulin. På operationsdagen ophører subkutan insulininjektion, og en intravenøs infusion af en glukose-kaliumblanding med insulin påbegyndes under glykæmisk kontrol hver 1-2 time ved hjælp af ekspresmetoden. Det målrettede glykæmiske niveau under fødsel eller kejsersnit (i kapillærblod) er 4-7 mmol/l. Antibiotikabehandling anvendes til at reducere risikoen for infektiøse komplikationer i perioden efter fødslen.
Gestationsdiabetes
Gestationsdiabetes er i sig selv ikke en indikation for kejsersnit eller for tidlig fødsel før 38 fulde graviditetsuge. Det optimale tidspunkt for fødsel er i løbet af den 38. graviditetsuge (medmindre den obstetriske situation tilsiger andet). Forlængelse af graviditeten ud over 38 uger er ikke indiceret, da det øger risikoen for makrosomi. Fødselsmetoden bestemmes af obstetriske indikationer.
Videre ledelse
Prægestationel diabetes
Ved type 2-diabetes mellitus under amning anbefales det at fortsætte insulinbehandlingen, da brugen af orale antidiabetika under amning kan forårsage hypoglykæmi hos barnet. Efter amningens ophør skal kvinder med type 1- og 2-diabetes mellitus konsultere en endokrinolog for at justere den hypoglykæmiske og symptomatiske behandling [ordination af moderne analoger af humant insulin, orale antidiabetika (mod type 2-diabetes mellitus), statiner osv.] samt for at fortsætte overvågningen og behandlingen af diabetiske komplikationer. Før udskrivelse fra hospitalet (efter fødslen) er det tilrådeligt at drøfte mulige præventionsmetoder.
Gestationsdiabetes
Efter fødslen har 98 % af kvinder, der har haft graviditetsdiabetes, normaliseret kulhydratstofskiftet. Hvis dette ikke sker, bør man tænke på type 1-diabetes mellitus, der udviklede sig for første gang under graviditeten (hvis behovet for insulin fortsætter) eller type 2-diabetes mellitus (hvis insulinbehandling ikke er nødvendig). Alle kvinder, der har haft graviditetsdiabetes, har en øget risiko for at udvikle type 2-diabetes mellitus, så 1,5-3 måneder efter fødslen skal de konsultere en endokrinolog for at få foretaget en nøjagtig vurdering af kulhydratstofskiftets tilstand (udførelse af en oral glukosetolerancetest med 75 g glukose) og bestemme hyppigheden af dynamisk observation.
Flere oplysninger om behandlingen
Forebyggelse
Forebyggelse af prægestationel diabetes afhænger af dens patogenetiske form (type 1-diabetes, type 2-diabetes, andre typer diabetes mellitus) og er et af de mest presserende og stadig fuldstændig uløste problemer i moderne medicin.
Forebyggelse af komplikationer ved prægestationel diabetes (for mor og foster) er baseret på den udbredte promovering af forberedelse før graviditet hos kvinder med diabetes. Det er nu blevet bevist, at graviditetsplanlægning er den mest lovende retning til at forbedre graviditetsprognosen hos kvinder med type 1- og type 2-diabetes. Hovedprincipperne for forberedelse før graviditet omfatter:
- at informere kvinder om risiciene forbundet med en uplanlagt graviditet på baggrund af dårlig metabolisk kontrol (høj risiko for misdannelser og tab af fosteret, kompliceret graviditet, progression af kroniske vaskulære komplikationer ved diabetes op til synstab og behov for hæmodialyse);
- opnåelse af streng kompensation for diabetes mellitus (opnåelse af et glykeret hæmoglobinniveau på mindre end 7% uden at øge hyppigheden af hypoglykæmi) mindst 2-3 måneder før graviditet og under hele graviditeten;
- screening og behandling af kroniske diabetiske komplikationer før graviditet;
- identifikation og behandling af samtidige gynækologiske og ekstragenitale sygdomme før graviditet.
Implementeringen af de grundlæggende principper for forberedelse før graviditet udføres ved hjælp af følgende metoder:
- livsstilsændring: sund kost, rygestop, folsyretilskud (4-5 mg/dag) og indtagelse af jodholdigt salt anbefales;
- omfattende undersøgelse og behandling af et erfarent tværfagligt team af specialister (endokrinolog, fødselslæge-gynækolog, terapeut, øjenlæge, neurolog, genetiker og andre);
- integration af kvinder i diabetesbehandling (uddannelse på diabetesskole);
- prævention i hele perioden med opnåelse af diabeteskompensation og behandling af samtidig patologi;
- Ændring af hypoglykæmisk og anden lægemiddelbehandling: Ved type 2-diabetes mellitus bør orale hypoglykæmiske lægemidler seponeres, og insulinbehandling bør ordineres; ACE-hæmmere, statiner osv. bør seponeres.
De vigtigste punkter under undersøgelse foretaget af specialister med forskellige profiler er følgende. Ved undersøgelse af det kardiovaskulære system er det nødvendigt at afklare tilstedeværelsen og sværhedsgraden af arteriel hypertension, koronar hjertesygdom, diabetisk makroangiopati, andre sygdomme i hjertet og blodkarrene. En detaljeret undersøgelse af nyrerne bør besvare spørgsmålet om tilstedeværelsen og stadiet af diabetisk nefropati, asymptomatisk bakteriuri, kronisk pyelonefritis osv. En konsultation med en neurolog er nødvendig for at diagnosticere sensorimotorisk neuropati, forskellige former for autonom diabetisk neuropati (kardiovaskulær, gastrointestinal, urogenital), diabetisk fodsyndrom. Det er også nødvendigt at vurdere tilstanden af andre organer i det endokrine system: først og fremmest skjoldbruskkirtlen. En undersøgelse af fundus med en udvidet pupil foretaget af en erfaren øjenlæge er obligatorisk for at bestemme stadiet af diabetisk retinopati og indikationer for laserfotokoagulation af nethinden. Hvis sådanne indikationer opdages, bør laserfotokoagulation af nethinden udføres før graviditet. En omfattende undersøgelse foretaget af en fødselslæge-gynækolog er nødvendig for at vurdere tilstanden af den reproduktive funktion, tilstedeværelsen af specifikke og ikke-specifikke kønsinfektioner. Hvis der opdages infektionsfokus (urogenital, odontogen, ØNH-infektion), er det nødvendigt at desinficere dem før graviditet, da tilstedeværelsen af en kronisk inflammatorisk proces i kroppen komplicerer kompensationen af diabetes mellitus.
Efter at have modtaget resultaterne af undersøgelsen, bestemmes relative og absolutte kontraindikationer for graviditet på en konsultativ måde.
Absolutte kontraindikationer for graviditet hos personer med diabetes er:
- svær diabetisk nefropati med proteinuri og tegn på begyndende kronisk nyresvigt;
- progressiv, refraktær proliferativ retinopati;
- alvorlig iskæmisk hjertesygdom;
- svær autonom neuropati (ortostatisk hypotension, gastroparese, enteropati, tab af evnen til at genkende hypoglykæmi).
Relative kontraindikationer for graviditet ved diabetes mellitus bør overvejes:
- dekompensation af sygdommen i den tidlige periode af graviditeten (udviklingen af diabetisk ketoacidose i denne periode øger risikoen for fosterudviklingsabnormaliteter);
- en kombination af diabetes mellitus med alvorlige samtidige sygdomme (for eksempel kronisk, kontinuerligt tilbagevendende pyelonefritis, aktiv tuberkulose, blodsygdomme, hjertesygdomme osv.).
Forebyggelse af svangerskabsdiabetes består i at korrigere de fjernelige risikofaktorer for dens udvikling (primært fedme). Forebyggelse af komplikationer ved svangerskabsdiabetes (for mor og foster) består i tidlig opdagelse og aktiv behandling (udvidelse af indikationerne for insulinbehandling) af denne sygdom.
Fysisk aktivitet har længe været kendt for at forbedre glukosehomeostasen gennem direkte eller indirekte effekter på insulinfølsomhed via flere mekanismer. For eksempel har fysisk aktivitet uafhængige effekter på glukosebortskaffelse, hvilket øger både insulinmedieret og ikke-insulinmedieret glukosebortskaffelse. [ 36 ], [ 37 ] Fysisk aktivitet kan også have langsigtede effekter på forbedring af insulinfølsomheden gennem stigninger i fedtfri masse. [ 38 ] Desuden er fordele ved at forebygge eller forsinke udviklingen af type 2-diabetes gentagne gange blevet rapporteret blandt ikke-gravide kvinder. [ 39 ], [ 40 ] Således kan fysisk aktivitet have potentiale til at forebygge svangerskabsdiabetes og dens tilhørende negative sundhedsmæssige konsekvenser.
Vejrudsigt
Selvom graviditet hos kvinder med diabetes mellitus er ledsaget af en høj risiko for obstetriske og perinatale komplikationer, bidrager graviditetsplanlægning og rationel håndtering heraf til en betydelig reduktion af negative graviditetsudfald for moderen med diabetes mellitus og hendes afkom.

