Medicinsk ekspert af artiklen
Nye publikationer
Skarlagensfeber
Sidst revideret: 23.04.2024

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Epidemiologi
Reservoir og smittekilden - patienten med angina, skarlagensfeber og andre kliniske former for respiratoriske streptokokinfektioner og sunde bærere af streptokokker gruppe A. Patienten er mest farlige for andre, indtil den tredje uge af sygdom. Transporten af gruppe A streptokokker er udbredt i befolkningen (15-20% af den sunde befolkning); mange af bærerne udskiller patogenet i lang tid (måneder og år).
Mekanismer til overførsel af skarlagensfeber - aerosol (luftbårne dråber) og kontakt (mad og kontakt-husstand). Infektion opstår i tæt langvarig kommunikation med en patient eller en transportør.
Den naturlige modtagelighed for skarlagensfeber er høj. Skarlagensfeber forekommer hos individer med ingen antitoxisk immunitet under deres infektion med toksigene stammer af streptococcus, der producerer erythrogene toksiner type A, B og C. Den type-specifik immunitet postinfectious; når inficeret med streptokokker A af en anden serovar, er en anden sygdom mulig.
Scarlet feber er allestedsnærværende, men oftere findes den i områder med tempereret og koldt klima. Fra 1994 til 2002 Hovedparten af sagerne var børn (96,4%). Forekomsten af skarlagensfeber blandt byernes befolkning er meget højere end blandt landboere. Det generelle niveau og dynamikken i den langvarige og månedlige morbiditet af skarlagensfeber bestemmer i grunden forekomsten af førskolebørn i organiserede grupper. Hvert år bliver børn, der går i børneinstitutioner, syge 3-4 gange oftere end børn, der er opdraget hjemme. Denne forskel er mest udtalt i gruppen af børn i de første to år af livet (6-15 gange), mens blandt børn 3-6 år er det mindre mærkbart. Blandt de samme grupper er de højeste indikatorer for sund bakteriel transport noteret. Specifikvægt af foci af skarlagensfeber med et tilfælde af sygdom hos børnehaveinstitutioner var 85,6%.
Forekomsten af skarlagensfeber har en markant efterårs- og vinter-sæsonbestemthed. Sæsonbetinget forekomst er 50-80% af sygdommene registreret i året. Mindste sygelighed er noteret fra juli til august; maksimum er fra november til december og fra marts til april. Tidspunktet for sæsonforøgelse i sygdommen er afgørende påvirket af dannelsen eller fornyelsen af det organiserede kollektive og dets styrke. Afhængig af størrelsen af holdet, de særlige forhold i dens dannelse og drift (store centre for rekreation for børn, militære enheder og andre.) Forekomsten af streptokok infektion er steget med 11-15 dage, og dens maksimale ydeevne punkt 30-35 dage efter dannelsen af holdet. I førskolebarnsinstitutioner registreres hyppigheden typisk efter 4-5 uger, og forekomsten er på 7-8 uger fra det øjeblik, gruppen blev dannet. I de organiserede kollektiver, hvilken opdatering sker en gang om året, ses engangssæsonforøgelse i forekomsten af skarlagensfeber. Med en tofoldig fornyelse ses to gange sæsonbetingede sygdomsforøgelser, hvilket især er karakteristisk for militære organisationer.
Funktionerne ved epidemiologi af skarlagensfeber omfatter tilstedeværelsen af periodiske op- og nedture i sygdommen. Sammen med 2-4 års intervaller noteres større tidsintervaller (40-45 år) efterfulgt af en betydelig stigning i antallet af tilfælde. Som regel registreres tre store cyklusser med stigning og fald i forekomsten i halvårsperioden. I de seneste år er der opnået en minimal forekomst, karakteristisk for interepidemisk periode (50-60 pr. 100.000 indbyggere).
Ifølge N.I. Nisevich (2001), en betydelig indflydelse på kursets art og resultatet af skarlagensfeber i midten af det 20. århundrede. Havde opdagelsen af antibiotika og deres brede anvendelse.
Udviklingen af skarlagensfeber i det XX århundrede. Afhængigt af behandlingen
|
år |
Komplikationer% |
Dødelighed% |
Behandling |
|
1903 |
66 |
22.4 |
Symptomatisk |
|
1910 |
60 |
13.5 |
- |
|
1939 |
54 |
4.3 |
Sulfonamider |
|
1940 |
54 |
2.3 |
Sulfonamider |
|
1945 |
53 |
0,44 |
Penicillinoterapi i svære former |
|
1949 |
28,7 |
0 |
Penicillinoterapi til alle patienter |
|
1953 |
4.4 |
0 |
Obligatorisk penicillinbehandling for alle patienter og engangstabulation af afdelinger |
Patogenese
Den forårsagende middel trænger ind i den menneskelige krop gennem slimhinden i halsen og nasopharynxen; I sjældne tilfælde er infektion gennem slimhinden i kønsorganerne eller beskadiget hud (ekstra buccal scarlet feber) mulig. I stedet for bakteriel adhæsion dannes et inflammatorisk nekrotisk fokus. Udvikling af syndromet giftig-infektiøse grund ind i blodbanen erythrogene toksin (toksin Dick) samt virkningen af det peptidoglycan cellevæg af streptococcus. Som følge af toksinæmi forekommer der en generaliseret udvidelse af små fartøjer i alle organer, herunder hud og slimhinder, og et karakteristisk udslæt forekommer. Som følge af udviklingen, ophobning af antitoksiske antistoffer i udviklingen af den infektiøse proces og binding af toksiner til dem, bliver symptomerne på forgiftning svagere og udslæt gradvist forsvinder. Samtidig er der moderate tegn på perivaskulær infiltration og ødem i dermis. Den epidermis er imprægneret med exudat, og epidermis celler bliver kornige, hvilket fører til skrælning af huden efter udryddelsen af skarlagensfeber. Den store lamellære karakter af peeling i de tykke lag af epidermis på palmer og såler kan forklares ved bevarelsen af en stærk binding mellem de cornified celler på disse steder.
Streptococcus cellevægskomponenter (gruppe A-polysaccharid peptidoglycan, M-protein) og ekstracellulære produkter (streptolysin, hyaluronidase, deoxyribonuclease, etc.) er ansvarlige for udvikling af DTH-reaktioner. Autoimmune reaktioner. Dannelse og fixering af immunkomplekser, forstyrrelser af hæmostasesystemet. I mange tilfælde kan de betragtes som årsagen til udviklingen af myocarditis, glomerulonefritis, arteritis, endokarditis og andre immunopatologiske komplikationer. Fra lymfatiske formationer af slimhinden i de orofaryngeale patogener langs lymfekarrene trænger ind i de regionale lymfeknuder. Hvor de akkumuleres ledsaget af inflammatoriske reaktioner med fokus på nekrose og leukocytinfiltration. Efterfølgende bakteriæmi kan forårsage indtrængning af mikroorganismer i forskellige organer og systemer og dannelsen af nekrotiske processer i dem (purulent lymfadenitis. Otitis, knoglelæsioner tindingeregion, dura mater. Bihuler tidsmæssig et al.).
Symptomer skarlatinы
Inkubationstiden for skarlagensfeber er 1-10 (sædvanligvis 2-4) dage. Scarlet feber er klassificeret efter den aktuelle type og sværhedsgrad. Typisk betragtes scarlet feber, der strømmer med feberforgiftningssyndrom, ondt i halsen og udslæt. Atypisk skarlagensfeber - slettet, ekstrafarinerende (brænde, sår, postpartum) såvel som de mest alvorlige former - hæmoragisk og hypertoksisk. Ved tyngdekraften frigør de lyse, mellemstore og tunge former. Typiske symptomer på skarlagensfeber er først og fremmest en akut begyndelse. I nogle tilfælde, selv i de første timer af sygdommen, stiger temperaturen til høje tal, kulderystelser, svaghed, utilpashed, hovedpine, takykardi og undertiden mavesmerter og opkast. Ved høj feber i sygdommens første dage er patienterne spændte, euforiske, mobile eller omvendt trægte, apatiske, trætte. Det skal understreges, at den nuværende temperatur af skarlagensfeber kan være lav.
Fra begyndelsen klager patienterne på symptomer på ondt i halsen ved indtagelse. Ved undersøgelse, en lys diffus hyperemi af tonsiller, buer, tunge, bløde gane og bageste pharyngeal væg ("glødende pharynx"). Hyperæmi er mere udtalt end med konventionel catarrhal angina, og er stærkt begrænset på stedet for overgang af slimhinden til den hårde gane.
Måske udviklingen af follikulært eller lacunar angina: øget kraftigt hyperæmiske mandler og løsnet opstå mucokutant-purulent, fibrinøse eller nekrotiske razziaer i separate små eller mere sjældent, de dybe og udbredte læsioner. Samtidig udvikler regionale lymfadenitis: perednesheynye lymfeknuder palpation tætte og smertefuld. Tongue belagt grå-hvide flor, men til 4-5-th sygedag er ryddet, får den en klar rød farve med en antydning af hindbær ( "hindbær" tunge); tungenes papiller er hypertrofierede. I alvorlige tilfælde af skarlagensfeber er en lignende "crimson" farve noteret på læberne. På dette tidspunkt begynder symptomerne på angina at regressere, men nekrotiske plaques forsvinder langt langsommere. Fra siden af det kardiovaskulære system bestemmes takykardi mod en baggrund af moderat stigning i blodtrykket.
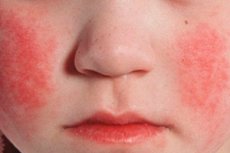
Scarlet feber exanthema mod baggrunden for hudflare forekommer i 1-2 dage af sygdommen. Udslæt er et vigtigt diagnostisk tegn på sygdommen. Først forekommer småprikelementer på ansigt, nakke og overkrops hud, så ændres udslætene hurtigt til bøjningsfladerne på ekstremiteterne, brystets og underlivets sider og lårets indre overflader. I mange tilfælde er hvid dermografi klart udtalt. Et vigtigt tegn på skarlagensfeber er en fortykkelse af udslæt i form af mørke røde bånd på steder af naturlige folder, for eksempel i ulnar lysken (symptom på Pastia). Aksillære områder. Lejlighedsvis findes rigelige afladninger med små prikker, hvilket skaber et billede af kontinuerlig erytem. Udslæt i ansigtet er lyst på hyperæmiske kinder, i mindre grad - på panden og tindingerne, mens den nasolabiale trekant er fri for udslæt og blege elementer (Filatov s symptom). Når man trykker på palmens hud, forsvinder udslætet på dette sted midlertidigt (et symptom på palmen). I forbindelse med fartøjernes øgede skrøbelighed kan små petechiae findes inden for artikulære folder såvel som på steder, hvor huden gnides eller squashes med tøj. Udover punktlignende forekommer separate milile elementer i form af små bobler fyldt med en gennemsigtig eller uklar væske. Endoteliale symptomer (Rumpele-Leed sel, "tyggegummi", et symptom på Konchalovsky) er positive.
Sammen med den typiske skarlagensfeber kan små vesikler og makulopapulære elementer noteres. Udslæt kan forekomme sent, kun på sygdommens 3-4 dag, eller fraværende. For 3-5-th dag af patientens tilstand forbedres, begynder temperaturen at falde gradvis, udslæt svinder, fader ud og ved udgangen af 1-2 th uge melkocheshuychatym udskiftes (i håndflader og fodsåler - krupnoplastinchatym) skrælning af huden.
Intanthemaets intensitet og tidspunktet for dens forsvinden er forskellige. Nogle gange forsvinder et skarpt udslæt med et let forløb af skarlagentfeber et par timer efter starten. Sværhedsgraden og varigheden af hudafskalning er direkte proportional med overfladen af den tidligere udslæt.
Den giftige septiske form skyldes de typiske former for skarlagensfeber. Symptomer på skarlagensfeber hos voksne af denne type er sjældne. Karakteriseret ved en hurtig indtræden af hypertermi, hurtig udvikling af vaskulær insufficiens (døvhjerte lyde, faldende blodtryk, trådformet puls, kolde ekstremiteter), blødninger på huden. I de efterfølgende dage forekommer komplikationer af infektiøs-allergisk (hjerte-, led-, nyren) eller septiske komplikationer (lymfadenitis, nekrotisk tonsillitis, otitis osv.).
Extrafaryngeal (ekstra bukkal) skarlagensfeber
Infektionsporten er stedet for hudlæsioner (forbrændinger, sår, fødselskanaler, streptoderma foci osv.). Udslæt har tendens til at sprede sig fra patogenes side. Med denne sjældne sygdomsform er der ingen inflammatoriske ændringer i oropharynx og cervix lymfeknuder. Lymfadenitis forekommer nær infektionsporten.
Skræmmende former for skarlagensfeber. Ofte findes hos voksne. Karakteriseret ved svag forgiftning, catarrhal inflammation i oropharynx, skællet, bleg, hurtigt forsvinder udslæt. Hos voksne kan sværhedsgraden af sygdommen være en toksisk septisk form.
Hvad generer dig?
Komplikationer og konsekvenser
Patogenesen af komplikationer er baseret på tre faktorer: allergi, reinfektion og superinfektion. De mest almindelige komplikationer omfatter absces og nekrotisk lymfadenitis purulent otitis, sinusitis, suppurativ arthritis, såvel som komplikationer på infektiøse og allergiske genese, er mere almindelig hos voksne - diffuse glomerulonephritis, myocarditis, synovitis.
Indikationer for høring af andre specialister
- Otolaryngolog (otitis, bihulebetændelse).
- Kirurg (purulent lymfadenitis).
- Reumatolog (purulent lymfadenitis).

Diagnosticering skarlatinы
Den kliniske diagnose af skarlagensfeber er baseret på følgende data:
- akut indtræden af sygdommen, feber, forgiftning;
- akut catarrhal, catarrhal-purulent eller nekrotisk tonsillitis;
- et rigeligt punkteret udslæt i hudens naturlige folder.
Laboratoriediagnostik af skarlagensfeber registrerer følgende ændringer:
- neutrofile leukocytose med et venstre skift, øget ESR;
- rigelig vækst af beta-hæmolytiske streptokokker, når der såres materiale fra infektionsfokus på blodagar;
- væksten af antistoffer titrerer til streptokok antigener: M-protein, A-polysaccharid, streptolysin O osv.
Patogenens rene kultur er praktisk taget ikke isoleret på grund af det karakteristiske kliniske billede af sygdommen og den store spredning af bakterier hos raske individer og patienter med andre former for streptokokinfektion. Til hurtig diagnose anvendes en RCA, der bestemmer antigenet for streptokokker.
Hvad skal man undersøge?
Hvilke tests er nødvendige?
Differential diagnose
Scarlet feber skal differentieres fra mæslinger, rubella, pseudotuberculosis, medicinsk dermatitis.
Mæslinger er karakteriseret ved kataralsk periode (konjunktivitis, fotofobi, tør hoste), spot-Belsky Filatov-Koplik, stadier af forekomsten af udslæt, store marmoreret papular udslæt på baggrund af bleg hud.
Med rubella er forgiftning dårlig eller fraværende; kendetegnet ved en stigning i supineus lymfeknuder; melkopyatistaya udslæt mod baggrunden af bleg hud, mere rigelig på ryggen og ekstensor overflader af ekstremiteterne.
I tilfælde af sygdom er udslætene mere rigelige nær leddene, på maven, skinker. Udslætets polymorfisme er karakteristisk: sammen med de punkterede udbrud opstår papulære urtikære elementer. Der er ingen andre kliniske tegn på skarlagensfeber: ondt i halsen, lymfadenitis, forgiftning, en karakteristisk tunge osv. Ofte er der stomatitis.
Når pseudotuberkulose ofte opfattes intestinal dysfunktion, smerter i maven og leddene. Elementer af udslæt er grovere, placeret på en bleg baggrund. Du kan bemærke fortykkelsen af udslæt på hænder og fødder ("handsker", "strømper") på ansigtet, herunder den nasolabiale trekant. Lever og milt er ofte forstørret.
Når fibrin plaque opdages, og især når de går ud over tonsillerne, skal differentialdiagnostik af skarlagensfeber udføres med difteri.
Hvem skal kontakte?
Behandling skarlatinы
Behandling af skarlagensfeber udføres hjemme, undtagen alvorlige og komplicerede tilfælde. Patienten skal overholde bedstøtten i 7 dage. Det valgte lægemiddel - benzylpenicillin i en dosis på 15-20 tusinde enheder / kg pr. Dag (5-7 dage). Alternative lægemidler - makrolider (erythromycin 250 mg fire gange dagligt eller 500 mg to gange dagligt) og cephalosporiner I generation (cefazolin 50 mg / kg pr. Dag). Behandlingsforløbet er 5-7 dage. I nærvær af kontraindikationer til disse lægemidler anvendes halvsyntetiske penicilliner, lincosamider. I hjemmet bør præferencer gives til tabletterede præparater (phenoxymethylpenicillin, erythromycin). Tilknyt skylning af halsen med en opløsning af furatsilina 1: 5000, infusioner af kamille, calendula, eucalyptus. Vitaminer og antihistaminer er angivet i sædvanlige terapeutiske doser. Symptomatisk behandling af skarlagensfeber anvendes i henhold til indikationerne.
Forebyggelse af superinfektion og reinfektion sikres ved at observere det tilsvarende anti-epidemiske regime i afdelingen: Patienter indlægges i små kamre eller kasser, isoleret i tilfælde af komplikationer; Det er ønskeligt at fylde kamrene samtidigt.
Klinisk undersøgelse
Dispensary observation for dem, der har været syg, tilbringer en måned efter udskrivning fra hospitalet. Efter 7-10 dage udføres en klinisk undersøgelse og kontrol af urin og blod ifølge indikationerne - EKG. Hvis der opdages en patologi, er en anden undersøgelse nødvendig efter 3 uger, hvorefter patienten fjernes fra dispensarregistret. Når en patologi er opdaget, henvises patienten til en reumatolog eller nefrolog.
Medicin
Forebyggelse
I tilfælde af skarlagensfeber skal patienter indlægges:
- med svære og moderate former for infektion;
- fra børneinstitutioner med døgnophold for børn (børnehjem, børnehjem, pensionskoler, sanatorier osv.);
- fra familier, hvor der er børn under 10 år, der ikke har haft skarlagensfeber;
- fra familier, hvor der er personer, der arbejder i børns førskoleinstitutioner, kirurgiske og moderskabsafdelinger, børnehospitaler og polyklinikker, mejeriekøkkener, hvis de ikke kan isoleres fra de syge;
- hvis det er umuligt at tage ordentlig pleje derhjemme.
Udledning af en patient med skarlagensfeber fra et hospital udføres efter et klinisk opsving, men ikke tidligere end 10 dage efter sygdomsbegyndelsen.
Procedure for optagelse af personer, der har haft skarlagensfeber og ondt i halsen til børns institutioner
- Rekonvaliderende blandt børn, der går i førskoleinstitutioner, og de første 2 klasser af skoler er optaget i dem 12 dage efter klinisk opsving.
- En yderligere 12 dages isolation af patienter med skarlagensfeber fra børn fra lukkede børneinstitutioner efter udledning fra hospitalet i samme institution, hvis det har betingelser for pålidelig isolering af konvalescenser.
- Rekonvaliderende stoffer fra gruppen af besluttede erhverv fra tidspunktet for klinisk opsving i 12 dage overføres til et andet job, hvor de bliver epidemiske ikke farlige.
- Patienter med angina af skarlagensfeber udbrud identificeret for syv dage efter det seneste tilfælde af skarlagensfeber, tillader ikke i ovenstående institutioner inden for 22 dage fra datoen for deres sygdom (samt patienter med skarlagensfeber).
Når en skarlagensfeber er registreret i en førskoleinstitution, pålægges en karantæne den gruppe, hvor patienten er fundet, i en periode på 7 dage fra det øjeblik, hvor den sidste patient med skarlagensfeber isoleres. I gruppen er det nødvendigt at udføre termometri, undersøgelse af hals og hud hos børn og personale. Hvis nogen af børnene har feber eller symptomer på en akut infektion i det øvre luftveje, skal de straks isoleres fra andre. Alle personer, der har været i kontakt med patienter og har kroniske inflammatoriske sygdomme i nasopharynx, udsættes for salivation med thymicid i 5 dage (skyl eller vand vandet fire gange om dagen før måltider). I rummet. Hvor der er en patient, udføre en regelmæssig nuværende desinfektion med 0,5% opløsning af chloramin; tallerkener og linned koges regelmæssigt. Endelig desinfektion udføres ikke.
Børn deltager førskolealderen grupper og de første to års skolegang, uden en historie af skarlagensfeber og udsat for patienter i hjemmet er ikke tilladt i børnepasning i 7 dage efter den sidste kommunikation med patienten. Når en ARI (angina, faryngitis etc.) opdages, undersøges børnene for udslæt og fjernes fra øvelsen (med underretning fra distriktslægen). I børns institutioner optages de efter at de er kommet tilbage og fremlægger et certifikat for behandling med antibiotika. Personerne i de job, der har været i kontakt med patienten, får lov til at arbejde, men de følges op med lægeovervågning i 7 dage for hurtigt at identificere skarlagensfeber eller ondt i halsen.

