Postmenopausal osteoporose
Last reviewed: 25.06.2018

Vi har strenge retningslinjer for sourcing og linker kun til velrenommerede medicinske websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk fagfællebedømte studier. Bemærk, at tallene i parentes ([1], [2] osv.) er klikbare links til disse studier.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, bedes du markere det og trykke på Ctrl + Enter.
Postmenopausal osteoporose - multifaktoriel systemisk knoglesygdom karakteriseret ved nedsat knoglemasse og mikroarkitekturel knoglevæv, hvilket fører til forøget knogleskørhed, udvikler efter naturlig eller kirurgisk menopause.
Epidemiologi
Osteoporose indtager det fjerde sted efter kardiovaskulære, onkologiske sygdomme og respiratoriske sygdomme. Incidensen af postmenopausal osteoporose i de udviklede lande er 25-40%, med en overvejelse blandt kvinder i den hvide race. Osteoporosefrekvensen hos kvinder over 50 år er 23,6%.
Risikofaktorer
Undersøgelse af tilstedeværelsen af postmenopausal osteoporose er nødvendig for patienter, som har risikofaktorer for udviklingen af osteoporose ved indsamling af anamnese:
- brud på knogler i anamnesen;
- Tilstedeværelsen af osteoporose i nære slægtninge;
- alderdom;
- lav kropsvægt (kropsmasseindeks mindre end 20)
- senere menarche (efter 15 år)
- tidlig overgangsalder (op til 45 år)
- bilateral oophorektomi (især i ung alder);
- længe (mere end 1 år) amenoré eller perioder med amenoré og / eller oligomenorré
- mere end 3 fødsler i reproduktiv alder
- langvarig laktation (mere end 6 måneder)
- vitamin D mangel
- nedsat calciumindtag;
- alkoholmisbrug, kaffe, rygning;
- overdreven fysisk anstrengelse
- stillesiddende livsstil.
Symptomer postmenopausal osteoporose
Symptomerne på osteoporose er ret mager. Sygdommen er karakteriseret ved smerter i rygsøjlen, bækken og tibiafrakturer af trabekulær knogle (vertebrale kompressionsfrakturer, frakturer af den distale radius, ankel, hofte). Som progressionen af osteoporose, deformationen af hvirvellegemerne, øget muskelsvaghed, kropsholdning ændringer (dannet kyfose af brysthvirvelsøjlen), begrænset bevægelse i lændehvirvelsøjlen, nedsat vækst.
Forms
Der er primær og sekundær osteoporose. Primær osteoporose udvikler sig i den klimakteriske periode. Sekundær osteoporose forekommer på baggrund af følgende betingelser:
- endokrine sygdomme (hypertyreose, hypoparathyroidisme, hyperkortikisme, diabetes, hypogonadisme);
- kronisk nyresvigt
- sygdomme i mave-tarmkanalen, hvor absorptionen af calcium i tarmen falder;
- langvarig immobilisering
- Underernæring (D-vitaminmangel, reduceret calciumindtag);
- overdreven forbrug af alkohol, kaffe, rygning
- langvarig brug af kortikosteroider, heparin, antikonvulsive midler.
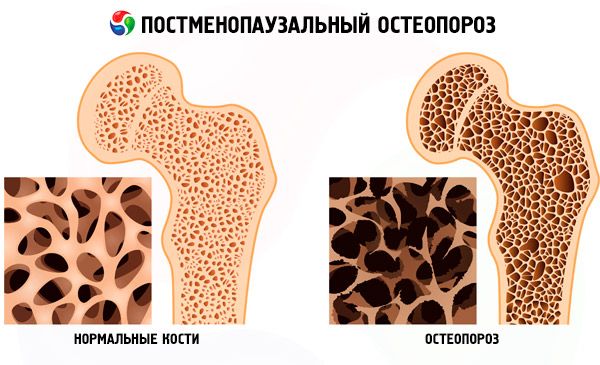
Diagnosticering postmenopausal osteoporose
- For at bekræfte diagnosen af osteoporose eller osteopeni er det nødvendigt at bestemme knoglemineraltæthed (BMD) ved anvendelse af knogletæthetometri. Guldstandard blandt metoderne til knogletæthetometri er dual-energy røntgendensitometri.
- Der er også single-foton densitometre til måling af BMD-børster, distale underarm og skinneben. Det skal dog huske på, at BMD i distalbenet hos de fleste kvinder i menopausale perioden adskiller sig lidt fra dem i normen og afspejler ikke altid de aldersrelaterede metaboliske forandringer.
- Ultralyd densitometri af calcaneus bruges også til at diagnosticere osteoporose.
- Røntgendiagnose er kun informativ, hvis mere end 30% af knoglemassen går tabt.
- Biokemiske markører for knogleresorption i urinen:
- ioniserende calcium / kreatinin;
- hydroxyprolin / kreatinin;
- strukturelle komponenter af type I collagen (pyridolin og deoxypyrininolin);
- knogle alkalisk phosphatase.
- Whey osteocalcin.
Hvad skal man undersøge?
Hvordan man undersøger?
Hvilke tests er nødvendige?
Differential diagnose
Differentiel diagnose udføres, hvis:
- endokrine sygdomme (hypertyreose, hypoparathyroidisme, hyperkortikisme, diabetes, hypogonadisme);
- kronisk nyresvigt
- sygdomme i mave-tarmkanalen, hvor absorptionen af calcium i tarmen falder;
- langvarig immobilisering
- Underernæring (D-vitaminmangel, nedsat calciumindtagelse);
- overdreven indtagelse af alkohol, kaffe, rygning
- langvarig brug af kortikosteroider, heparin, antikonvulsive midler.
Hvem skal kontakte?
Behandling postmenopausal osteoporose
Målet med behandling af postmenopausal osteoporose er blokaden af knogleresorptionsprocesser og aktiveringen af knoglemodelleringsprocesser.
Ikke-farmakologisk behandling af postmenopausal osteoporose
Når osteoporose anbefales at lede en aktiv, sund livsstil med moderat fysisk anstrengelse. Især er det nødvendigt at undgå pludselige bevægelser, fald og løft af vægte.
I kosten bør der være fødevarer med højt indhold af kalcium (fisk, skaldyr, mælk), samt at udelukke alkohol, kaffe og holde op med at ryge.
Drogbehandling for postmenopausal osteoporose
Ved postmenopausal osteoporose udføres patogenetisk systemisk hormonudskiftningsterapi. Brugte også stoffer fra andre grupper.
- Calcitonin 50 IE subkutant eller intramuskulært efter 1 dag eller 50 IE intranasalt 2 gange dagligt, kurs fra 3 uger til 3 måneder med minimal symptomer på osteoporose eller som vedligeholdelsest behandling. Når det udtrykkes osteoporose og vertebrale frakturer anbefales at øge doseringen af 100 IE pr dag subkutant eller intramuskulært 1 gang om dagen i 1 uge, efterfulgt af 50 IE dagligt eller hver anden dag i 2-3 uger.
- Bisfosfonater (etidronsyre) ved 5-7 mg / kg legemsvægt i 2 uger hver 3. Måned.
- Alendronsyre 1 kapsel 1 gang om ugen.
- Calciumcarbonat (1000 mg) i kombination med colcalciferol (800 IE). Lægemidlet er indiceret både til forebyggelse af osteoporose og frakturer og til kompleks behandling af osteoporose i kombination med calcitoninylm-bisfosfonat. Indtagelsen af calciumcarbonat med cholecalciferol er indikeret for levetiden.
- Tamoxifen eller raloxifen 1 tablet en gang om dagen i højst 5 år ordineres normalt til brystkræft og osteoporose. Lægemidlerne har ingen antiøstrogen effekt, men de har en østrogenlignende effekt på knoglevævet, hvilket øger BMD.
Kirurgisk behandling af postmenopausal osteoporose
Brug ikke til denne sygdom.
Studerende træning
Det er nødvendigt at forklare patienten, at det er vanskeligere at genoprette knoglevæv end at bevare det. Den maksimale knoglemasse er nået i en alder af 20-30 år og 3 hovedbeskyttelsesfaktorer: fysisk aktivitet, højkvalitets ernæring og normalt niveau af kønshormoner - er en nødvendig betingelse for bevaring.
Yderligere behandling af patienten
Behandlingen af postmenopausal osteoporose er lang. Det er nødvendigt at overvåge BMD med knogletæthetometri en gang om året.
For at vurdere effektiviteten af behandlingen dynamisk anbefales det at bestemme markørerne for dannelse af knoglevæv:
- serum osteocalcin;
- isoenzym af alkalisk phosphatase;
- procollagenpeptider.
Forebyggelse
Til forebyggelse af osteoporose anbefaler en fuldgod diæt med tilstrækkeligt calciumindhold, afvisningen af dårlige vaner. Med utilstrækkelig indtagelse af calcium fra mad anbefales en ekstra indtagelse af calciumpræparater i kombination med vitamin D3.
Tidlig indgivelse af hormonerstatningsterapi i perimenopausale eller efter total ovariektomi forhindrer postmenopausal osteoporose, som knogleomdannelse afhænger niveauerne af kønssteroider (estrogen, progesteron, testosteron, androstendion, dehydroepiandrosteron sulfat) i kvindens krop.
Vejrudsigt
Tvivlsomt, da det er vanskeligere at genoprette knoglevæv end at bevare det. Vedligeholdelse af et tilstrækkeligt niveau af kønshormoner hos menopausale kvinder og tilstrækkelig terapi reducerer risikoen for progression af postmenopausal osteoporose signifikant.
