Medicinsk ekspert af artiklen
Nye publikationer
Røntgenbillede af albueleddet
Sidst revideret: 03.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
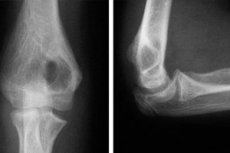
Radiografi er en diagnostisk procedure med en solid historik på over 120 år. Men på trods af udviklingen af nye, moderne metoder til diagnosticering af forskellige sygdomme har den ikke mistet sin relevans den dag i dag. Røntgenudstyr er tilgængeligt på næsten alle klinikker, undersøgelsesproceduren er enkel at udføre, og med hensyn til informationsindhold er den ikke meget ringere end andre metoder. Hvis lægen har mistanke om en ledpatologi, vil røntgen være den mest basale metode til at diagnosticere problemet. En af de mest populære diagnostiske procedurer inden for traumatologi er et røntgenbillede af albueleddet, et knogleled, der kan blive beskadiget ikke kun på grund af skader, men også som følge af nogle patologiske processer, der forekommer i kroppen.
Indikationer for proceduren
Radiografi er en metode til at diagnosticere indre skader, som anvendes i tilfælde, hvor lægen har svært ved at stille en diagnose baseret på ydre tegn, eller for at afklare nogle detaljer ved vævsskader. Røntgenbilleder gør det muligt at se gennem kroppen for at opdage patologiske forandringer i muskler, knogler, brusk osv., som er skjult for det menneskelige øje.
Røntgenundersøgelse af albueleddet er, ligesom andre undersøgelsesmetoder med røntgenstråler (ioniserende stråling), ikke en fuldstændig sikker procedure, da den kan forårsage strålingsforbrændinger og cellemutationer samt øge risikoen for tumorudvikling. Faregraden ved røntgenstråling afhænger dog af varigheden og hyppigheden af bestrålingsprocedurerne. Det er klart, at en sådan diagnostisk metode som røntgen ikke kan anvendes udelukkende af nysgerrighed. Lægen skal have gode grunde til at henvise en person til undersøgelser.
Hvad angår patologier i albueleddet, er følgende overbevisende grunde:
- uforklarlig smerte i dette område uden ydre skader,
- hævelse af blødt væv i albueområdet,
- ændring i vævsfarve (rødme, blålig farvetone)
- lokal temperaturstigning,
- klager over begrænset armbevægelse ved albuen,
- albueskader ledsaget af smerter, rødme i væv og hævelse, både med en krænkelse af blødt vævs integritet og uden synlig skade.
Hvad angår traumatiske skader, kan røntgenbilleder udelukke eller bekræfte brud og dislokationer, der komplicerer behandlingen.
Det skal siges, at røntgenbilleder ikke kun ordineres af traumatologer, når der er mistanke om brud på overarmsbenet, ulna eller radius eller en dislokation af underarmsknoglerne i albueområdet. Hvis der ikke er nogen skade, men der opdages mistænkelige ændringer i farve og struktur af blødt væv, der opstår smerter i albuen, hvilket begrænser håndbevægelserne, går vi først til terapeuten, og han beslutter, om personen skal sendes til røntgen eller tilbydes en konsultation med en ortopæd. Alle disse læger kan give en henvisning til en røntgenundersøgelse af albueleddet, hvis dette er nødvendigt for at afklare diagnosen.
Forberedelse
Røntgenundersøgelse er en af de enkleste diagnostiske metoder, om ikke andet fordi den stort set ikke kræver nogen forberedelse til proceduren. Det eneste lægen vil bede om er at frigøre armen under skulderen fra tøj, smykker og ure. Der kræves ingen diæt- eller medicinrestriktioner.
 [ 3 ]
[ 3 ]
Teknik Røntgenbilleder af albueleddet.
En røntgenundersøgelse af albueleddet udføres normalt i siddende stilling, men om nødvendigt kan diagnostikken også udføres i liggende stilling (for eksempel hvis personen er bevidstløs) eller stående. Patienten sidder på en stol, der er flyttet til et særligt bord på røntgenapparatet, sidelæns i forhold til det. Den undersøgte lem placeres på bordet i den position, som lægen har angivet. Bordets kant skal være lidt over armhulernes niveau.
For at billedet skal være tydeligt, skal lemmet forblive ubevægeligt under undersøgelsen. Hvis patienten har svært ved at holde armen stille, fikseres lemmet på begge sider med specielle poser fyldt med sand eller andet tungt materiale.
Ifølge standarder skal ledrøntgen udføres i 2 projektioner. En undersøgelse i direkte projektion kræver maksimal udstrækning af armen og placering af den på bordet, så håndfladen vender opad. Armen ved albuen skal være let hævet.
Ved en lateral projektion bøjes armen ved albuen i en ret vinkel og placeres med håndryggen opad. Patienten skal sidde i en sådan højde, at skulder og underarm er i samme niveau.
I nogle tilfælde kræves der også undersøgelse i en anden projektion - aksial, hvor den bageste del af humerus og olecranon er tydeligt synlige. For at udføre undersøgelsen skal armen være fuldt bøjet i albuen, så meget som muligt. På bordet hviler armen på humerus.
I alle tilfælde placeres røntgenkassetten under albuen. For at beskytte brystkassen og kroppen bedes patienterne bære et særligt forklæde lavet af røntgenbestandigt materiale.
Afhængigt af det anvendte udstyr (film eller digitalt) kan resultaterne af undersøgelsen opnås på en speciel film, der kræver forudgående fremkaldelse i et specielt udstyret rum, eller på et digitalt medie, hvorfra du kan udskrive billedet på papir eller se det på en computerskærm.
Digital radiografi, der opstod meget senere end filmradiografi, bliver stadig mere populært, fordi det giver dig mulighed for at forstørre billedet på skærmen, zoome ind på dets individuelle elementer for at undersøge skaden. Og du kan gemme billedet på en disk i lang tid uden forvrængning. Måske vil det i fremtiden være nødvendigt til sammenligning, hvis der opstår nye skader, eller for at evaluere effektiviteten af behandlingen. Sådanne billeder kan arkiveres og opbevares i lang tid på en speciallæges computer.
Kontraindikationer til proceduren
En røntgenundersøgelse af albueleddet betragtes, ligesom enhver anden røntgenundersøgelse, ikke som en sikker procedure på grund af visse egenskaber ved ioniserende stråling. Og på trods af at det om nødvendigt endda udføres på børn, har proceduren stadig nogle begrænsninger.
Den største begrænsning anses for at være barndommen. I teorien er røntgenstråler tilladt for børn over 14 år. Vi taler ikke om mulige patologier, fordi strålingsdosis og procedurens varighed normalt justeres på en sådan måde, at de ikke kan forårsage betydelig skade. Det er blot det, at effekten af ioniserende stråling på et barns krop er mere udtalt og kan påvirke udviklingen af forskellige systemer hos barnet. Og jo yngre barnet er, desto farligere er røntgenstråler for ham. For eksempel er mange vigtige kropssystemer hos spædbørn i dannelsesfasen, så cellemutationer, der fører til forstyrrelse af deres aktivitet, er mere sandsynlige.
Om nødvendigt tages der røntgenbilleder, selv på nyfødte, men alle dele af barnets krop undtagen det område, der undersøges, er dækket med særligt beskyttelsesudstyr. Ældre børn skal have deres bryst, mave og bækkenområde dækket med et beskyttende forklæde. Skjoldbruskkirtlen og øjnene skal også beskyttes mod ioniserende stråling.
Hvis røntgenstråler er så farlige for små børn, kan man forestille sig, hvilken skade de kan forårsage for et ufødt barn med udannede vitale systemer. Eksponering af en gravid kvinde for stråling er fyldt med risiko for at føde et barn med forskellige mutationer og patologier, så røntgenstråler er kontraindiceret for vordende mødre.
Røntgenbilleder af gravide kvinder kan kun udføres efter strenge indikationer, og maveområdet skal beskyttes med et blyforklæde, der ikke lader røntgenstråler trænge igennem. Ideelt set bør der anvendes et beskyttelsesforklæde i alle tilfælde af røntgenbilleder for at reducere den negative påvirkning af radioaktiv stråling på menneskekroppen.
 [ 4 ]
[ 4 ]
Normal ydeevne
Albueleddet er en ret kompleks struktur, der omfatter humero-ulnar-, humeroradial- og proximale radio-ulnar-leddene. For omhyggeligt at undersøge alle disse komponenter og deres dele udføres radiografi ikke i én, men i 2-3 projektioner. Følgelig dechifreres resultaterne i henhold til alle tre komponenter i albueleddet og ikke i generelle vendinger.
Hvis røntgenbilledet af albueleddet er normalt, vil undersøgelsesrapporten bemærke, at dets generelle anatomiske orientering ikke afviger fra den sædvanlige, og at alle forhold mellem størrelserne på knogler og led er standard. De komponenter, der danner leddet, er proportionale i forhold til hinanden, deres størrelse og form er normal. På billedet i direkte projektion er 3 ledrum tydeligt synlige og kan skelnes fra hinanden, svarende til 3 led, forenet af den fælles betegnelse " albueled ":
- Det humero-ulnære led (forbindelsen mellem humerusblokaden og ulnas coronoideusprocessus) er et simpelt blokadled,
- Det humeroradiale led (stedet for artikulation af den forhøjede del af overarmsknoglens hoved og hulrummet i radiushovedet) er et simpelt kugleled,
- Det proximale (øvre) radioulnære led (forbindelsespunktet mellem radius' omkreds og ulnas radiale hulrum) er et simpelt cylindrisk led.
Bredden af samlingsrummene i kugleleddene skal være den samme og have en standardstørrelse.
I den menneskelige skeletsystems anatomi findes begreber som epifysen, diafysen og metafysen af knoglen. Knoglens epifyse kaldes den forstørrede, afrundede ende af den rørformede knogle (dens hoved, inklusive de konvekse og konkave dele), som danner leddet. Den artikulære del af epifysen er dækket af brusk.
Diafysen er intet andet end den centrale del af den rørformede knogle (dens krop). Mellem epifysen og diafysen ligger metafysen (i barndommen og ungdomsårene er den ansvarlig for knoglevækst), der støder op til den bruskagtige epifyseplade, som igen er forbundet med den subkondrale plade, som har mange kapillærer og nerveender.
På et røntgenbillede af et normalt albueled skal bruskvævet i knoglernes epifyser (også kaldet epifysens endeplade eller den bruskagtige vækstplade) have en glat og tydelig omrids. Den subkondrale del af epifysen skal have sin karakteristiske porøse (svampede) struktur.
De synlige områder af metafysen skal have en normal form uden fortykkelser, knoglevævets struktur skal svare til patientens alder (ossifikation af metafysen sker med alderen og er fuldført ved 18-25 år).
De synlige områder af knoglernes diafyse skal også have en normal form og struktur uden revner, forskydninger, fortykkelser eller bøjninger.
Albueleddet har også nogle bløddelsdele. Disse omfatter ledposen (ledkapslen) og intraartikulære ledbånd. Et røntgenbillede af et normalt led afslører ikke ossifikation i disse dele (knoglevæv på et sort-hvidt røntgenbillede har en lysere nuance). Det bløde væv, der omgiver leddet, bør have den passende volumen (masse), struktur og form, hvilket indikerer fravær af tumorer og degenerative forandringer.
Men indtil videre har vi talt om normale røntgenindikatorer for albueleddet. Lad os nu prøve at forstå, hvad en læge ser, når en patient med en af de mest almindelige albuepatologier kommer til ham, for i de fleste tilfælde vil resultatet ikke være så uklart, som vi så ovenfor. Det er trods alt ikke raske mennesker, der søger lægehjælp.
For eksempel går en person til lægen og klager over stærke spontane smerter i albuen, som stiger med armbevægelser og fysisk aktivitet. Samtidig svækkes muskelstyrken. Sådanne symptomer kan indikere albue-epikondylitis - en inflammatorisk-degenerativ sygdom i albuevævet, der påvirker knoglerne, periosteum, sener og er resultatet af konstant overbelastning af albueleddet.
Symptomer på epikondylitis, som ofte rammer personer inden for bestemte erhverv, ligner andre patologier (gigt, bursit, bløddelsskader, revner i styloidprocessen i ulna eller radius, epikondylfraktur, tunnelsyndrom osv.). Differentialdiagnostik hjælper med at skelne mellem sygdomme. Den er dog sjældent baseret på resultaterne af et røntgenbillede. Ved sygdommens debut kan et røntgenbillede kun udelukke ledforskydninger og knoglesprækker, men det er umuligt at diagnosticere epikondylitis i sig selv med det.
Men når sygdommen bliver kronisk, karakteriseret ved degenerative forandringer i ledvævet, vil en røntgenstråle ikke kun hjælpe med at diagnosticere sygdommen, men også vurdere graden af ledskader for at bestemme metoderne til behandling af patologien.
Røntgentegn på kronisk epikondylitis i albueleddet er foci af osteoporose (ødelæggelse af knoglevæv), knoglevækst (osteofytter) dannet som følge af langvarig inflammation, kompaktering af seneenderne og i porøse knoglestrukturer. Da knoglestrukturer transmitterer røntgenstråler dårligere end blødt væv, vil der være flere lyse pletter på billedet end nødvendigt, og i områder med osteoporose vil farven derimod være tættere på grå.
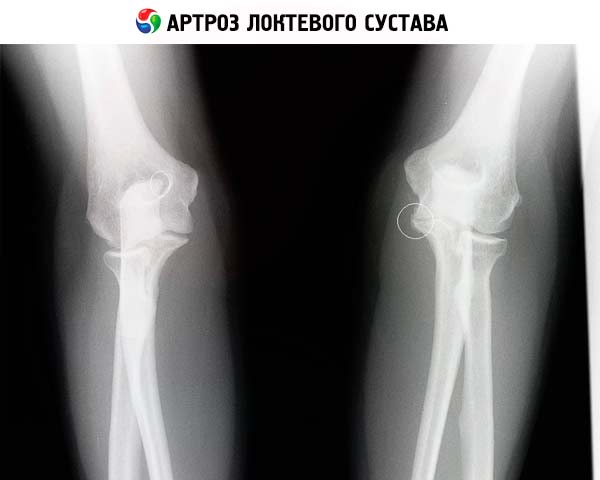
For eksempel, i tilfælde af en ikke mindre udbredt patologi kaldet albueartrose, viser røntgenbilledet først og fremmest en indsnævring af ledhulrummene, hvilket gør det vanskeligt at bevæge armen og bøje den ved albuen. Dette kan ses ved en for tynd strimmel (helt op til dens fravær) i stedet for ledhulrummet. Bruskvævets konturer i ledområdet vil også ændre sig.
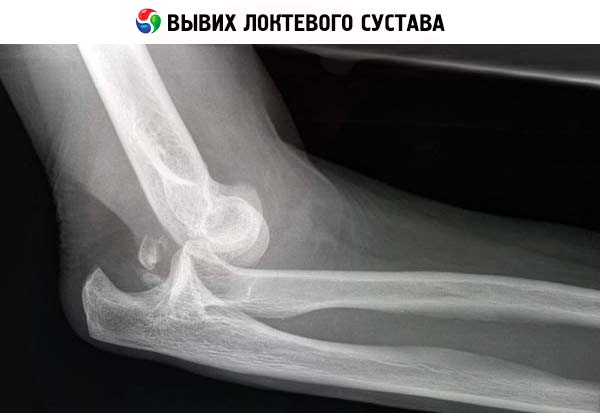
Hvad angår en anden ret almindelig patologi, såsom albueforskydning, som forekommer hos både voksne og børn, er røntgenbilleder ofte ikke nødvendige. Symptomerne på forskydning er ret tydelige: stærke smerter i albueleddet, begrænsning af dets mobilitet på grund af en stærk stigning i smertens intensitet, hævelse af blødt væv i det berørte område, et stærkt fald i håndens følsomhed. Derudover kan lægen ikke mærke pulsen på hånden under albuen, men den fremspringende ende af radius er normalt godt palperet.
Afhængigt af de forhold, hvorunder dislokationen opstod (ved fald på en arm, der er strakt eller bøjet ved albuen), kan en posterior, lateral (underarmsknoglerne i leddet er forskudt bagud og indad eller udad) eller mere sjælden anterior dislokation diagnosticeres.
De vigtigste røntgentegn på albueforskydning:
- Manglende kontakt mellem knoglernes ledflader med en krænkelse af deres placering i forhold til hinanden. I leddene er hulrummet i den ene knogle fyldt med den anden knogles hovedkonveksitet; i tilfælde af dislokation er hulrummet tomt. Afhængigt af hvor meget knoglerne er forskudt i forhold til hinanden, diagnosticeres en fuldstændig eller ufuldstændig dislokation af albuen. I sidstnævnte tilfælde kommer en del af hovedet på den ene knogle i kontakt med hulrummet i den anden knogle.
- Dislokation af den dislokerede knogleakse. Dette tegn er meget relevant ved røntgenundersøgelse af albueleddet hos børn, fordi de distale dele af knoglerne hos et barn stadig er i færd med at blive ossificeret, så det er meget vanskeligt at vurdere ændringerne i størrelsen af mellemrummet mellem knoglerne (brusk transmitterer røntgenstråler næsten lige så godt som blødt væv, så de er praktisk talt usynlige på røntgenbilledet, og ledgabet skal forstås som afstanden mellem de ossificerede områder). Ved en lateral fraktur er graden af knogleforskydning dog meget vanskelig at vurdere, så det er nødvendigt at tage billeder i forskellige projektioner.
I en tredjedel af tilfældene af traumatiske albue-dislokationer rives små knoglefragmenter af på det punkt, hvor ledkapslen og ledbåndene er fastgjort til dem. Små fragmenter er normalt ikke farlige og forhindrer ikke i at reducere dislokationen. Men hvis vi for eksempel taler om en iturevne mediale epikondyl, hvilket nogle gange sker ved en ekstern albue-dislokation, er det nogle gange nødvendigt at ty til kirurgisk indgreb for at fjerne det løsrevne knoglestykke (som ikke tillader, at den dislokerede knogle sættes tilbage på plads). På et røntgenbillede er fragmentet synligt som et område med unormal lysning i form og størrelse svarende til det dannede hak på den beskadigede knogle.
Når en gammel dislokation opdages på billedet, som ikke var reduceret på det tidspunkt, kan billedet se ud som følger: osteoporose eller ødelæggelse af de distale dele af de forskudte knogler med en ændring i deres form og størrelse, atrofi af blødt og hårdt væv i ledområdet, dannelse af et nyt glenoidhulrum (neoartrose). Tilstedeværelsen af sådanne tegn og deres sværhedsgrad afhænger af dislokationens "alder". Efter en nyligt reduceret dislokation observeres ingen ændringer i ledvævet, medmindre vi taler om et iturevet knoglestykke.
Røntgenbilleder hjælper også med at identificere patologiske dislokationer, som ikke nødvendigvis behøver at være forudgået af traumer. En person har måske ikke engang mistanke om en sådan skade som følge af stærk muskelspænding eller harmløst traume. Patologiske dislokationer er forårsaget af inflammatoriske processer i ledområdet med en konstant ophobning af flydende indhold der. Dette fører til strækning af ledkapslen, og knoglerne i leddet kan forskyde sig selv med mindre mekanisk påvirkning.
Andre årsager til patologiske dislokationer inkluderer slidgigt, tumorer i knoglernes artikulære ender, medfødte defekter i knoglestrukturen osv. Men uanset årsagen til den patologiske dislokation, kommer en person med smerter og begrænset håndbevægelse og forbinder dem ikke med en dislokation. Røntgendiagnostik kan give et klart billede af patologien. Det vil også give mulighed for at differentiere en knogledislokation fra et brud eller en afskalning, hvis symptomer udadtil ligner hinanden.
Komplikationer efter proceduren
Lad os sige, at røntgenbilleder er farligst i barndommen, så de ordineres som en sidste udvej, når der ikke er mulighed for at ty til sikrere diagnostiske metoder: ultralydsundersøgelse (US) eller magnetisk resonansbilleddannelse (MR). Computertomografi (CT) er ikke så sikker i denne henseende og kan have konsekvenser svarende til røntgenbestråling under radiografi (de samme frekvenser anvendes).
Hvad er farligt ved røntgenstråler? Deres radioaktivitet og evne til at ændre cellernes egenskaber, hvilket resulterer i forstyrrelser i organernes funktionalitet og aktive proliferative processer i dem, hvilket i sidste ende fører til udvikling af tumorprocesser. Vi havde mulighed for at observere en lignende situation i stor skala efter eksplosionen på Tjernobyl-atomkraftværket, hvis konsekvenser stadig giver genlyd blandt dens vidner den dag i dag.
Men situationen med røntgenundersøgelse er noget anderledes. Vi taler om helt andre doser af stråling. Dosis af røntgenstråling er ikke meget forskellig fra den dosis af stråling, vi modtager, når vi flyver med fly eller går gennem et introskop i lufthavnen, så det er meningsløst at tale om mulige komplikationer. Mange mænd, kvinder og børn bruger Aeroflot-tjenester flere gange om året, og dette påvirker ikke deres helbred på nogen måde. Hvad kan jeg sige, nogle mennesker bor i områder med ugunstige strålingsforhold, hvor strålingsdoser nærmer sig røntgenstråling.
Det skal straks bemærkes, at ikke kun strålingsdosis, men også varigheden af eksponering for stråler under radiografi er strengt begrænset, så 1-3 billeder om året, og et røntgenbillede af albueleddet er usandsynligt at skulle tages oftere, vil ikke være i stand til at forårsage betydelig skade på patientens krop, men vil hjælpe med at identificere farlige patologier og vurdere behandlingens effektivitet. Selv et barn kan have omkring 5-6 billeder om året uden konsekvenser.
Men igen er det nødvendigt at tage højde for baggrundsstrålingen i det område, hvor en person bor, og hyppigheden af brugen af tjenester, der involverer bestråling af kroppen. Det er ønskeligt, at den samlede dosis af stråling, som en person modtager i løbet af året fra forskellige kilder, ikke overstiger 3-4 millisievert.
Anmeldelser
En røntgenundersøgelse af albueleddet er en ret informativ ikke-invasiv procedure, der kan udføres i næsten enhver klinik, da det ikke kræver køb af dyrt moderne udstyr (selvom moderne røntgenapparater betragtes som sikrere med hensyn til stråling).
Ved hjælp af røntgenstråler er det muligt at undersøge degenerative-dystrofiske processer i væv placeret dybt inde i kroppen, trænge dybt ind i knoglevævet for at vurdere dets struktur og mulige ændringer, identificere brud på forskellige dele af knoglen og medfødte anomalier, der prædisponerer for skader ved den mindste mekaniske påvirkning. Og lægen har mulighed for at se alt dette uden kirurgisk indgreb, fordi blødt væv forbliver transparent for røntgenstråler.
En anden fordel ved en sådan undersøgelse er fraværet af nogen særlig forberedelse til proceduren. En person behøver ikke at begrænse sig selv i mad, væsker, medicin, forberede huden osv. Og der er ingen specialiseret pleje efter proceduren. Efter at have modtaget resultaterne af undersøgelsen et kvarter senere, går personen til den behandlende læge, som ordinerer den passende behandling.
Hvis en person er bange for dosen af ioniseret stråling, kan han drikke et glas eller to hjemmelavet mælk derhjemme, hvilket hjælper med at fjerne stråling fra kroppen. Det samme anbefales til personer, der bor eller arbejder i områder med øget radioaktiv baggrund, men mælken bør ikke være lokal, men leveret fra økologisk rene områder.
Ifølge læger er skaden fra røntgenstråler betydeligt mindre end dens fordele. Selv reduktionen af uspecifikke dislokationer bør trods alt ske under dens kontrol. For ikke at nævne muligheden for at identificere skjulte patologier, som en person måske ikke engang har mistanke om i lang tid.
Albueskader og degenerative forandringer i leddene anses for at være ret almindelige patologier, og røntgen af albueleddet anses for at være en ret populær procedure. Ja, der findes nu sikrere metoder til at diagnosticere knoglepatologier, men røntgen er fortsat en af de mest anvendte og meget billige metoder, der er tilgængelige for næsten alle.

