Medicinsk ekspert af artiklen
Nye publikationer
Periarteritis nodosa
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
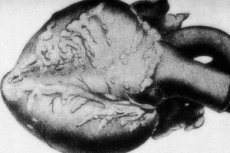
En sjælden patologi – periarteritis nodosa – ledsages af skader på arterielle kar af mellem- og lille kaliber. I karvæggene forekommer processer med bindevævsdisorganisering, inflammatorisk infiltration og sklerotiske forandringer, hvilket resulterer i forekomsten af klart definerede aneurismer. [ 1 ]
Andre navne for sygdommen: polyarteritis, nekrotisk arteritis, panarteritis.
Epidemiologi
Nodulær periarteritis er en systemisk patologi, nekrotiserende vaskulitis, der beskadiger mellemstore og små arterielle kar af den muskulære type. Sygdommen spreder sig oftest til hud, nyrer, muskler, led, det perifere nervesystem, fordøjelseskanalen og andre organer, sjældnere til lungerne. Patologien manifesterer sig normalt først med generelle symptomer (feber, generel forværring af helbredet), derefter følger mere specifikke tegn.
De mest almindelige metoder til at diagnosticere sygdommen er biopsi og arteriografi.
De mest acceptable lægemidler til behandling er glukokortikoider og immunsuppressive midler.
Forekomsten af periarteritis nodosa er fra to til tredive tilfælde pr. 1 million patienter.
Gennemsnitsalderen for de berørte er 45-60 år. Mænd er hyppigere berørt (6:1). Hos kvinder opstår sygdommen oftest i henhold til den astmatiske type med udvikling af bronkial astma og hypereosinofili.
I cirka 20 % af tilfældene af diagnosticeret periarteritis nodosa, viser det sig, at patienterne har hepatitis (B eller C). [ 2 ], [ 3 ]
Årsager periarteritis nodosa
Forskere har endnu ikke fundet en klar årsag til udviklingen af nodulær periarteritis. Følgende hovedudløsere for sygdommen er dog identificeret:
- reaktion på at tage medicin;
- vedvarende virusinfektion (hepatitis B).
Eksperter har samlet en ret imponerende liste over lægemidler involveret i udviklingen af nodulær periarteritis. Blandt disse lægemidler er:
- beta-laktam antibiotika;
- makrolidlægemidler;
- sulfonamidlægemidler;
- quinoloner;
- antivirale midler;
- sera og vacciner;
- selektive serotonin genoptagelseshæmmere (fluoxetin);
- antikonvulsiva (phenytoin);
- Levodopa og carbidopa;
- thiazider og loop-diuretika;
- Hydralazin, propylthiouracil, minocyclin osv.
Hver tredje eller fjerde patient med periarteritis nodosa havde hepatitis B-overfladeantigen (HBsAg) eller immunkomplekser med det. Andre hepatitis B-antigener (HBeAg) og antistoffer mod HBcAg-antigenet, dannet under virusreplikation, blev også påvist. Det er bemærkelsesværdigt, at forekomsten af periarteritis nodosa i Frankrig er faldet betydeligt i de seneste årtier på grund af udbredt vaccination mod hepatitis B.
Derudover viser forskere sig, at cirka én ud af ti patienter har hepatitis C-virus, men detaljerne i sammenhængen er endnu ikke blevet bevist af forskere. Andre virusinfektioner er også "under mistanke": human immundefektvirus, cytomegalovirus, røde hunde og Epstein-Barr-virus, T-lymfotropisk virus type I, parvovirus B-19 osv.
Der er al mulig grund til at tro, at vaccination mod hepatitis B og influenza er involveret i udviklingen af periarteritis nodosa.
En yderligere mistænkt faktor er genetisk prædisposition, hvilket også kræver beviser og yderligere undersøgelse. [ 4 ]
Risikofaktorer
Nodulær periarteritis er en dårligt forstået sygdom, men specialister anser den allerede for at være polyetiologisk, da mange årsager og faktorer kan være involveret i dens udvikling. Ofte findes en forbindelse med fokale infektioner: streptokok-, stafylokok-, mykobakterie-, svampe-, virus- osv. En betydelig rolle spilles af menneskelig overfølsomhed over for visse lægemidler - for eksempel over for antibiotika og sulfonamider. I mange tilfælde kan den ætiologiske faktor dog ikke identificeres, selv med omhyggelig diagnostik.
Her er de risikofaktorer, som læger kender til i dag:
- aldersgruppe over 45 år, samt børn fra 0 til 7 år (genetisk faktor);
- pludselige temperaturændringer, hypotermi;
- overdreven eksponering for ultraviolet stråling, overdreven solbruning;
- overdreven fysisk og mental stress;
- eventuelle skadelige virkninger, herunder skader eller kirurgiske indgreb;
- hepatitis og andre leversygdomme;
- metaboliske forstyrrelser, diabetes mellitus;
- forhøjet blodtryk;
- introduktion af vacciner og persistens af HbsAg i blodserum.
Patogenese
Patogenesen af forekomsten af nodulær periarteritis består i dannelsen af en hyperallergisk reaktion fra kroppen på påvirkning af ætiologiske faktorer, i udviklingen af en autoimmun reaktion af antigen-antistof-typen (især til væggene i blodkarrene), i dannelsen af immunkomplekser.
Da endotelceller er udstyret med receptorer for Fc-fragmentet af IgG med den første fraktion af komplement Clq, lettes interaktionsmekanismerne mellem immunkomplekser og karvægge. Aflejring af immunkomplekser i karvæggene observeres, hvilket medfører udvikling af en immuninflammatorisk proces.
De dannede immunkomplekser stimulerer komplement, hvilket fører til skade på væggene og dannelsen af kemotaktiske komponenter, der tiltrækker neutrofiler til det beskadigede område. [ 5 ]
Neutrofiler udfører en fagocytisk funktion i forhold til immunkomplekser, men samtidig frigives lysosomale proteolytiske enzymer, som beskadiger væggene i blodkarrene. Derudover "klæber" neutrofiler sig til endotelet og frigiver, i nærvær af komplement, aktive iltradikaler, som fremkalder vaskulær skade. Samtidig forstærkes endotelfrigivelsen af faktorer, der favoriserer øget blodkoagulation og trombedannelse i de berørte kar.
Symptomer periarteritis nodosa
Nodulær periarteritis manifesterer sig gennem generelle uspecifikke symptomer: en person har en konstant forhøjet temperatur, han taber sig gradvist og er generet af smerter i muskler og led.
En stigning i temperaturen i form af vedvarende feber er typisk for 98-100% af tilfældene: temperaturkurven er uregelmæssig, der er ingen respons på antibiotikabehandling, men kortikosteroidbehandling er effektiv. Temperaturen kan efterfølgende normaliseres på baggrund af udviklingen af patologi i flere organer.
Patienternes afmagring er patognomisk. Nogle patienters vægttab er 35-40 kg inden for et par måneder. Graden af afmagring overstiger graden af onkopatologier.
Muskel- og ledsmerter er især karakteristiske for den indledende fase af periarteritis nodosa. Smerter rammer oftest store led og lægmuskler. [ 6 ]
Polyorganpatologier er opdelt i flere typer, hvilket bestemmer sygdommens symptomer:
- Når nyrekarrene påvirkes (og dette sker hos de fleste patienter), er der en stigning i blodtrykket. Hypertension er vedvarende, stabil og forårsager en alvorlig grad af retinopati. Tab af synsfunktion er muligt. Urinanalyse afslører proteinuri (op til 3 g/dag), mikro- eller makrohæmaturi. I nogle tilfælde brister det kar, der er udvidet af aneurismen, hvilket danner en perirenal blødning. Nyresvigt udvikler sig i løbet af de første tre år af sygdommen.
- Når karrene i bughulen er beskadiget, opstår symptomerne allerede i et tidligt stadie af nodulær periarteritis. De vigtigste symptomer er diffuse mavesmerter, vedvarende og progressive. Dyspeptiske lidelser observeres: diarré med blod op til ti gange om dagen, vægttab, kvalme og opkastning. Hvis der opstår ulcerøs perforation, udvikles tegn på akut peritonitis. Der er risiko for udvikling af gastrointestinal blødning.
- Hjertesmerter er ikke typiske, når koronarkarrene er påvirket. Hjerteanfald forekommer, oftest af mindre, fokal karakter. Kardiosklerosefænomener tiltager hurtigt, hvilket medfører forekomst af arytmier og tegn på hjertesvigt.
- Når luftvejene påvirkes, opdages bronkospasmer, hypereosinofili og eosinofile infiltrater i lungerne. Karakteristisk for dannelsen af vaskulær inflammation i lungerne: Sygdommen ledsages af hoste, sparsom sputumsekretion, sjældnere - hæmoptyse, stigende symptomer på utilstrækkelig respirationsfunktion. Røntgenbilledet visualiserer et kraftigt forstærket vaskulært mønster af den kongestive lungetype, infiltration af lungevævet (primært i rodregionen).
- Når det perifere nervesystem er involveret, observeres asymmetrisk poly- og mononeuritis. Patienten lider af stærke smerter, følelsesløshed og undertiden muskelsvaghed. Benene er oftest påvirket, og armene er sjældnere. Nogle patienter udvikler polymyeloradiculoneuritis, parese af fødder og hænder. Særlige knuder langs vaskulære stammer, sår og nekrotiske foci på huden findes ofte. Nekrose af blødt væv og udvikling af gangrenøse komplikationer er mulig.
Første tegn
Det indledende kliniske billede af periarteritis nodosa manifesterer sig som feber, en følelse af ekstrem træthed, øget nattesved, appetitløshed og afmagring, muskelsvaghed (især mærkes i ekstremiteterne). Mange patienter udvikler muskelsmerter, ledsaget af fokal iskæmisk myositis og ledsmerter. De berørte muskler mister styrke, og der kan udvikles inflammatoriske processer i leddene. [ 7 ]
Sværhedsgraden af de første tegn varierer, afhængigt af hvilket organ eller organsystem der er påvirket:
- Skade på det perifere nervesystem manifesteres af motoriske og sensoriske forstyrrelser i ulnar-, median- og peronealnerverne; udvikling af distal symmetrisk polyneuropati er også mulig;
- centralnervesystemet reagerer på patologi med hovedpine; slagtilfælde (iskæmisk og hæmoragisk) er mindre almindelige på baggrund af forhøjet blodtryk;
- Nyreskade manifesteres af arteriel hypertension, et fald i den daglige mængde urin, uræmi, generelle ændringer i urinsediment, forekomsten af blod og protein i urinen i fravær af cellulære afstøbninger, smerter i lænden og i alvorlige tilfælde tegn på nyresvigt;
- fordøjelseskanalen giver sig til kende med smerter i lever og mave, kvalme, opkastning, diarré, symptomer på malabsorption, tarmperforation og peritonitis;
- der kan være ingen patologiske tegn fra hjertet, eller der kan opstå symptomer på hjertesvigt;
- på huden er der en retikulær livedo, røde, smertefulde knuder, udslæt i form af bobler eller vesikler, områder med nekrose og ulcerøse læsioner;
- Kønsorganerne påvirkes af orchitis, testiklerne bliver smertefulde.
Nyreskade ved periarteritis nodosa
Nyrerne er påvirket hos mere end 60% af patienter med periarteritis nodosa. I mere end 40% af tilfældene er skaden nyresvigt.
Sandsynligheden for at udvikle nyresygdomme afhænger af patienternes køn og aldersgruppe, tilstedeværelsen af patologier i skeletmuskulaturen, hjertets klapsystem og det perifere nervesystem, sygdommens progression og fase, tilstedeværelsen af viralt hepatitis-antigen og kardiovaskulære værdier.
Udviklingshastigheden af nefropati bestemmes direkte af niveauet af C-reaktivt protein og reumatoid faktor i blodet.
Nyrelidelser ved periarteritis nodosa skyldes stenose og forekomsten af mikroaneurismer i nyrekarrene. Graden af patologiske forandringer er relateret til sværhedsgraden af nervesystemets lidelser. Det er nødvendigt at forstå, at nyreskader dramatisk reducerer chancerne for patientens overlevelse. Dette spørgsmål om indflydelsen af visse nyredysfunktioner på forløbet af periarteritis nodosa er dog ikke tilstrækkeligt undersøgt.
Den inflammatoriske proces spreder sig normalt til de interlobære arterielle kar og, sjældnere, til arteriolerne. Glomerulonefritis er formentlig ikke typisk for nodulær periarteritis og observeres hovedsageligt på baggrund af mikroskopisk angiitis.
Hurtig forværring af nyresvigt skyldes flere infarkter i nyrerne. [ 8 ]
Hjertesvigt
Billedet af kardiovaskulær skade observeres i hvert andet tilfælde ud af ti. Patologien manifesterer sig ved hypertrofiske forandringer i venstre ventrikel, øget hjertefrekvens og hjertearytmi. Betændelse i koronarkarrene ved nodulær periarteritis kan provokere forekomsten af angina pectoris og udviklingen af myokardieinfarkt.
I makroskopiske præparater findes nodulære fortykkelser af rosenkranstypen i mere end 10% af tilfældene, fra flere millimeter til et par centimeter i diameter (op til 5,5 cm i tilfælde af skade på store vaskulære stammer). Snittet viser en aneurisme, ofte med trombotisk fyldning. Histologi spiller den sidste diagnostiske rolle. Et typisk træk ved nodulær periarteritis er polymorf vaskulær skade. En kombination af forskellige typer af bindevævsdisorganisering bemærkes: [ 9 ]
- mukød hævelse, fibrinoide forandringer med efterfølgende sklerose;
- indsnævring af vaskulær lumen (op til udslettelse), dannelse af blodpropper, aneurismer og i alvorlige tilfælde – bristning af blodkar.
Vaskulære forandringer bliver en udløsende mekanisme i udviklingen af nekrose, atrofiske og sklerotiske processer, blødninger. Nogle patienter oplever flebitis.
I hjertet påvises atrofi af det epikardielle fedtlag, brun myokardiedystrofi og, ved hypertension, venstre ventrikelhypertrofi. Ved koronarlæsioner udvikles fokal myokardiel nekrose, dystrofi og atrofi af muskelfibre. Myokardieinfarkter er relativt sjældne, hovedsageligt på grund af dannelsen af kollateral blodgennemstrømning. Trombovaskulitis påvises i de koronare arterielle trunker. [ 10 ]
Hudmanifestationer af periarteritis nodosa
Hudsymptomer på sygdommen observeres hos hver anden patient med nodulær periarteritis. Ofte er udslæt det første eller et af de første tegn på lidelsen. Følgende symptomer er typiske:
- vesikulært og bulløst udslæt;
- vaskulær papulopetechial purpura;
- nogle gange – forekomsten af subkutane nodulære elementer.
Generelt er hudmanifestationerne ved periarteritis nodosa heterogene og varierede. Almindelige tegn kan omfatte:
- udslætets natur er inflammatorisk;
- udslættet er symmetrisk;
- der er en tendens til hævelse, nekrotiske forandringer og blødninger;
- i den indledende fase er udslættet lokaliseret i området omkring de nedre ekstremiteter;
- evolutionær polymorfi er bemærket;
- en forbindelse kan spores med tidligere eksisterende infektioner, medicinindtag, temperaturændringer, allergiske processer, autoimmune patologier og nedsat venøs cirkulation.
Hudlæsioner varierer meget, fra pletter, knuder og purpura til nekrose, sår og erosioner.
Periarteritis nodosa hos børn
Juvenil polyarteritis er en form for nodulær polyarteritis, som hovedsageligt findes hos pædiatriske patienter. Denne variant af sygdommen er karakteriseret ved en hyperergisk komponent, hvor for det meste perifere kar er beskadiget, og der er en betydelig risiko for at udvikle tromboangiotiske komplikationer i form af tørvævsnekrose og gangrenøse processer. Viscerale lidelser er relativt svage og påvirker ikke resultatet af patologien, men der er en tendens til et langvarigt forløb med periodiske tilbagefald.
Den klassiske form for juvenil polyarteritis har et alvorligt forløb: der observeres nyreskade, forhøjet blodtryk, abdominal iskæmi, cerebrale vaskulære kriser, betændelse i koronarkarrene, pulmonal vaskulitis og multipel mononeuritis.
Blandt årsagerne til sygdommen overvejes primært allergiske og infektiøse faktorer. Den klassiske form for nodulær periarteritis er forbundet med virusinfektionen hepatitis B. Ofte ses sygdommens debut sammen med akutte respiratoriske virusinfektioner, mellemørebetændelse og halsbetændelse, noget sjældnere - ved indførelse af vacciner eller lægemiddelbehandling. Genetisk prædisposition er heller ikke udelukket: ofte findes reumatologiske, allergiske eller vaskulære patologier hos direkte slægtninge til et sygt barn.
Forekomsten af periarteritis nodosa i barndommen er ukendt: sygdommen diagnosticeres meget sjældent.
Patogenesen skyldes ofte immunkompleksprocesser med øget komplementaktivitet og leukocytophobning i området med immunkompleksfiksering. Inflammatorisk reaktion forekommer i væggene af arterielle trunker af lille og mellemstor kaliber. Som følge heraf udvikles proliferativ-destruktiv vaskulitis, karsystemet deformeres, blodcirkulationen hæmmes, blodets rheologiske og koagulationsegenskaber forstyrres, trombose og vævsiskæmi observeres. Mural fibrose udvikles gradvist, og aneurismer med en diameter på op til 10 mm dannes.
Niveauer
Nodulær periarteritis kan forekomme i akutte, subakutte og kroniske tilbagevendende stadier.
- Det akutte stadie er karakteriseret ved en kort initial periode med intensiv generalisering af vaskulær skade. Sygdommens forløb er alvorligt fra det øjeblik, det starter. Patienten har høj temperatur af den remitterende febertype, kraftig svedtendens, svære ledsmerter, muskelsmerter og mavesmerter. Når den perifere cirkulation påvirkes, opstår der hurtig dannelse af brede hudnekroseområder, og en distal gangrenøs proces udvikles. Når indre organer påvirkes, observeres intense vaskulær-cerebrale kriser, myokardieinfarkt, polyneuritis og tarmnekrose. Den akutte periode kan observeres i 2-3 måneder eller mere, op til et år.
- Det subakutte stadie begynder gradvist, hovedsageligt hos patienter med overvejende lokalisering af den patologiske proces i de indre organer. I flere måneder har patienterne subfebril temperatur, eller temperaturen stiger periodisk til høje værdier. Progressiv afmagring, led- og hovedpine observeres. Efterfølgende observeres akut udvikling af cerebrovaskulær krise, abdominalt syndrom eller polyneuritis. Patologien forbliver aktiv i op til tre år.
- Det kroniske stadie kan observeres både i akutte og subakutte sygdomsprocesser. Patienterne begynder at opleve skiftevis perioder med forværring og forsvinden af symptomer. I løbet af de første par år observeres tilbagefald hver sjette måned, derefter kan remissionerne blive længere.
Akut forløb af periarteritis nodosa
Den akutte fase af periarteritis nodosa er normalt alvorlig, da visse vitale organer er påvirket. Ud over kliniske manifestationer påvirker laboratorieforandringer også vurderingen af sygdomsaktivitet, selvom de ikke er specifikke nok. Øget ESR, eosinofili, leukocytose, forhøjede gammaglobuliner og antallet af CIC'er samt nedsatte komplementniveauer kan observeres.
Periarteritis nodosa er karakteriseret ved enten et fulminant forløb eller periodiske akutte faser på baggrund af patologiens konstante progression. En dødelig udgang kan forekomme næsten når som helst med udviklingen af nyre- eller kardiovaskulært svigt, skade på fordøjelseskanalen (perforation af tarmen er særligt livstruende). Lidelser i nyrer, hjerte og centralnervesystem forværres ofte af vedvarende arteriel hypertension, hvilket fører til alvorlige sene komplikationer, som også kan forårsage patientens død. I mangel af behandling anslås femårsoverlevelsesraten til cirka 13%. [ 11 ]
Komplikationer og konsekvenser
Sværhedsgraden af patienternes tilstand og sandsynligheden for komplikationer skyldes en vedvarende stigning i blodtrykket, op til 220/110-240/170 mm Hg.
Sygdommens aktive fase ender ofte med cerebrale kredsløbsforstyrrelser. Patologiens progression fører til, at hypertensionen bliver ondartet, hjerneødem opstår, og nogle patienter udvikler kronisk nyresvigt, hjerneblødning og nyreruptur.
Ofte udvikles nyresyndrom, iskæmi i det juxtaglomerulære nyreapparat udvikles, og mekanismen i renin-angiotensin-aldosteronsystemet forstyrres.
Fra fordøjelseskanalen observeres lokale og diffuse sår, foci af intestinal nekrose og koldbrand samt blindtarmsbetændelse. Patienter oplever intense mavesmerter, tarmblødninger kan udvikle sig, og tegn på peritoneal irritation opstår. Intraintestinale inflammatoriske lidelser har ikke histologiske tegn på colitis ulcerosa. Intern blødning, pankreatitis med pankreasnekrose og infarkt i milten og leveren kan forekomme.
Skader på nervesystemet kan kompliceres af udviklingen af en cerebral vaskulær krise, som manifesterer sig pludseligt med hovedpine og opkastning. Derefter mister patienten bevidstheden, kloniske og toniske kramper, pludselig hypertension observeres. Efter anfaldet opstår der ofte læsioner i hjernen, som ledsages af lammelse af blikket, dobbeltsyn, nystagmus, ansigtsasymmetri og synshandicap.
Generelt er periarteritis nodosa en livstruende patologi og kræver den tidligst mulige diagnose og aggressiv, løbende behandling. Kun under sådanne forhold kan stabil remission opnås og udvikling af alvorlige, farlige konsekvenser undgås.
Udfald af periarteritis nodosa
Mere end 70% af patienter med nodulær periarteritis oplever forhøjet blodtryk og tegn på tiltagende nyresvigt inden for de første 60 dage efter sygdommens debut. Skade på nervesystemet er mulig, med bevaret følsomhed, men begrænset motorisk aktivitet.
De abdominale kar kan blive betændte, hvilket forårsager alvorlige mavesmerter. Farlige komplikationer omfatter ofte mave- og tarmsår, galdeblærenekrose, perforation og peritonitis.
Koronarkarrene påvirkes sjældnere, men et sådant udfald er også muligt: patienter udvikler myokardieinfarkt. Når hjernekarrene beskadiges, forekommer slagtilfælde.
Uden behandling dør næsten alle patienter inden for de første par år efter patologien er opstået. De mest almindelige problemer, der fører til døden, er: omfattende arteritis, infektiøse processer, hjerteanfald, slagtilfælde.
Diagnosticering periarteritis nodosa
Diagnostiske foranstaltninger begynder med at indsamle klager fra patienten. Der lægges særlig vægt på tilstedeværelsen af udslæt, dannelsen af nekrotiske foci og ulcerøse hudlæsioner, smerter i udslætområdet, i leddene, kroppen, lemmerne, musklerne samt generel svaghed.
En ekstern undersøgelse af hud og led er obligatorisk, udslættets placering og de smertefulde områder vurderes. Læsionerne palperes omhyggeligt.
For at vurdere niveauet af sygdomsaktivitet udføres laboratorietests:
- generel klinisk blodprøve;
- generel terapeutisk biokemisk blodprøve;
- vurdering af niveauet af serumimmunoglobuliner i blodet;
- undersøgelse af komplementniveauet med dets fraktioner i blodet;
- vurdering af koncentrationen af C-reaktivt protein i blodplasma;
- bestemmelse af reumatoid faktor;
- Generel undersøgelse af urinvæske.
Ved nodulær periarteritis påvises hæmaturi, cylindruri og proteinuri i urinen. Blodprøver afslører neutrofil leukocytose, anæmi og trombocytose. Det biokemiske billede er repræsenteret ved en stigning i andelene af γ- og α2-globuliner, fibrin, sialinsyrer, seromucoid og C-reaktivt protein.
Instrumentel diagnostik udføres for at afklare diagnosen. Især udføres en hud-muskelbiopsi: i biomaterialet taget fra skinnebenet eller den forreste bugvæg detekteres inflammatoriske infiltrater og nekrotiske zoner i karvæggene.
Nodulær periarteritis ledsages ofte af aneurysmatiske vaskulære forandringer, der er synlige under undersøgelse af fundus.
Ultralydsdopplerografi af nyrekarrene hjælper med at bestemme deres stenose. Røntgen af thorax visualiserer en stigning i lungemønsteret og forstyrrelser i dets konfiguration. Elektrokardiogram og ultralydsundersøgelse af hjertet hjælper med at identificere kardiopatier.
Den mikroskopiske prøve, der kan anvendes til undersøgelsen, er arteria mesenterica i det ekssudative eller proliferative stadie af arteritis, subkutant væv, sural nerve og muskler. Prøver taget fra lever og nyrer kan give et falsk negativt resultat forårsaget af en fejl i udvælgelsen. Derudover kan en sådan biopsi forårsage blødning fra udiagnosticerede mikroaneurismer.
En makroskopisk prøve i form af udskåret patologisk ændret væv fikseres i en opløsning af ethanol, chlorhexidin og formalin til yderligere histologisk undersøgelse.
En biopsi af væv, der ikke er påvirket af patologi, er upassende, da nodulær periarteritis har en fokal karakter. Derfor udtages væv til biopsi, hvis skade bekræftes ved klinisk undersøgelse.
Hvis det kliniske billede er minimalt eller fraværende, kan elektromyografi og nerveledningsundersøgelse identificere det område, der skal biopsien udføres på. I tilfælde af hudlæsioner foretrækkes det at fjerne biomateriale fra de dybe lag eller det subkutane fedt, eksklusive de overfladiske lag (de viser fejlagtige indikatorer). Testikelbiopsi er også ofte uhensigtsmæssig.
Diagnostiske kriterier
Diagnosen nodulær periarteritis stilles ud fra anamnesedata, karakteristiske symptomer og laboratoriediagnostiske resultater. Det er værd at bemærke, at ændringer i laboratorieparametre er uspecifikke, da de primært afspejler stadiet af patologiens aktivitet. Under hensyntagen til dette skelner specialister mellem følgende diagnostiske kriterier for sygdommen:
- Muskelsmerter (især i underekstremiteterne), generel svaghed. Diffus muskelsmerter, som ikke påvirker lændehvirvelsøjlen og skuldrene.
- Smertesyndrom i testiklerne, der ikke er relateret til infektiøse processer eller traumatiske skader.
- Ujævn cyanose på huden på lemmerne og kroppen, svarende til livedo reticularis.
- Vægttab på mere end 4 kg, som ikke er forbundet med diæter og andre ændringer i ernæring.
- Polyneuropati eller mononeuritis med alle neurologiske tegn.
- En stigning i diastolisk blodtryk over 90 mm Hg.
- Forhøjet blodurinstof (mere end 14,4 mmol/liter – 40 mg%) og kreatinin (mere end 133 μmol/liter – 1,5 mg%), hvilket ikke er relateret til dehydrering eller urinvejsobstruktion.
- Tilstedeværelsen af HBsAg eller tilsvarende antistoffer i blodet (viral hepatitis B).
- Vaskulære forandringer på arteriogrammet i form af aneurismer og okklusioner af viscerale arterielle kar, uden forbindelse med aterosklerotiske forandringer, fibromuskulære dysplastiske processer og andre ikke-inflammatoriske patologier.
- Påvisning af granulocytisk og mononukleær celleinfiltration af vaskulære vægge under morfologisk diagnostik af biomateriale taget fra små og mellemstore arterielle kar.
Bekræftelse af mindst tre kriterier gør det muligt at stille en diagnose af periarteritis nodosa.
Klassifikation
Der findes ingen generelt accepteret klassificering af periarteritis nodosa. Specialister systematiserer normalt sygdommen efter ætiologiske og patogenetiske tegn, histologiske træk, forløbets sværhedsgrad og klinisk billede. Langt de fleste praktiserende læger bruger en morfologisk klassificering baseret på kliniske ændringer i væv, lokaliseringsdybde og kaliberen af beskadigede kar.
Følgende kliniske typer af sygdommen skelnes:
- Den klassiske variant (renal-visceral, renal-polyneuritisk) er karakteriseret ved skader på nyrerne, centralnervesystemet, det perifere nervesystem, hjertet og fordøjelseskanalen.
- Den monoorgan-nodulære variant er en mild type patologi, manifesteret af visceropatier.
- Den dermato-trombangiske variant er en langsomt progressiv form, som ledsages af en stigning i blodtrykket, udvikling af neuritis og en forstyrrelse af den perifere blodgennemstrømning forårsaget af udseendet af nodulære formationer langs det vaskulære lumen.
- Pulmonal (astmatisk) variant – manifesterer sig som ændringer i lungerne, bronkial astma.
Ifølge den internationale klassifikation ICD-10 tilhører nodulær vaskulær inflammation klasse M30 med følgende fordeling:
- M30.1 – allergisk type med lungeskade.
- M30.2 – ung type.
- M30.3 – ændringer i slimhinder og nyrer (Kawasaki syndrom).
- M30.8 – andre forhold.
Afhængigt af arten af forløbet af nodulær periarteritis skelnes følgende former for patologi:
- Den fulminante form er en ondartet proces, hvor nyrerne påvirkes, der opstår trombose i tarmkarrene og nekrose i tarmslyngerne. Prognosen er særligt negativ, patienten dør inden for et år efter sygdommens debut.
- Den hurtige form udvikler sig ikke særlig hurtigt, men har ellers meget til fælles med den fulminante form. Overlevelsen er dårlig, og patienter dør ofte af en pludselig bristning af det renale arterielle kar.
- Den tilbagevendende form er karakteriseret ved, at sygdomsprocessen suspenderes som følge af behandlingen. Patologiens vækst genoptages dog, når dosis af lægemidler reduceres eller under påvirkning af andre provokerende faktorer - for eksempel på baggrund af udviklingen af en infektiøs og inflammatorisk proces.
- Den langsomme form er oftest tromboangitisk. Den spreder sig til de perifere nerver og det vaskulære netværk. Sygdommen kan gradvist øge sin intensitet over en periode på ti år eller endnu mere, forudsat at der ikke er alvorlige komplikationer. Patienten bliver invalideret og kræver konstant, uafbrudt behandling.
- Den godartede form betragtes som den mildeste variant af nodulær periarteritis. Sygdommen forekommer isoleret, de vigtigste manifestationer findes kun på huden, og der er lange perioder med remission. Patienternes overlevelsesrate er relativt høj - forudsat kompetent og regelmæssig behandling.
Kliniske retningslinjer
Diagnosen af periarteritis nodosa bør baseres på de relevante kliniske manifestationer og laboratoriediagnostiske data. Positive biopsiresultater er af stor betydning for at bekræfte sygdommen. Den tidligst mulige diagnose er nødvendig: akut og aggressiv behandling bør påbegyndes, før patologien spreder sig til vitale organer.
Kliniske symptomer på nodulær periarteritis er karakteriseret ved udtalt polymorfi. Tegn på sygdommen med og uden tilstedeværelse af HBV er ens. Den mest akutte udvikling er typisk for patologi af lægemiddelgenese.
Patienter med mistanke om periarteritis nodosa anbefales at gennemgå histologi, som afslører et typisk billede af fokal nekrotiserende arteritis med blandet celleinfiltration i karvæggen. Den mest informative undersøgelse anses for at være en biopsi af skeletmuskulaturen. Under biopsi af indre organer øges risikoen for indre blødninger betydeligt.
For at bestemme behandlingstaktikken skal patienter med nodulær periarteritis opdeles efter patologiens sværhedsgrad, samt identificere sygdommens refraktære type, som ikke er karakteriseret ved omvendt symptomatisk udvikling eller endda en stigning i klinisk aktivitet som reaktion på en halvanden måneds klassisk patogenetisk terapi.
Differential diagnose
Nodulær periarteritis adskiller sig primært fra andre kendte systemiske patologier, der påvirker bindevævet.
- Mikroskopisk polyarteritis er en form for nekrotiserende vaskulitis, der påvirker kapillærkarrene, såvel som venoler og arterioler, med dannelsen af antineutrofile antistoffer. Sygdommen er karakteriseret ved forekomsten af glomerulonefritis, en senere gradvis stigning i blodtrykket, hurtigt stigende nyresvigt, udvikling af nekrotiserende alveolitis og lungeblødning.
- Wegeners granulomatose ledsages af udviklingen af vævsdestruktive forandringer. Sår optræder på slimhinden i næsehulen, næseskillevæggen perforeres, og lungevævet opløses. Antineutrofile antistoffer påvises ofte.
- Reumatoid vaskulitis er karakteriseret ved forekomsten af trofiske ulcerøse læsioner på benene og udviklingen af polyneuropati. Under diagnosen vurderes graden af ledsyndrom (tilstedeværelsen af erosiv polyarthritis med en krænkelse af leddenes konfiguration) nødvendigvis, og den reumatoide faktor detekteres.
Derudover optræder hudmanifestationer svarende til nodulær periarteritis på baggrund af septisk emboli, venstre atrial myxom. Det er vigtigt at udelukke septiske tilstande, selv før immunsuppressive midler anvendes til behandling af nodulær periarteritis.
En kombination af symptomer som polyneuropati, feber og polyarthritis findes hos patienter med Lyme-sygdom (et andet navn er borreliose). For at udelukke sygdommen er det nødvendigt at spore den epidemiologiske historie. Følgende øjeblikke giver mistanke om borreliose:
- flåtbid;
- besøger naturlige fokusområder i perioder med særlig flåtaktivitet (sent forår - tidligt efterår).
For at stille en diagnose tages en blodprøve for at påvise tilstedeværelsen af antistoffer mod Borrelia.
Hvem skal kontakte?
Behandling periarteritis nodosa
Behandlingen bør være så tidlig og langsigtet som muligt, med udnævnelse af et individuelt terapeutisk regime afhængigt af sværhedsgraden af kliniske symptomer og stadiet af periarteritis nodosa.
I den akutte periode er sengeleje obligatorisk, hvilket er især vigtigt, hvis de patologiske foci af periarteritis nodosa er placeret på underekstremiteterne.
Behandlingstilgangen er altid omfattende, med den anbefalede tilsætning af cyclophosphamid (oralt 2 mg/kg dagligt), hvilket hjælper med at fremskynde remissionens indtræden og reducere hyppigheden af eksacerbationer. For at undgå infektiøse komplikationer anvendes cyclophosphamid kun, hvis Prednisolon er ineffektivt.
Generelt er behandlingen ofte ineffektiv. Intensiteten af det kliniske billede kan reduceres ved tidlig administration af Prednisolon i en mængde på mindst 60 mg/dag oralt. Hos pædiatriske patienter er det passende at ordinere normalt immunglobulin til intravenøs administration.
Behandlingskvaliteten vurderes i nærvær af positiv dynamik i det kliniske forløb, stabilisering af laboratorie- og immunologiske værdier og et fald i aktiviteten af den inflammatoriske reaktion.
Det anbefales at korrigere eller radikalt eliminere samtidige patologier, der kan påvirke forløbet af nodulær periarteritis negativt. Sådanne patologier omfatter foci af kronisk inflammation, diabetes mellitus, livmoderfibromer, kronisk venøs insufficiens osv.
Ekstern behandling af erosioner og sår involverer brug af 1-2% opløsninger af anilinfarvestoffer, epiteliserende salvepræparater (Solcoseryl), hormonelle salver, enzymatiske midler (Iruskol, Himopsin) og påføring af Dimexide via en applikator. Tør varme anvendes til lymfeknuder.
Lægemidler
Lægemidler, der er effektive til behandling af periarteritis nodosa:
- Glukokortikoider: Prednisolon 1 mg/kg to gange dagligt oralt i 2 måneder, med yderligere dosisreduktion til 5-10 mg/dag om morgenen (hver anden dag), indtil de kliniske symptomer forsvinder. Mulige bivirkninger: forværring eller udvikling af mavesår og duodenalsår, svækket immunforsvar, ødem, osteoporose, nedsat sekretion af kønshormoner, grå stær, glaukom.
- Immunsuppressiva (hvis glukokortikoider er ineffektive), cytostatika (azathioprin i den aktive fase af patologien ved 2-4 mg/kg pr. dag i en måned, med en yderligere overgang til en vedligeholdelsesdosis på 50-100 mg/dag i halvandet til to år), cyclophosphamid oralt ved 1-2 mg/kg pr. dag i 2 uger med en yderligere gradvis reduktion af dosis. Ved en intensiv stigning i den patologiske proces ordineres 4 mg/kg pr. dag i tre dage, derefter 2 mg/kg pr. dag i en uge, med en gradvis reduktion af dosis over tre måneder. Den samlede behandlingsvarighed er mindst et år. Mulige bivirkninger: undertrykkelse af det hæmatopoietiske system, nedsat resistens over for infektioner.
- Pulsbehandling i form af methylprednisolon 1000 mg eller dexamethason 2 mg/kg dagligt intravenøst i tre dage. Samtidig administreres cyclophosphamid på den første dag i en dosis på 10-15 mg/kg dagligt.
En kombineret behandlingsregime med glukokortikoider og cytostatika er berettiget:
- efferent behandling i form af plasmaferese, lymfocytaferese, immunosorption;
- antikoagulant behandling (heparin 5 tusind enheder 4 gange dagligt, enoxaparin 20 mg dagligt subkutant, nadroparin 0,3 mg dagligt subkutant;
- antitrombotisk behandling (Pentoxifyllin 200-600 mg dagligt oralt eller 200-300 mg dagligt intravenøst; Dipyridamol 150-200 mg dagligt; Rheopolyglucin 400 mg intravenøst som drop hver anden dag i en mængde på 10 infusioner; Clopidogrel 75 mg dagligt);
- ikke-steroide antiinflammatoriske lægemidler - ikke-selektive COX-hæmmere (Diclofenac 50-150 mg dagligt, Ibuprofen 800-1200 mg dagligt);
- selektive COX-2-hæmmere (Meloxicam eller Movalis 7,5-15 mg dagligt sammen med mad, Nimesulide eller Nimesil 100 mg to gange dagligt, Celecoxib eller Celebrex 200 mg dagligt);
- aminocholin-midler (hydroxychloroquin 0,2 g pr. dag);
- angioprotektorer (Pamidin 0,25-0,75 mg tre gange dagligt, xanthinolnikotinat 0,15 g tre gange dagligt i en måned);
- enzympræparater (Wobenzym, 5 tabletter tre gange dagligt i 21 dage, derefter 3 tabletter tre gange dagligt i lang tid);
- antivirale og antibakterielle lægemidler;
- symptomatiske lægemidler (medicin til normalisering af blodtryk, til normalisering af hjerteaktivitet osv.);
- vasodilatorer og calciumkanalblokkere (f.eks. Corinfar).
Cyclofosfamidbehandling udføres kun, hvis der er overbevisende indikationer, og hvis glukokortikosteroider er ineffektive. Mulige bivirkninger ved at tage lægemidlet: myelotoksiske og hepatotoksiske virkninger, anæmi, steril hæmoragisk blærebetændelse, svær kvalme og opkastning, sekundær infektion.
Immunsuppressiv behandling bør ledsages af månedlig monitorering af blodparametre (fuldstændig blodtælling, blodpladetælling, serumlevertransaminase, alkalisk fosfatase og bilirubinaktivitet).
Systemiske glukokortikosteroider tages (administreres) hovedsageligt om morgenen, med en obligatorisk gradvis dosisreduktion og en stigning i administrationsintervallet (administrationsintervallet).
Fysioterapibehandling
Fysioterapi er kontraindiceret ved periarteritis nodosa.
Urtebehandling
Selvom nodulær periarteritis er en ret sjælden patologi, findes der stadig folkemetoder til behandling af denne lidelse. Muligheden for urtebehandling skal dog diskuteres på forhånd med den behandlende læge, da det er nødvendigt at tage hensyn til sygdommens sværhedsgrad og sandsynligheden for at udvikle uønskede bivirkninger.
I de tidlige stadier af periarteritis nodosa kan brugen af urtepræparater være berettiget.
- Tre mellemstore citroner og 5 spsk. nelliker hakkes i en kødhakker, blandes med 500 ml honning og hældes over 0,5 l vodka. Bland alt godt, hæld det i en krukke, luk låget og sæt det i køleskabet i 14 dage. Filtrer derefter tinkturen og begynd at tage 1 spsk. tre gange dagligt, en halv time før måltider.
- Tilbered en urtelignende blanding af rejnfan, immortelle og elecampane-rodstængel. Tag 1 spiseskefuld af blandingen, hæld et glas kogende vand over, og lad det trække i en halv time. Tag 50 ml af infusionen tre gange dagligt før måltider.
- Tilbered en ligelig blanding af tørrede violblomster, celandineblade og tørrede tyttebær. Hæld 2 spsk af blandingen i 0,5 l kogende vand og lad det køle af. Tag 50 ml 4 gange dagligt mellem måltiderne.
- Bland 1 spsk. immortelle, malurt og elecampan, hæld 1 liter kogende vand over, lad det trække i to timer. Filtrer derefter infusionen og tag 100 ml tre gange dagligt.
En simpel og effektiv måde at styrke karvæggene på i tilfælde af nodulær periarteritis er regelmæssig indtagelse af grøn te. Du bør drikke 3 kopper af drikken hver dag. Derudover kan du tage alkoholtinkturer af zamaniha eller ginseng, som vil hjælpe med at slippe af med uønskede manifestationer af sygdommen hurtigere. Sådanne tinkturer kan købes på ethvert apotek.
Kirurgisk behandling
Kirurgisk behandling er ikke den primære behandling for periarteritis nodosa. Kirurgi kan kun være indiceret i tilfælde af en kritisk stenotisk tilstand, klinisk forårsaget af regional iskæmi, eller i tilfælde af okklusion af de vigtigste arterielle trunker (Takayasus arteritis). Andre indikationer for kirurgisk behandling er:
- obliterans tromboangiitis;
- perifer koldbrand og andre irreversible vævsændringer;
- subfaryngeal stenose ved Wegeners granulomatose (mekanisk dilatation af luftrøret i kombination med lokal brug af glukokortikosteroider).
Akutkirurgi er ordineret ved abdominale komplikationer: tarmperforationer, peritonitis, tarminfarkt osv.
Forebyggelse
Der findes ikke et klart koncept for forebyggelse af nodulær periarteritis, da de sande årsager til sygdommen ikke er fuldt ud kendte. Det er absolut nødvendigt at undgå eksponering for faktorer, der kan provokere udviklingen af patologi: undgå hypotermi, fysisk og psyko-følelsesmæssig overbelastning, lev en sund livsstil, spis rigtigt, beskyt dig mod bakterielle og virale infektioner.
Når de første mistænkelige tegn på sygdommen opstår, skal du besøge en læge så hurtigt som muligt: i dette tilfælde øges chancerne for at diagnosticere og behandle nodulær periarteritis i den indledende fase af dens udvikling.
Forebyggelse af forværring af sygdommen hos patienter med remission af nodulær periarteritis afhænger af regelmæssig observation på apoteket, systematisk vedligeholdelse og styrkelse af behandlingen, eliminering af allergener, forebyggelse af selvmedicinering og ukontrolleret indtagelse af lægemidler. Patienter med vaskulitis eller nodulær periarteritis bør ikke administreres til serum eller vaccineres.
Vejrudsigt
Uden behandling af nodulær periarteritis indtræffer døden inden for fem år hos 95 ud af hundrede patienter. Desuden forekommer langt de fleste dødsfald i de første 90 dage af sygdommen. Dette kan ske, hvis patologien diagnosticeres forkert eller for tidligt.
De primære dødsårsager ved periarteritis nodosa er omfattende vaskulær inflammation, yderligere infektiøse patologier, hjerteanfald og slagtilfælde. [ 12 ]
Rettidig brug af glukokortikoidlægemidler øger procentdelen af femårsoverlevelse med mere end halvdelen. En endnu mere optimal effekt kan opnås ved at kombinere glukokortikosteroider med cytostatika. Hvis det er muligt at opnå fuldstændig forsvinden af sygdommens symptomer, anslås sandsynligheden for dens forværring til cirka 56-58%. En ugunstig faktor for prognosen anses for at være skader på rygmarvsstrukturer og hjernen. [ 13 ]
Genetisk bestemt nodulær periarteritis i barndommen helbredes fuldstændigt i cirka hvert andet tilfælde. Hos 30% af børnene viser sygdommen vedvarende forsvinden af symptomer på baggrund af konstant lægemiddelbehandling. Dødeligheden i den tidlige barndom er 4%: døden skyldes skader på hjernestrukturer og kranienerver. [ 14 ]
Selv med et gunstigt udfald kræver periarteritis nodosa regelmæssig reumatologisk overvågning. [ 15 ] For at undgå tilbagefald bør patienten undgå infektionssygdomme, pludselige temperaturændringer og enhver form for selvmedicinering. I nogle tilfælde kan tilbagefald fremkaldes af graviditet eller abort.

