Medicinsk ekspert af artiklen
Nye publikationer
Trofoblastisk sygdom
Last reviewed: 07.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
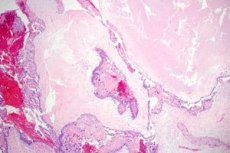
Trofoblastisk (gestationel) sygdom er en generel betegnelse for et spektrum af graviditetsrelaterede proliferative anomalier, der stammer fra trofoblasten. Et vigtigt træk ved trofoblastisk sygdom er dannelsen af luteale cyster i æggestokkene, hvilket observeres i 50% af tilfældene. De fleste patienter har bilaterale luteale cyster, som kan nå store størrelser og fylde hele bughulen.
Epidemiologi
Forekomsten af trofoblastsygdom har et bestemt geografisk mønster - varierende fra 0,36% i Asien til 0,008% i europæiske lande (i forhold til antallet af graviditeter). En sådan epidemiologi er forbundet med en krænkelse af immunstatus hos kvinder med et stort antal graviditeter og et kort interval mellem dem. En præcis forklaring på dette er dog endnu ikke fundet.
Symptomer trofoblastisk sygdom
Det vigtigste symptom på trofoblastsygdom er, at der efter amenoré opstår livmoderblødning, nogle gange ledsaget af frigivelse af flere bobler med gennemsigtigt indhold.
Andre symptomer på trofoblastsygdom:
- svær tidlig gestose (kvalme, opkastning), præeklampsi;
- livmoderens størrelse overstiger den forventede gestationsalder;
- under vaginal undersøgelse - livmoderen har en hård, elastisk konsistens, der er længere end den forventede graviditetsperiode;
- palpation af livmoderen (hvis stor - ingen tegn på fosteret);
- fravær af fosterets hjerteslag og bevægelse;
- fravær af tegn på et foster i livmoderhulen (ifølge ultralydsdata);
- kvalitativ og kvantitativ påvisning af humant choriongonadotropin i urin og blod (i tilfælde af hydatidiform mole overstiger niveauet af humant choriongonadotropin niveauet i normal graviditet med 50-100 gange).
- smerter i underlivet med udviklingen af choriocarcinom;
- symptomer forårsaget af den overvejende lokalisering af tumormetastaser (hæmoptyse, neurologiske symptomer osv.).
Niveauer
Klinisk klassificering af choriocarcinom (FIGO, 1992):
- Fase I - læsionen er begrænset til livmoderen, der er ingen metastaser.
- Stadie II - læsionen strækker sig ud over livmoderen, men er stadig begrænset til kønsorganerne.
- Stadie III - metastase til lungerne.
- Fase IV - metastatiske læsioner i andre organer.
Forms
Trofoblastisk sygdom omfatter:
- hydatidiform mol,
- invasiv (malign) modermærke,
- koriokarcinom,
- trofoblastisk tumor i placentaområdet.
 [ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
[ 11 ], [ 12 ], [ 13 ], [ 14 ], [ 15 ]
Hydatidiform mol
Hydatidiform mol er karakteriseret ved ødem og forstørrelse af placenta-villi med hyperplasi af begge lag af trofoblasten. Den har to varianter - komplet og delvis; sidstnævnte er kendetegnet ved tilstedeværelsen af fosteret eller dets dele sammen med intakte villi.
En invasiv modermærke er en hydatidiform modermærke med myometrieinvasion, trofoblasthyperplasi og bevarelse af placentas villusstruktur.
I tilfælde af en hydatidiform modermærke kan luteale cyster forekomme i løbet af de første 2 uger. Deres tilstedeværelse tjener som et ugunstigt prognostisk tegn. Regression af luteale cyster observeres inden for 3 måneder efter fjernelse af den hydatidiforme modermærke.
Trofoblastisk tumor på placentastedet
Placental trofoblasttumorer opstår fra trofoblasten i placentalejet og består hovedsageligt af cytotrofoblastceller; den kan være af lav eller høj malignitetsgrad.
 [ 16 ]
[ 16 ]
Chorionkarcinom
Graviditetsassocieret choriocarcinom opstår fra cyto- og syncytiotrofoblasten, dvs. fra begge lag af trofoblasten, er oftest lokaliseret i livmoderen og kan forekomme både under og efter afslutningen af en normal eller patologisk graviditet (abort, spontan abort, fødsel, hydatidiform mole, graviditet uden for livmoderen). I tilfælde af en graviditet uden for livmoderen er det lokaliseret i æggelederen eller æggestokken, hvilket er ekstremt sjældent. Ovarielt choriocarcinom kan udvikle sig fra kønsceller, det er ikke forbundet med graviditet og klassificeres som en kønscelletumor (dvs. det er ikke trofoblastisk).
Makroskopisk kan choriocarcinom være en nodulær tumor, der er placeret på den indre overflade af livmoderhulen, intermuskulært, under det serøse lag eller i form af diffuse udvækster. Tumoren er mørklilla i farven, har en blød konsistens, indeholder ingen kar og er fra 0,5 til 12 centimeter eller mere i størrelse. I de fleste tilfælde er den placeret submukosalt.
Mikroskopisk set har choriocarcinom 3 histotyper: syncytial, cytotrofoblastisk og blandet. Karakteristiske træk omfatter invasion af chorionepitelet, omfattende områder med nekrose og blødning samt isolerede klynger af Langhans-celler.
Diagnosticering trofoblastisk sygdom
Diagnose af trofoblastsygdom er baseret på følgende data:
- anamnese;
- klinisk undersøgelse;
- strålings-, histologiske og hormonelle forskningsmetoder.
Klinisk vigtig: detaljeret anamnese, gynækologisk undersøgelse med påvisning af cyanose i slimhinderne i vagina og livmoderhalsen, forstørrelse og ømhed i livmoderen, mulige metastaser.
Radiologisk diagnostik omfatter ultralyd, Doppler-ultralydsscanning, angiografi, magnetisk resonansbilleddannelse (MRI) og computertomografi (CT).
Ultralyd og dopplerografi er informative, enkle, pålidelige og kan bruges til at diagnosticere hydatidiforme og invasive mol og choriocarcinomer, samt metastaser til lever, nyrer og æggestokke. Da de er ikke-invasive og harmløse, er de uundværlige for at overvåge effektiviteten af kemoterapi. Kontrastangiografi muliggør en mere præcis diagnose af choriocarcinomer, især med negative histologiske data fra endometrie-skrabning og trofoblasthormoner.
Hvad skal man undersøge?
Hvordan man undersøger?
Hvem skal kontakte?
Behandling trofoblastisk sygdom
Trofoblastisk sygdom er en af de sjældne former for maligne sygdomme, der er karakteriseret ved en høj helbredelsesrate med kemoterapi, selv i nærvær af fjerne metastaser.
Den primære metode til behandling af trofoblastsygdom er kemoterapi, som anvendes både uafhængigt og i kompleks terapi. I den komplekse behandling af visse former for trofoblastsygdom anvendes kirurgisk og strålebehandling.
Principper for behandling af hydatidiform mol
- Vakuumaspiration eller fjernelse af en hydatidiform modermærke ved curettage af livmoderen med administration af livmoderkontraktionsmidler (intravenøs oxytocin osv.).
- Hysterektomi for store hydatidiforme modermærker, betydelig blødning, manglende betingelser for tømning af livmoderen; kvindens manglende vilje til yderligere graviditeter. Æggestokke med theco-luteale cyster fjernes ikke.
- Efter fjernelse af modermærket udføres observation i to år (overvågning af indholdet af humant choriongonadotropin i urinen en gang om måneden).
- Forebyggende kemoterapi (methotrexat) efter fjernelse af den hydatidiforme mole ved hjælp af vakuumaspiration udføres i følgende tilfælde: alder over 40 år, uoverensstemmelse mellem livmoderstørrelse og forventet graviditetsperiode, tilstedeværelse af luteale cyster i perioden med den hydatidiforme mole, forhøjede niveauer af humant choriongonadotropin over 20.000 IE/ml efter 2-3 fjernelser eller efter kirurgisk behandling af invasiv mole, manglende dynamisk overvågning af niveauer af humant choriongonadotropin.
Principper for behandling af choriocarcinom
- Førstelinjekemoterapi (methotrexat, actinomycin D, chlorambucil, 6-mercaptopurin, adriamycin, platinpræparater og alkaloider).
- Kirurgisk behandling. Indikationer: kraftig uterin blødning, tumortendens til perforation, stor livmoder, tumorresistens over for kemoterapi. Operationsvolumen: hos unge kvinder med en tumor uden metastaser - fjernelse af livmoderen uden vedhæng, efter 40 år - fjernelse af livmoderen med vedhæng.
- Udskrivelse foretages efter 3 negative tests for humant choriongonadotropin, udført med 1 uges mellemrum.
- Observation. Bestemmelse af humant choriongonadotropintiter (én gang hver 2. uge) i 3 måneder, derefter én gang hver 6. måned i 2 år. Røntgen af thorax én gang hver 3. måned (i et år). Prævention (COC) anbefales i et år.
Valget af behandlingsregime udføres i øjeblikket under hensyntagen til graden af risiko for at udvikle tumorresistens over for kemoterapi i henhold til WHO-skalaen.
Ifølge WHO's skala er der 3 grader af risiko for resistensudvikling: lav (sum af point mindre end 5), moderat (5-7 point) og høj (8 point eller mere).
I tilfælde af lav risiko for tumorresistens over for kemoterapi (fravær af metastaser, lille, op til 3 cm, størrelse af livmodertumor, lavt niveau af hCG i blodserum og sygdomsvarighed mindre end 4 måneder) udføres førstelinje monokemoterapi med methotrexat eller dactinomycin. Effektiviteten af monokemoterapi varierer fra 68,7 til 100%.
Det tidligste tegn på tumorresistens over for kemoterapi er fravær af et fald eller en stigning i serum-hCG i to gentagne tests med 1 uges interval.
WHO-skala til bestemmelse af choriocarcinomresistens over for kemoterapi
Risikofaktor |
Antal point |
|||
0 |
1 |
2 |
3 |
|
Alder, år |
Op til 39 |
Over 39 |
||
Resultat af tidligere graviditet |
Hydatidiform mol |
Abort |
Fødsel |
|
Interval*, måned |
Mindre end 4 |
4-6 |
7-12 |
Mere end 12 |
HCG-niveau, IE/L |
Mindre end 10** |
10 3 -01 4 |
10 4 -10 5 |
Mere end 10 5 |
Blodgruppe |
0 eller A |
B eller AB |
||
Største tumor, inklusive livmodertumor |
Mindre end 3 cm |
3-5 cm |
Mere end 5 cm |
|
Lokalisering af metastaser |
Milt, nyre |
Mave-tarmkanalen, leveren |
Hjerne |
|
Antal metastaser |
1-3 |
4-8 |
Mere end 8 |
|
Tidligere kemoterapi |
1 lægemiddel |
2 eller flere cytostatika |
||
- * Intervallet mellem afslutningen af den forrige graviditet og starten af kemoterapi.
- ** Lave niveauer af humant choriongonadotropin kan forekomme ved trofoblasttumorer på placentastedet.
Til behandling af patienter med resistente former for tumorer anvendes forskellige kemoterapiregimer (2. linje) med en stigning i dosis af administrerede lægemidler og hyppigheden af kure.
I tilfælde af moderat og høj risiko for udvikling af tumorresistens (tilstedeværelse af metastaser, tumorstørrelse mere end 3 cm, højt niveau af humant choriongonadotropin, symptomernes varighed mere end 4 måneder, sygdommens debut umiddelbart efter fødslen) anvendes kombinations-polykemoterapi i henhold til forskellige behandlingsregimer: MAC (methotrexat, dactinomycin, chlorambucin); EMA-CO (etoposid, dactinomycin, methotrexat, vincristin, cyclophosphamid, leucovorin), SNAMOSA (hydroxyurea, dactinomycin, methotrexat, leucovorin, vincristin, cyclophosphamid, doxorubicin); PVB (cisplatin, vinblastin, bleomycin), EHMMAC (etoposid, hydroxyurea, dactinomycin, methotrexat, vincristin). Den mest effektive og mindre toksiske kombination af andenlinjelægemidler er EMA-CO-regimet.
Til behandling af resistente tumorfoci er en kombination af deres kirurgiske fjernelse og andenlinjekemoterapi af stor betydning. Ved fjernmetastaser til hjernen udføres kombineret polykemoterapi i kombination med strålebehandling af hele hjernen; strålebehandling er mulig ved metastaser til parametriet.
Således er kirurgi og strålebehandling yderligere behandlingsmetoder.
Medicin
Forebyggelse
Opfølgning af patienter efter en hydatidiform modermærke udføres i 4 år. Den har til formål at stille tidlig diagnose af mulig choriocarcinom og omfatter følgende: overvågning af menstruationscyklussen, prævention i 2 år, generel undersøgelse og gynækologisk undersøgelse, bestemmelse af hCG-niveauet i blodserum en gang hver 2. uge, indtil indikatorerne er normaliserede, og derefter hver 6. uge i de første seks måneder, derefter hver 8. uge i de følgende 6 måneder.
En gang hver 4. måned - i det andet år og en gang om året i det tredje og fjerde år; ultralyd af bækkenorganerne og røntgenbillede af thorax 2 uger efter fjernelse af den hydatidiforme modermærke og derefter en gang om året i de første to år. Følgende observationsperioder anbefales til patienter, der har modtaget forebyggende kemoterapi efter en hydatidiform modermærke: de første 3 måneder - en gang hver 2. uge, derefter månedligt i 3 måneder, derefter i henhold til den angivne ordning.
Opfølgningen af patienter med choriocarcinom udføres i 5 år og omfatter også et menogram, prævention i 2 år, en generel undersøgelse med undersøgelse af brystkirtlerne, en gynækologisk undersøgelse, bestemmelse af hCG-niveauet i blodserum månedligt i det første år, en gang hver 3. måned i det 2. år, en gang hver 4. måned i det tredje år og to gange om året i det fjerde og femte år, derefter en gang om året. Ultralyd af bækkenorganerne og røntgen eller CT af lungerne en gang hver 2. måned i det første år og derefter en gang om året under opfølgningen.

