Medicinsk ekspert af artiklen
Nye publikationer
Ondartede øjenlågstumorer
Sidst revideret: 05.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
I 60'erne og 70'erne af det 20. århundrede blev en uafhængig klinisk retning inden for oftalmologi identificeret - oftalmologi, som skulle løse problemerne med diagnostik og behandling af tumorer i synsorganet. Tumorer med denne lokalisering er karakteriseret ved høj polymorfi, et unikt klinisk og biologisk forløb. Deres diagnostik er vanskelig, og implementeringen kræver et sæt instrumentelle forskningsmetoder, som oftalmologer er dygtige i. Samtidig er kendskab til anvendelsen af diagnostiske foranstaltninger, der anvendes i generel onkologi, nødvendig. Der opstår betydelige vanskeligheder ved behandling af tumorer i øjet, dets adnexa og orbita, da et stort antal anatomiske strukturer, der er vigtige for synet, er koncentreret i små volumener af øjet og orbita, hvilket komplicerer implementeringen af terapeutiske foranstaltninger, samtidig med at de visuelle funktioner bevares.
Epidemiologi
Den årlige forekomst af tumorer i synsorganet ifølge patienternes klager er 100-120 pr. 1 million indbyggere. Forekomsten blandt børn når 10-12% af de indikatorer, der er fastsat for den voksne befolkning. Under hensyntagen til lokaliseringen skelnes der mellem tumorer i øjets adnexa (øjenlåg, bindehinde), intraokulært (årehinne og nethinde) og orbita. De adskiller sig i histogenese, klinisk forløb, professionel og livsprognose.
Blandt primære tumorer er de mest almindelige tumorer i øjets adnexa, de næstmest almindelige er intraokulære tumorer, og de tredjemest almindelige er tumorer i orbita.
Tumorer i øjenlågets hud tegner sig for mere end 80% af alle neoplasmer i synsorganet. Patienternes alder varierer fra 1 år til 80 år og derover. Tumorer af epitelial oprindelse dominerer (op til 67%).
Årsager Ondartede øjenlågstumorer
Maligne tumorer i øjenlågene er hovedsageligt repræsenteret af hudkræft og adenocarcinom i den meibomske kirtel. Overdreven ultraviolet stråling, især hos personer med følsom hud, tilstedeværelsen af ikke-helende ulcerøse læsioner eller påvirkning af human papillomavirus spiller en rolle i deres udvikling.
Symptomer Ondartede øjenlågstumorer
Basalcellekarcinom i øjenlågene
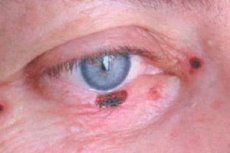
Basalcellekræft i øjenlåget tegner sig for 72-90% af maligne epiteltumorer. Op til 95% af tilfældene af dens udvikling forekommer i alderen 40-80 år. Tumorens foretrukne lokalisering er det nedre øjenlåg og øjenlågets indre kommissur. Nodulære, ætsende-ulcerative og sklerodermilignende former for kræft skelnes.
Kliniske tegn afhænger af tumorens form. I den nodulære form er tumorens grænser ret tydelige; den vokser i årevis, og efterhånden som størrelsen stiger, fremkommer en kraterlignende fordybning i midten af knuden, nogle gange dækket af en tør eller blodig skorpe, efter hvilken en fugtig, smertefri overflade blotlægges; sårets kanter er hårdhudede.
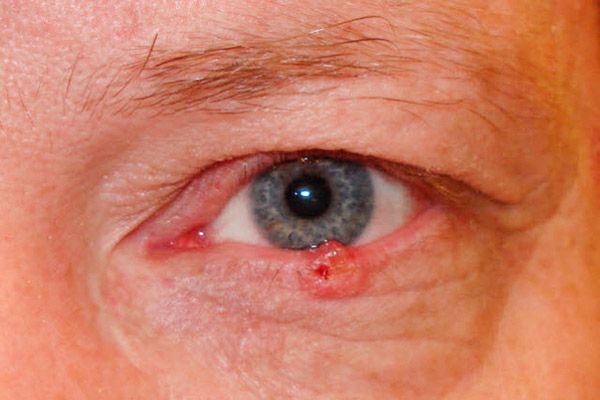
Ved den ætsende-ulcerative form opstår der først et lille, næsten usynligt, smertefrit sår med hævede, rillelignende kanter. Gradvist øges sårområdet, det bliver dækket af en tør eller blodig skorpe og bløder let. Efter skorpen er fjernet, blotlægges en grov defekt med synlige klumpede udvækster langs kanterne. Såret er oftest lokaliseret nær øjenlågets marginale kant og dækker hele dets tykkelse.
Den sklerodermilignende form i den indledende fase er repræsenteret af erytem med en vædende overflade dækket af gullige skæl. Efterhånden som tumoren vokser, erstattes den centrale del af den vædende overflade af et ret tæt hvidligt ar, og den progressive kant spreder sig til sundt væv.
 [ 17 ]
[ 17 ]
Planocellulært karcinom i øjenlågene
Planocellulært karcinom i øjenlågene tegner sig for 15-18% af alle ondartede øjenlågstumorer. Det rammer hovedsageligt ældre mennesker med hud, der er følsom over for soleksponering.
Prædisponerende faktorer omfatter xeroderma pigmentosum, okulokutan albinisme, kroniske hudsygdomme i øjenlågene, langvarige ikke-helende sår og overdreven ultraviolet stråling.
I den indledende fase er tumoren repræsenteret af en mild erytem i huden, oftest på det nedre øjenlåg. Gradvist opstår en forsegling med hyperkeratose på overfladen i erytemzonen. Perifokal dermatitis opstår omkring tumoren, og konjunktivitis udvikler sig. Tumoren vokser i 1-2 år. Gradvist dannes en fordybning med en ulcereret overflade i midten af knuden, hvis areal gradvist øges. Sårets kanter er tætte, ujævne. Når den er lokaliseret ved kanten af øjenlågene, spreder tumoren sig hurtigt ind i øjenhulen.
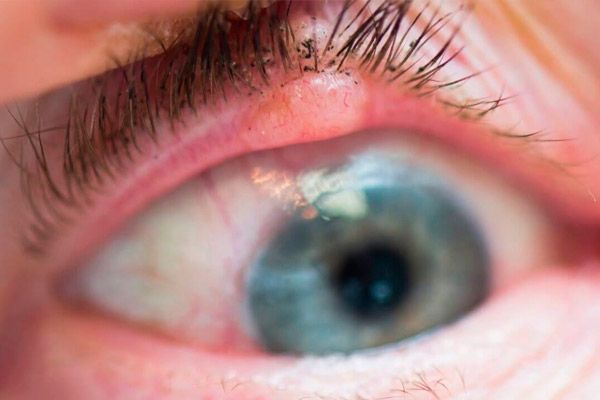
Behandling af øjenlågskræft planlægges efter modtagelse af resultaterne af en histologisk undersøgelse af materialet fra en tumorbiopsi. Kirurgisk behandling er mulig, hvis tumordiameteren ikke er mere end 10 mm. Brugen af mikrokirurgisk udstyr, laser eller radiokirurgisk skalpel øger behandlingens effektivitet. Kontaktstrålebehandling (brachyterapi) eller kryodestruktion kan udføres. Hvis tumoren er lokaliseret nær det intermarginale rum, kan kun ekstern bestråling eller fotodynamisk terapi udføres. Hvis tumoren vokser ind i konjunktiva eller orbita, er subperiosteal eksenteration af sidstnævnte indiceret.
Med rettidig behandling lever 95% af patienterne mere end 5 år.
Adenocarcinom i meibomkirtlen (kirtel i øjenlågets brusk)
Adenocarcinom i den meibomske kirtel (en kirtel i øjenlågsbrusken) tegner sig for mindre end 1% af alle ondartede øjenlågstumorer. Tumoren diagnosticeres normalt i det femte leveårti, oftere hos kvinder. Tumoren er placeret under huden, normalt i det øvre øjenlåg, i form af en gullig knude, der ligner en chalazion, som kommer tilbage efter fjernelse eller begynder at vokse aggressivt efter medicinsk behandling og fysioterapi.
Efter fjernelse af chalazion er en histologisk undersøgelse af kapslen obligatorisk.
Adenocarcinom kan manifestere sig som blepharoconjunctivitis og meibomitis, vokser hurtigt, spreder sig til brusk, øjenlågskonjunktiva og dens hvælvinger, tårekanaler og næsehulen. I betragtning af tumorvækstens aggressive karakter er kirurgisk behandling ikke indiceret. For små tumorer begrænset til øjenlågsvæv kan ekstern bestråling anvendes.
I tilfælde af metastaser i regionale lymfeknuder (parotis, submandibulær) bør de bestråles. Tegn på tumorspredning til konjunktiva og dens hvælvinger nødvendiggør orbital exenteration. Tumoren er karakteriseret ved ekstrem malignitet. Inden for 2-10 år efter strålebehandling eller kirurgisk behandling forekommer tilbagefald hos 90% af patienterne. Fra fjerne metastaser dør 50-67% af patienterne inden for 5 år.
Melanom i øjenlågene
Øjenlågsmelanom tegner sig for højst 1% af alle ondartede øjenlågstumorer. Den højeste forekomst er mellem 40 og 70 år. Kvinder er oftere berørt. Følgende risikofaktorer for udvikling af melanom er blevet identificeret: nævi, især borderline nævi, melanose og individuel overfølsomhed over for intens solstråling. Det menes, at solskoldning er farligere i udviklingen af hudmelanom end ved basalcellekarcinom. Risikofaktorer omfatter også en ugunstig familiehistorie, alder over 20 år og hvid hudfarve. Tumoren udvikler sig fra transformerede intradermale melanocytter.
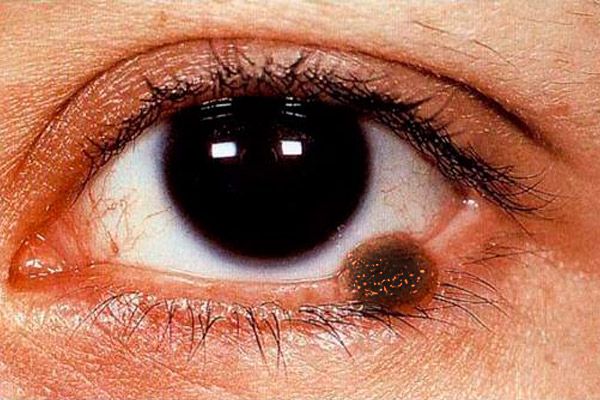
Det kliniske billede af øjenlågsmelanom er polysymptomatisk. Øjenlågsmelanom kan repræsenteres af en flad læsion med ujævne og uklare kanter af en lysebrun farve, på overfladen - indlejret mere intens pigmentering.
Den nodulære form for melanom (oftere observeret når den er lokaliseret på øjenlågenes hud) er karakteriseret ved en mærkbar fremspring over hudoverfladen, hudmønsteret i dette område er fraværende, pigmentering udtrykkes i større grad. Tumoren vokser hurtigt i størrelse, dens overflade får let sårdannelse, spontan blødning observeres. Selv med den letteste berøring af en gazebind eller vatpind på overfladen af en sådan tumor, forbliver et mørkt pigment på dem. Huden omkring tumoren er hyperæmisk som følge af udvidelsen af perifokale kar, en halo af sprøjtet pigment er synlig. Melanom spreder sig tidligt til slimhinden i øjenlågene, tårehinden, bindehinden og dens hvælvinger, til øjenhulevævet. Tumoren metastaserer til regionale lymfeknuder, hud, lever og lunger.
Behandling af øjenlågsmelanom bør kun planlægges efter en fuldstændig undersøgelse af patienten for at detektere metastaser. Ved melanomer med en maksimal diameter på mindre end 10 mm og fravær af metastaser kan det kirurgisk fjernes med en laserskalpel, radioskalpel eller elektrisk kniv med obligatorisk kryofiksering af tumoren. Læsionen fjernes helt igennem og trækkes tilbage mindst 3 mm fra de synlige (under operationsmikroskopet) grænser. Kryodestruktion er kontraindiceret ved melanomer. Nodulære tumorer med en diameter på mere end 15 mm med en rand af dilaterede kar er ikke genstand for lokal excision, da metastaser normalt allerede observeres i denne fase. Strålebehandling med en smal medicinsk protonstråle er et alternativ til orbital exenteration. Regionale lymfeknuder bør også bestråles.
Livsprognosen er meget alvorlig og afhænger af dybden af tumorens spredning. Ved den nodulære form er prognosen værre, da tumorcellerne tidligt invaderer vævet. Prognosen forværres, når melanom spreder sig til øjenlågets costalmargin, intermarginalrummet og bindehinden.
Hvad skal man undersøge?
Hvordan man undersøger?
Hvem skal kontakte?

