Medicinsk ekspert af artiklen
Nye publikationer
Osteochondropati
Last reviewed: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
En gruppe af sygdomme med et langt cyklisk forløb, forstyrrelse af knoglevævsernæring og dens efterfølgende aseptiske nekrose er osteokondropati.
Denne patologi har en dystrofisk natur og er tæt forbundet med genetiske faktorer. Ifølge den internationale klassifikation af sygdomme ICD 10 er den inkluderet i gruppe XIII Sygdomme i bevægeapparatet og bindevævet (M00-M99):
M80-M94 Osteopati og kondropati:
- M80-M85 Forstyrrelser i knogletæthed og -struktur.
- M86-M90 Andre osteopatier.
- M91-M94 Kondropati.
Ifølge radiologiske manifestationer og sekundære kliniske tegn er sygdommen forbundet med resorption og erstatning af ødelagte knogleområder. Aseptisk osteokondronekrose er karakteriseret ved en cyklisk ændring af følgende processer:
- Ikke-inflammatorisk (aseptisk) knoglenekrose.
- Patologisk brud i det berørte område.
- Resorption og afstødning af nekrotiske dele af knoglen.
- Reparation af skader.
Hvis ledbrusken er involveret i den patologiske proces, er der stor risiko for, at dens funktion forringes. Sygdommen er karakteriseret ved et langt, kronisk forløb. Med rettidig og tilstrækkelig behandling har den et gunstigt udfald.
Epidemiologi
Ifølge medicinsk statistik er mange sygdomme i bevægeapparatet forbundet med en krænkelse af knoglestrukturen og -tætheden og findes oftest hos ældre mennesker. Men med osteokondropati er alt det modsatte, det manifesterer sig i perioden med aktiv vækst af kroppen. Det diagnosticeres hovedsageligt hos patienter i alderen 10-18 år med atletisk bygning. Samtidig er de fleste patienter unge mænd.
Det primære skadeområde er knogler og led, der er udsat for øget muskelbelastning og mikrotraumer: knæ, hofteled, fødder. Hos voksne patienter med degenerative ledlæsioner diagnosticeres slidgigt, som har et klinisk billede, der ligner aseptisk nekrose.
Årsager osteokondropatier
Den nøjagtige årsag til udviklingen af degenerative-nekrotiske læsioner i visse knogleafsnit er ikke blevet fastslået indtil videre. Undersøgelser tyder på, at osteokondropati er forbundet med følgende faktorer:
- Arvelig prædisposition.
- Hormonel ubalance.
- Endokrine sygdomme.
- Metaboliske lidelser.
- Hyppige skader og mikrotraumer.
- Infektionssygdomme.
- Ubalanceret kost.
- Overtrædelse af samspillet mellem knoglevæv og blodkar.
- Forstyrrelse af nervøs trofisme og regulering af blodgennemstrømningen.
- Lemmerne og rygsøjlen er i en unaturlig stilling i en længere periode.
- Atrofi af lårmusklerne.
- Langvarig brug af visse grupper af lægemidler.
Under diagnosticeringsprocessen tages alle ovenstående årsager i betragtning, og behandlingen sigter mod at forebygge dem i fremtiden.
 [ 5 ]
[ 5 ]
Risikofaktorer
Der er en række faktorer, der øger risikoen for knoglernæringsforstyrrelser betydeligt:
- Barndom og ungdom.
- Udviklet muskelmasse.
- Overvægtig.
- Mandligt køn.
- Genetisk faktor.
- Endokrine patologier.
- Underernæring.
- Forstyrrelser i vitamin- og calciummetabolismen.
- Overdreven fysisk anstrengelse, skader.
- Systemisk bindevævssygdom.
- Brug af kortikosteroider.
- Neutrofiske lidelser.
- Aldersrelaterede ændringer.
- Medfødte anomalier i udviklingen af organer og systemer.
- Forkert valgte sko.
Jo flere kombinationer af ovenstående faktorer, desto højere er risikoen for at udvikle osteokondropati.
 [ 6 ]
[ 6 ]
Patogenese
Mekanismen for udvikling af knogle- og ledskader er ikke fuldt ud forstået. Patogenesen for osteokondropati er forbundet med overdreven fysisk aktivitet og skader. Der er også en række andre prædisponerende faktorer, der kan være forbundet med udviklingen af sygdommen:
- Metabolisk syndrom (forstyrrelse i metabolismen af essentielle stoffer).
- Hormonel ubalance på grund af endokrine patologier.
- Sygdomme i hypofysen, skjoldbruskkirtlen, æggestokkene, binyrerne.
- Forskellige infektionssygdomme.
- Mangel på magnesium, calcium og andre nyttige stoffer i kroppen.
- Forstyrrelse i blodforsyningen til knoglevævet.
- Fedme i ethvert stadie.
- Professionelle sportsaktiviteter og hyppige mikrotraumer.
Den degenerative-dystrofiske proces i knoglerne er tæt forbundet med arvelige faktorer. Hvis en af forældrene lider af knogle- og ledskader, kan barnet under påvirkning af ovenstående faktorer arve dette problem.
Symptomer osteokondropatier
Der findes flere typer osteokondropati, som hver har sine egne symptomer.
Lad os se på symptomerne på de mest almindelige patologier:
- Skade på hofteleddet:
- Patienter i alderen 4-9 år.
- Begrænset bevægelighed i leddet.
- Muskelatrofi i underbenet og låret.
- Læsion af lårbenshovedet.
- Stærke smerter i det skadede område.
- Smerter i knæet.
- Forkortelse af det berørte lem med 1-2 cm.
- Knoldskinneben:
- Patienter i alderen 12-15 år, mænd.
- Hævelse i det berørte område.
- Øget smerte ved intense bevægelser.
- Dysfunktion i leddet.
- Mellemfodsknogle:
- Patienternes barndomsalder.
- Systematisk smerte i det berørte område.
- Hævelse og rødme af huden på bagsiden af foden.
- Begrænsning af motorisk funktion.
- Forkortelse af den 2. og 3. finger på det berørte lem.
- Læsioner i ryghvirvler og rygsøjle:
- Kyfose i den midterste og nedre thorakale rygsøjle.
- Ubehag i ryggen.
- Intervertebral neuralgi.
- Hurtig rygtræthed.
- Deformation af det berørte segment.
Lokaliseringen af smertesyndromet afhænger helt af det berørte område, og smertens sværhedsgrad afhænger af sværhedsgraden af den patologiske proces. I alle tilfælde øges ubehaget med fysisk anstrengelse, hvilket forårsager en række yderligere symptomer.
Der er en række symptomer, der indikerer udviklingen af aseptisk nekrose. De første tegn på sygdommen omfatter:
- Fysisk aktivitet forårsager en forværring af smerten i det berørte område.
- Hævelse af det berørte væv.
- Leddene kniber under bevægelse.
- Begrænset motorisk funktion og halthed.
- Ændringer i struktur og muskelatrofi.
Det er uacceptabelt at ignorere ovennævnte tegn. Uden rettidig lægehjælp begynder de at udvikle sig hurtigt og forårsage akut smerte og komplikationer.
Niveauer
Degenerativ nekrotisk sygdom i visse dele af knoglerne har flere stadier, som hver især har visse symptomer:
- Knoglevævsnekrose – mild smerte opstår i det berørte område med nedsat lemfunktion. Regionale lymfeknuder er normale, palpation afslører intet. Der er ingen radiografiske forandringer. Det varer fra flere måneder til seks måneder.
- Kompressionsfraktur – knoglen hænger sammen, og de beskadigede områder kiler sig ind i hinanden. På røntgenbilledet ses en homogen mørkfarvning af det berørte område og fraværet af et strukturelt mønster. Denne fase varer fra 2 til 6 måneder eller mere.
- Fragmentering er resorption af døde knogleområder. De berørte områder erstattes af granulationsvæv og osteoklaster. Røntgenbilleder viser et fald i knoglehøjden samt fragmentering af de berørte områder med skiftevis mørke og lyse zoner. Varigheden er fra seks måneder til 2-4 år.
- Restitution – gradvis genoprettelse af knoglens form og struktur. Varer fra flere måneder til flere år.
Varigheden af alle stadier er 2-4 år. Hvis sygdommen forbliver uden lægehjælp, vil helingsprocessen fortsætte med restdeformation, hvilket fører til udvikling af deformerende artrose.
Forms
Aseptisk nekrose kan forekomme i de svampede dele af enhver knogle. Den patologiske tilstand er opdelt i flere typer, som hver har sine egne karakteristika for forløb og behandling.
- Rørformede knogler (epifyse):
- Lårbenshoved - Legg-Calve-Perthes sygdom.
- Hovedet af I-III metatarsalknoglen, sternale ende af kravebenet, fingre – Kellers sygdom II.
- Korte rørformede knogler:
- Fodens naviculare knogle - Köhler I sygdom.
- Lunat knogle i hånden - Kienbocks sygdom.
- Scaphoid carpal knogle - Preisers sygdom.
- Rygmarvssystemet - Calves sygdom.
- Apofyser:
- Tibia tuberositas - Osgood-Schlatter sygdom.
- Tuberøsitet af calcaneus - Haglund-Schinz sygdom.
- Apofyseale ringe i ryghvirvlerne - Scheuermann-Mau sygdom.
- Ledflader - Koenigs sygdom.
Aseptisk osteokondronekrose er også opdelt i dem, der behandles med medicin, og dem, der kræver kirurgisk indgreb. Sidstnævnte omfatter:
- Koenigs sygdom (lårbenskondyler).
- Diaz' sygdom (talus).
- Legg-Calve-Perthes sygdom (lårbenshoved).
- Larsens sygdom (nedre pol af knæskallen).
- Leuvens sygdom (patellas ledflade).
Typen af patologisk tilstand bestemmer behandlingsmetoden og prognosen for helbredelse.
Den degenerative-dystrofiske proces i knoglerne har flere stadier. Hvert stadie har sine egne varianter og karakteristiske træk.
Lad os se nærmere på klassificeringen af osteokondropati:
- Dystrofiske og nekrotiske lidelser i rørknoglerne (epifysen). Denne kategori omfatter:
- Hovedet af metatarsalbenet.
- Kravebenet (en del af knoglen i brysthvirvelsøjlen).
- Falanges af fingrene på de øvre lemmer.
- Læsioner af korte rørknogler:
- Fodens naviculare knogle.
- Håndens lunære knogle.
- Håndleddets scaphoideumknogle.
- Hvirvellegemet.
- Patologisk proces i apofyserne:
- Tuberøsitet af skinnebenet.
- Hælknude.
- Apofyseale ringe i rygsøjlen.
- Skader på overfladen af kileskrift- og overfladiske led:
- Albueleddet.
- Ankel.
- Knæleddet.
I de fleste tilfælde forekommer degenerativ nekrotisk sygdom hos børn og unge og påvirker knogler og led. Alle former for sygdommen er karakteriseret ved et godartet kronisk forløb med et gunstigt udfald.
Leuvens osteokondropati
Patellar artikulær overfladelæsion er en degenerativ-nekrotisk sygdom i Leuven. Den er baseret på aseptisk nekrose af patella og bruskskade. Patologien forekommer hos patienter i alderen 12-14 år og er ensidig. Den udvikler sig på grund af kronisk mikrotraume i patellaområdet, dislokationer og forstyrrelse af biomekanikken i quadriceps-musklen.
Symptomerne manifesterer sig ved periodiske moderate smerter i knæleddet. Deres forekomst er ikke altid forbundet med fysisk aktivitet. Samtidig er bevægelsen i leddet smertefri og fuldt bevaret.
Diagnostik består af indsamling af anamnese, et sæt laboratorie- og instrumentelle metoder. De mest informative inkluderer CT, MR og radiografi. Artroskopi udføres for at stille en endelig diagnose. Behandlingen er konservativ. Lægen ordinerer et forløb med medicin, fysioterapi og træningsterapi. Med rettidig behandling har sygdommen en gunstig prognose.
Komplikationer og konsekvenser
Blandt de mulige komplikationer og konsekvenser af osteokondropati støder patienter oftest på følgende problemer:
- Dysfunktion af leddene.
- Ændring af knoglestruktur.
- Indskrænkning i leddet på det skadede lem.
- Dystrofiske processer i leddene.
- Langsom nedbrydning af knoglevæv.
For at forhindre komplikationer bør du søge lægehjælp rettidigt og fuldt ud overholde lægeordinationer.
Diagnosticering osteokondropatier
Hvis der er mistanke om en degenerativ-nekrotisk sygdom i visse dele af knoglerne, udføres et sæt laboratorie- og instrumentelle metoder samt en differentieret tilgang.
Diagnostik af osteokondropati begynder med anamnese og klinisk billedundersøgelse. Derefter ordineres blodprøver og reumatiske tests. Der lægges særlig vægt på radiografi.
I sygdommens indledende fase er røntgenbilledet ikke særlig informativt, så MR og CT udføres for at detektere de mindste ændringer i knoglestrukturen. Diagnostiske undersøgelser er også indiceret under behandlingen for at bestemme dens effektivitet.
Test
Laboratoriediagnostik ved aseptisk nekrose er nødvendig for at bestemme niveauet af mineraler i blodet, markører for knogledannelse og knogleresorption i biologiske væsker. Generelle blod- og urinprøver er ikke informative ved degenerative processer i knogler, men udføres for at vurdere kroppens generelle tilstand og identificere inflammatoriske processer.
- Analyse for at bestemme mineraler i blodet.
- Calcium er hovedbestanddelen af knogler og er involveret i opbygningen af skelettet. Normen i venøst blod er 2,15-2,65 mmol/l. Hvis værdierne er under normen, kompenseres mineralmanglen ved udvaskning fra knoglerne. Dette fører til gradvis knoglenedbrydning og afspejles ikke i kroppens synlige sundhed.
- Fosfor og magnesium interagerer med calcium og forbedrer dets indtrængen i knoglevævet. Med en øget fosforværdi vaskes calcium ud af kroppen. Det normale forhold mellem calcium og fosfor er 2:1. Fosfornormen i blodet er fra 0,81 til 1,45 mmol/l, magnesiumnormen er fra 0,73 til 1,2 mmol/l. Hvis der er en forstyrrelse i vækstzonen af svampede knogler, kan deres værdier falde eller forblive inden for det normale område.
- Biokemiske indikatorer for knoglevævsdestruktion
Proteinet kollagen, som giver knoglevævet styrke og elasticitet, er hovedmaterialet i den interosseøse substans, som er placeret mellem knoglepladerne. Når knoglerne beskadiges, ødelægges proteinet, ligesom kollagen, og det nedbrydes til flere markører. Stofferne kommer ind i blodet og udskilles uændret i urinen.
De vigtigste markører for aseptisk nekrose omfatter: deoxypyridonolin (DPID), pyridinolin og Cross-Laps. Sidstnævnte er 8 aminosyrer, der udgør kollagen og er involveret i opbygningen af proteiner.
Under diagnostikken analyseres også indikatorer for forbedring af knogledannelsen. Det mest informative er osteocalcin. Dette stof produceres af osteoblaster under dannelsen af knoglevæv og trænger delvist ind i den systemiske blodbane. Når knoglerne beskadiges, stiger niveauet.
 [ 19 ]
[ 19 ]
Instrumentel diagnostik
En obligatorisk del af diagnostikken ved mistanke om osteokondropati er et sæt instrumentelle undersøgelser. Hardwaremetoder har en række indikationer for implementering:
- Nylige skader.
- Akut, kronisk smerte, der udstråler til andre dele af kroppen.
- Overvågning af behandlingens effektivitet.
- Forberedelse til operation.
- Vurdering af knogle- og kartilstand.
- Røntgenbillede – giver en generel idé om den berørte knogletilstand. Afslører ikke kredsløbsforstyrrelser. Som regel tages billeder i flere projektioner for en mere præcis analyse.
- Computertomografi er en lag-for-lag-undersøgelse af knogler og blødt væv. Den bestemmer strukturen af den berørte knogle og tilstanden af karrene ved hjælp af et kontrastmiddel.
- Magnetisk resonansbilleddannelse – afslører patologiske forandringer i tidlige stadier. Elektromagnetiske bølger bruges til at visualisere det berørte område.
- Scintigrafi – opdager unormale processer i knoglen i tidlige stadier, før de viser sig på røntgenbilledet. Bruges oftest som en supplerende metode til MR eller CT. Bruges sjældent i pædiatrisk praksis.
- Artroskopi – giver dig mulighed for at vurdere knæleddets tilstand så præcist som muligt og udvikle yderligere behandlingstaktikker. Kombinerer diagnostiske og terapeutiske funktioner. Bruges oftest til at diagnosticere Königs sygdom, det vil sige skade på lårbenskondylerne.
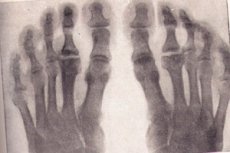
Osteokondropatier på røntgenbillede
Røntgenundersøgelse er guldstandarden ved mistanke om degenerativ-nekrotisk knoglesygdom. Lad os se på de vigtigste tegn på osteokondropati af enhver lokalisering på røntgenundersøgelse:
- Nekrose af svampet knogle og knoglemarv. Ledbrusk er ikke udsat for nekrose.
- Patologisk fraktur – nekrotisk knoglevæv er ikke funktionelt, trabekler af svampet substans kan ikke modstå den belastning, der udøves på dem. Røntgenbilledet viser tegn på knogledeformation, dens forkortelse og kompaktering. Denne fase varer omkring seks måneder.
- Stadie af resorption af nekrotiske masser ved lyse. På røntgenbilledet ses nekrotiske masser omgivet af osteoklaster. Epifysen har en ujævn struktur, tegn på blødning med efterfølgende forkalkning, cystiske forandringer er mulige.
- I reparationsstadiet, det vil sige genoprettelsen af knoglestrukturen, viser røntgenbilledet områder med oplysning i det nyoprettede knoglevæv forårsaget af cystiske forandringer.
For at bestemme sygdommens stadium sammenlignes resultaterne af radiografi med sygdommens kliniske symptomer.
Differential diagnose
Ved den endelige diagnose differentieres osteokondropati fra andre sygdomme med lignende symptomer. Sygdommens symptomkompleks sammenlignes med følgende patologier:
- Deformerende artrose.
- Tuberkulose af knogler.
- Artritis.
- Åreforkalkning.
- Degenerative-proliferative forandringer i knoglerne.
- Nye vækster.
- Infektions- og inflammatoriske sygdomme.
- Kompressionssyndromer og klemning af perifere nerver.
Ved differentialdiagnostik analyseres et sæt laboratorie- og instrumentundersøgelser, og stadiet af aseptisk nekrose bestemmes også.
Behandling osteokondropatier
Baseret på resultaterne af diagnostikken udarbejder ortopædlægen en behandlingsplan for aseptisk nekrose. Først og fremmest ordineres patienterne et medicinforløb, som omfatter følgende lægemidler:
- Smertestillende midler.
- Ikke-steroide antiinflammatoriske lægemidler.
- For at forbedre blodcirkulationen.
- Vitaminkomplekser.
Forebyggelse
Forebyggelse af lidelser i vækstzonen af svampede knogler består af et sæt metoder, der sigter mod generel styrkelse af kroppen, øger immunsystemets beskyttende egenskaber og tilfører nyttige mikro- og makroelementer.
Forebyggelse af osteokondropati består af følgende anbefalinger:
- Balanceret fysisk aktivitet for at skabe og styrke det muskulære korset.
- Begræns øget fysisk aktivitet.
- Undgå skader.
- Rationel ernæring.
- Indtagelse af vitamin- og mineralkomplekser.
- Rettidig behandling af virale, infektiøse og andre sygdomme i kroppen.
- Brug korrekt tilpassede sko med ortopædiske indlægssåler.
- Regelmæssige kontrolbesøg hos din læge.
Forebyggende foranstaltninger omfatter også regelmæssig massage af lemmer og andre dele af kroppen. Ved de første smerter i knogler og led bør du søge lægehjælp for at diagnosticere årsagerne til den smertefulde tilstand og eliminere dem.
Vejrudsigt
Med rettidig diagnose og behandling har osteokondropati en gunstig prognose. Alvorlige former for aseptisk nekrose er vanskelige at korrigere, så de kan have et ugunstigt udfald. Prognosen forværres betydeligt med udviklingen af komplikationer af sygdommen.
Osteokondropati og hæren
Degenerativ nekrotisk sygdom i visse knogleafsnit er ikke en fritagelse for militærtjeneste. For at undgå militærtjeneste er det nødvendigt at gennemgå en militær lægeundersøgelse, som vil bekræfte tilstedeværelsen af funktionelle lidelser, der forhindrer tjeneste.
Listen over patologier, der kan være et forbud mod militærtjeneste, omfatter sygdomme i skeletsystemet og deres komplikationer:
- Medfødt krumning af rygsøjlen af en fast type.
- Svær deformitet af brystvæggen med svær respirationssvigt.
- Erhvervede krumninger i rygsøjlen med rotation af ryghvirvlerne.
- Manglende evne til at opretholde en oprejst stilling på grund af skeletdeformiteter.
- Instabilitet i rygsøjlesegmenter.
- Muskelsvaghed i lemmerne, muskelparese med dekompensation.
- Forstyrrelser i motoriske funktioner.
I tilfælde af de ovennævnte sygdomme sendes den værnepligtige til en række undersøgelser, der bekræfter patologiske forandringer: CT, MR, røntgen, radioisotopscanning. Baseret på resultaterne af undersøgelserne og den medicinske rådgivende kommissions konklusion er den værnepligtige fritaget for militærtjeneste på grund af osteokondropati eller dens komplikationer.

