Medicinsk ekspert af artiklen
Nye publikationer
Øsofageal leukoplakia
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
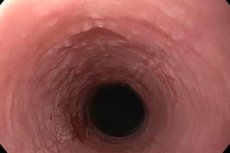
Hvis det epiteliale lag af slimhinden i den øvre fordøjelseskanal begynder at blive intensivt keratiniseret, taler vi om udvikling af leukoplaki i spiserøret. I sygdommens indledende fase dannes en tæt plak, som kan fjernes og praktisk talt ikke ledsages af tegn på den inflammatoriske proces. Over tid opstår der destruktive ændringer i slimhinden på kinderne, tungen og i mundhulen. I mangel af behandling er der en høj risiko for at udvikle en ondartet proces. [ 1 ]
Epidemiologi
Hvis vi ser på den generelle statistik over patienter, der søger hjælp til øsofageal leukoplaki, findes sygdommen oftest blandt patienter i alderen 30 til 70 år, og oftere blandt mænd (mere end 4% hos mænd sammenlignet med 2% hos kvinder).
For hver hundrede tilfælde af patienter diagnosticeret med leukoplaki, kan der være op til 6% præcancerøse patologier og op til 5% tidlige stadier af kræft. Vi taler primært om patienter med vortelignende og erosiv-ulcerative typer af øsofageal leukoplaki: hos sådanne patienter kan den præcancerøse tilstand omklassificeres som en invasiv pladecellekarcinomproces.
Initial eller voksende karcinom i spiserørets slimhindevæv på grund af intensiv keratinisering minder undertiden om leukoplaki. I betragtning af dette henvises enhver person med mistanke om denne sygdom til histologiske og andre undersøgelser for rettidig diagnose af en præcancerøs eller ondartet tilstand.
Det er værd at bemærke, at leukoplaki i spiserøret er en ekstremt sjælden patologi sammenlignet med leukoplaki i mundhulen. Man kan sige, at disse to sygdomme ofte identificeres på grund af fællestræk i kliniske manifestationer. I nogle lande erstattes udtrykket "leukoplaki i spiserøret" af udtrykket "epidermoid metaplasi i spiserøret" for at stille en mere præcis diagnose.
Årsager øsofageal leukoplakia
Eksperter har endnu ikke fastslået den nøjagtige ætiologi for udviklingen af leukoplaki i spiserøret. Det er dog allerede muligt med sikkerhed at sige, at patologien opstår under påvirkning af overvejende eksterne skadelige faktorer - især termisk, mekanisk eller kemisk irritation. Risikoen for sygdommen øges betydeligt ved samtidig påvirkning af flere sådanne faktorer. For eksempel findes leukoplaki i spiserøret og mundhulen ofte hos "ondsindede" rygere: deres slimhinde udsættes regelmæssigt for både termiske og kemiske virkninger af nikotinharpikser og cigaretrøg. [ 2 ]
Hvis vi ser nærmere på det, kan følgende årsager føre til udvikling af leukoplaki i spiserøret:
- neurodystrofiske lidelser, der påvirker slimhindevæv;
- kroniske inflammatoriske processer i hud og slimhinder, fordøjelsessystemet;
- genetisk prædisposition (såkaldt "familiær" dyskeratose);
- hypovitaminose af vitamin A;
- involution af slimhindevæv;
- hormonelle forstyrrelser, langvarig eller alvorlig hormonel ubalance;
- infektiøse læsioner i mundhulen og fordøjelseskanalen;
- skadelige erhvervsmæssige påvirkninger, herunder kroniske erhvervssygdomme;
- rygning, alkoholmisbrug;
- spise for varm mad, overforbrug af stærke krydderier og krydderier;
- systematisk indtagelse af tørfoder, regelmæssigt indtagelse af grov, tørfoder;
- tandsygdomme, tilstedeværelsen af tandimplantater;
- tandproblemer eller manglende tænder, som forhindrer dig i at tygge maden ordentligt;
- patologisk svækket immunitet.
Risikofaktorer
Personer over 30 år kan betragtes som risikogrupper for øsofageal leukoplaki. I barndommen forekommer patologien meget sjældnere.
Eksperter identificerer en række faktorer, der kan bidrage til forekomsten af denne lidelse:
- virussygdomme, bærer af virusinfektioner (især herpesvirus osv.);
- infektiøse og inflammatoriske patologier, især dem med et langt eller kronisk forløb;
- regelmæssige mekaniske, kemiske eller termiske skader (hyppige gentagne gastroduodenoskopiprocedurer, indtagelse af for grov tørret eller varm mad, indtagelse af aggressive væsker – for eksempel stærk alkohol osv.);
- systematisk rygning;
- regelmæssig fremkaldelse af opkastning (for eksempel ved spiseforstyrrelser);
- professionelle skadelige virkninger og patologier (indånding af kemiske dampe, støv, arbejde med syrer og alkalier);
- nedsat absorption af vitaminer, utilstrækkeligt indtag af vitaminer i kroppen;
- en skarp eller alvorlig svækkelse af immunsystemet (især hos patienter med HIV og andre immundefekttilstande);
- arvelig faktor (tilstedeværelsen af en lignende patologi hos nære slægtninge).
Ud over de umiddelbare årsager til øsofageal leukoplaki fremhæver læger den særlige betydning af risikofaktorer, der er forbundet med genetisk prædisposition, individuelle karakteristika og patientens livsstil. Rettidig korrektion eller eliminering af disse faktorer kan blive et effektivt skridt i forebyggelsen af denne patologi: systematisk konsultation med en terapeut eller gastroenterolog hjælper patienter ikke kun med at lære mere om deres helbred, men også med at opdage patologien så tidligt som muligt. Om nødvendigt vil lægen straks ordinere passende diagnostiske procedurer og udføre målrettet behandling. [ 3 ]
Patogenese
Dannelsen af patologiske foci af leukoplaki i spiserøret påvirkes af forskellige ætiologiske faktorer, der har en negativ indvirkning på slimhinden og kroppen som helhed. Sygdommens patogenetiske mekanisme er dog ikke blevet grundigt undersøgt: involveringen af interferoner og andre immunmediatorer i patogenesen beviser ikke specificiteten af udviklingen af leukoplaki.
Formentlig forstyrres ekspressionen af det adhæsionsprotein, der er specifikt for epitelvæv, under påvirkning af visse irritanter. Dette fører til øget intercellulær interaktion mellem epitelceller, hvilket aktiverer processerne for cellulær hyperdifferentiering.
Det følger heraf, at der forekommer overdreven keratinisering, fysiologisk unormal, og samtidig øges cellulær "modenhed" med undertrykkelse af apoptose. Som et resultat af disse processer eksfolierer de keratiniserede "langlivede" celler, der er "bundet" til hinanden, ikke, og der dannes tætte hyperkeratotiske lag. [ 4 ]
Over tid, som følge af forskellige eksterne påvirkninger, forekommer der destruktive ændringer i vævene, hvilket fører til øget celleproliferation i basallaget. Det er bemærkelsesværdigt, at alle ovenstående processer forekommer uden aktivering af immunreaktivitet, hvilket er typisk for leukoplaki. I betragtning af dette bør behandlingen af patologien være baseret på normalisering af intercellulære interaktioner.
Symptomer øsofageal leukoplakia
For mange patienter ledsages leukoplaki i spiserøret af et betydeligt fald i livskvaliteten, og risikoen for malignitet af sygdommen påvirker patienternes generelle psykologiske tilstand negativt.
De vigtigste typer af øsofageal leukoplaki er:
- flad eller simpel leukoplaki i spiserøret;
- vorteagtig type sygdom;
- erosiv-ulcerøs type;
- blød leukoplaki.
Simpel leukoplaki er den mest almindelige. Ved en ekstern undersøgelse er det normalt ikke muligt at opdage patologiske abnormiteter. Der er ingen forstørrelse af nærliggende lymfeknuder ved palpation. Under undersøgelsen af svælget er lægen opmærksom på slimhinden, som normalt skal være tilstrækkelig fugtig, skinnende og lyserød. Når leukoplaki i spiserøret spreder sig til svælget og mundhulen, dannes der begrænsede lyse pletter, der har klare konfigurationer uden udbulinger (en type hvidlig film, der ikke kan adskilles). Ofte spreder keratosezoner sig yderligere - til den indre overflade af kinderne og læberne. Vigtigt: Den hvidlige plet kan ikke fjernes, selv med magt.
Verrucous type øsofageal leukoplaki kan udvikle sig fra en simpel (flad) type patologi. Patienter klager over en brændende fornemmelse bag brystbenet, konstant irritation eller tørhed i halsen, ubehag ved synkning af mad (især ved tør spisning). Der registreres ingen smerter eller andre symptomer. Under patientundersøgelsen afsløres tilstedeværelsen af dårlige vaner (rygning, alkoholmisbrug) og samtidige sygdomme i fordøjelses-, endokrine eller kardiovaskulære systemer.
Verrucous type leukoplaki kan forekomme i to varianter:
- plak leukoplaki i spiserøret (ledsaget af dannelsen af hvide plaklignende læsioner);
- vorteagtig leukoplaki i spiserøret (tætte udvækster dannes som vorter).
Det er kun muligt at bemærke sådanne ændringer i slimhinden, når man udfører en endoskopi, eller når processen spreder sig til bagsiden af tungen og dens laterale overflader, til mundhulen, alveolærprocessen og ganen.
I plakvarianten er de patologiske foci begrænsede, stikker lidt ud over slimhindens overflade og er karakteriseret ved en uregelmæssig konfiguration og klare konturer.
I den vortede variant fremstår en tuberkel over slimhinden, tæt, det er umuligt at danne en fold på den. Farven på forhøjningen varierer fra hvidlig til dyb gul.
Den erosive type øsofageal leukoplaki er karakteriseret ved dannelsen af erosive defekter og revner, hvilket er en konsekvens af manglende behandling af simple eller vorteagtige varianter af patologien. På grund af tydelig vævsskade oplever patienten smerte, en brændende fornemmelse, kompaktion og tryk. Smerter opstår efter eksponering for absolut enhver irritation - især under spisning og drikke. Blødning fra sår er mulig.
De første tegn på øsofageal leukoplaki er ikke de samme hos alle mennesker. Ofte opstår problemet uden tydelige symptomer, da det kan eksistere ubemærket i mange år.
I andre tilfælde viser leukoplaki sig gennem visse ubehagsfornemmelser – for eksempel synkebesvær, ondt i halsen og en brændende fornemmelse bag brystbenet osv. Disse tegn optræder dog normalt på et relativt sent stadie af sygdommen. [ 5 ]
Niveauer
Stadierne af leukoplaki i spiserøret og mundhulen bestemmes af sygdommens type:
- I første fase opstår der lette film på slimhinden, som ikke kan fjernes med en vatpind. Andre patologiske tegn er normalt fraværende. Behandling på dette stadie er mest effektiv, da kun det submukøse lag af spiserøret er påvirket.
- Det andet stadie er karakteriseret ved fremkomsten af hævede knolde, som kan sprede sig og smelte sammen. Samtidig kan de nærmeste lymfeknuder blive påvirket.
- I tredje fase dannes mikroskader i form af revner eller erosioner i tuberklernes område. Yderligere smertefulde symptomer optræder, såsom smerter, svie, fremkaldt af mad- og drikkepartikler, der kommer ind i sårene. På baggrund af konstant ubehag forstyrres patientens psykoneurologiske tilstand, irritabilitet og søvnløshed opstår. Betydelig forsnævring af spiserørets lumen er mulig.
Det kliniske billede på et eller andet stadie af leukoplaki i spiserøret kan manifestere sig både omfattende og enkeltvis, da det afhænger af mange faktorer: tilstedeværelsen af andre patologier, patientens individuelle karakteristika, sygdomsprocessens forekomst osv. Derfor, hvis der opstår ubehag under eller efter at have spist, er en professionel konsultation med en læge med den passende profil nødvendig - især en gastroenterolog eller tandlæge.
Forms
Den moderne klassifikation præsenteret af Verdenssundhedsorganisationen opdeler leukoplaki i homogene og ikke-homogene former. Den ikke-homogene form er også opdelt i erytroplaki, nodulære, plettede og vortede typer.
Der er information om, at nogle tilfælde af ikke-homogen leukoplaki i hvert andet tilfælde er epitelial dysplasi og har en høj risiko for malignitet.
Der er en anden klassificering, der inkluderer et sådant koncept som "epitelial præcancerøs tilstand": den omfatter erytroplaki og leukoplaki. Ifølge denne histologiske opdeling er leukoplaki opdelt i fokal epitelial hyperplasi uden tegn på celleatypicitet, samt lav, moderat og svær dysplasi. Dysplasi er til gengæld karakteriseret som pladeepitelial intraepitelial dysplasi (har tre sværhedsgrader).
Den specificerede klassifikation anvendes til patomorfologisk beskrivelse og supplering af den kliniske diagnose.
Komplikationer og konsekvenser
I mangel af nødvendig behandling eller ved forkert behandling af leukoplaki vokser den patologiske proces, der opstår vævskomprimering, hvilket efterfølgende kan fremkalde forsnævring af spiserøret (vedvarende stenose af lumen). Typiske tegn på forværring af tilstanden er:
- udseendet af hæshed, hvæsen;
- vedvarende hoste uden nogen åbenbar grund;
- konstant fornemmelse af et fremmedlegeme i halsen;
- smerter, især når man forsøger at synke mad.
Patienten begynder at opleve problemer med at spise, taber sig, bliver irritabel, søvnen forstyrres, og arbejdsevnen falder.
Den mest komplekse og farlige konsekvens af leukoplaki i spiserøret kan dog være en tumorproces af ondartet ætiologi. Oftest udvikler komplikationen sig på baggrund af vorteagtige og erosiv-ulcerative typer af sygdommen. To former for spiserørskræft identificeres:
- pladecellekarcinom, som udvikler sig fra epitelcellerne, der beklæder spiserøret;
- adenocarcinom, der forekommer i den nedre del af spiserøret.
Andre typer af maligne processer i spiserøret er relativt sjældne.
Men i et tidligt udviklingsstadium reagerer leukoplaki godt på terapi, som udføres samtidig med eliminering af mulige irriterende faktorer, herunder dårlige vaner.
Diagnosticering øsofageal leukoplakia
Generel diagnostik af spiserørssygdomme omfatter normalt:
- indsamling af anamnese;
- visuel undersøgelse (inspektion);
- øsofagoskopi;
- elektrokardiografi (til differentialdiagnose af brystsmerter);
- Røntgenundersøgelse af spiserøret;
- øsofagomanometri.
Testene omfatter generelle blod- og urinprøver. Hvis der er mistanke om malign degeneration, kan der udføres en blodprøve for tumormarkører – stoffer, der dannes af tumorceller og udskilles i biologiske væsker. Tumormarkører findes oftest i blodet hos patienter, der lider af onkologiske patologier. [ 6 ]
Instrumentel diagnostik er altid effektiv, når den anvendes i kombination med andre diagnostiske metoder. Hovedproceduren anses for at være en endoskopisk undersøgelse af spiserøret: et blødt endoskop indsættes i dets hulrum, hvorved en fuldstændig undersøgelse af hele slimhinden udføres, og om nødvendigt endda tages en biopsi - et stykke væv til histologisk analyse.
Det endoskopiske billede afhænger af typen af øsofageal leukoplaki:
- I den flade form observeres akantose med proliferative forandringer i basal- og torntappene i epitelcellerne, samt dysplasi med dominans af parakeratose. Udvendigt manifesterer dette sig ved dannelsen af begrænsede hvidlige pletter, der ligner limede film.
- I modsætning til den flade form dominerer hyperkeratose ved vorteformen. En typisk celleforstørrelse af torntappene og basallagene observeres på baggrund af let atypi og polymorfi. I de underliggende strukturer udvides kapillærnetværket, og der er tegn på fokal lymfoid infiltration med tilstedeværelsen af få eosinofiler og plasmaceller. Forhøjninger af forskellige former og størrelser, kompakte, lyse (i form af plaques eller vorteudvækster) findes på slimhinden.
- I den erosiv-ulcerative form påvises alle tegn på en kronisk inflammatorisk proces med dannelse af et histiocytisk-lymfoidt infiltrat. Intensiv hyperkeratose udvikler sig i laget af defekt epitel, dysplasi af basallaget opstår, og ulcererede foci fremkommer. Det underliggende væv er udsat for cellulær infiltration. Endoskopisk undersøgelse afslører erosioner og/eller revner, undertiden blødning. Erosive foci kan have diametre fra en millimeter til to centimeter. [ 7 ], [ 8 ]
Hyperplastiske, parakeratotiske, hyperkeratotiske forandringer, øget antal mitoser, basal polaritetsfejl, nuklear polymorfi, cellulær keratinisering, hyperkromatisme og andre tegn betragtes af specialister som en præcancerøs tilstand. Et forkert forhold mellem triaden, inklusive proliferativ aktivitet, cellulær differentiering og biokemiske anaplasiprocesser, bemærkes. [ 9 ]
Differential diagnose
Den flade type leukoplaki kræver differentiering fra det typiske forløb af lichen planus, hvor der findes en karakteristisk morfologisk struktur, en symmetrisk forening af polygonale papler. Den dominerende lokalisering af patologiske elementer i lichen planus er den retromolære zone og den røde labialgrænse.
Den typiske type leukoplaki adskiller sig fra begrænset hyperkeratose, hvor der dannes et fladt område, foret med tætte skalaer og omgivet af en tynd lyshøjde.
Verrucous-typen af leukoplaki adskiller sig fra candidainfektion. Denne sygdom er karakteriseret ved udseendet af hvidlige-grålige film, der "sidder" tæt på slimhinden. Når man forsøger at fjerne filmen med magt, afsløres en lys blødende såroverflade. Til yderligere diagnostik udføres cytologisk analyse.
Den erosive-ulcerative type leukoplaki kræver differentiering fra en lignende type lichen planus, hvor små knuder forekommer langs kanterne af patologiske læsioner (de kan også være til stede på huden).
Derudover bør sygdommen skelnes fra manifestationer af sekundær syfilis, kronisk mekanisk skade på slimhinden og refluksøsofagitis, kemiske og termiske forbrændinger af spiserøret. For at identificere disse patologier er det vigtigt at overveje læsionernes konfiguration, deres højde over slimhindens overflade, tilstedeværelsen af glans, adskillelse af partikler ved skrabning og tilstedeværelsen af baggrundsændringer.
Det er ikke altid muligt at basere en diagnose på en ekstern undersøgelse og indsamling af patientens anamnese. Man bør ikke glemme en sådan variant af patologien som idiopatisk leukoplaki i spiserøret, som udvikler sig uden nogen åbenlys årsag. I dette tilfælde er differentialdiagnostik særlig vigtig.
Ikke alle specialister bemærker behovet for at adskille begreber som leukoplaki i spiserøret og mundhulen: på mange måder kopieres disse termer. Og i den histologiske afkodning kan et sådant rapporteringssymptom som "leukoplaki i spiserøret" være fuldstændig fraværende: det er meget vigtigere for den behandlende læge at kende arten af de histologiske processer - det vil sige, som følge af hvilke der dannes komprimeringsfokus - som følge af atrofi, ødem, infiltration, akantose i den midterste epitelregion, hyperkeratose i de overfladiske områder af pladeepitelvævet i spiserøret. Information om tilstedeværelsen af atypiske celler, dysplasi er også nødvendig. Til dette er det nødvendigt at anvende en udvidet tilgang til undersøgelse af patienter.
Hvem skal kontakte?
Behandling øsofageal leukoplakia
Esophageal leukoplaki behandles mest effektivt ved kirurgisk indgreb ved hjælp af flydende nitrogen, laser eller elektrisk koagulator. Kryokirurgi betragtes som den mest optimale metode, da den har en minimal risiko for tilbagefald af patologien.
Under behandlingen er det nødvendigt at anvende en omfattende taktik. Ud over at kauterisere patologiske foci er det nødvendigt at gennemgå et kursus af antibiotikabehandling, samt at følge en streng diæt i tilstrækkelig lang tid med fuldstændig udelukkelse af alkoholholdige drikkevarer, tungfordøjelige, krydrede, sure retter.
Generelt er behandlingsforanstaltninger for leukoplaki i spiserøret lokale og generelle.
En forudsætning for effektiv lokal handling er neutralisering af den skadelige faktor. For eksempel skal patienten holde op med at ryge og drikke alkohol. Hvis dette ikke gøres, vil sygdommen ikke blot udvikle sig, men risikoen for malignitet vil også stige betydeligt. Andre vigtige punkter omfatter overholdelse af alle mundhygiejneregler, yderligere desinficerende foranstaltninger, brug af medicin og om nødvendigt hjælp fra en kirurg.
Specialister praktiserer forskellige metoder til terapeutisk virkning på de berørte områder ved leukoplaki i spiserøret. Det mest almindelige og tilgængelige middel anses for at være applikatorpåføring af en olieopløsning af vitamin A på patologiens fokus, samt intern anvendelse af det kombinerede lægemiddel Aevit (en kombination af vitamin A og E).
Radikal behandling ordineres, hvis leukoplaki i spiserøret har nået et kritisk stadium, eller i tilfælde hvor brugen af medicin ikke har den nødvendige terapeutiske effekt. [ 10 ]
Kirurgisk behandling involverer fjernelse af de berørte områder ved hjælp af en skalpel, laserstråle (CO2 eller helium-neon), elektrokoagulator, kryodestruktor. Flere eksponeringsmetoder kan anvendes. En sådan behandling har dog sine ulemper: der dannes arforandringer, væv deformeres, og spiserørets funktionelle kapacitet forringes. Vævsgenopretningen er normalt lang, den gennemsnitlige epiteliseringsperiode er omkring 2 måneder. Serøs ødem udvikler sig i de opererede områder, der dannes en våd skorpe, og cellulær aktivitet, protein- og kulhydratmetabolismeprocesser bremses. Alt dette påvirker direkte varigheden af regenereringsperioden. Et andet vigtigt punkt: Selv kirurgisk indgreb garanterer ikke fraværet af tilbagefald og reducerer ikke sandsynligheden for at udvikle en ondartet tumor. [ 11 ]
Andre radikale teknikker anvendes også, især lavfrekvent ultralyd, fotodynamisk behandling baseret på selektiv destruktion af ændrede væv ved hjælp af stimulering af lysfølsomme elementer.
Det er nødvendigt at tage højde for, at mulighederne for kirurgisk behandling er begrænsede: først og fremmest henviser dette til de særlige forhold vedrørende adgang til spiserøret, traumet ved interventionen osv. [ 12 ]
Lægemiddelbehandling af øsofageal leukoplaki
Til intern brug ordineres retinol, tocopherol i form af olieopløsninger og B-vitaminer (især riboflavin, 0,25 g to gange dagligt i en måned).
Det er muligt at bruge generelle tonika, biogene stimulanser og keratoplastiske midler.
Aevit |
Tag i længere tid, cirka 1,5 måneder, 1 kapsel dagligt. Gentag behandlingsforløbet - efter 3 måneder. Mulige bivirkninger: træthed, søvnforstyrrelser, appetitløshed. |
Plasmol |
Administrer subkutant 1 ml dagligt eller hver anden dag. Én behandlingsforløb kræver 10 injektioner. Nogle patienter kan opleve overfølsomhedsreaktioner over for lægemidlet (kløe, udslæt, forhøjet kropstemperatur). |
Longidaza |
Administreres subkutant eller intramuskulært i en mængde på 3000 IE. Kurset kræver fra fem til 25 injektioner. Intervallet mellem injektionerne er 3-10 dage. Gentagelse af kuren er mulig efter 2-3 måneder. Mulige bivirkninger: smerter i injektionsområdet, let rødme i huden. |
Lavomax (Tiloron) |
De første to dage tages med 125 mg én gang dagligt, og derefter med 125 mg hver anden dag. Lægemidlet har en immunmodulerende og antiviral effekt. Nogle patienter kan udvikle en allergi over for lægemidlets komponenter. |
Solkoseryl |
Anvendes til intravenøs infusion med natriumkloridopløsning eller 5% glukose. Dosering og administrationshyppighed bestemmes af den behandlende læge. Bivirkninger er ekstremt sjældne, let smerte i injektionsområdet er mulig. |
Terapivolumen bestemmes af den behandlende læge afhængigt af formen for øsofageal leukoplaki, læsionernes størrelse og sygdomsprocessens udviklingshastighed. A-vitamin tages oralt i form af en 3,4% olieopløsning af retinolacetat eller 5,5% retinolpalmitat, 10 dråber tre gange dagligt i 6-8 uger. Behandlingsforløbet gentages hver 4.-6. måned.
Fysioterapibehandling
Fysioterapeutiske metoder omfatter eliminering af øsofageale leukoplakizoner ved hjælp af diatermokoagulation eller kryodestruktion. Diatermokoagulation udføres intermitterende, indtil hyperkeratosezonerne er fuldstændigt koagulerede. Helingsprocessen varer 1-1,5 uger.
Kryodestruktion anvendes i øjeblikket aktivt i den komplekse behandling af præcancerøse tilstande. Proceduren har stort set ingen kontraindikationer og kan også ordineres til patienter, der lider af komplekse systemiske patologier. Under kryodestruktion kan kontaktfrysning anvendes i områder, der er vanskelige at få adgang til kirurgisk. Temperaturindikatorerne er 160-190 °C, varigheden er 1-1,5 minutter. Optøningsperioden er cirka tre minutter, helingsperioden er op til 10 dage.
Fotodynamisk behandling af patienter med øsofageal leukoplaki betragtes som en af de mest avancerede metoder. Den involverer påføring af fotosensibilisatorer på patologisk ændrede områder. Under lyseksponering for bølger af en vis længde (i overensstemmelse med farvestoffets absorptionsgrænse) forekommer der molekylær koncentration af energi. Når det frigives, påvirker det overgangen af molekylært ilt fra det ydre miljø til aktive, ustabile former - især til singlet-ilt, som er i stand til at ødelægge mikrobielle celler. Dette er en relativt ny fysioterapeutisk teknik, som endnu ikke er tilgængelig på alle medicinske institutioner.
Urtebehandling
Traditionelle behandlingsmetoder for leukoplaki i spiserøret er ikke altid passende og effektive. Deres anvendelse er kun tilladt efter godkendelse fra den behandlende læge. Faktum er, at utidig og forkert brug af lægeplanter kan forværre forløbet af den patologiske proces, forværre eksisterende problemer med mave-tarmkanalen og forårsage udvikling af komplikationer.
I mellemtiden anvendes følgende folkeopskrifter mest succesfuldt til leukoplaki i spiserøret:
- Skarntyde. [ 13 ] Plantens blomsterstande knuses, hældes løst i en halvliters krukke helt op til toppen, fyldes med vodka og lukkes med låg. Opbevares i køleskabet i tre uger. Derefter filtreres tinkturen og tages efter følgende skema: den første dag tages 2 dråber tinktur i 150 ml vand, derefter øges dosis af produktet dagligt med en dråbe, hvilket bringer det op på 40 dråber pr. dosis. Derefter reduceres mængden af produkt igen til de oprindelige 2 dråber.
- Infusion af fyrrenåle. Saml friske fyrrenåle, kom dem i en termokande og hæld kogende vand over dem (130 g nåle pr. 500 ml kogende vand). Lad dem trække i 8 timer (optimalt set natten over). Filtrer derefter medicinen og begynd at tage den, drik et par slurke i løbet af dagen i flere omgange. Det er tilrådeligt at tilberede en frisk infusion hver dag.
- Gulerods- og rødbedejuice. Tilbered og drik friskpresset gulerods- og rødbedejuice dagligt (ca. 50:50) på tom mave, en time før måltider, 150 ml.
Traditionel medicin bruges bedst som et supplement til traditionelle behandlingsmetoder. Du bør ikke udelukkende stole på traditionelle opskrifter, især når det kommer til fremskredne stadier af øsofageal leukoplaki.
Forebyggelse
Forebyggelse af udviklingen af leukoplaki i spiserøret involverer rygestop, alkoholindtag, begrænsning af krydret og sur mad i kosten, regelmæssig udførelse af hygiejniske procedurer for at rense mundhulen og rettidig behandling af eventuelle patologier i fordøjelseskanalen. Det anførte sæt af foranstaltninger suppleres med langvarig brug af en olieopløsning af vitamin A eller andre vitaminpræparater:
- Aevit er et kompleks af olieopløsninger af vitamin A og E;
- Asepta er en kompleks kombination af vitaminer, koralkalcium, coenzym Q10 og planteekstrakter.
Ekstrakter af lægeurter og æteriske olier af naturlig oprindelse har en positiv effekt på mundhulens og hele kroppens tilstand. Det anbefales at bruge tandpastaer af høj kvalitet med en antibakteriel effekt, som beskytter slimhinden mod patogene bakterier og ikke har en negativ effekt på den gavnlige mikroflora.
Det er nyttigt regelmæssigt at skylle munden og drikke urtete baseret på kamille, salvie, morgenfrue og andre planter med antiinflammatoriske og regenererende egenskaber.
Havtornekstrakt og æterisk geraniumolie betragtes som fremragende forebyggende foranstaltninger. Disse produkter hjælper med at opretholde spiserørets slimhindes normale tilstand og har også ret stærke antiseptiske egenskaber.
Vejrudsigt
Behandling af øsofageal leukoplaki udføres ved hjælp af forskellige metoder. I milde tilfælde kan konservativ behandling baseret på indtagelse af fedtopløselige vitaminer (især vitamin A) samt styrkelse af kroppens naturlige forsvar anvendes. Selve patologiens forløb er uforudsigeligt og individuelt for hver patient: nogle patienter lever med sygdommens indledende fase indtil slutningen af deres liv uden at klage over ubehag eller forværring af deres tilstand. Og hos andre patienter kan pladecellekræft udvikle sig inden for et år.
Hvis der er mistanke om, at konservativ behandling ikke er effektiv, ordinerer lægen kirurgisk indgreb med fjernelse af patologiske foci og deres grundige histologiske undersøgelse.
Uden behandling øges risikoen for at udvikle ondartet patologi betydeligt. Derfor klassificeres leukoplaki i spiserøret som en præcancerøs tilstand. Særligt farlig i denne forstand er den ulcerøse og vortede type leukoplaki, såvel som spredning af patologi til tungeområdet.

