Medicinsk ekspert af artiklen
Nye publikationer
Pigmentløst melanom i huden: symptomer, forvirring, prognose
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
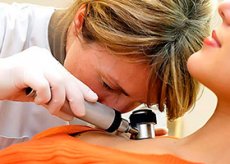
Melanom eller hudkræft er en af de mest almindelige og farligste kræftformer. Denne sygdom har en tendens til at metastasere, og metastaser opstår meget hurtigt, i modsætning til andre kræftformer, som folk lever med i flere år. Og dødeligheden fra den er simpelthen usædvanlig. Og det værste er, at denne sygdom primært rammer unge mennesker i alderen 25-45 år. Nøglen til vellykket behandling i tilfælde af melanom er en tidlig diagnose. Men hvordan kan vi kvæle sygdommen i opløbet, hvis vi har et ikke-pigmenteret melanom, som ikke altid er synlig selv for et erfarent øje?
Epidemiologi
Blandt alle patienter diagnosticeret med ondartede neoplasmer betragtes patienter med melanom som den sjældneste kategori, fordi hudkræft forekommer 10 gange sjældnere end andre kræftformer.
Akromatisk melanom er den sjældneste type hudkræft. Og det er gode nyheder, fordi denne type onkologi betragtes som den farligste på grund af den hurtige spredning af metastaser i hele kroppen. Ifølge statistikker udvikler akromatisk melanom sig i øvrigt oftere hos kvinder end hos mænd eller børn.
Denne type melanom er også farlig, fordi sygdommen i 20 procent af tilfældene opdages i sene stadier, hvor metastaseprocessen antager generaliserede former. Overlevelsesraten for patienter med ikke-pigmenteret melanom er lidt højere end 50 procent, mens pigmenteret melanom kan helbredes i mere end 70 procent.
Årsager pigmentløst melanom
Som vi allerede ved, har melanom en tendens til at opstå på eller i nærheden af modermærkerne. Dette gør det let at bemærke det ved ændringer i modermærkets udseende: dens farve, kontur, hudkarakteristika. Det er ikke uden grund, at dermatologer anbefaler at undersøge de mærker, vi har arvet, dagligt og notere eventuelle ændringer i dem, og hvis der er et stort antal modermærker, at gennemgå en årlig undersøgelse og dermatoskopi.
Situationen er lidt anderledes med amelanotisk melanom, som, selvom det er et sjældnere fænomen, ikke er mindre farligt på grund af dets ubehagelige træk med metastasering selv i sygdommens indledende stadier. Men hvis vi i tilfælde af almindelig pigmenteret melanom taler om degeneration af celler i en modermærke, som i starten er tilbøjelig til dette, hvad forårsager så patologiske forandringer i almindelige hudceller i tilfælde af amelanotisk melanom?
Risikofaktorer
Læger kan endnu ikke svare præcist på dette spørgsmål, fordi "sorte huller" kan findes selv i studier af pigmenteret (akromatisk) melanom. Det er praktisk talt umuligt at sige specifikt, hvad der forårsagede degenerationen af et mere eller mindre pigmenteret område af huden. Vi kan kun tale om risikofaktorerne for udviklingen af denne patologi.
Sådanne faktorer, som i tilfældet med almindelig melanom, omfatter:
- Hudtype. Melanom diagnosticeres oftere hos personer med lys hud, blå øjne, lyst hår og meget ofte fregner.
- UV-stråling. Dette omfatter både overdreven soleksponering og regelmæssige besøg i solarier. Det viser sig, at elskere af en smuk og fyldig solbrun farve er mere modtagelige for hudkræft end dem, der er tilfredse med deres naturlige hudtone.
- Øget solaktivitet. At være udendørs på dette tidspunkt, og at solens stråler rammer udsatte områder af kroppen, er en formodet årsag til udviklingen af amelanotisk eller pigmenteret melanom.
- Solskoldning. Vi taler ikke om alvorlige forbrændinger med væskefyldte blærer, men om alvorlig hudirritation ledsaget af rødme, kløe, afskalning og i nogle tilfælde blærer, afskalning af de øverste hudlag. Næsten alle kender dette fænomen, især i begyndelsen af strandsæsonen, hvor mange, uden at have beregnet intensiteten af solstrålerne, løber til apoteket for at købe "Panthenol" eller til butikken for at købe creme fraiche. Men melanom kan være en konsekvens ikke kun af friske forbrændinger, men også af dem, man har fået i barndommen.
- Ar og trofiske sår på huden. Sådanne formationer er mere modtagelige for forekomsten af ondartede neoplasmer end normale hudceller.
- Medfødt følsomhed over for ultraviolette stråler. En sjælden arvelig lidelse kaldet xeroderma pigmentosum er karakteriseret ved forekomsten af store områder med intenst pigmenteret, dybbrunt væv på huden, hvilket anses for mere tilbøjeligt til degeneration end hud med normalt pigment.
- Intraepidermalt karcinom eller Bowens sygdom.
- Pagets kræft, som fremstår som en betændt, rød plet.
- Borderline-nævi (modermærker med mørke kanter, uregelmæssig form, slørede kanter, hævet over hudoverfladen osv.). Amelanotisk melanom kan udvikle sig i nærheden af sådanne modermærker.
- Forstyrrelser i det endokrine system. Høje niveauer af kønshormoner, og især østrogen, kan udløse patologiske forandringer i celler og deres ukontrollerede vækst.
- Stor bygning. Høje, overvægtige mennesker har et stort hudområde, og jo større hudområdet er, desto mere sandsynligt er det, at en del af det vil undergå degeneration. Det er ikke uden grund, at melanom diagnosticeres ekstremt sjældent hos børn.
- Ung og moden alder.
- Svag immunitet.
- Graviditet og amning. I denne periode bliver huden og hele kroppen mere følsom over for virkningerne af irritanter, herunder UV-stråling.
- Høj baggrundsstråling. Stråling er kendt for at være en af hovedårsagerne til forskellige mutationer, herunder intracellulære.
- Regelmæssig udsættelse af huden for elektromagnetiske felter eller kemikalier. Personer, der på grund af deres beskæftigelse konsekvent oplever sådanne negative effekter, har større risiko for at få melanom end andre.
- Arvelig prædisposition. Sandsynligheden for malignitet (malign transformation) af celler er højere hos personer, der har tilfælde af onkologi i familien (og ikke kun hudkræft).
Normalt er der flere faktorer involveret i udviklingen af akromatisk melanom. Således vil en person med lys hud og lys øjne, som undgår langvarig kontakt med sollys, måske aldrig vide, hvad melanom er, mens hans mørkhudede ven, som brænder for en smuk solbrun farve og et lille ar på huden, pludselig kan ende på kirurgens bord med melanom.
Hvad angår årsagerne til udvikling af melanom, kan vi ikke lade være med at dvæle ved et punkt som forebyggende fjernelse af modermærker, der har risiko for at degenerere til melanom. Mange læsere tror fejlagtigt, at risikoen for at udvikle melanom på samme sted øges efter ovenstående procedure. Dette er faktisk ikke sandt. Tværtimod øger fjernelse af risikofaktoren kun chancerne for et sundt liv.
Amelanotisk melanom efter fjernelse af modermærker kan forekomme nær operationsstedet eller langt fra det, eller slet ikke forekomme. Udviklingen af hudkræft vil i dette tilfælde ikke være relateret til operationen for at fjerne nevus.
Det er en anden sag, hvis en lille del af randnævus ikke blev fjernet under operationen. Det menes, at risikoen for celledegeneration på fjernelsesstedet bliver højere, men der har ikke været tilfælde af malignitet i forbindelse med fjernelse af modermærker.
Vi taler om at fjerne modermærker med ren histologi, dvs. uden kræftceller. Ellers kan der ikke gives hundrede procents garanti.
Patogenese
Ligesom i tilfældet med pigmenteret melanom er patogenesen af den akromatiske form for hudkræft ikke velforstået. I bund og grund er forhøjningen på huden en klynge af melanocytter, der ikke er i stand til at producere melanin i tilstrækkelige mængder. Det menes, at cellemutationer, der forekommer på genmolekylært niveau, er skyld i dette. Under påvirkning af nogle af de ovennævnte faktorer ændres DNA'ets struktur og dets enzymsystem, afvigelser fra normen observeres i kromosomerne, og antallet af gener og deres egenskaber ændres.
Forskere har i øvrigt længe bemærket, at cellemalignitet også kan fremmes af forkert ernæring og brug af visse lægemidler (hormonelle lægemidler, p-piller). Hvad angår mad, fremmes udviklingen af hudkræft af en kost med et overskud af animalske fedtstoffer og proteiner (primært kød). En identisk situation observeres ved mangel i kosten på planteprodukter, som er kilder til vitamin A og C.
Symptomer pigmentløst melanom
De første tegn på akromatisk melanom anses for at være: udseendet af en lille forhøjning (tuberkel) på huden og dens ret hurtige vækst. Udadtil ligner tuberkelen en lille vorte, så den kan ikke tiltrække opmærksomhed i lang tid. Desuden er dens farve ikke meget forskellig fra hudens farve.
Akromatiske melanomer kan være hudfarvede, let lyserøde eller hvidlige. Når neoplasmen begynder at vokse, vises ruhed og afskallede skæl af hudens epitellag på overfladen, og huden bliver ruere. I nogle tilfælde ligner det et ar, da det ikke har glatte kanter. Når den trykkes, forårsager forseglingen ikke ubehag eller smerte, så patienterne glemmer hurtigt den uforståelige opdagelse på kroppen.
I udseende og form kan et pigmentfrit melanom ligne en lille, næsten flad forhøjning, der minder om en farveløs modermærke, eller det kan have en kuppelformet struktur (nodulært eller nodulært pigmentfrit melanom). I det andet tilfælde sker cellevæksten vertikalt, dvs. melanomet vokser ikke i bredden, men i højden. Konventionelle flade melanomer er små i størrelse, mens nodulært melanom kan være mere voluminøst og stort.
Et karakteristisk træk ved ikke-pigmenteret melanom er den ujævne vækst af dets dele, hvilket medfører en mærkbar asymmetri af komprimeringen udefra. Kanterne af en flad neoplasma er normalt ujævne, og pigmenteringen er ujævn.
En undtagelse er den nodulære form af akromatisk melanom, som er en kuppelformet, lys, let ru eller vorteagtig neoplasme, der har en symmetrisk form og ensartet farve.
Efterhånden som melanomet vokser, begynder det at forårsage ubehag. Det kan begynde at gøre ondt og klø. Rødme og hævelse af vævet observeres på knudens sted og omkring det. Melanomets overflade begynder ofte at revne og bløde, og der dannes små sår på den. Dette indikerer sygdommens progression og dens overgang til senere stadier, som er meget vanskelige at behandle.
Hvis der oprindeligt var hår på knuden, og de derefter begyndte at falde ud, er dette også et alarmerende symptom, der indikerer en malignitet i processen. Meget ofte ses også en stigning i lymfeknuder nær neoplasmen.
Niveauer
Typen af melanom og patientens tilstand afhænger helt af udviklingsstadiet af den maligne proces. Det er almindeligt at skelne mellem 4 stadier af hudkræft:
- Den første eller indledende fase af melanom er karakteriseret ved udseendet på huden af en konveks, smertefri klump, der ikke er mere end 2 mm tyk, placeret i de øverste lag af epidermis.
- Den anden fase er, når neoplasmen fortykkes, trænger dybere ind i de øvre lag af dermis, men metastaser detekteres ikke.
- I tredje fase begynder huden på tuberkeloverfladen at skrælle, revne og bløde, og der ses en stigning i lymfeknuder, hvilket indikerer penetration af kræftceller i lymfesystemet.
- Det sidste fjerde stadie af melanom er spredning af metastaser til forskellige organer og systemer i kroppen. Hvordan ser ikke-pigmenteret melanom ud i det sidste stadie? Dette er en forsegling med en ujævn, vorteagtig overflade, der nogle gange når 3 centimeter eller mere, dækket af en skællende skorpe med præcise blødninger og sår. Omkring den er der et hyperæmisk område af sund hud. Forseglingen forårsager konstant ubehag: den gør ondt og klør. I farven kan den forblive lyserød eller, i tilfælde af en nodulær form, få en næsten sort nuance.
Oftest diagnosticeres ikke-pigmenteret melanom i stadie 3 eller endda 4 af sygdommen, fordi det før det muligvis ikke viser sig på nogen måde og har en lighed med en harmløs vorte. Overlevelse i stadie 4 af sygdommen er næsten nul. Men selv at slippe af med melanom på et tidligere stadie garanterer ikke, at sygdommen efter et stykke tid ikke vender tilbage, men et andet sted.
Forms
Som vi allerede har forstået, kan akromatisk melanom have forskellige former, og dets symptomer afhænger af sygdommens stadium. Lad os se på de 2 mest almindelige typer akromatisk melanom:
- Overfladisk spredende type. Den mest almindelige form for melanom, karakteristisk for både pigmenterede neoplasmer og dem, der er opstået på huden uden intens pigmentering. Den diagnosticeres i cirka 3 ud af 4 tilfælde af melanom.
Denne melanom ligner en plak med ujævn farve og struktur, ujævne kanter og relativt langsom vækst. Den kan være i hudens overfladiske lag i omkring 4-5 år og derefter gå dybere og metastasere til forskellige organer.
Hos mænd forekommer sådanne melanomer hovedsageligt på armene, hos kvinder – på benene.
- Nodulær type. Den er meget mindre almindelig, men betragtes som den mest aggressive på grund af dens tendens til at vokse hurtigt. Den optræder ofte på steder, hvor der ikke er modermærker. Den papuleformede neoplasme kan forblive lys, efterhånden som sygdommen skrider frem, men oftere bliver den mørk i farven. Den øges hurtigt i størrelse (om et par måneder), begynder at danne sår og bløde.
Den nodulære form for melanom kan også findes i ansigtet, på halsen, på ryggen og andre dele af kroppen. Denne form for sygdommen forekommer i øvrigt lidt oftere hos mænd end hos kvinder.
En undertype af nodulært melanom er dens desmoplastiske variant, som ligner en hård, uregelmæssigt formet knude, der stærkt minder om et ar eller en ardannelse. Det er meget vanskeligt at diagnosticere denne form for melanom, fordi selv en overfladisk biopsi kan hælde mod en keloid eller dermatofibrom, som ikke har noget til fælles med onkologi.
Komplikationer og konsekvenser
Amelanotisk melanom er en af de mest lumske onkologiske patologier. Forklædt som andre hudsygdomme parasiterer den i en intetanende persons krop, indtil den fuldstændigt invaliderer patientens krop, påvirker forskellige organer og systemer, reducerer immuniteten og giver personen en chance.
Fraværet af tydelige symptomer på sygdommen i de tidlige stadier fører til, at melanom udvikler sig roligt, vokser og spreder sine patologisk ændrede celler i hele kroppen, hvor de igen deler sig ukontrolleret og forstyrrer funktionen af forskellige organer. Metastaser af ikke-pigmenteret melanom kan, afhængigt af dets placering, findes i lymfesystemet, hjernen, livmoderhalsregionen, lungerne, knoglerne og andre menneskelige organer og systemer.
Kræftceller transporteres gennem kroppen via lymfesystemet. Forstørrede lymfeknuder på baggrund af usædvanlig kompaktering indikerer begyndelsen på metastaseprocessen. Hvis en tumor uden metastaser kan fjernes fuldstændigt, er behandling af kræft med metastaser meget vanskelig, fordi kræftceller kan opstå i forskellige organer når som helst.
Strålebehandling og kemoterapi er ikke særlig effektive i dette tilfælde. I de fleste tilfælde kan de bremse processen lidt, men der er ikke tale om en fuldstændig helbredelse. Patienten dør før eller siden.
Diagnosticering pigmentløst melanom
Det er ikke så let at diagnosticere hudkræft, og det er ligegyldigt, om melanom udvikler sig på baggrund af en pigmenteret nævus eller på overfladen af uændret væv. I det første tilfælde, i sygdommens indledende fase, ligner det en almindelig modermærke, i det andet - en vorte eller et lipom. Det er af denne grund, at folk, efter at have opdaget områder med ændret væv, ikke har travlt med at løbe til lægen og ikke forbinder deres udseende med kræft.
Uanset hvor meget de skriver på internettet om farerne ved melanom, er sygdommen meget sjælden i virkeligheden. Dette beroliger endnu mere folk, der tror, at hvis sandsynligheden for at blive syg er lav, så vil deres onde skæbne helt sikkert gå dem forbi.
Chancerne for at genkende melanom med det samme er ret små. For eksempel er det usandsynligt, at en terapeut, der ser en lille hudfarvet knude på en patients hud, som ikke generer personen på nogen måde, vil tilskrive dens udseende til kræftudbrud. Selv en hudlæge kan meget vel forveksle en farveløs knude med en vorte, hvis patienten ikke understreger, at knuden er begyndt at vokse.
Ved mistænkelige sæler på huden, der har tendens til at blive flere, er det mest logisk at straks kontakte en dermato-onkolog. De alarmerende symptomer (FIGARO-reglen) i dette tilfælde er:
- Form. En flad neoplasma stiger op over hudens overflade, dvs. ændrer form.
- Ændring i størrelse og andre parametre. Tumoren vokser og ændrer sit udseende.
- Kanter. Hvis forseglingen oprindeligt havde glatte konturer, bliver kanterne med tiden slørede, og kanterne får en uregelmæssig og uklar form.
- Asymmetri. Hvis du mentalt deler en bule på kroppen i to, vil den ene halvdel mærkbart afvige fra den anden i tykkelse og form.
- Størrelse. Tumoren vokser ikke kun, den bliver også ret stor.
- Farvning. Følgende bør være alarmerende: ujævn farve på neoplasmen, udseendet af indeslutninger af andre farver, dannelsen af en rød eller mørk kant.
Når du kontakter en læge med dit problem, skal du fortælle ham, hvornår den mærkelige knude opstod, hvordan den opførte sig, hvornår og hvor aktivt den begyndte at vokse, om der var tilfælde af kræft i familien osv. Lægen vil helt sikkert ordinere blod- og urinprøver, som vil give information om patientens kropstilstand og tilstedeværelsen af tumormarkører (proteinmolekyler, affaldsprodukter fra kræftceller) i blodet. Hvis der er sår på overfladen af neoplasmen, vil der blive taget en udstrygning fra den beskadigede overflade til cytologisk analyse.
I tilfælde af ikke-pigmenteret melanom er det meget vanskeligt at bestemme neoplasmens art med det blotte øje. Instrumentel diagnostik af sygdommen begynder med at undersøge kompakteringen ved hjælp af et dermatoskop med output af et forstørret billede af det mistænkte melanom på computerskærmen. Nogle gange anvendes et epiluminescerende mikroskop til disse formål, hvilket gør det muligt at se neoplasmens tilstand under epidermis.
Hvis der observeres forstørrede lymfeknuder, kan scintigrafi eller radioisotopundersøgelse, og i nogle tilfælde kirurgisk biopsi af lymfeknuden, hjælpe med at identificere dens forbindelse med penetration og deling af kræftceller.
En biopsi af tumorvævet kan give mere information, men det er ikke altid muligt. For eksempel kan en biopsi i tilfælde af en aggressiv nodulær form for hudkræft ikke udføres før operationen, da det kan forårsage hurtig vækst af en allerede hurtigt voksende tumor. Meget ofte udføres en biopsi og derefter en histologisk analyse af vævet taget fra det berørte område efter operationen for at fjerne tumoren. Materialet til undersøgelsen tages umiddelbart under operationen.
Hvis diagnosen bekræfter tilstedeværelsen af kræftceller i neoplasmen, bliver det nødvendigt at undersøge forskellige organer for metastaser. Til dette formål kan følgende ordineres:
- ultralydsundersøgelse,
- undersøgelsesradiografi,
- computer- eller magnetisk resonansbilleddannelse af hjernen osv.
Det er vigtigt at identificere alle de måder, hvorpå maligne celler spreder sig, og præcist bestemme sygdommens stadium. Dette bestemmer behandlingsplanen, som vælges ud fra disse parametre.
Yderligere specifikke metoder til diagnosticering af melanom omfatter:
- lymfografi og termografi (på et termogram fremstår melanom som en lys plet på grund af den øgede temperatur inde i vævet forårsaget af øgede metaboliske processer i sygdomsområdet)
- radioisotopdiagnostik ved hjælp af radioaktivt fosfor (fosfor akkumuleres kraftigere i området med aktiv celledeling),
- udføre en urinanalyse for Yaksha-reaktionen (i kræfttilfælde forårsager tilsætning af et oxidationsmiddel til urinen i form af en fem procent opløsning af jernchlorid udseendet af en grå sky, der sætter sig på bunden af reagensglasset).
Hvad skal man undersøge?
Hvordan man undersøger?
Differential diagnose
Differentialdiagnostik for ikke-pigmenteret melanom udføres med almindelige vorter og andre godartede hudneoplasmer. Men normalt placeres alle prikkerne ved hjælp af resultatet af histologisk undersøgelse udført før eller efter kirurgisk indgreb.
Hvem skal kontakte?
Behandling pigmentløst melanom
Uanset typen af melanom kræver behandlingen tilstrækkelig kompetence og forsigtighed fra lægernes side. Da ikke-pigmenteret melanom, især dets nodulære form, er tilbøjelig til hurtigere vækst og spredning af metastaser, er forsinkelse i dette tilfælde uacceptabel. Behandling af hudkræft bør kun udføres på en specialiseret medicinsk institution med deltagelse af medicinske specialister.
Hvis diagnostiske tests ikke afslører maligne celler i hudklumpen, og neoplasmen alligevel synes farlig for lægen med hensyn til mulig degeneration, kan fjernelse af det mislykkede melanom ordineres ved hjælp af en af følgende metoder:
- termo- og elektrokoagulation (kauterisering af neoplasmen med en stærkt opvarmet metalsløjfe eller elektrisk strøm)
- laser- og kemisk destruktion (fjernelse af huddefekter ved hjælp af laser eller aggressive kemikalier)
- kryodestruktion (frysning af melanomlignende formationer ved hjælp af flydende nitrogen)
- radiokirurgisk metode – ikke-invasiv fjernelse af neoplasmer ved hjælp af bølger på 10 hertz og højere.
De samme metoder kan bruges til at bekæmpe melanom i sygdommens tidlige stadier. Desværre diagnosticeres ikke-pigmenteret melanom ekstremt sjældent på dette stadie, så kirurgisk behandling betragtes som den mest populære metode til fjernelse af melanom.
Fjernelse af melanom med en skalpel eller en elektrisk kniv kan udføres i patologiens stadie 1 og 2. Under operationen skærer kirurgen huden i neoplasmaområdet og opfanger mindst 5 cm sundt væv. Hvis lymfekar passerer gennem melanomområdet, skal fordybningen i lymfestrømmens retning være mindst 7 cm. Hvis der opdages melanom i ansigtet, er snittet ikke så stort og opfanger kun ca. 3 cm hud, der ikke er påvirket af sygdommen.
Nyere WHO-studier har vist, at størrelsen af marginen fra kanten af melanomet ikke påvirker overlevelsesraten efter operationen, hvilket betyder, at den kan reduceres af kosmetiske årsager. Den anbefalede margin afhænger af tumorens tykkelse:
- mindre end 1 mm – det er nok at trække sig tilbage ½-1 cm,
- fra 1 til 2 mm – træk 2 cm tilbage,
- Stort melanom kræver indfangning af 2 eller flere centimeter sundt væv.
Selvom melanom i sygdommens indledende stadier kun er lokaliseret i hudens øverste lag, udføres fjernelsen i større dybde, helt ned til bindevævet (fascia) mellem subkutanvævet og musklerne. Om selve fasciaen skal fjernes, afgøres af lægen individuelt.
Som vi kan se, er der efter fjernelse af selv et lille melanom et ret stort, dybt sår tilbage, som kun kan lukkes ved hudtransplantation. Såret kan lukkes ved at flytte lokalt væv eller ved fri flaptransplantation. Hvis tumoren er placeret i området omkring tæerne eller fingrene, er amputation af fingrene indiceret. Eksartikulationsmetoden anvendes meget sjældnere og med mindre blodtab.
Tumoren skal fjernes meget forsigtigt og forsøges ikke at beskadige den. Dette krav skyldes, at hvis tumoren er beskadiget, kan kræftceller begynde at sprede sig hurtigt i hele kroppen (en slags selvbevaringsmetode). For at undgå skade på området, hvor kræftcellerne er ophobet, dækkes det med en serviet dyppet i jodopløsning, som fastgøres til huden med tråde.
Brugen af denne behandlingsmetode kræver indgivelse af anæstesi. Derfor er en undersøgelse af tolerancen over for anæstesi obligatorisk før operationen.
I tilfælde af ikke-pigmenteret melanom i stadium 3 kan lægerne ikke klare sig med blot at fjerne tumoren. Vi taler om regionale lymfeknuder, hvor kræftceller kan trænge ind og ophobe sig. Lymfeknuder fjernes, hvis de er palpable (forstørrede, men ikke smertefulde).
Tidligere var det almindelig praksis at fjerne lymfeknuder forebyggende, selvom de ikke var forstørrede. Årsagen var, at hos en fjerdedel af patienterne blev kræftceller fundet selv i ikke-palpable lymfekar. I denne situation var behandlingsresultatet dog ikke meget anderledes end behandlingsresultatet for dem, hvis lymfeknuder ikke blev fjernet.
I dag udføres fjernelse af lymfeknuder (lymfadenektomi) kun, når de forstørres på grund af tumorvækst, og sjældnere, når tumoren er dybt indlejret i dermis.
Den vanskeligste situation er med melanom i stadium 4. Og alligevel, på trods af at dette stadium af sygdommen betragtes som praktisk talt uhelbredelig, er der en vis chance for at øge levetiden for sådanne patienter noget og lindre deres lidelse. Dette er naturligvis en dyr behandling, fordi der ud over kirurgisk fjernelse af selve melanomet og dets metastaser udføres kemoterapi og strålebehandling samt specialiseret kræftbehandling med monoklonale antistoffer.
Kirurgisk behandling udføres i dette tilfælde med det formål at fjerne enkeltmetastaser, lindre sygdommens symptomer og reducere antallet af kræftceller for at optimere kemoterapi.
I tilfælde af et stort melanom med skarpt definerede kanter, hurtig tumorvækst, forekomst af sår og udslæt på overfladen omkring læsionen, samt når tumoren er placeret på steder, hvor fjernelse af neoplasmen er vanskelig, udføres kombinationsbehandling, som er en kombination af strålebehandling og kirurgisk behandling.
Den initiale strålingsdosis ved nærfokuseret røntgenbehandling er 5 grå. Proceduren udføres dagligt i 5 dage med gentagne behandlinger hver 2. dag. Den minimale samlede strålingsdosis er 60 grå, den maksimale er 120 grå. Når inflammationen aftager, kan kirurgisk behandling udføres.
Strålebehandling anvendes ikke isoleret mod melanom på grund af dens lave effektivitet. I princippet er melanom ikke særlig følsomt over for kemikaliers virkning, men når der opdages fjerne metastaser, anvendes det som en supplerende metode til kræftbehandling. Der kan dog kun forventes forbedring ved brug af denne metode hos 1 ud af 4-5 patienter.
Kemoterapi anvendes normalt til patienter med lokaliserede former for melanom (for eksempel amelanotisk melanom), tilbagevendende kræft i ekstremiteterne og metastaser til hjerne og knogler. I disse tilfælde er en vis forbedring også mulig efter strålebehandling.
Da enhver kræftsygdom primært er et resultat af reduceret immunitet, som ikke tillader kroppen at bekæmpe sygdommen, anvendes immunologisk terapi aktivt, udover kemoterapibehandling (et yderligere slag mod immunsystemet), ved hjælp af immunstimulerende midler og monoklonale antistoffer.
Vitaminer i tilfælde af kræft kan ordineres som et supplement til immunterapi. De spiller i sig selv ikke en særlig rolle i behandlingen af sygdommen.
Medicin til behandling af melanom
Lægemiddelbehandling af amelanotisk melanom betragtes som en yderligere og ikke særlig effektiv behandlingsmetode. I kombination med kirurgisk behandling tillader kemoterapi og immunterapi dog, om ikke at helbrede sygdommen, så i det mindste at reducere hyppigheden af tilbagefald og forlænge patienternes levetid i nogen grad.
Systemisk lægemiddelkemoterapi er intravenøs administration af specielle lægemidler som forberedelse til kirurgi for at fjerne en tumor, som udføres enten umiddelbart efter administration af kemoterapiopløsninger eller flere dage senere.
Imidazolcarboxamid anvendes ret bredt i behandlingen af melanom ved kemoterapi. Doseringen er beregnet til 200-250 mg pr. 1 kvm. Lægemidlet administreres intravenøst i 5 dage. Behandling med dette lægemiddel hjælper med at stabilisere tilstanden hos omkring 25% af patienter med hudkræft.
Lidt mindre effektive er antitumorlægemidler: "Arabinopyranosylmethyl nitrosourea", "Decarbazine", "Procarbazine", "Lomustine", "Temozolomide", "Vincristine", "Vinblastine", "Vindesine" osv.
Lad os se på brugen af kemoterapimedicin ved hjælp af eksemplet med lægemidlet "Decarbazine", som er et af de mest effektive lægemidler. Lægemidlet har antitumor-, cytostatiske, immunsuppressive og alkylerende (forstyrrelse af DNA-strukturen i en ondartet celle, hvilket forhindrer den i at dele sig) virkninger. Lægemidlet bruges til forskellige typer kræft, herunder melanom.
Lægemidlet er kontraindiceret i tilfælde af overfølsomhed over for det, alvorlig nedsat knoglemarvshæmatopoiese, alvorlige lever- og nyrepatologier med nedsat funktionalitet. Det ordineres med forsigtighed i tilfælde af nedsat antal leukocytter og blodplader i blodet (myelosuppression), ved akutte patologier af viral, bakteriel eller svampeagtig natur, i alderdommen og til behandling af børn.
Under graviditet kan lægemidlet skade fosteret, men efter lægens anvisning kan det anvendes selv til gravide kvinder på grund af den høje risiko for kvindens liv. Amning bør stoppes under kemoterapi.
Lægemidlet administreres både intravenøst og intraarterielt.
Den effektive dosis beregnes som 150-250 mg pr. kvadratmeter. Behandlingsforløbet er 5 eller 6 dage. Intervallet mellem kurene er præcis 3 uger.
Hvis lægemidlet anvendes som en del af en kombinationsbehandling (behandlingsforløbet omfatter 3 eller flere lægemidler), reduceres dosis til 100 mg pr. kvadratmeter, og behandlingsforløbet varierer fra 4 til 5 dage. Intervallet mellem behandlingerne forbliver uændret.
Blandt lægemidlets bivirkninger vil vi gerne fremhæve: appetitløshed, kvalme og opkastning, tarmproblemer, smerter på injektionsstedet, svaghed, muskelsmerter, hovedpine, hypertermi, menstruationsuregelmæssigheder (forsinket menstruation) og udvikling af azoospermi hos mænd.
Monoterapi med individuelle lægemidler giver ikke altid mulighed for at opnå de samme resultater som ved kombinationskemoterapibehandlinger. Her er flere enkelt- og flerkomponentbehandlinger, der anvendes i tilfælde af melanom:
Imidazolcarboxamid administreres dagligt i et 5-dages forløb i en dosis på 200-25 mg pr. kvadratmeter.
Lomustin til oral administration i en dosis på 100 mg pr. kvadratmeter.
På 1., 8. og 15. behandlingsdag tilsættes Vincristin ved injektion i en dosis på 1,2 mg pr. kvadratmeter.
Dactinomycin intravenøst tre gange om ugen med 500 mcg (i et 2-ugers forløb), startende fra den første behandlingsdag med Lomustine.
Vinblastin i en dosis på 6 mg pr. kvadratmeter.
På den første behandlingsdag tilsættes cisplatin ved injektion i en dosis på 120 mg pr. kvadratmeter.
Fra dag 1 til dag 5 kombineres Vinblastin med Bleomycetin (dosering 10 mg, i modsætning til andre administreres det intramuskulært).
I nogle tilfælde af inoperabel melanom eller hudkræft med flere metastaser forårsaget af BRAF V600-mutationer (50 % af melanomtilfældene) anvendes et nyt målrettet lægemiddel kaldet Zelboraf. Lægemidlet anvendes som en del af monoterapi.
Det vigtigste aktive stof i lægemidlet, vemurafenib, blokerer væksten og spredningen af celler i kroppen. Lægemidlet anvendes ikke i tilfælde af overfølsomhed over for dette og andre komponenter i lægemidlet. Under graviditet anvendes det med forsigtighed, da lægemidlets virkning på fosteret ikke er fuldt undersøgt.
"Zelboraf" fås i form af tabletter med en vægt på 240 mg. En enkelt dosis af lægemidlet til en voksen er 4 tabletter. Administrationshyppigheden er 2 gange dagligt med et interval på mindst 4 timer.
Medicinen tages uanset madindtag, men det anbefales ikke at tage tabletterne om morgenen på tom mave.
Under indtagelse af medicinen kan der observeres ledsmerter, svaghed, hudreaktioner i form af udslæt og kløe, øget hudfølsomhed over for lys, kvalme og hårtab.
Lad os nu se på, hvilke lægemidler læger anbefaler som en del af immunterapi. Ifølge forskning har interferonlægemidler (Interferon-alfa) og interleukiner (Interleukin-2, Roncoleukin) vist sig at være effektive.
"Roncoleukin" er et lægemiddel fra gruppen af immunstimulerende midler, der forstærker immunresponset på den negative påvirkning fra bakterier, vira, svampe og kræftceller. Det aktive stof er proteinkomponenten interleukin-2. Det bruges til forskellige immundefekttilstande. I kræftbehandling bruges det både før og efter kemoterapi for at reducere dets negative virkninger.
Lægemidlet kan administreres oralt eller ved injektion. I tilfælde af hudkræft anbefales det at injicere lægemidlet under huden så tæt på det berørte område som muligt. Injektioner gives 1 eller 2 gange dagligt. En enkelt dosis er 0,25-0,5 mg. Det tilrådes at injicere melanomet fra alle sider.
Lægemidlet er ikke ordineret til alvorlig eller ubehandlet hjertesvigt, alvorlige respirations- og nyresygdomme, trombohæmoragisk syndrom, i området med et usanitiseret purulent sår, i tilfælde af infektiøst toksisk shock, med metastaser til hjernen. Kontraindikationer for brugen af lægemidlet er også en allergi over for gær, graviditet, overfølsomhed over for lægemidlets komponenter.
Bivirkninger ved brug af immunstimulerende midler er meget sjældne. De manifesterer sig som symptomer, der ligner influenza, nogle gange med en stigning i temperaturen. Denne reaktion indikerer aktivering af immunsystemet og kræver ikke behandling. Hvis temperaturen er meget høj, kan du tage febernedsættende lægemidler.
Et interessant punkt inden for immunterapi er brugen af monoklonale antistoffer. Et tegn i denne henseende er brugen siden 2011 af et lægemiddel baseret på ipilimumab, som er et antistof produceret af den menneskelige krop. Lægemidlet hedder "Yervoy" og blev udviklet i USA.
Lægemidlet administreres intravenøst i løbet af 1,5 infusioner. Dosis til voksne bestemmes ud fra forholdet: 3 mg pr. kilogram af patientens vægt. Dråber administreres én gang hver 3. uge. Behandlingsforløbet er 4 dråber.
Under behandling med lægemidlet overvåges patientens tilstand og mulige immunmedierede reaktioner konstant.
Lægemidlet er ikke ordineret til personer med overfølsomhed over for dets komponenter, under graviditet og amning (på grund af manglende data om dets sikkerhed for fosteret). Af samme grund anvendes det ikke i pædiatri.
Der bør udvises forsigtighed ved ordination af lægemidlet til patienter med alvorlige autoimmune patologier i det akutte stadium og leversvigt.
De mest almindelige bivirkninger af lægemidlet er: kløe og udslæt på huden, diarré, øget træthed, kvalme og opkastning, mavesmerter og appetitløshed.
Alle lægemidler til behandling af hudkræft betragtes som potente og kan påvirke patienternes tilstand negativt, så de bør tages strengt under lægens opsyn, og i tilfælde af alvorlige bivirkninger kræver de seponering.
Folkemedicin
Selvom traditionel medicin i dag har mange metoder og midler til behandling af hudkræft, tager ikke-pigmenteret melanom stadig livet af mange stadig ret unge mennesker. I den henseende er det forståeligt, at syge mennesker og deres pårørende ønsker at søge andre metoder til behandling af sygdommen, så at sige ved siden af, fra folkehelbredere og healere.
Vi vil ikke dvæle ved vigtigheden af psykologisk holdning i behandlingen af kræftpatologier og metoder til forsuring eller alkalisering af kroppen, som angiveligt er effektive til behandling af mange onkologiske patologier. Lad os tale om folkebehandling med planter og urter, som bruges ud over de vigtigste metoder i klassisk kræftbehandling.
Lad os ikke gå langt, men bare kigge under vores fødder. Plantain, kendt af mange som et effektivt sårhelende middel, vil også være nyttigt til behandling af melanom. Friske blade fra planten skal knuses, indtil saften kommer frem, og grøden skal påføres som en kompres på melanomområdet.
Forresten kan du finde en medicin med en lignende effekt uden engang at forlade dit hjem. Gylden overskæg, en indfødt beboer i mange lejligheder og kontorer, kan også anvendes som en applikation på det berørte område, efter at have malet plantens stængler og blade i en morter.
Birkebark anses også for at være nyttig i behandlingen af hudkræft; dens bark indeholder et stærkt antitumorstof, betulinol.
Hemlock-urt er også kendt for sin antitumor-effekt. Hemlock-tinktur bør tages indvortes og med stor forsigtighed (planten er giftig). Tinkturen fremstilles ved at tage 1 del af plantens toppe og 2 dele alkohol. Efter 3 uger er medicinen klar.
Før indtagelse blandes den nødvendige dosis af medicinen med vand. Behandlingen begynder med 1 dråbe, og efter 40 dage øges dosis til 40 dråber. Derefter tages tinkturen på samme måde i yderligere 40 dage, men nu reduceres dosis med 1 dråbe hver dag.
En anden giftig plante, elsket af homøopater og brugt i behandlingen af onkologiske sygdomme, kaldes wrestler (også kendt som akonit eller ulverod). Til ikke-pigmenteret og pigmenteret melanom anvendes den i form af en tinktur. Til medicinen tages 20 gram planterødder og 0,5 liter vodka. Tinkturen skal tages i henhold til den ovenfor beskrevne ordning.
Celandine har også en mærkbar bakteriedræbende og antitumor-effekt. Til behandling skal du bruge frisk juice fra planten, hvortil du tilsætter 4 dele vaseline. Denne salve skal påføres tumoren dagligt.
Den velkendte plante ginseng, som ikke tilfældigvis kaldes livets rod, vil bidrage til at øge immuniteten betydeligt mod kræft og give kroppen styrken til at bekæmpe sygdommen på egen hånd. Apotekstinktur af ginsengrod tages 25 dråber dagligt i 8 dage eller mere.
Og selvfølgelig kan fordelene ved at drikke frisk rødbedesaft ikke undervurderes. For at opnå en udtalt antitumoreffekt skal du dog drikke 600 gram juice dagligt, som først skal stå i en time.
Hvad angår effektiviteten af behandling med urter og planter, kan følgende siges. Ja, der er kendte tilfælde af kræftpatienter, der er blevet helbredt udelukkende ved hjælp af folkeopskrifter og en positiv holdning til helbredelse. Forskerne har dog ikke fundet en klar forklaring på dette fænomen. Om man skal håbe på et mirakel eller forsøge at løse problemet på en omfattende måde, er op til patienterne selv.
Homøopati i behandlingen af melanom
Når det kommer til liv og død, er enhver medicin god, især hvis den er naturlig. Dette er meningen hos homøopatiske læger, der også forsøger at lindre skæbnen for mennesker med ikke-pigmenteret eller pigmenteret melanom og andre typer hudkræft ved hjælp af de midler, der er til rådighed for dem.
Lad os se på nogle af de lægemidler, der anvendes i homøopati i forbindelse med de ovennævnte diagnoser.
Thuja-tinktur, som kan købes i homøopatiske apoteker, betragtes som et lægemiddel mod kræft både til udvortes og indvortes brug. To gange dagligt påføres den på tumoren, og to gange dagligt, 20 minutter før måltider, tages tinkturen indvortes i en mængde på 10 dråber.
Desværre er denne medicin ikke egnet til gravide kvinder og patienter med epilepsi. Den er heller ikke egnet til nyresygdomme.
Radiumbromatum er et homøopatisk præparat baseret på sporstoffet radium, der anvendes til behandling af hudkræft i 6 og 12 fortyndinger strengt efter lægens anvisning og helst før forekomsten af sår på tumoren.
Kaliumarsenid, som fås i form af homøopatiske tabletter, såvel som arsenbromid (Arsenicum bromatum) og silica (homøopatisk præparat Silicea terra), kan også bruges til behandling af hudkræft.
Hvis der opstår sår på neoplasmen, anbefales det at tage medicin baseret på planten Marsdenia condurango.
Ved inoperabel melanom ordinerer homøopater calendula-præparater som adjuvans.
Følgende homøopatiske midler bruges som kræftbehandling mod melanom: Fluoricum acidum (flussyre), Chromicum acidum (kromsyre), Eosinum (eosin).
Flere oplysninger om behandlingen
Forebyggelse
Amelanotisk melanom er en af de mest lumske typer hudkræft, som er langt vanskeligere at diagnosticere og behandle end at forebygge sygdommen. I princippet er foranstaltningerne til forebyggelse af akromatisk melanom de samme som i tilfælde af en tumor, der er opstået på stedet for en modermærke.
Det vigtigste forebyggende krav, der hjælper med at undgå udvikling af hudkræft, anses for at være beskyttelse mod solens skadelige virkninger. Desuden bør denne beskyttelse være omfattende.
På varme, solrige sommerdage anbefales det at bruge solcreme (især mellem kl. 10 og 16), dække udsatte dele af kroppen med tøj og bruge særlige solbriller og bredskyggede hatte til ansigt og øjne.
I løbet af dagen, hvis der ikke er skyer, anbefales det ikke at opholde sig i åben sol. Det er bedre at vente ud i perioden med særlig høj solaktivitet indendørs eller i skyggen, helst væk fra vand, der reflekterer solens stråler godt.
Det er vigtigt at huske, at det er sikrere at sole sig i skyggen end i solen eller i et solarium. Eksponering for ultraviolet stråling er en klar risiko for at udvikle hudkræft. Det er nødvendigt at undgå at udsætte huden for ultraviolet stråling på nogen måde, og om nødvendigt bruge beskyttelsesskærme.
Det er kendt, at D-vitamin, som er så nødvendigt for vores krop, kan fås naturligt ved udsættelse for sollys. Læger anser dog denne vitaminkilde for at være usikker og foretrækker fødevarer, der indeholder dette vitamin, og multivitaminkomplekser.
Du bør regelmæssigt undersøge din hud for nye udvækster. Hvis der er modermærker på huden, bør de gives særlig opmærksomhed, da de er mere tilbøjelige til patologiske forandringer. En årlig dermatoskopi vil også være nyttig, især for personer med et stort antal modermærker.
Hvis du bemærker mærkelige knopper eller pletter, anbefales det at konsultere en hudlæge. Jo tidligere melanom opdages, desto større er chancerne for helbredelse. Prognosen for denne patologi afhænger helt af det stadie, hvor melanomet blev opdaget.
Vejrudsigt
Den mest gunstige prognose observeres i sygdommens indledende fase. Jo større neoplasmens tykkelse og dens uddybning i dermis, desto dårligere er prognosen. En neoplasme med en tykkelse på mindre end 0,75 mm fjernes i de fleste tilfælde uden konsekvenser. 5-års overlevelsesraten nærmer sig i dette tilfælde 100%. Hvis tumoren er mere end 0,75 mm, men mindre end 1,6 mm, falder overlevelsesraten til 85%. Ved større melanomer er overlevelsesraten under 50%.
Tumorer på ekstremiteterne er lettere at behandle end dem, der er lokaliseret på kroppen, især i nakken og baghovedet samt øvre ryg. Melanomformen spiller også en vigtig prognostisk rolle. Nodulært amelanom, der er karakteriseret ved hurtig vækst og aktiv spredning af metastaser til lymfesystemet og forskellige organer, har den værste prognose. Og hvis vi taler om flere metastaser, er prognosen ekstremt ugunstig.


 [
[