Medicinsk ekspert af artiklen
Nye publikationer
Dissekerende osteochondritis
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
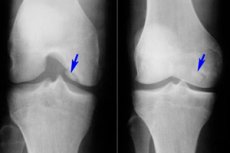
Blandt de mange forskellige sygdomme i bevægeapparatet er osteochondritis dissecans relativt sjælden - en sygdom, der er en begrænset form for aseptisk nekrose af den subkondrale knogleplade. Patologien er karakteriseret ved adskillelse af et lille bruskelement fra knoglen og dets forskydning ind i ledhulen.
Osteochondritis dissecans blev først beskrevet i det 19. århundrede af Dr. Paget, en britisk kirurg og patolog. På det tidspunkt blev sygdommen kaldt "latent nekrose". Patologien fik sit nuværende navn osteochondritis dissecans lidt senere, i slutningen af det samme 19. århundrede: dette udtryk blev introduceret af den tyske kirurg Franz Koenig.
Sygdommen rammer oftest knæleddet, men kan også udvikle sig i andre led, uanset deres størrelse. [ 1 ]
Epidemiologi
Osteochondritis dissecans forekommer kun i 1% af tilfældene af ledsygdomme. Patologien diagnosticeres oftest hos unge mænd (primært atleter), men kan også forekomme hos børn. Forholdet mellem berørte mænd og kvinder er 2:1. Hos cirka hver fjerde patient er sygdommen bilateral.
Osteochondritis dissecans påvirker lårbenets indre kondyl i 85% af tilfældene, hvilket resulterer i Koenigs sygdom. I 10% af tilfældene påvirkes den ydre kondyl, og i 5% patella (Leuvens sygdom udvikler sig). [ 2 ]
Den samlede forekomst af patologien er 15-30 tilfælde pr. hundrede tusinde indbyggere. [ 3 ] Den gennemsnitlige aldersgruppe for de berørte er 10-20 år. [ 4 ]
I barndommen forløber patologien mere gunstigt: helbredelse sker som følge af lægemiddelbehandling. Voksne patienter kræver ofte kirurgisk indgreb.
Årsager Dissekerende osteochondritis
Den mest almindelige årsag til osteochondritis dissecans er traumer, skader eller overdreven kompression. Disse virkninger forringes af blodtilførslen til vævene i leddet (iskæmi). Sådanne processer forårsager igen gradvis nekrose af knoglefragmentet, som til sidst adskiller sig.
De nøjagtige årsager til sygdommen er ukendte. Eksperter mener, at patologien er et resultat af flere faktorer på én gang. Den mest sandsynlige årsag er derfor traumer, direkte eller indirekte skade på leddet. Yderligere faktorer kan omfatte:
- arvelig prædisposition;
- genetiske sygdomme;
- individuelle anatomiske træk;
- metaboliske forstyrrelser;
- unormal modning af skeletsystemet.
Eksisterende osteochondritis dissecans kan forværres af yderligere ledbelastning. Især personer, der aktivt dyrker sportsgrene som basketball eller fodbold, tennis, vægtløftning, skiskydning, kuglestød, gymnastik eller brydning, lider mest af patologien. Risikogruppen omfatter også personer, hvis professionelle aktiviteter er forbundet med konstant udførelse af den samme type gentagne bevægelser, der har en overdreven effekt på ledfunktionen. [ 5 ]
Risikofaktorer
Oprindelsen af osteochondritis dissecans er i øjeblikket ikke velforstået. Blandt de faktorer, der bidrager til sygdommens fremkomst og udvikling, kan følgende skelnes:
- lokale nekrotiske processer i den subkondrale knogleplade;
- tilbagevendende ledskader, herunder eksogene (kontusive skader) og endogene (impeachmentsyndrom, som udvikler sig ved indadrotation af leddet, samt sædvanlige dislokationer, kronisk ledstabilitet, gamle skader);
- nedsat enkondral ossifikation;
- endokrine sygdomme;
- genetisk prædisposition (anatomiske defekter i ledstrukturen, medfødte anomalier i det subkondrale lag osv.);
- utilstrækkelig blodcirkulation, nedsat trofisme af knogle- og bruskvæv, iskæmiske lidelser;
- overdreven regelmæssig belastning af leddet.
Mange forfattere foreslår familiær arv og beskriver det endda som en mild form for skeletdysplasi med tilhørende lav statur.[ 6 ],[ 7 ] Petrie [8 ] udfordrede dog beviserne for familiær arv og rapporterede en radiografisk undersøgelse af førstegradsslægtninge og fandt kun 1,2% med akut osteochondritis dissecans.
Patogenese
Den patogenetiske mekanisme for udviklingen af osteochondritis dissecans er ikke blevet tilstrækkeligt undersøgt hidtil. Der er flere teorier, der af specialister betragtes som de vigtigste. Ingen af dem er dog officielt bekræftet endnu. Lad os dog betragte dem separat:
- Inflammatorisk proces.
Nogle forskere har beskrevet inflammatoriske forandringer i det histologiske materiale hos patienter med osteochondritis dissecans. Detaljeret mikroskopisk analyse afslørede nekrotiske, uspecifikke, aseptiske tegn på inflammation, men i nogle biomaterialer var sådanne forandringer stadig fraværende. [ 9 ]
- Akut traumatisk skade.
Tilfælde af udvikling af osteochondritis dissecans er blevet beskrevet som en konsekvens af kronisk eller akut traume, der forårsagede iskæmiske processer med dannelse af frie knoglebruskelementer.
- Gentagne skader.
Gentagen mikroskade kan blive en provokerende faktor for sygdommen, hvilket er særligt typisk for børn. [ 10 ], [ 11 ]
- Genetisk prædisposition.
Der er tegn på en arvelig prædisposition for udvikling af ledpatologier. Især havde nogle patienter anatomiske træk, der bidrog til fremkomsten af dette problem. [ 12 ]
- Iskæmiske processer.
Teorien om involvering af iskæmi eller forværring af vaskulær trofisme i det berørte område har eksisteret i lang tid. Mange tilfælde indikerede en mangel på det vaskulære netværk, svag arteriel forgrening i det patologiske område. [ 13 ], [ 14 ]
I øjeblikket betragtes osteochondritis dissecans som en erhvervet læsion af den subkondrale knogle, karakteriseret ved varierende grader af resorption og sekvestrering af knoglevæv med mulig involvering af ledbrusk gennem løsning, ikke forbundet med en akut osteokondral fraktur af normal brusk. [ 15 ]
Symptomer Dissekerende osteochondritis
Kliniske symptomer på osteochondritis dissecans er uspecifikke og kan variere fra patient til patient. Børn og unge klager ofte over diffuse smerter i det berørte led: ukonstante, undertiden intermitterende, akutte, ledsaget af blokering af bevægelse i leddet og hævelse.
Ved ustabilitet af det adskilte element observeres ustabilitet, blokering og knasen. Under undersøgelsen er belastningsbegrænsningen på det berørte led mærkbar. Palpation ledsages af smerter. En langvarig sygdom kan manifestere sig i atrofiske forandringer i de ledende muskler.
De første tegn på osteochondritis dissecans hos voksne og børn er praktisk talt de samme: normalt er det en let smerte eller ubehag, som øges med motorisk aktivitet og ledbelastning. Efterhånden som patologien skrider frem, øges smertesyndromet, leddet hæver, og palpationssmerter opstår.
Efter afløsning af det nekrotiske fragment opstår der klager over regelmæssig knasen og forekomsten af motorisk "blokering", hvilket forklares ved forekomsten af en forhindring under bevægelsen af ledfladerne. Blokeringer kan forekomme - den såkaldte led-"blokering", som manifesterer sig som akut smerte og manglende evne til at udføre den tilsigtede bevægelse.
Patologien kan vokse og forværres over flere år – 2, 3 og nogle gange ti eller mere. De vigtigste symptomer kan være:
- smerte (ømmende eller skarp); 80 % af patienterne oplever typisk milde smerter i gennemsnit 14 måneder og mild eller mild claudicatio efter fysisk aktivitet [ 16 ]
- ødem;
- motorisk knasende;
- begrænsning af motorisk evne;
- fælles låsning;
- stigende halthed (med skade på leddene i underekstremiteterne);
- muskulære atrofiske processer.
Osteochondritis dissecans hos børn
Årsagerne til osteochondritis dissecans i barndommen er også uklare. Prognosen hos små børn er dog mere optimistisk end hos voksne.
Sygdommen registreres oftest hos drenge i alderen 10-15 år, men sygdommen kan også ramme børn i alderen 5-9 år. I de fleste tilfælde aftager lidelsen med alderen.
De vigtigste symptomer på et problem hos et barn:
- årsagsløs smerte (normalt i knæet), som intensiveres med fysisk aktivitet;
- hævelse og blokering af leddet.
Disse symptomer kræver akut diagnostik – især røntgen, MR, CT.
Et gunstigt forløb af osteochondritis dissecans er ikke en grund til ikke at udføre behandling. Til at begynde med råder lægen patienten til fuldstændigt at udelukke fysisk aktivitet på det berørte lem. Hvis sygdommen påvirker underekstremiteterne, får barnet ordineret krykker, som barnet kan gå med i flere måneder (normalt op til seks måneder). Derudover er fysioterapi og træningsterapi inkluderet.
Hvis der ikke er nogen forbedring inden for den angivne tid, er det kun i dette tilfælde, at kirurgisk indgreb er ordineret:
- artroskopisk mosaikkondroplastik;
- revaskulariserende osteoperforering.
Niveauer
Baseret på de oplysninger, der er opnået under røntgenundersøgelser, bestemmes følgende stadier af den patologiske proces i osteochondritis dissecans:
- Dannelse af et nekrotisk fokus.
- Irreversibel fase af begrænsning af det nekrotiske område, dissektion.
- Ufuldstændig separation af det nekrotisk begrænsede element.
- Fuldstændig adskillelse af knogle-bruskelementet.
Ud over ovenstående klassificering skelnes der mellem stadier afhængigt af det endoskopiske billede af osteochondritis dissecans:
- Intakt hyalinbrusk; blødhed og hævelse detekteres ved palpation.
- Brusken adskilles og rives langs periferien af det nekrotiske fokus.
- Det nekrotisk ændrede element er delvist adskilt.
- Et nichelignende krater dannes i det berørte område, og frie intraartikulære elementer er til stede.
Koenigs sygdom er opdelt i følgende stadier:
- Brusken blødgøres uden at beskadige dens integritet.
- En del af brusken er adskilt, stabiliteten bemærkes.
- Brusken bliver nekrotisk, og kontinuiteten forstyrres.
- Et frit element dannes, lokaliseret i den dannede defekt eller bag den.
Forms
Patologien for osteochondritis dissecans er opdelt i voksen og juvenil (udvikler sig hos børn og unge).
Klassificering afhængigt af lokaliseringen af den patologiske proces:
- Osteochondritis dissecans i knæleddet er en begrænset subkondral aseptisk nekrose af den artikulære knogleoverflade. Sygdommens forekomst er 18-30 tilfælde pr. hundrede tusinde patienter. Det overvejende belastede bruskområde er påvirket, hvilket er det laterale segment af femurs mediale kondyl, nær det interkondylære hak (indre eller ydre kondyl, patella). Osteochondritis dissecans i patella har den mest ugunstige prognose, da den er vanskelig at behandle. Osteochondritis dissecans i femurs mediale kondyl kaldes også Königs sygdom. [ 17 ], [ 18 ]
- Osteochondritis dissecans i talus forekommer hos børn i alderen 9-16 år og er en osteokondropati i talus med aseptisk nekrose og skade på ledbrusken. Andre navne for patologien er Diaz' sygdom eller osteochondritis dissecans i ankelleddet. Sygdommens ætiologi er ukendt. I mangel af behandling dannes der grove defekter i ledbrusken. [ 19 ]
- Osteochondritis dissecans i skulderleddet er en læsion i hovedet af humeruskondylen i de centrale eller anterolaterale sektioner. Sygdommen er sjælden og forekommer hovedsageligt hos unge; den kaldes også Panners sygdom. Endnu sjældnere er tilfælde af skade på hovedet af radius, olecranonprocessen og fossa. [ 20 ]
- Osteochondritis dissecans i hofteleddet påvirker lårbenshovedet. Sygdommen kan have minimale kliniske og radiologiske manifestationer i lang tid, men med tiden bliver ændringer i ledfladernes konfiguration udtalte, og bevægelser i leddet bliver smertefulde eller blokerede. Oftest begynder patologien at udvikle sig i barndommen.
Komplikationer og konsekvenser
Den mest ugunstige komplikation ved osteochondritis dissecans anses for at være udviklingen af deformerende artrose med motorisk blokering af leddet og forstyrrelse af den berørte lems akse.
Den ændrede mekaniske og biologiske komponent forårsaget af aseptisk nekrose af knoglepladen og fremkomsten af frie intraartikulære elementer fører til dannelsen af deformerende artrose med skade på hyalinbrusken. Denne komplikation er typisk for osteochondritis dissecans i knæleddet, lårbenet og skinnebenet. De første tegn på forværring af den patologiske proces: øget smerte, halthed (især ved gang ned ad trapper). Ledblokeringer og en fornemmelse af et fremmedlegeme inde i leddet opstår.
Patologiens progression fører til følgende konsekvenser:
- udvikling af kontraktur og forekomst af krepitation;
- krumning af ledkonturerne forårsaget af forstyrrelser i knoglevæv og tab af brusk, samt muskelatrofi;
- indsnævring af ledrummet;
- udseendet af knoglevækst langs kanterne af mellemrummet.
I de senere stadier af sygdommen mister patienten evnen til fuldt ud at rette lemmet ud i det berørte led, og som følge heraf deformeres lemmet (især det nedre). Røntgenologisk observeres deformation og sklerose af ledfladerne, subkondral nekrose, betydelig indsnævring af ledrummet, omfattende knoglevækst og frie intraartikulære fragmenter.
Diagnosticering Dissekerende osteochondritis
Diagnostiske foranstaltninger begynder med at stille spørgsmål og undersøge patienten. Osteochondritis dissecans er karakteriseret ved klager over smerter, blokering i leddet, knasende og klikkende fornemmelser, begrænset bevægelsesområde. Patienten kan have indikationer på tidligere metabolisk-dystrofiske patologier, skader, intraartikulær administration af medicin.
Under undersøgelsen bemærker lægen:
- ledblokering eller alvorlig begrænsning af bevægelse;
- kliklyd, krepitation.
Ledsmerter og deformiteter opdages ved palpation.
Laboratorietests ordineres som en del af en generel og differentieret undersøgelse af kroppen:
- generel klinisk blodprøve med bestemmelse af leukocytformel;
- bestemmelse af ESR;
- fibrinogen;
- antistreptolysin O;
- serum urinsyreniveau;
- C-reaktivt protein (kvantitativ metode);
- reumatoid faktor;
- antinukleær faktor på HEp-2-celler;
- niveauet af antistoffer mod ekstraherbart nukleart antigen.
Laboratoriediagnostik er nødvendig for at udelukke gigt, systemiske autoimmune sygdomme, leddegigt, Sjögrens syndrom osv.
Instrumentel diagnostik repræsenteres først og fremmest ved magnetisk resonansbilleddannelse. Det er eksperimentelt bevist, at MR er den mest foretrukne metode til diagnosticering af osteochondritis dissecans, da den giver mulighed for at vurdere læsionens størrelse og tilstanden af brusk og subkondralplade, bestemme omfanget af knoglemarvsødem (øger signalintensiteten), detektere et frit element i leddet og spore dynamikken i den patologiske proces. Derudover hjælper MR med at undersøge tilstanden af andre ledstrukturer: menisker, ledbånd, synovialfolder osv. [ 21 ]
Ultralyddiagnostik og andre undersøgelsesmetoder giver ikke fuldstændig information om sygdommen. Konventionel radiografi og computertomografi er uinformative i de indledende stadier af osteochondritis dissecans (2-4 uger). Disse metoder kan kun bruges til at afklare visse punkter efter MR-scanning.
Differential diagnose
Patologi |
Vigtigste forskelle fra osteochondritis dissecans |
Deformerende slidgigt |
Osteofytter og ossificerede områder af ledbånd optræder ofte som intraartikulære frie elementer. De er dog normalt uregelmæssige i form og har skarpe kanter. Der er heller ingen kondyldefekt. |
Kondromatose |
Der er intet karakteristisk krater i epifysen af skinnebenet eller lårbenet. De kondrome legemer er bønneformede, deres antal når eller overstiger endda 10. |
Lipoartritis (Hoffas sygdom) |
Der er en strukturel ændring i den infrapatellære eller suprapatellære lipidkrop, som er komprimeret og kan fremkalde tegn på strangulering. Røntgen- og magnetisk resonansmetoder muliggør differentialdiagnostik. |
Brud i leddet |
Det intraartikulære adskilte element af traumatisk oprindelse har en uregelmæssig form, ujævne konturer. Der er intet karakteristisk krater. |
Fejlfortolkning uden ledpatologi |
I nogle tilfælde forveksler uerfarne specialister sesamoidbenet i gastrocnemius-senen med et intraartikulært adskilt fragment. Det karakteristiske krater i lårbenets laterale kondyl forveksles undertiden med et subkondralt lumen, en af varianterne af leddets normale anatomiske struktur. |
Behandling Dissekerende osteochondritis
Behandlingen sigter mod at forbedre trofismen af knogle-bruskelementerne og fiksere de adskilte dele. Artroskopi bruges til at visualisere skadens placering og omfang og bestemme graden af løsning. Hvis effektiviteten af konservativ behandling i første omgang sættes spørgsmålstegn ved, ordineres kirurgisk indgreb.
Osteochondritis dissecans, som ledsages af karakteristiske symptomer, men ikke har en tydelig ruptur af knoglebruskelementet, behandles ved hjælp af den osteochondroperforative metode med Kirschner-tråde.
Konservativ behandling er kun anvendelig i de indledende stadier af osteochondritis dissecans. Fysioterapeutisk behandling udføres mod aflastning af det berørte led i op til halvandet år. I denne periode er patienten fuldstændig forbudt at dyrke sport. Patienten bruger krykker til at gå, hvilket eliminerer belastningen på det berørte lem. Når smerten aftager, ordineres terapeutisk træning, som involverer ikke-styrkende øvelser, for at forhindre muskelatrofi. [ 22 ]
Lægemidler
Hvis der opdages en intraartikulær inflammatorisk proces, ordineres antibiotikabehandling. De mest sandsynlige er Cefazolien eller Gentamicin. Vancomycin er egnet, når der påvises Methicillin-resistent Staphylococcus aureus.
Ikke-steroide antiinflammatoriske lægemidler anvendes til smertelindring. Hvis patienten har kontraindikationer for at tage sådanne lægemidler (sår, maveblødning), er paracetamol det foretrukne lægemiddel. I tilfælde af stærke smerter kan opioidanalgetika være indiceret.
Antibiotika |
|
Cefazolin |
Den gennemsnitlige daglige dosis er 1-4 g, i form af intravenøse eller intramuskulære injektioner. Lægemidlet anvendes ikke i tilfælde af overfølsomhed over for cephalosporin og beta-lactam-antibiotika. |
Gentamicin |
Den daglige standarddosis af lægemidlet er 3 mg/kg kropsvægt intramuskulært eller intravenøst i 2-3 injektioner. Behandlingsvarigheden er 7 dage. Lægemidlet har ototoksicitet. |
Vancomycin |
Ordineres individuelt under hensyntagen til terapeutiske indikationer. Administreres intravenøst via drop. Hurtig administration kan fremkalde en række bivirkninger, herunder anafylaktisk shock, åndenød og hjertesvigt. |
Opioide smertestillende midler |
|
Tramadol |
En enkelt dosis af lægemidlet (intravenøst eller oralt) er 50-100 mg. Den maksimalt mulige daglige dosis af lægemidlet er 400 mg. Behandlingsperioden er 1-3 dage. |
Trimeperidin |
Det administreres intramuskulært, intravenøst i form af en 1% opløsning, i en mængde på 1 ml pr. dag. Brugsvarigheden er 1-3 dage. |
Ikke-steroide antiinflammatoriske lægemidler |
|
Ketoprofen |
Indtages oralt med 200-300 mg dagligt i 2-3 doser eller administreres intramuskulært med 100 mg 1-2 gange dagligt. Mulige bivirkninger: dyspepsi, gastritis, hududslæt. |
Ketorolac |
En enkelt dosis af lægemidlet er 10 mg. Den maksimale daglige dosis er 40 mg. Kurens varighed må ikke overstige 5 dage. Intramuskulær eller intravenøs administration i minimalt effektive doser er også mulig. Mulige bivirkninger: mavesmerter, diarré, stomatitis, kolestase, hovedpine. |
Paracetamol |
Ordineret med 0,5-1 g op til 4 gange dagligt i 3-5 dage. Lægemidlet tolereres godt og forårsager sjældent bivirkninger. Undtagelse: allergi over for paracetamol. |
Fysioterapibehandling
Fysioterapi anvendes oftest i rehabiliteringsfasen efter operation for osteochondritis dissecans. Følgende procedurer foretrækkes:
- lokal kryoterapi (et behandlingsforløb omfatter op til 10 procedurer);
- UFO-terapi (kursvarighed – 10 dage, én procedure dagligt);
- magnetisk terapi (et behandlingsforløb omfatter fra fem til ti sessioner);
- UHF-terapi (7-10 sessioner);
- laserterapi (dagligt i 1 uge).
For at forbedre blodcirkulationen i det berørte led og for at forhindre muskelatrofi ordineres specielle træningsterapiøvelser:
- Muskelspænding med en gradvis stigning i intensitet, der varer 6 sekunder, med et antal gentagelser på cirka 10 pr. tilgang.
- Gentagen fleksion og ekstension af fingrene på lemmet, øvelser til træning af perifer cirkulation (sænkning og hævning af lemmerne).
- Øvelser til forebyggelse af ledstivhed (op til 14 bevægelser pr. tilgang).
Det er muligt at bruge mudderterapi og vandterapi efter den behandlende læges skøn.
Urtebehandling
Osteochondritis dissecans hos voksne er en dynamisk ugunstig patologi, som i mangel af kompetent behandling kan føre til invaliditet. Derfor er det bedre, jo hurtigere der træffes foranstaltninger til at bekæmpe sygdommen.
Behandling af osteochondritis dissecans bør være omfattende. Hvis den behandlende læge ikke har indvendinger, kan nogle folkemetoder anvendes, især urtemedicin.
- Riv peberroden, varm den let op, indtil den er varm, læg den på et klæde og påfør den som en kompres på det berørte område. Gentag proceduren hver anden dag.
- Tilbered en urteblanding af 1 tsk birkeblade, samme mængde brændenælde- og mælkebøtteblade, morgenfrueblomster og pilerodstængler. Hæld 1 liter kogende vand over blandingen og lad den trække under låg i 10 timer. Drik et halvt glas af midlet tre gange dagligt en halv time før måltider. Behandlingsperioden er 8 uger.
- Forbered en blanding baseret på lige store mængder vild rosmarin, humlekopper, kamilleblomster og perikon. Tag derefter 2 spsk af blandingen, hæld 1 liter kogende vand over, lad det trække under låg i ca. 10 timer, tag et halvt glas 4 gange dagligt før måltider.
- Tilbered en blanding af 1 tsk hindbærstængler, samme mængde elecampane og brændenældeblade, 1 spiseskefuld vild rosmarin og 1 tsk hyldebærblomster. Tilsæt 0,5 liter kogende vand til blandingen, og lad den trække under låg i 15-20 minutter. Filtrer og tag 100 ml tre gange dagligt før måltider. Brugsvarighed: op til tre måneder.
- Hæld 500 ml kogende vand over 2 spsk tyttebærblade og lad det trække i 40 minutter. Tag 100-150 ml tre gange dagligt før måltider.
Gnidning af det berørte led med elecampan-tinktur giver en god effekt (50 g rhizom hældes med 150 ml vodka og opbevares mørkt i 2 uger).
Kirurgisk behandling
Nogle forfattere [ 23 ], [ 24 ] mener, at konservativ behandling bør være førstelinjebehandlingen for stabile læsioner hos børn. Den eneste konsensus om denne metode er, at hvis denne behandling vælges, bør dens varighed være 3 til 6 måneder, før kirurgisk behandling vælges. [ 25 ]
Kirurgi er normalt indiceret til ustabile og stabile læsioner af akut osteochondritis dissecans, som ikke er egnede til konservativ behandling. [ 26 ], [ 27 ]
Forskelle i kirurgens præferencer for kirurgisk behandling afspejles i de mange forskellige kirurgiske teknikker. Disse omfatter boring (både retrograd og antegrad), [ 28 ], [ 29 ] knogletransplantation, [ 30 ], [ 31 ] fiksering, [ 32 ], [ 33 ] justeringsprocedurer, [ 34 ] og debridement. [ 35 ]
Osteochondritis dissecans, der opdages hos en voksen patient, bliver ofte en indikation for kirurgisk indgreb. I den indledende fase af patologiens udvikling erstattes det døde område af nydannet væv, og i efterfølgende stadier fjernes frie fragmenter ved arthrotomi.
Interventionens omfang bestemmes efter udførelse af magnetisk resonansbilleddannelse og artroskopi. Som regel bores det fraskilte knogle-bruskfragment, mens det frie element opretholdes i kontakt med det omgivende væv, og det erstattes med levende væv. Til tunnelering anvendes en Kirschner-tråd eller en tynd syl. Tråden placeres i midten af den nekrotiske zone, vinkelret på ledfladen. Interventionen fuldføres ved resektion af bruskområdet og behandling af dets kanter.
Hvis OCD-læsionen er fragmenteret eller ikke kan repareres på grund af bruskkvalitet eller uoverensstemmelse, bør fragmentet fjernes, donorstedet fjernes, og defekten repareres baseret på individuelle fund. [ 36 ] Excision af fragmentet kan give kortvarig smertelindring. [ 37 ], [ 38 ]
Hvis det frie element har udtalt mobilitet, fastgøres det først med en klemme. Derefter skæres den forbindende overgang (knogle eller brusk), hvorefter elementet fjernes. Kanaler bores i den subkondrale plade, kanterne bearbejdes. Leddet vaskes, suturer og en aseptisk bandage påføres.
Efter refiksering af det frie element fjernes egerne cirka 2-2,5 måneder senere. I den postoperative periode ordineres patienten antibiotikabehandling og symptomatiske lægemidler.
En ny, moderne teknik til artroplastik er autogen kondrocyttransplantation. Metoden involverer dyrkning og transplantation af celler, men på grund af procedurens høje omkostninger er dens anvendelse i øjeblikket begrænset. [ 39 ], [ 40 ]
De fleste forfattere rapporterer, at tiden til radiografisk heling varierer fra 6 uger til 2 år.
Forebyggelse
Da ætiologien bag osteochondritis dissecans ikke er fuldt ud forstået, findes der endnu ingen specifik forebyggelse af sygdommen. Læger giver dog stadig en række anbefalinger for at forhindre udviklingen af sådanne sygdomme. Sådanne anbefalinger er af primær og sekundær karakter.
Primær forebyggelse består af generel vedligeholdelse af muskuloskeletalsystemets sundhed:
- bekæmpelse af overvægt;
- regelmæssig moderat fysisk aktivitet;
- forebyggelse af skader ved at bruge behagelige og kvalitetssikre sko;
- praksis med generelle styrkelsesforanstaltninger;
- undgå hypotermi, rettidig behandling af eventuelle patologier i kroppen.
Sekundær forebyggelse involverer forebyggelse af forværring af eksisterende osteochondritis dissecans. De vigtigste forebyggende punkter anses for at være følgende:
- begrænsning af ledbelastning;
- afvisning af sportsgrene som løb, atletik, vægtløftning, gymnastik, basketball, volleyball, fodbold;
- korrektion af professionelle karakteristika, undgåelse af langvarig stående, hyppig hugsiddende stilling, regelmæssig gang op og ned ad trapper;
- gennemgå din kost, undgå sult, undgå fed og monoton mad, sørg for at kroppen får essentielle mikroelementer og vitaminer.
Træningsterapi bør kun udføres under lægens opsyn. Korrekt træning bør ikke belaste bevægeapparatet, men genoprette leddenes styrke og elasticitet, fremskynde blodcirkulationen og forbedre stofskifteprocesser.
Efter anbefaling fra en læge kan du praktisere massagesessioner for forskellige muskelgrupper.
Vejrudsigt
Osteochondritis dissecans er et udfordrende ortopædisk problem, fordi det er vanskeligt både at identificere og behandle, selvom der er opstået nye udviklinger på dette område.
Prognosen for sygdommen kan afhænge af den anvendte behandlingstype (medicinsk, kirurgisk), vækstzonernes modenhed, lokaliseringen, stabiliteten og størrelsen af det separerede element samt bruskens integritet. I barndommen er udfaldet af sygdommen for det meste gunstigt: osteochondritis dissecans reagerer godt på behandling hos børn. I voksenalderen er tidlig diagnose af patologien vigtig, hvilket direkte påvirker den langsigtede prognose. Det mest ugunstige udfald observeres hos patienter med komplikationer, såvel som med patologi i lårbenets laterale kondyl.

