Medicinsk ekspert af artiklen
Nye publikationer
Behandling af astrocytom i hjernen og rygmarven
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
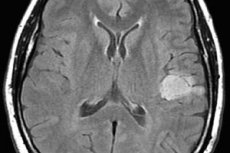
Astrocytom i hjernen er en fællesbetegnelse for flere varianter af tumorprocessen i glialvæv, som adskiller sig i deres aggressivitet med hensyn til vækst, sandsynlighed for degeneration til en ondartet tumor og prognose for behandling. Det er tydeligt, at vi ikke kan tale om en generel behandlingsplan. Samtidig er ikke kun tilgangene til behandling af forskellige typer astrocytomer forskellige, men også terapeutiske skemaer for hver enkelt patient.
Der findes officielle, specialudviklede protokoller til diagnose og behandling af astrocytom som en af glialtumorerne, samt anbefalede behandlingsregimer for individuelle tumortyper, under hensyntagen til graden af deres malignitet. I udlandet arbejder medicinen efter en fælles, dokumenteret protokol til behandling af godartede og ondartede tumorer, hvilket giver gode resultater. I vores land overholdes en sådan enhed ikke. Behandlingsprotokoller udarbejdes ofte af behandlende læger med vægt på deres egen erfaring, selvom de faktisk bør udvikles af specialister for at hjælpe den praktiserende læge.
I Ukraine er implementeringen af behandlingsprotokoller, der gør læger bekendt med effektive metoder til at diagnosticere og behandle en specifik sygdom (i dette tilfælde astrocytom) og gør det muligt for patienter at kontrollere berettigelsen af lægens handlinger, stadig i udviklingsfasen. Få specialister bruger internationale metoder, og indenlandske metoder er ofte udarbejdet af de forkerte personer og besvarer de forkerte spørgsmål (de sætter behandlingsomkostningerne i forgrunden, hvilket ikke hjælper med at redde patientens liv, mens de eksisterende metoder ikke får den nødvendige opmærksomhed).
Det er tydeligt, at selv de mest videnskabelige protokoller, der tilbyder behandlingsmetoder med dokumenteret effektivitet, ikke er dogmer. Medicinen står ikke stille og udvikler flere og flere nye metoder, der gør det muligt at redde en patient og forlænge hans liv så meget som muligt. Derfor bør eksisterende protokoller, som i det væsentlige er dokumenterede kliniske anbefalinger, regelmæssigt ændres for at optimere lægens arbejde.
Behandling med udokumenteret effektivitet, baseret på en bestemt læges viden og erfaring, er en af årsagerne til en dårlig prognose for sygdommen. Inden for onkologi er tid afgørende, og lægen har ingen ret til at begå en fejl og teste forskellige behandlingsmetoder på patienten. Behandlingsprotokoller for tumorer med forskellige maligniteter er designet til at lette lægens arbejde og gøre det så effektivt som muligt. Ingen forbyder brugen af nye metoder med udokumenteret effektivitet med patientens eller dennes pårørendes samtykke, men dette skal ske inden for rammerne af behandlingsprotokollen som hjælpeprocedurer.
Da behandlingen af tumorsygdomme omfatter forskellige typer pleje af patienten, er behandlingsprotokollen for sådanne patienter baseret på de relevante protokoller (f.eks. protokoller for palliativ pleje af smertesyndrom og blødning hos terminalt syge patienter), som ikke kun anvendes i praksis på onkologiske hospitaler.
I dag omfatter behandlingsprotokoller for astrocytomer brugen af standardmetoder som kirurgi, kemoterapi og strålebehandling, hvilket ikke har noget at gøre med radiobølgebehandling og i bund og grund er en effekt på læsionen med ioniserende stråling (strålebehandling). Lad os se nærmere på disse metoder.
Kirurgisk behandling af astrocytomer
Hvis kirurgi betragtes som en ekstrem foranstaltning i behandlingen af de fleste somatiske sygdomme, hvor kirurgisk indgreb er påkrævet, så foretrækkes det først og fremmest i tilfælde af en tumorproces. Faktum er, at klassisk kirurgi blandt tumorbehandlingsmetoder betragtes som den sikreste for mennesker, da dens konsekvenser ikke kan sammenlignes med konsekvenserne af kemoterapi og strålebehandling. Sandt nok er det ikke altid muligt at fjerne en tumor kirurgisk, så beslutningen om at udføre en operation træffes under hensyntagen til et sådant koncept som "operabilitet".
Behovet for kirurgi for hjerneastrocytom skyldes netop tilstedeværelsen af en hjernetumor, fordi masseeffekten øges efterhånden som neoplasmen vokser (af en hvilken som helst grad af malignitet) (konsekvenserne er kompression af hjernekarrene, deformation og forskydning af dens strukturer). Ved bestemmelse af det mulige omfang af kirurgisk indgreb tages patientens alder, generelle tilstand (patientens tilstand ifølge Karnovsky- og Glasgow-skalaen), tilstedeværelsen af samtidige sygdomme, tumorens placering og dens kirurgiske tilgængelighed i betragtning. Kirurgens opgave er at fjerne så mange komponenter af tumoren som muligt, minimere risikoen for funktionelle komplikationer og død, genoprette væskeudstrømning (cerebrospinalvæskecirkulation) og afklare den morfologiske diagnose. Operationen skal udføres på en sådan måde, at den ikke reducerer patientens livskvalitet, men hjælper ham med at leve et mere eller mindre fuldt liv.
Valget af kirurgisk taktik er baseret på følgende punkter:
- tumorens placering og kirurgiske tilgængelighed, muligheden for dens fuldstændige fjernelse,
- alder, patientens tilstand ifølge Karnovsky, eksisterende samtidige sygdomme,
- muligheden for at reducere konsekvenserne af masseeffekten ved hjælp af den valgte operation,
- Intervallet mellem operationer i tilfælde af tilbagevendende tumor.
Kirurgiske behandlingsmuligheder for hjernetumorer omfatter åben og stereotaktisk biopsi, fuldstændig eller delvis tumorresektion. Fjernelse af hjerneastrocytom har forskellige mål. På den ene side er det en mulighed for at reducere det intrakranielle tryk og intensiteten af neurologiske symptomer ved at reducere tumorvolumen maksimalt. På den anden side er det den bedste mulighed for at udtage den nødvendige mængde biomateriale til histologisk undersøgelse for nøjagtigt at bestemme graden af malignitet i tumoren. Taktikken for yderligere behandling afhænger af sidstnævnte faktor.
Hvis det er umuligt at fjerne hele neoplasmen (total fjernelse af astrocytom betyder fjernelse af tumoren i det synlige raske væv, men ikke mindre end 90% af tumorcellerne), anvendes delvis resektion. Dette bør bidrage til at reducere symptomerne på intrakraniel hypertension og giver også materiale til en mere fuldstændig undersøgelse af tumoren. Ifølge forskning er den forventede levetid for patienter efter total tumorresektion højere end for patienter med subtotal resektion [ 1 ].
Fjernelse af tumor udføres normalt ved hjælp af kraniotomi, hvor der laves en åbning i hovedets bløde og knoglede beklædning, hvorigennem tumoren fjernes kirurgisk ved hjælp af mikrokirurgisk udstyr samt navigations- og kontroloptik. Efter operationen forsegles hjernehinderne hermetisk med et implantat. En åben biopsi udføres også på denne måde.
Ved en stereotaktisk biopsi udtages materialet til undersøgelse med en speciel nål. Den minimalt invasive operation udføres ved hjælp af en stereotaktisk ramme og et navigationssystem (tomograf). Biomaterialet udtages med en speciel nål uden at udføre en kraniotomi. [ 2 ] Denne metode anvendes i visse tilfælde:
- hvis differentialdiagnosen er vanskelig (det er ikke muligt at differentiere tumoren fra inflammatoriske og degenerative foci, metastaser fra en anden tumor osv.),
- hvis det ikke er muligt at fjerne tumoren kirurgisk (for eksempel hvis der er kontraindikationer for kirurgi), eller en sådan fjernelse anses for uhensigtsmæssig.
For en meget præcis diagnose bør materialet til histologisk undersøgelse være et vævsområde, der intensivt akkumulerer et kontrastmiddel.
Hos ældre patienter eller patienter med alvorlige somatiske sygdomme kan selv brugen af minimalt invasive diagnostiske metoder give anledning til bekymring. I dette tilfælde er behandlingstaktikken baseret på kliniske symptomer og tomogramdata.
Efter fjernelse af et hjerneastrocytom er en histologisk undersøgelse obligatorisk for at bestemme tumortypen og graden af dens malignitet. Dette er nødvendigt for at afklare diagnosen og kan påvirke patientens behandlingstaktik, da sandsynligheden for en fejlagtig diagnose forbliver selv efter stereotaktisk og undertiden åben biopsi, hvor en ubetydelig del af tumorcellerne udtages til undersøgelse. [ 3 ] Tumordegeneration er en gradvis proces, derfor kan ikke alle dens celler i den indledende fase af maligniteten være atypiske.
Den endelige og pålidelige diagnose stilles baseret på konklusionen om tumorens natur af 3 patomorfologer. Hvis en ondartet tumor opdages hos et barn under 5 år, ordineres der yderligere en genetisk undersøgelse (en immunhistokemisk metode anvendes til at undersøge deletionen af INI-genet, hvilket kan føre til en ændring i cellernes egenskaber og deres ukontrollerede deling).
Immunhistokemisk analyse af tumoren med IDH1-antistoffet udføres også i tilfælde af glioblastom. Dette giver mulighed for forudsigelser vedrørende behandlingen af denne aggressive kræftform, som forårsager hjernecellernes død inden for 1 år (og kun hvis behandlingen udføres).
Histologisk undersøgelse af tumorvæv tillader kun en uomtvistelig diagnose, hvis der er en tilstrækkelig mængde biomateriale. Hvis der er lidt af det, der ikke findes tegn på malignitet i det, og det fokale proliferative aktivitetsindeks (Ki-67-markør) ikke er mere end 8%, kan diagnosen lyde dobbelt - "astrocytom WHO grad 2 med tendens til grad 3", hvor WHO er den internationale forkortelse for Verdenssundhedsorganisationen. [ 4 ] Immunhistokemisk analyse af proteiner fra Bcl-2-, Bcl-X-, Mcl-1-familien udføres også [ 5 ]. En korrelation mellem ATRX, IDH1 og p53 i glioblastom med patientoverlevelse er blevet bevist. [ 6 ]
Hvis vi taler om et malignt astrocytom uden nekrotiske foci, med utilstrækkeligt biopsimateriale, kan diagnosen "malignt astrocytom WHO grad 3-4" stilles. Denne formulering bekræfter endnu engang, at astrocytomer er prædisponerede for progression og degeneration til en malign tumor, derfor behandles selv neoplasmer af grad 1-2 malignitet bedre uden at vente på, at de ændrer deres egenskaber og adfærd.
Moderne teknologier (strålekirurgi)
Små tumorer i tidlige stadier af sygdommen kan fjernes ved hjælp af minimalt invasive teknikker, hvis det er indiceret. Disse omfatter stereotaktiske radiokirurgiske metoder, som fjerner godartede og ondartede tumorer uden vævsindsnit, og kraniotomi ved hjælp af ioniserende stråling.
I dag bruger neurokirurger og neuroonkologer to effektive systemer: en cyberkniv baseret på fotonbestråling og en gammakniv, der bruger gammastråling. Sidstnævnte bruges kun til intrakranielle operationer. Cyberkniven kan bruges til at fjerne tumorer på forskellige steder uden stiv traumatisk fiksering (ved brug af en gammakniv fikseres patientens hoved med en metalramme skruet ind i kraniet, til cyberkniven er en termoplastmaske tilstrækkelig), smertelindring og brug af anæstesi. [ 7 ], [ 8 ], [ 9 ], [ 10 ]
Astrocytom i hjernen kan findes både i hovedet og i rygmarven. Ved hjælp af en cyberkniv er det muligt at fjerne sådanne tumorer uden traumatisk indgreb i rygsøjlen.
Ved fjernelse af astrocytomer i hjernen er de vigtigste krav:
- tumorverifikation, dvs. vurdering af neoplasmens morfologiske natur, afklaring af diagnosen ved biopsi,
- tumorstørrelsen er ikke mere end 3 cm i diameter,
- fravær af alvorlige hjerte- og karsygdomme (EKG er påkrævet),
- patientens Karnofsky-status er ikke lavere end 60%,
- patientens samtykke til brug af strålebehandling (dette er, hvad der anvendes i radiokirurgiske systemer).
Det er tydeligt, at det er uhensigtsmæssigt at behandle en fremskreden sygdom med denne metode. Det giver ingen mening at bestråle en enorm tumor lokalt uden at fjerne den kirurgisk, da der ikke er nogen sikkerhed for, at alle patologiske celler vil dø. Effektiviteten af radiokirurgi i behandlingen af diffuse tumorer med sløret lokalisering er også tvivlsom, da ioniserende stråling forårsager død af ikke kun kræft, men også raske hjerneceller, hvilket i betragtning af en stor tumor kan gøre en person invalid i ordets fulde forstand.
En ulempe ved radiokirurgi er umuligheden af at verificere tumoren efter dens fjernelse, da der ikke er noget biologisk materiale til histologisk undersøgelse.
Strålebehandling for astrocytomer
Brugen af radiokirurgiske teknologier til behandling af godartede og stærkt differentierede maligne astrocytomer på et tidligt stadie af deres udvikling giver et omfattende svar på spørgsmålet om, hvorvidt astrocytomer bestråles. Strålebehandling bremser ikke kun tumorvækst, den forårsager også kræftcellernes død.
Radiologisk terapi anvendes normalt i tilfælde af ondartede neoplasmer; godartede tumorer kan fjernes kirurgisk. Men det lumske ved gliale tumorer bestående af astrocytter ligger i deres prædisposition for tilbagefald. Både ondartede og godartede tumorer kan få tilbagefald. Tilbagefald af godartede astrocytomer i hjernen ledsages ofte af degeneration af en generelt sikker tumor til en kræftlignende tumor. Derfor foretrækker læger at spille sikkert og konsolidere resultatet af operationen ved hjælp af strålebehandling. [ 11 ]
Indikationer for strålebehandling kan omfatte både en biopsibekræftet diagnose af en godartet eller ondartet tumor og et tumortilbagefald efter behandling (herunder strålebehandling). Proceduren kan også ordineres, hvis tumorverifikation er umulig (uden biopsi) i tilfælde af et astrocytom placeret i hjernestammen, ved bunden af kraniet, i det optiske chiasma-område og i nogle andre områder, der er vanskelige at få adgang til kirurgisk.
Da de fleste patienter med hjerneastrocytomer er patienter på onkologiske klinikker (det viser sig, at fordelingen af maligne og benigne gliale tumorer langt fra er til fordel for sidstnævnte), er behandling af tumorer med radiokirurgiske metoder mindre almindelig end fjern fraktioneret strålebehandling. I tilfælde af maligne tumorer ordineres det efter fjernelse af patologiske celler. Intervallet mellem operation og den første strålebehandling er normalt 14-28 dage. [ 12 ], [ 13 ]
Ved særligt aggressive tumorer med lynhurtig vækst kan strålebehandling, hvis patientens tilstand er tilfredsstillende, ordineres efter 2-3 dage. Den læsion, der er tilbage efter tumorfjernelse (seng), bestråles med 2 cm sundt væv omkring. Ifølge standarden involverer strålebehandling ordination af 25-30 fraktioner over 1-1,5 måneder.
Bestrålingszonen bestemmes ud fra MR-resultaterne. Den samlede strålingsdosis til læsionen bør ikke overstige 60 Gy, og hvis rygmarven bestråles, bør den være endnu mindre, op til 35 Gy.
En af komplikationerne ved strålebehandling er dannelsen af en nekrotisk læsion i hjernen efter et par år. Dystrofiske forandringer i hjernen fører til en forstyrrelse af dens funktioner, som ledsages af tilsvarende symptomer, der ligner selve tumorens. I dette tilfælde undersøges patienten, og der udføres differentialdiagnostik (PET med methionin, computer- eller magnetisk resonansspektroskopi ordineres) for at skelne strålebehandlingsnekrose fra tumortilbagefald. [ 14 ]
Sammen med fjernstrålebehandling kan kontaktstrålebehandling (brachyterapi) også anvendes, men i tilfælde af hjernetumorer anvendes det meget sjældent. Under alle omstændigheder fører strømmen af ioniserende stråling, der påvirker cellernes patologiske DNA og ødelægger det, til døden af tumorceller, som er mere følsomme over for en sådan påvirkning end raske celler. Moderniserede lineære acceleratorer gør det muligt at reducere graden af destruktiv påvirkning af sundt væv, hvilket er særligt vigtigt, når det kommer til hjernen.
Strålebehandling hjælper med at ødelægge de resterende skjulte tumorceller og forhindrer deres tilbagefald, men denne behandling er ikke indiceret for alle. Hvis lægerne ser, at risikoen for mulige komplikationer er høj, udføres strålebehandling ikke.
Kontraindikationer for strålebehandling omfatter:
- tumorens placering og infiltrative vækst i vitale dele af hjernen (hjernestamme, subkortikale nervecentre, hypothalamus).
- hævelse af hjernevæv med symptomer på dislokation (forskydning) af hjernen
- tilstedeværelsen af postoperativt hæmatom,
- purulent-inflammatoriske områder i zonen med eksponering for ioniserende stråling,
- utilstrækkelig patientadfærd, øget psykomotorisk excitabilitet.
Strålebehandling gives ikke til terminalt syge patienter med alvorlige somatiske sygdomme, som kun kan forværre patientens tilstand og fremskynde den uundgåelige afslutning. Sådanne patienter får ordineret palliativ behandling (i henhold til den relevante protokol) for at reducere smerter og forhindre alvorlig blødning. Med andre ord forsøger lægerne at lindre patientens lidelser i de sidste dage og måneder af hans liv så meget som muligt.
Kemoterapi for astrocytom
Kemoterapi er en systemisk virkningsmetode på kroppen med det formål at ødelægge de resterende atypiske celler og forhindre deres genvækst. Brugen af potente midler, der har en skadelig virkning på leveren og ændrer blodets sammensætning, er kun berettiget i tilfælde af ondartede tumorer. [ 15 ] Tidlig kemoterapi, parallel kemoterapi og kort kemoterapi efter strålebehandling er mulig og tolereres godt [ 16 ].
Hvis vi taler om astrocytomer, kan kemoterapi i nogle tilfælde ordineres til en godartet tumor, hvis der er en høj risiko for dens degeneration til kræft. For eksempel kan godartede neoplasmer, selv efter kirurgisk fjernelse og strålebehandling, komme tilbage og blive til kræfttumorer hos personer med en arvelig prædisposition (der var tilfælde af bekræftet onkologi i familien).
En identisk situation kan observeres ved dobbeltdiagnoser, når der ikke er sikkerhed for, at tumoren har en lav grad af malignitet, eller når der er kontraindikationer for strålebehandling. I sådanne tilfælde vælges det mindste af to onder, nemlig kemoterapi.
Malignt astrocytom i hjernen er en aggressiv tumor, der er tilbøjelig til hurtig vækst, så det er nødvendigt at handle mod den med lige så aggressive metoder. Da astrocytomer klassificeres som primære hjernetumorer, udvælges lægemidler til behandling af denne type onkologi, men under hensyntagen til tumorens histologiske type.
Ved kemoterapi af astrocytom anvendes cytostatiske antitumorlægemidler med alkylerende virkning. Alkylgrupperne i disse lægemidler er i stand til at binde sig til DNA'et i atypiske celler, ødelægge det og gøre deres deling (mitose) umulig. Sådanne lægemidler omfatter: "Temodal", "Temozolomid", "Lomustin", "Vincristin" (et lægemiddel baseret på alkaloiden fra strandsnegl), "Procarbazin", Dibromodulcitol [ 17 ] og andre. Det er muligt at ordinere:
- platinpræparater (cisplatin, carboplatin), som hæmmer DNA-syntese i atypiske celler, [ 18 ]
- topoisomerasehæmmere (etoposid, irinotecan), som forhindrer celledeling og syntese af arvelig information)
- monoklonale IgG1-antistoffer (Bevacizumab), som forstyrrer tumorens blodforsyning og ernæring og forhindrer dens vækst og metastase (de kan anvendes uafhængigt, men oftere i kombination med topomerasehæmmere, for eksempel med lægemidlet Irinotecan). [ 19 ]
For anaplastiske tumorer er de mest effektive nitroderivater (Lomustin, Fotemustin) eller deres kombinationer (Lomustin + lægemidler fra en anden serie: Procarbazin, Vincristin).
I tilfælde af tilbagefald af anaplastiske astrocytomer er det foretrukne lægemiddel temozolomid (Temodal). Det anvendes alene eller i kombination med strålebehandling; kombinationsbehandling ordineres normalt til glioblastomer og tilbagevendende anaplastiske astrocytomer. [ 20 ]
To-komponentbehandlinger anvendes ofte til behandling af glioblastomer: Temozolomid + Vincristin, Temozolomid + Bevacizumab, Bevacizumab + Irinotecan. Et behandlingsforløb ordineres i 4-6 cyklusser med intervaller på 2-4 uger. Temozolomid ordineres dagligt i 5 dage, de resterende lægemidler bør administreres på bestemte behandlingsdage 1-2 gange i løbet af forløbet.
Denne behandling menes at øge etårsoverlevelsesraten for patienter med ondartede tumorer med 6%. [ 21 ] Uden kemoterapi overlever patienter med glioblastom sjældent mere end 1 år.
For at vurdere effektiviteten af strålebehandling og kemoterapi udføres en gentagen MR-scanning. I løbet af de første 4-8 uger kan der observeres et atypisk billede: kontrasten stiger, hvilket kan tyde på progression af tumorprocessen. Drag ikke forhastede konklusioner. Det er mere relevant at udføre en gentagen MR-scanning 4 uger efter den første og om nødvendigt en PET-undersøgelse.
WHO definerer kriterier, hvormed behandlingens effektivitet kan vurderes, men det er nødvendigt at tage hensyn til patientens centralnervesystems tilstand og den samtidige behandling med kortikosteroider. Et acceptabelt mål for kompleks behandling er at øge antallet af overlevende patienter og dem, der ikke viser tegn på sygdomsprogression inden for seks måneder.
Ved 100% forsvinden af tumoren taler man om fuldstændig regression, et fald i neoplasmen på 50% eller mere er delvis regression. Lavere indikatorer indikerer stabilisering af processen, hvilket også betragtes som et positivt kriterium, der giver et stop i tumorvæksten. Men en stigning i tumoren på mere end en fjerdedel indikerer progression af kræft, hvilket er et dårligt prognostisk symptom. Symptomatisk behandling udføres også.
Behandling af astrocytom i udlandet
Vores medicins tilstand er sådan, at folk ofte er bange for at dø, ikke så meget af sygdommen som af en kirurgisk fejl eller mangel på nødvendig medicin. Livet for en person med en hjernetumor er ikke at misunde. Hvad er de konstante hovedpiner og epileptiske anfald værd? Patienters psyke er ofte på sit grænse, så ikke kun professionel diagnostik og den rigtige tilgang til behandling er meget vigtig, men også den passende holdning til patienten fra det medicinske personales side.
I vores land er handicappede og mennesker med alvorlige sygdomme stadig i en tvetydig situation. Mange mennesker har medlidenhed med dem i ord, men i virkeligheden får de ikke den kærlighed og omsorg, de har brug for. Medlidenhed er trods alt ikke den hjælp, der stimulerer én til at komme på benene igen efter en sygdom. Det, der er brug for her, er støtte og en indgydelse af tillid til, at der næsten altid er håb, og at selv de mindste muligheder skal bruges til at leve, fordi livet er den højeste værdi på Jorden.
Selv mennesker med kræft i stadie 4, der får en grusom dom, har brug for håb og omsorg. Selv hvis en person kun får et par måneder, kan de overleve dem på forskellige måder. Læger kan lindre patientens lidelse, og pårørende kan gøre alt for, at deres elskede dør lykkeligt.
Nogle mennesker udretter med støtte fra andre mere i de tildelte dage og uger, end de gør i hele deres liv. Men det kræver den rette indstilling. Kræftpatienter har mere end nogen anden brug for hjælp fra psykologer, der hjælper dem med at ændre deres holdning til sygdommen. Desværre tilbydes sådan hjælp ikke altid på hjemmehospitaler.
Vi har onkologiske dispensarer og specialiserede afdelinger, vi behandler kræft i forskellige lokaliseringer, vi har kvalificerede specialister til dette, men udstyret på vores lægecentre lader ofte meget tilbage at ønske, ikke alle læger påtager sig at udføre operationer i hjernen, psykologisk assistance og personalets holdning lader normalt meget tilbage at ønske. Alt dette bliver grunden til at søge efter muligheden for behandling i udlandet, fordi anmeldelser af udenlandske klinikker er overvejende positive og fulde af taknemmelighed. Dette indgyder håb selv hos dem, der tilsyneladende er dømt til at mislykkes på grund af diagnosen, som desuden kan være unøjagtig (dårligt udstyr med diagnostisk udstyr øger risikoen for fejl).
Vi er allerede blevet vant til, at udenlandske læger påtager sig at behandle patienter, der er blevet afvist af indenlandske specialister. Således er mange patienter med malignt anaplastisk astrocytom allerede blevet behandlet med succes på israelske klinikker. Folk har fået mulighed for at fortsætte med at leve et fuldt liv. Samtidig er statistikken over tilbagefald på israelske klinikker meget lavere end i vores land.
I dag er Israel, med sit højteknologiske, moderne klinikudstyr og højt kvalificerede personale, førende inden for behandling af onkologiske sygdomme, herunder hjerneastrocytom. Den høje vurdering af israelske specialisters arbejde er ikke tilfældig, fordi operationernes succes fremmes af moderne udstyr, som regelmæssigt opdateres og forbedres, og udviklingen af videnskabeligt dokumenterede effektive ordninger/metoder til tumorbehandling samt holdningen til patienter, uanset om de er statsborgere i landet eller besøgende.
Både statslige og private klinikker værdsætter deres prestige, og deres arbejde kontrolleres af statslige organer og relevante love, som ingen har travlt med at overtræde (en anden mentalitet). På hospitaler og lægecentre kommer patientens liv og helbred først, og både medicinsk personale og særlige internationale organisationer tager sig af dem. Patientstøtte og -assistance hjælper med at etablere sig i et fremmed land, hurtigt og effektivt gennemgå de nødvendige undersøgelser og giver muligheder for at reducere omkostningerne ved de tilbudte tjenester, hvis der opstår økonomiske vanskeligheder.
Patienten har altid et valg. Samtidig betyder en lavere pris for ydelser ikke, at de er af dårlig kvalitet. I Israel kan ikke kun private, men også statslige klinikker prale af deres berømmelse over hele verden. Desuden er denne berømmelse fortjent på grund af mange succesfulde operationer og mange reddede liv.
Når man overvejer de bedste israelske klinikker til behandling af astrocytom, er det værd at bemærke følgende offentlige institutioner:
- Hadassah Universitetshospital i Jerusalem. Klinikken har en afdeling til behandling af kræfttumorer i centralnervesystemet. Den neurokirurgiske afdeling tilbyder patienter en bred vifte af diagnostiske ydelser: undersøgelse af en neurolog, radiografi, CT eller MR, elektroencefalografi, ultralyd (ordineret til børn), PET-CT, angiografi, spinalpunktur, biopsi i kombination med histologisk undersøgelse.
Operationer til fjernelse af astrocytomer af varierende grad af malignitet udføres af verdenskendte neurokirurger, der specialiserer sig i behandling af kræftpatienter. Behandlingstaktikker og -regimer vælges individuelt, hvilket ikke forhindrer lægerne i at overholde videnskabeligt baserede behandlingsprotokoller. Klinikken har en neuro-onkologisk rehabiliteringsafdeling.
- Sourasky Medical Center (Ichilov) i Tel Aviv. En af de største offentlige medicinske institutioner i landet, som er klar til at modtage udenlandske patienter. Samtidig er effektiviteten af kræftbehandling simpelthen forbløffende: 90% effektivitet af kræftbehandling i kombination med 98% succesfulde hjerneoperationer. Ichilov Hospital er inkluderet i TOP-10 af de mest populære klinikker. Det tilbyder en omfattende undersøgelse og behandling af flere specialister på én gang, hurtig udarbejdelse af en behandlingsplan og beregning af dens omkostninger. Alle læger, der arbejder på hospitalet, er højt kvalificerede, har gennemført praktikophold i berømte klinikker i USA og Canada, har et stort lager af den nyeste viden og tilstrækkelig praktisk erfaring med behandling af kræftpatienter. Operationerne udføres under kontrol af neuronavigationssystemer, hvilket minimerer mulige komplikationer.
- Itzhak Rabin Medical Center. En tværfaglig medicinsk institution med det største onkologiske center "Davidov" udstyret med den nyeste teknologi. En femtedel af kræftpatienter i Israel gennemgår behandling på dette center, som er berømt for sin høje diagnosenøjagtighed (100%). Omkring 34-35% af diagnoser stillet af hospitaler i andre lande er omstridte her. Mennesker, der betragter sig selv som uhelbredelig syge, får en ny chance og det mest værdifulde - håb.
Den nyeste udvikling, målrettet immunterapi og robotteknologi, anvendes i behandlingen af kræftpatienter. Under behandlingen bor patienterne på hotellignende afdelinger.
- Statens Medicinske Center "Rambam". Et moderne og veludstyret center, førsteklasses specialister, omfattende erfaring i behandling af patienter med hjernetumorer, god indstilling og pleje til patienter uanset deres bopælsland - dette er en mulighed for at modtage kvalitetsbehandling på kort tid. Det er muligt at kontakte hospitalet uden mellemled og flyve ud til behandling på 5 dage. Der er mulighed for at deltage i eksperimentelle metoder for patienter med en dårlig prognose for behandling med traditionelle metoder.
- Sheba Medical Center. Et anerkendt statsligt universitetshospital, der har samarbejdet med det amerikanske MD Anderson Cancer Center i mange år. Klinikkens særlige kendetegn, udover det gode udstyr, den høje diagnostiske nøjagtighed og de succesfulde operationer for at fjerne hjerneastrocytom, er et særligt patientplejeprogram, der inkluderer løbende psykologisk støtte.
Hvad angår private klinikker, hvor man kan få en kvalificeret og sikker behandling af hjerneastrocytom, er det værd at være opmærksom på den tværfaglige klinik "Assuta" i Tel Aviv, som blev bygget på basis af instituttet. Det er værd at nævne, at dette er en af de mest berømte og populære klinikker, hvis omkostninger er sammenlignelige med offentlige hospitaler og kontrolleres af staten. Præcis diagnostik, moderne metoder til behandling af hjernekræft, en høj helingsprocent i stadium 1 (90%), det højeste niveau af udstyr i laboratorier, diagnoserum, operationsstuer, komfortable forhold for patienter, professionalisme hos alle læger og yngre medicinsk personale, der er involveret i behandlingen af patienten.
Et særligt træk ved næsten alle private og offentlige klinikker i Israel er lægernes professionalisme og en forsigtig og omsorgsfuld holdning til patienterne. I dag er der ingen særlige problemer med hensyn til kommunikation og registrering til behandling i Israel (bortset fra økonomiske, da udenlandske patienter behandles der mod et gebyr). Hvad angår betaling for behandling, sker den hovedsageligt ved modtagelse, og derudover er der mulighed for en afdragsordning.
Høj konkurrence, statslig kontrol og tilstrækkelig finansiering tvinger israelske klinikker, som man siger, til at bevare deres brand. Vi har ikke en sådan konkurrence, og det samme gælder evnen til at udføre præcis diagnostik og kvalitetsbehandling. Vi har gode læger, der er magtesløse over for sygdommen, ikke på grund af manglende viden og erfaring, men på grund af manglen på nødvendigt udstyr. Patienterne vil gerne stole på deres hjemmespecialister, men det kan de ikke, fordi deres liv står på spil.
I dag er behandling af hjernetumorer i Israel den bedste mulighed for at tage vare på dig selv eller dine kære, uanset om det er hjernekræft eller der er behov for at operere på andre vitale organer.

