Medicinsk ekspert af artiklen
Nye publikationer
Akut postoperativ endoftalmitis
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
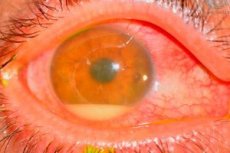
Årsager postoperativ endoftalmitis
De forårsagende agenser er oftest koagulase-negative stafylokokker (f.eks. Staph. epidemidis), gram-positive (f.eks. Staph. aureus) og gram-negative (f.eks. Pseudomonas sp., Proteus sp.) mikroorganismer.
Infektionskilden er vanskelig at identificere. Den mest almindelige årsag anses for at være patientens egen bakterieflora i øjenlåg, bindehinde og tårekanaler. Andre potentielle infektionskilder omfatter forurenede opløsninger, instrumenter, miljøet, herunder personale på operationsstuen.
Symptomer postoperativ endoftalmitis
Sværhedsgraden af endoftalmit afhænger af patogenets virulens.
- Ekstremt alvorlig er karakteriseret ved smerter, betydelig synshandicap, øjenlågsødem, kemose, konjunktivalinjektion, hyoidsekretion, hornhindeinfiltrater og stort hypopyon.
- Moderat sværhedsgrad er karakteriseret ved tab af fibrinøst ekssudat i det forreste kammer, mindre hypopyon, vitreitis, fravær af fundusrefleks og umulighed af oftalmoskopi selv i indirekte lys.
- Den milde form kan være ledsaget af kun mindre smerter, fravær eller let hypopyon og bevarelse af en vis fundusrefleks med mulighed for partiel oftalmoskopi med et indirekte oftalmoskop.
Bestemmelse af tidsintervallet fra operation til udvikling af endoftalmitissymptomer kan være nyttig til at tyde på det forårsagende agens. For eksempel er Staph. aureus og grampositive bakterier normalt til stede 2-4 dage efter operation med svær endoftalmitis. Staph. epidermidis og koagulase-negative kokker optræder normalt 5-7 dage efter operationen med mindre alvorlige symptomer.
Diagnosticering postoperativ endoftalmitis
- Påvisning af patogenet i kammervandet eller glaslegemet bekræfter diagnosen. En negativ reaktion udelukker dog ikke tilstedeværelsen af infektion. Prøveudtagning på operationsstuen består af følgende:
- en 0,1 ml prøve af kammervand udtages ved aspiration med en nål på en tuberkulinsprøjte fra det eksisterende andet snit;
- Glaslegemeprøven tages bedst med en mini-vitrector gennem pars plana 3,5 mm fra limbus. Hvis en mini-vitrector ikke er tilgængelig, er et alternativ en partiel sklerotomi 3,5 mm fra limbus med aspiration af det flydende glaslegeme fra midten af glaslegemet ved hjælp af en nål på en tuberkulinsprøjte. Glaslegeme i et volumen på 0,1-0,3 ml tilsættes blodagar, flydende thioglucolat og Sabourand-agar. Hvis færdiglavede medier ikke er tilgængelige, er et godt alternativ at placere prøven i specielle færdiglavede blodprøveplader. Et par dråber placeres også på glas med Gram- eller Giemsa-farvning.
- Vitrektomi er kun indiceret i tilfælde af en akut infektiøs proces og et fald i synsevnen til lysopfattelse. Ved højere synsstyrke (fra håndbevægelser og derover) er vitrektomi ikke nødvendig.
- De foretrukne antibiotika er amikacin og ceftazidin, som er følsomme over for de fleste grampositive og gramnegative bakterier, og vancomycin, som er følsom over for koagulase-negative og koagulase-positive kokker. Amikacin er synergistisk med vancomycin, men er potentielt mere retinotoksisk end ceftazidin og synergiserer ikke med vancomycin.
- Intravitreal antibiotikaadministration begynder umiddelbart efter, at patogentypen er blevet identificeret, og øjeæblets tæthed er faldet. Amikacin (0,4 mg i 0,1 ml) eller ceftazidin (2,0 mg i 0,1 ml) og vancomycin (1 mg i 1,0 ml) injiceres langsomt i midterglashulrummet ved hjælp af en nål. Nålens skrå kant skal rettes fremad for at sikre minimal kontakt mellem lægemidlet og makula. Efter den første injektion skal sprøjten frakobles, og nålen skal forblive i hulrummet for at administrere den anden injektion. Hvis sandsynligheden for dannelse af bundfald er høj, skal der anvendes to forskellige nåle med forskellige antibiotika. Efter at nålen er trukket ud, administreres en parabulbar injektion af antibiotikumet;
- Parabulbære injektioner af vancomycin 25 mg og ceftazidin 100 mg eller gentamicin 20 mg og cefuroxim 125 mg muliggør opnåelse af terapeutiske koncentrationer. De ordineres dagligt i 5-7 dage, afhængigt af tilstanden;
- lokal terapi anvendes sparsomt, undtagen i tilfælde ledsaget af infektiøs keratitis;
- Systemisk behandling er tvivlsom. Endophthalmitis Vitrektomi Study Group viste, at generel administration af ceftazidin og amikacin er ineffektiv. Disse antibiotika, som er vandopløselige, har svag aktivitet mod gram-positive bakterier og lav permeabilitet for synsorganet. Andre antibiotika, såsom lipidopløselige quinoloner (f.eks. ciprofloxacin, ofloxacin) og imepenem, som har bedre permeabilitet og et bredt antimikrobielt spektrum, er muligvis mere effektive. Svaret på dette spørgsmål skal stadig findes i forbindelse med fremtidige undersøgelser.
- Steroidbehandling gives efter antibiotika for at reducere inflammation. Steroider er kun mindre farlige, hvis bakterierne er følsomme over for antibiotikaen.
- parabulbær betamethason 4 mg eller dexamethason 4 mg (1 ml) dagligt i 5-7 dage afhængigt af tilstanden;
- oralt prednisolon 20 mg 4 gange dagligt i 10-14 dage i svære tilfælde;
- lokalt dexamethason 0,1%, initialt hvert 30. minut, derefter sjældnere.
- Yderligere behandling og dens omfang bestemmes afhængigt af den isolerede bakteriekultur og det kliniske billede.
- Tegn på forbedring omfatter en svækkelse af den cellulære reaktion og et fald i hypopyon og fibrinøst ekssudat i det forreste kammer. I denne situation ændres behandlingen ikke uanset testresultaterne.
- Hvis der isoleres resistente bakteriekulturer, og det kliniske billede forværres, bør antibiotikabehandlingen ændres.
- Behandlingsresultaterne er dårlige trods kraftig og korrekt terapi (i 55 % af tilfældene er den opnåede synsstyrke 6/60 eller lavere).
I nogle tilfælde kan nedsat syn være forbundet med retinotoksicitet af antibiotika, især aminoglykosider. FAG viser hypofluorescens på grund af iskæmi.
Hvad skal man undersøge?
Differential diagnose
- Resterende linsemateriale i det forreste kammer eller glaslegemet kan forårsage akut anterior uveitis.
- Der kan forekomme en toksisk reaktion på irrigationsvæsken eller fremmedlegemer, der anvendes under operationen. Mindre almindeligt udvikles en udtalt fibrinøs film på den forreste overflade af den intraokulære linse. I dette tilfælde er høje doser steroider (lokalt eller parabulært) i kombination med cycloplastik effektive, men der kan udvikles synechier med den intraokulære linse.
- Kompleks eller langvarig kirurgi fører til hornhindeødem og uveitis, som opdages straks i den postoperative periode.
Hvem skal kontakte?
Forebyggelse
Den optimale forebyggelse er endnu ikke fastlagt. Følgende foranstaltninger kan dog være nyttige.
- Præoperativ behandling af eksisterende infektioner såsom stafylokokblefaritis, konjunktivitis, dakryocystitis og hos personer med proteser, sanering af det kontralaterale hulrum.
- Indsprøjtning af povidon-jod før operation:
- En kommercielt tilgængelig 10% betadinopløsning, der anvendes til hudpræparation, fortyndes med saltvand for at opnå en koncentration på 5%;
- To dråber af den fortyndede opløsning injiceres i konjunktivalsækken et par minutter før operationen, og blide manipulationer hjælper med at fordele opløsningen over øjets overflade. Denne opløsning kan bruges til at behandle øjenlågene, før øjenlågsspekulumet påføres;
- Før operationen skylles øjeæblet med saltvandsopløsning.
- Omhyggelig placering af øjenlågsspekulum, hvilket involverer isolering af øjenvipper og øjenlågsrande.
- Profylaktisk administration af antibiotika
- Postoperativ administration af antibiotika i sub-Tenon-rummet anvendes i vid udstrækning, men beviserne for metodens effektivitet er utilstrækkelige;
- Intraoperativ irrigation af det forreste kammer med tilsætning af antibiotika (vancomycin) til infusionsopløsningen kan være en effektiv foranstaltning, men samtidig bidrage til fremkomsten af resistente bakteriestammer.


 [
[