Medicinsk ekspert af artiklen
Nye publikationer
Uterin hypoplasi
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Udtrykket "utinhypoplasi" bruges af læger i tilfælde, hvor organet er underudviklet: livmoderkroppen er reduceret i størrelse sammenlignet med normal alder og fysiologiske normer. En sådan lidelse kan være medfødt eller erhvervet og forbundet med mange patologiske årsager. Uterinhypoplasi ledsages ikke altid af nogen åbenlyse tegn. I mange tilfælde opdages patologien under ultralydsdiagnostik - næsten ved et tilfælde. Nogle former for hypoplasi skaber alvorlige hindringer for graviditet.
Hypoplasi af livmoderen: hvad er det i almindeligt sprog?
Oversat fra græsk betyder "hypoplasi" bogstaveligt talt "utilstrækkelig dannelse", "utilstrækkelig udvikling". Det vil sige, at uterin hypoplasi er en tilstand, hvor dette organ ikke er udviklet korrekt, ikke fuldt ud. En sådan diagnose stilles, når en kvinde når den reproduktive alder, når det bliver klart, at livmoderens størrelse ikke svarer til den mindste tilstrækkelige størrelse, der kræves for at blive undfanget og føde et barn. Med mange former for hypoplasi er det dog stadig muligt at blive gravid og føde. Det vigtigste er at finde en god læge, gennemgå en undersøgelse og følge specialistens anbefalinger. [ 1 ]
Derfor er hovedkarakteristikken ved diagnosen livmoderhypoplasi dens reducerede størrelse, hvilket kan komplicere graviditetens begyndelse eller endda gøre undfangelse og graviditet umulig.
Hypoplasi af livmoderen siges at forekomme, når dens størrelse, efter afslutningen af reproduktionsorganernes modningsproces, "ikke når" normale værdier, og andre strukturelle anomalier opdages. Ofte eksisterer patologien samtidig med ovarieinfantilisme, hypoplasi af de ydre kønsorganer eller endometriet.
Endometriehypoplasi er en underudvikling af det funktionelle livmoderlag, som spiller en afgørende rolle i mekanismen for graviditetsudvikling. Hvis dette lag er mindre end 0,8 cm tykt ved ægløsning, vil det befrugtede æg ikke være i stand til at hæfte sig fast til livmoderen. I sjældne tilfælde forekommer implantationsprocessen, men i tilfælde af endometriehypoplasi er graviditeten vanskelig med konstant risiko for pludselig spontan abort eller intrauterin fosterdød på grund af placentainsufficiens.
Endometrielaget omfatter basallaget, som danner nye celler, og det funktionelle lag, som består af epitel- og kirtelstrukturer. Det funktionelle lag har tendens til at blive afstødt ved hver begyndelse af månedlig cyklisk blødning. Under cyklussen ændrer endometriet sig afhængigt af den nødvendige funktionelle aktivitet. Muligheden for normal undfangelse afhænger af dets tykkelse og den såkaldte modenhedsgrad. [ 2 ]
Diagnosen endometriehypoplasi stilles, hvis lagtykkelsen i den første fase af menstruationscyklussen er mindre end 0,6 cm, og i den anden fase – mindre end 0,8 cm. Under sådanne omstændigheder er det befrugtede æg for tæt på de mindste spiralarterier, hvilket sætter det i en tilstand med høj iltkoncentration. Dette påvirker dets levedygtighed negativt. Som videnskabelige eksperimenter viser, forløber embryonal udvikling mere komfortabelt på baggrund af reduceret iltkoncentration, hvilket opstår, når endometrielagets tykkelse er fra 8 til 12 millimeter.
Epidemiologi
Forkert udvikling og underudvikling af de indre reproduktionsorganer hos kvinder udgør omkring 4% af alle kendte fødselsdefekter. De findes hos 3,2% af patienter i den fødedygtige alder.
Generelt indtager udviklingsdefekter i det urogenitale system fjerdepladsen på listen over alle medfødte anomalier hos mennesker.
Ifølge statistikker har kvinder med 2 eller 3 grader af uterinhypoplasi alle chancer for at blive gravide og føde et sundt barn: dette lettes af kompetent behandling ordineret af en læge. Med den første grad af patologi reduceres chancerne for undfangelse kraftigt, men forudsat at æggestokkene fungerer normalt, og der produceres fuldvoksne æg, kan in vitro-fertilisering udføres ved at henvende sig til surrogatmoderskabstjenesten.
Hypoplasi af livmoderen ses ofte på baggrund af polycystisk ovariesygdom. De mest almindelige komplikationer ved hypoplasi er infertilitet og graviditet uden for livmoderen.
Årsager livmoderhypoplasi
Der er mange kendte årsager til uterin hypoplasi. De hyppigst nævnte er dog:
- nedsat intrauterin udvikling af fosteret (patologien dannes selv før pigen er født);
- hormonel ubalance, der opstod i barndommen eller ungdomsårene, sygdom i skjoldbruskkirtlen;
- genetisk prædisposition (lignende problemer er blevet diagnosticeret hos andre kvindelige slægtninge).
Hypoplasiprocesser i livmoderen kan udvikle sig som følge af alvorlige stressende situationer, der opstod i den tidlige barndom. Ofte er "synderne" langvarige infektions- og inflammatoriske sygdomme, dårlig ernæring, overdreven fysisk aktivitet osv. [ 3 ]
Livmoderen i en kvindes krop begynder at dannes i den intrauterine udviklingsfase, som finder sted cirka i den femte uge af graviditeten. Før den fysiologiske afslutning af graviditeten skal dette organ være fuldt dannet, selvom dets størrelse stadig er lille. Indtil tiårsalderen er livmodervæksten langsom og gradvis. Desuden er organet indtil treårsalderen i bughulen og derefter ned i bækkenhulen. Efter tiårsalderen og op til fjorten år aktiveres livmodervæksten betydeligt: i pubertetsfasen vil den opnå sine normale volumener:
- livmoderen er omkring 48 mm lang, 33 mm tyk, 41 mm bred;
- halslængde ca. 26 mm;
- Den samlede længde af livmoderen og livmoderhalsen er omkring 75 mm.
Hvis der opstår unormal udvikling eller uterinhypoplasi, er det oftest forbundet med følgende årsager:
- Noget forstyrrede organets normale udvikling på dets dannelsesstadium. Måske var det intrauterin forgiftning eller en fejl på gen- eller kromosomniveau, som førte til ophør af væksten af forplantningsorganet.
- Livmoderen udviklede sig normalt, men der opstod en funktionsfejl i barnets krop, som påvirkede det endokrine systems funktion (hormonel baggrund).
Fejlen kunne være opstået:
- på baggrund af en alvorlig virusinfektion (for eksempel angriber influenzavirus ofte de vigtigste organer i det endokrine system, såsom hypofysen og hypothalamus);
- efter hyppige infektionssygdomme i luftvejene, herunder akutte respiratoriske virusinfektioner, tonsillitis;
- i tilfælde af konstant eller alvorlig forgiftning, herunder nikotin-, alkohol- og stofforgiftning;
- som følge af konstant stress eller langvarig og dyb stress, der påvirker hypothalamus negativt;
- i tilfælde af mental eller fysisk overbelastning, som også bliver en stærk stressfaktor for kroppen;
- som følge af mangel på vitaminer i kroppen (vi mener alvorlig hypovitaminose);
- på baggrund af tumorprocesser i hypofysen eller hypothalamus;
- i tilfælde af skade på reproduktionsorganerne forårsaget af en virusinfektion, især mæslinger, fåresyge, røde hunde;
- dårlig ernæring, regelmæssig underernæring, tvungen og bevidst begrænsning af pigens kost;
- tidlige kirurgiske indgreb på æggestokkene.
Risikofaktorer
Risikogruppen for at føde børn (piger) med uterushypoplasi omfatter kvinder, der har dårlige vaner (alkoholmisbrug, rygning), stofmisbrug eller regelmæssigt står over for erhvervsmæssige risici, eller som har lidt af virusinfektioner eller forgiftninger i de tidlige stadier af graviditeten. Rollen af den arvelige faktor, sandsynlig biologisk cellulær inferioritet (dvs. kønsorganernes struktur) og de skadelige virkninger af kemiske, fysiske og biologiske påvirkninger anses også for ubestridelig. [ 4 ]
Medfødt type uterin hypoplasi er et tegn på seksuel infantilisme eller en hel patologi, der opstår som følge af skade på embryoet under graviditeten eller er forårsaget af genetiske årsager. Ofte er udløsermekanismen en overtrædelse af hypothalamus' reguleringssystem eller på grund af ovarieinsufficiens på baggrund af overdreven hypofyseaktivitet. Sådanne reguleringsforstyrrelser observeres i barndommen og ungdomsårene. De er forbundet med følgende faktorer:
- hypovitaminose;
- forskellige former for beruselse (herunder alkohol og narkotika);
- nervesygdomme;
- overdreven mental og fysisk (sports)belastning, der ikke er passende for køn og alder);
- anoreksi;
- hyppige infektiøse processer i kroppen (tonsillitis, virusinfektion, influenza).
Disse faktorer påvirker direkte hæmningen af udviklingen af det oprindeligt normalt dannede livmoderorgan.
Patogenese
Intrauterin uterin udvikling sker fra den midterste del af de parrede Müller-kanaler, der smelter sammen. Dannelsen af disse kanaler bemærkes allerede i de første fire uger af graviditeten, og de smelter sammen i den anden måned af graviditeten. I området for fusion af det nedre kanalsegment dannes vaginaen, og de øvre segmenter forbliver usammenhængende: efterfølgende dannes æggelederne fra dem. Enhver fejl i fusions- og dannelsesprocessen kan føre til forskellige varianter af defekter i udviklingen af forplantningsorganet, herunder delvis eller fuldstændig duplikering. Ved utilstrækkelig udvikling af en kanal opstår uterusasymmetri. Hypoplasi af livmoderen opstår på grund af en forstyrret proces med gensidig regulering af de udviklende endokrine og reproduktive systemer hos fosteret. [ 5 ]
Derudover kan hypoplasi forekomme under påvirkning af eksterne negative faktorer, der direkte eller indirekte påvirker fosteret på forskellige stadier af graviditeten. I dette tilfælde afhænger graden af udtryk af den medfødte anomali af eksponeringsvarigheden og graviditetsperioden.
De vigtigste bivirkninger omfatter:
- mikrobielle og virale infektioner;
- somatiske patologier;
- dysfunktion i det endokrine system;
- genetisk prædisposition;
- tager visse lægemidler, der er forbudt at bruge under graviditet;
- erhvervsmæssige farer;
- narkotiske stoffer;
- alkohol, rygning;
- dybe eller langvarige stressfulde situationer, psyko-følelsesmæssig spænding;
- langvarig faste, dårlig og monoton kost;
- ugunstig økologi.
Symptomer livmoderhypoplasi
Hypoplasi af livmoderen viser sig sjældent med symptomer, så patienter har ofte ikke engang mistanke om, at de har en sådan afvigelse. Problemet manifesterer sig ikke klinisk, hvis organet er let reduceret, eller hvis en sådan reduktion skyldes fysiologi - det vil sige kvindens individuelle karakteristika. Således er en lille livmoder typisk for miniature, lave og tynde piger, hvilket er normen for dem. [ 6 ]
Patologisk hypoplasi i livmoderen kan ledsages af følgende symptomer:
- stærke smerter i underlivet, der opstår ved starten af menstruationsblødning;
- regelmæssig, svær, langvarig hovedpine, ledsagende kvalme, betydelig forringelse af velværet i begyndelsen af menstruationscyklussen;
- undervægt, små bryster;
- sen menstruation (efter 15-16 år);
- uregelmæssighed i den månedlige cyklus;
- dårligt udtrykte sekundære seksuelle karakteristika.
Allerede under den indledende undersøgelse kan man bemærke et vist underskud i den fysiske udvikling. Kvinder med uterushypoplasi er ofte tynde, lave, med ubetydelig kønsbehåring og armhulehår, smalt bækken og små brystkirtler. Under den gynækologiske undersøgelse kan andre tegn observeres:
- utilstrækkeligt udviklede labia, afdækket klitoris;
- små æggestokke;
- forkortet og indsnævret vagina;
- snoede æggeledere;
- unormal konfiguration af livmoderhalsen;
- utilstrækkelig størrelse og forkert konfiguration af livmoderorganet.
Imidlertid afsløres alle disse tegn under undersøgelsen, da kvinder oftest søger lægehjælp på grund af manglende evne til at blive gravid, hyppige aborter, mangel på orgasme, svag seksuel lyst, kronisk tilbagevendende endometritis, endocervicitis osv.
Hypoplasi af livmoderen kan genkendes allerede i ungdomsårene baseret på følgende mistænkelige tegn:
- forsinket menstruation (ikke tidligere end 15 år, nogle gange senere);
- uregelmæssig menstruationscyklus, periodisk amenoré;
- svær smertesyndrom, som observeres med hver ny menstruationscyklus;
- for kraftig eller for let menstruationsblødning;
- dårlig fysisk udvikling af den infantile type (tyndhed, kort statur, smalt bækken, dårligt dannede bryster);
- svag udtryk for sekundære seksuelle karakteristika.
Ældre kvinder oplever ofte:
- infertilitet;
- spontane aborter;
- hyppig betændelse i kønsorganerne;
- svag libido;
- svag eller fraværende orgasme.
Årsagen til disse lidelser er naturligvis ikke altid uterin hypoplasi. Det er dog oftest disse tegn, der giver anledning til mistanke om et problem og søger lægehjælp. [ 7 ]
Hypoplasi af livmoderen og multifollikulære æggestokke
Multifollikulære ovarier er en patologisk tilstand, hvor et stort antal follikler (mere end 8) modnes samtidigt i æggestokkene. Normalt ligger antallet af follikler i hver æggestok mellem 4 og 7.
Lidelsen begynder oftest i ungdomsårene, men kan udvikle sig senere. Patologien er ofte forbundet med kroniske endokrine lidelser eller infektiøse og inflammatoriske sygdomme, samt alvorlig stress. Hos nogle patienter diagnosticeres uterin hypoplasi samtidig med multifollikulære ovarier.
Denne kombination af patologier manifesterer sig ved fravær af regelmæssig menstruation og smertefulde menstruationer. Der er også typiske eksterne manifestationer forbundet med hormonelle ubalancer: en kvinde har normalt akne, ustabilitet i kropsvægten (normalt overvægt, især på maven), forekomst af pletter på huden som akantose og tyndt hår. Derudover klager patienter med multifollikulære æggestokke på baggrund af uterin hypoplasi ofte over psykiske problemer, mange af dem har apati, depressive lidelser og nedsat social aktivitet. [ 8 ]
Behandling af en sådan kombineret patologi er kompleks, individuel og langvarig, med obligatorisk hormonbehandling.
Hypoplasi af livmoderen og kolpitis
Hypoplasi i livmoderen forekommer ofte samtidig med forskellige inflammatoriske patologier - for eksempel med colpitis eller vaginitis. Denne sygdom er en betændelse i vaginalslimhinden, der kan have en infektiøs og ikke-infektiøs oprindelse. Den kan forekomme i alle aldre, selv i nyfødtperioden.
De karakteristiske tegn på kolpitis er:
- vaginal udflåd af forskellige typer (flydende, tyk, osteagtig, skummende osv.);
- hævelse og rødme i vulvaen;
- ubehagelige fornemmelser i form af kløe og brændende fornemmelse i kønsområdet;
- ubehagelig lugt af udflåd;
- lidelser i nervesystemet, primært forbundet med ubehag, smerte, konstant kløe (søvnforstyrrelser, irritabilitet, angst);
- smerter i bækkenområdet og de ydre kønsorganer, smerter i vagina under samleje;
- nogle gange, men ikke altid – en stigning i kropstemperaturen;
- hyppig vandladning, smerter under og efter vandladning.
Kolpitis reagerer normalt godt på behandling, men på baggrund af uterin hypoplasi bliver sygdommen kronisk og tilbagevendende. [ 9 ]
Er det muligt at blive gravid med uterinhypoplasi?
Hypoplasi af livmoderen skaber altid hindringer for graviditet, uanset graden af lidelsen. Det reducerede organ har ofte ufuldstændigt udviklede æggestokke, hvilket er særligt ugunstigt. Men selv med hypoplasi af livmoderen bliver kvinder gravide og føder sunde babyer. Sandsynligheden for dette bestemmes af graden af patologi.
- Den mest alvorlige betragtes som den første grad af hypoplasi: hos patienter med en sådan diagnose er livmoderen virkelig miniature - omkring tre centimeter. Et sådant organ kaldes også "embryonisk" eller "intrauterint", da dets udvikling stopper på stadiet af intrauterin udvikling. Korrektion af en sådan grad af patologi anses for umulig, fordi kvinden ikke engang har en månedlig cyklus. Graviditetsstart er oftest kun mulig ved hjælp af surrogatmoderskab - forudsat at æggestokkene fungerer normalt.
- Ved grad II uterin hypoplasi taler vi om en infantil eller "barnlig" livmoder: dens størrelse er cirka 3-5 cm, æggestokkene er placeret højt, æggelederne er lange og uregelmæssigt konfigurerede. Som regel er organet forbundet med livmoderhalsen i et størrelsesforhold på 1:3. En kvindes menstruation er forsinket (efter 15 år), den er smertefuld og uregelmæssig. Med korrekt og langvarig behandling af sådanne patienter kan graviditet opnås. Det er ret vanskeligt at føde et barn, men muligt: i hele graviditetsperioden er der risiko for spontan abort, så kvinden overvåges konstant.
- Hypoplasi af livmoderen af tredje grad er karakteriseret ved en organstørrelse på 5 til 7 cm, med et forhold mellem livmoder og livmoderhals på 3:1. Patologien behandles med hormonelle midler, og graviditetsstart er ret sandsynlig. Der er også mange kendte tilfælde, hvor patienten blev gravid med hypoplasi af livmoderen af tredje grad på egen hånd: specialister peger på muligheden for at genoprette livmoderens og æggestokkenes normale funktion med starten af seksuel aktivitet.
Niveauer
Eksperter taler om tre grader af livmoderhypoplasi, som bestemmer patologiens hovedkarakteristika.
- Den mest ugunstige med hensyn til reproduktionskapacitet anses for at være den embryonale (føtale) livmoder, også kendt som uterin hypoplasi af 1. grad: dens ydre dimensioner er mindre end 30 mm, der er praktisk talt intet livmoderhulrum. Dette skyldes, at dannelsen af en sådan livmoder er afsluttet på stadiet af intrauterin udvikling.
- Hypoplasi af livmoderen af 2. grad er den såkaldte "barnlige" livmoder, der måler op til 50 mm. Normalt bør sådanne organstørrelser være til stede hos en ni- eller tiårig pige. I dette tilfælde har livmoderen et hulrum, omend relativt lille. [ 10 ]
- Hypoplasi af livmoderen af 3. grad kaldes "teenage"-livmoder: den er op til 70 mm lang - normalt er dette størrelsen på organet hos en 14-15-årig teenager. Hvis vi tager i betragtning, at den normale livmoderlængde anses for at være 70 mm eller mere, betragtes den tredje grad af patologi som den mest gunstige med hensyn til implementeringen af en kvindes reproduktive funktion.
Moderat uterin hypoplasi
Moderat uterin hypoplasi defineres normalt som sygdommens tredje grad og har ingen signifikante forskelle fra standarddimensionsværdier. Den karakteristiske indikator er forholdet mellem livmoderkroppen og dens hals, som er 3:1. Organets længde svarer normalt til 7 cm. I mange tilfælde korrigeres denne grad af patologi uafhængigt med starten af seksuel aktivitet.
Moderat hypoplasi er normalt ikke relateret til medfødte patologier. En sådan lidelse kan forekomme på baggrund af hormonelle forstyrrelser, der opstår som følge af overdreven fysisk og mental overbelastning, stress, langvarig sult eller underernæring, ukorrekt spiseadfærd. Andre mulige årsager inkluderer virusinfektion, eksisterende kronisk halsbetændelse, forgiftning og forgiftning (narkotiske stoffer, alkohol, nikotin). Under påvirkning af disse faktorer bremser livmoderen sin udvikling, uanset om organstørrelsen svarer til normerne hos nyfødte og barndommen.
Komplikationer og konsekvenser
Hypoplasi af livmoderen er primært forbundet med infertilitet. Hvis organstørrelsen ikke overstiger 30 mm, bliver graviditet næsten umulig. Og hvis undfangelse finder sted, er der en betydelig risiko for at udvikle en graviditet uden for livmoderen. Faktum er, at hypoplasi af livmoderen ofte kombineres med underudvikling af æggeledersystemet: æggelederne er tyndere og har patologisk snoning.
Da en af de mest almindelige årsager til patologi anses for at være hormonel mangel, forstyrres også den naturlige beskyttelse af urogenitalkanalen. Dette medfører udvikling af infektiøse og inflammatoriske processer i de indre kønsorganer: en kvinde med uterinhypoplasi udvikler ofte endometritis, endocervicitis, adnexitis osv.
Svær hypoplasi bidrager til udviklingen af tumorprocesser i reproduktionssystemet, både godartede og ondartede. For at undgå komplikationer skal en kvinde med uterin hypoplasi overvåges af en gynækolog. [ 11 ]
Diagnosticering livmoderhypoplasi
Diagnostiske procedurer begynder med at stille spørgsmål og undersøge patienten. Hypoplasi af livmoderen kan mistænkes, hvis der er tegn på genital infantilisme:
- sparsom hårvækst i kønsområdet og armhulerne;
- utilstrækkelig udvikling af de ydre kønsorganer;
- forsnævret vagina.
Livmoderhalsen har en uregelmæssig konisk form, og organets krop er fladtrykt og underudviklet. [ 12 ]
Test, der skal udføres ambulant:
- generel klinisk undersøgelse af blod og urin;
- koagulogram (protrombintid, fibrinogen, aktiveret partiel tromboplastintid, international normaliseret ratio);
- biokemisk blodprøve (urinstof- og kreatininniveauer, total protein, dextrose, total bilirubin, alaninaminotransferase, aspartataminotransferase);
- Wasserman-reaktion i blodserum;
- bestemmelse af HIV p24-antigen ved hjælp af ELISA-metoden;
- bestemmelse af HbeAg af hepatitis C-virus ved hjælp af ELISA-metoden;
- vurdering af samlede antistoffer mod hepatitis C-virus ved hjælp af ELISA-metoden;
- gynækologisk smear.
Instrumentel diagnostik omfatter følgende typer procedurer:
- ultralydsundersøgelse af bækkenorganerne;
- elektrokardiografi;
- karyotypecytologi for at udelukke eller bekræfte kromosomale udviklingsabnormaliteter;
- magnetisk resonansbilleddannelse af bækkenorganerne;
- kolposkopi;
- hysteroskopi;
- hysterosalpingografi.
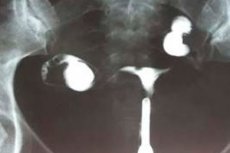
Ultralyd, røntgenundersøgelse og hysterosalpingografi indikerer utilstrækkelig organstørrelse, forkert konfiguration (snoning) af æggelederne og små æggestokke. Niveauet af kønshormoner (follikelstimulerende hormon, progesteron, østradiol, prolaktin, luteiniserende hormon, testosteron) og skjoldbruskkirtelhormoner (skjoldbruskkirtelstimulerende hormon, T4) undersøges nødvendigvis. Mange patienter gennemgår livmodersondering, bestemmelse af knoglealder, røntgen af sella turcica og magnetisk resonansbilleddannelse af hjernen. [ 13 ]
Derudover kræves en konsultation med en terapeut, hvis der er ekstragenitale patologier, samt konsultationer med en endokrinolog, urolog, kirurg, hvis der er lidelser hos andre relaterede organer og systemer.
Ultralyd til bestemmelse af uterin hypoplasi betragtes som en af de mest informative diagnostiske undersøgelser. Proceduren udføres ved hjælp af en vaginal og transabdominal sensor, longitudinel og transversal scanning. [ 14 ]
- Før en transabdominal gynækologisk ultralydsundersøgelse forberedes patienten: en time før proceduren skal hun drikke mindst 1 liter vand uden brus og ikke urinere før undersøgelsens afslutning.
- Transvaginal ultralyd kræver ingen særlig forberedelse, og det er bedre at tømme blæren før proceduren.
Kun en læge kan fortolke resultaterne af ultralyddiagnostik.
Ekko-tegn på uterin hypoplasi er som følger:
- parametrene for organlængde svarer ikke til alder og fysiologisk norm;
- livmoderhalsen er stor i størrelse i forhold til livmoderkroppen;
- en udtalt fremadbøjning af organet bemærkes;
- Æggelederne er tynde, snoede og aflange.
Livmoderkroppen er normalt let vippet fremad, hvilket defineres ved betegnelser som "anteversio" og "anteflexio". Livmoderens dimensioner bestemmes som tværgående, longitudinelle og anteroposteriore indikatorer:
- Den langsgående indikator karakteriserer organets længde og er normalt fra 45 til 50 mm (hos en kvinde, der har født, kan den stige til 70 mm) + livmoderhalsens længde skal være 40-50 mm;
- Den tværgående indikator karakteriserer organets bredde og er normalt fra 35 til 50 mm (hos en kvinde, der har født, kan den stige til 60 mm);
- Anterior-posterior-indekset angiver livmoderens tykkelse og ligger normalt mellem 30 og 45 mm.
Tykkelsen af endometriet varierer i løbet af den månedlige cyklus. På menstruationens 5.-7. dag bestemmes dens tykkelse til at være 6-9 mm. [ 15 ]
Ofte er kun ultralyd nok til at diagnosticere uterinhypoplasi. Andre undersøgelser udføres for at afklare diagnosen og finde årsagerne til patologien, hvilket er nødvendigt for yderligere korrekt og effektiv behandling.
Differential diagnose
Type af patologi |
Kvaliteten af den månedlige cyklus |
Ultralydstegn |
Gynækologisk undersøgelse |
Anomalier i seksuel udvikling |
Der er ingen menstruationsfunktion i puberteten |
Tegn på anomalier opdages: livmoderhalsen og livmoderkroppen er fraværende, der er et rudimentært horn eller en intrauterin septum eller en bihornet livmoder |
Tegn på unormal udvikling af reproduktionsorganerne opdages |
Adenomyose |
Den månedlige cyklus er forstyrret, menstruationsblødningen er sparsom eller kraftig, der er brun vaginal udflåd, menstruationen er smertefuld. |
Livmoderens anteroposterior størrelse er forøget, der er områder med høj ekogenicitet af myometriet, mindre runde anekoiske formationer (3-5 mm) |
Livmoderen er moderat smertefuld, har lymfeknuder (endometriomer) og er forstørret |
Dysmenoré |
Den månedlige cyklus er til stede, men patienterne klager over stærke smerter |
Typiske ekkotegn er fraværende. |
Der opdages ingen patologiske tegn under gynækologisk undersøgelse. |
Inflammatoriske sygdomme i bækkenorganerne |
Uregelmæssig, langvarig livmoderblødning |
Uregelmæssig livmoderstørrelse og endometrietykkelse, høj grad af vaskularisering, væske i bækkenet, fortykkede æggeledere, ujævnt fald i ekogenicitet af myometriezoner |
Smerte og blødhed i livmoderen, tilstedeværelsen af tubo-ovarieformationer, forgiftningssymptomer |
Hvem skal kontakte?
Behandling livmoderhypoplasi
Behandling af uterinhypoplasi ordineres under hensyntagen til graden af patologi og forfølger følgende mål:
- eliminering af lidelsen, korrektion af organparametre;
- genoprettelse af menstruationscyklussen, seksuel og reproduktiv funktion;
- optimering af livskvaliteten.
Grundlaget for terapi for uterin hypoplasi er brugen af erstatnings- eller stimulerende hormonlægemidler. Korrekt valgt behandling muliggør en forøgelse af organets størrelse, der er tilstrækkelig til dets normale fysiologiske funktioner.
Derudover anvendes fysioterapibehandling i form af magnetoterapeutisk, laserterapeutisk, diatermisk, induktotermisk, UHF-procedurer, balneoterapi, brug af ozokerit og paraffin. Det grundlæggende mål med fysioterapi er at forbedre blodcirkulationen i livmoderområdet.
En fremragende effekt opnås ved endonasal galvaniseringsproceduren: denne metode involverer stimulering af hypothalamus-hypofysezonen, hvilket fører til øget produktion af hormonelle stoffer, nemlig luteiniserende hormon og follikelstimulerende hormon. [ 16 ]
For at understøtte og fremskynde helbredelsen anbefales patienter med uterinhypoplasi at tage vitaminbehandling, træningsterapi, manuel terapi med gynækologisk massage og spabehandling.
Der anvendes vitaminkomplekspræparater indeholdende vitamin A, B, D, tocopherol, ascorbinsyre og folsyre. E-vitamin har en antioxidant effekt, stabiliserer den månedlige cyklus og optimerer reproduktionsfunktionen. C-vitamin styrker det vaskulære netværk og forbedrer blodgennemstrømningen.
For at forbedre reproduktiv funktion bør en kvindes kost gennemgås. Lægen vil helt sikkert aflyse strenge diæter og faste, anbefale at holde sig til en fuld kost, spise mere fiber, grøntsager og frugter, vegetabilske olier, kornprodukter. Produkter som spinat, broccoli og rosenkål, tomater, sesam- og hørfrøolie samt fisk og skaldyr anbefales især.
Lægemidler
Lægemiddelbehandling er normalt kompleks og omfatter brug af lægemidler med forskellige virkningsmekanismer.
- Hormonelle stoffer:
- kontinuerlig østrogenkur under puberteten;
- østrogener til den første fase af den månedlige cyklus, gestagener til den anden fase.
Ved utilstrækkelig generel somatisk udvikling anvendes skjoldbruskkirtelhormoner (natriumlevothyroxin 100-150 mcg dagligt), anabolske steroidlægemidler (methandrostenolon 5 mg 1-2 gange dagligt, afhængigt af lidelsens type). [ 17 ]
- Antibiotika ordineres til hyppige infektiøse processer:
- sulbactam/ampicillin (intravenøs 1,5 g);
- clavulanat/ampicillin (intravenøs 1,2 g);
- cefazolin (intravenøst 2 g);
- cefuroxim (intravenøst 1,5 g);
- vancomycin (hvis der er allergi over for beta-lactam-antibiotika) 7,5 mg/kg hver 6. time eller 15 mg/kg hver 12. time i 7-10 dage;
- ciprofloxacin 200 mg intravenøst 2 gange dagligt i en uge;
- Makrolidantibiotikum azithromycin 500 mg én gang dagligt intravenøst i 3-5 dage.
Langvarig hormonbehandling er ofte ledsaget af uønskede bivirkninger, som alle patienter bør være opmærksomme på:
- smerter, forstørrelse af brystkirtlerne;
- øget appetit, nogle gange kvalme;
- tørre slimhinder;
- følelse af træthed, svaghed;
- trombose, tromboemboli.
Det er vigtigt at forstå, at bivirkninger ikke forekommer hos alle patienter, og deres sværhedsgrad er heller ikke den samme. Samtidig er det ofte umuligt at korrigere livmoderens tilstand og slippe af med hypoplasi uden hormonbehandling, da organets vækst og udvikling er direkte afhængig af produktionen af hormoner i kroppen.
Behandling med hormonelle lægemidler
Hormonelle lægemidler til uterinhypoplasi bliver næsten altid det vigtigste led i behandlingen. De hjælper med at afbalancere den hormonelle baggrund, hvilket hjælper med at genoprette livmoderens udvikling.
Oftest er de foretrukne lægemidler følgende hormonelle midler:
- Femoston er et lægemiddel bestående af østradiol og dydrogesteron, som aktiverer udviklingen af hele reproduktionssystemet, inklusive æggelederne. Behandlingen er langvarig med pauser: skemaet udarbejdes af den behandlende læge under hensyntagen til patientens individuelle karakteristika og hendes krops reaktion på behandlingen.
- Duphaston ordineres meget ofte til uterin hypoplasi. Dette hormonelle middel er en kunstig analog af progesteron, hvilket er særligt relevant, når det kommer til endometriehypoplasi. Duphaston stabiliserer hormonbalancen i kroppen, hvis det tages i kombination med andre komplekse lægemidler. Behandlingsvarigheden er normalt mere end seks måneder. Dosis og behandling bestemmes individuelt af lægen.
- Estrofem er et lægemiddel, der hjælper med at stabilisere østrogenbalancen i den kvindelige krop, aktivere udviklingen af det primære reproduktionsorgan og forbedre æggeledernes funktion. Samtidig etableres den månedlige cyklus. Tag 1 tablet dagligt om morgenen. Behandlingsvarigheden bestemmes individuelt af lægen. Som regel er kurene kortvarige (ca. 2 måneder), hvorefter du skal tage en pause.
- Ovestin indeholder et naturligt kvindeligt hormon - østriol. Dette hormon interagerer med kernerne i endometriecellerne og normaliserer epitelets tilstand. Som regel anvendes lægemidlet i form af suppositorier: 1 suppositorium indsættes om dagen med en langsom dosisreduktion afhængigt af behandlingens dynamik. Vaginale suppositorier indsættes i vagina om aftenen, før sengetid.
- Microfollin er et ethinylestradiolpræparat, der eliminerer lidelser forbundet med endogen østrogenmangel, stimulerer proliferation af endometrium og vaginalepitel og fremmer udviklingen af livmoderen og sekundære seksuelle karakteristika hos kvinder med hypoplasi.
Hormonbehandling bør aldrig udføres uafhængigt: Sådanne lægemidler ordineres altid af en læge, og derefter overvåges deres indtag, idet dosering og brugshyppighed justeres. Kvindens krops reaktion på hormonbehandling og behandlingens dynamik skal tages i betragtning. [ 18 ]
Fysioterapibehandling
Fysioterapiprocedurer anvendes med succes som et supplement til lægens primære recepter for uterin hypoplasi. Følgende er særligt almindelige:
- Magnetisk terapi, der bruger et magnetfelt, har en anti-ødematøs og antiinflammatorisk effekt, forbedrer blodcirkulationen og stimulerer cellulære strukturer.
- Ultralydsbehandling påvirker organet på celleniveau og stimulerer vævsmetabolismen, som kombineres med udtalt varmeproduktion. Når temperaturen stiger, forbedres blodcirkulationen, smertesyndromet forsvinder, og sammenvoksninger blødgøres. Derudover aktiverer ultralydsvibrationer æggestokkenes hormonelle funktion, hvilket hjælper med at etablere den månedlige cyklus.
- Fonoforese gør det muligt at administrere lægemidler direkte til det patologiske fokus ved hjælp af ultralydbølger. Dette gør det muligt for lægemidlet at virke lokalt, hvilket reducerer sandsynligheden for bivirkninger betydeligt. Oftest administreres antibakterielle lægemidler, antiinflammatoriske midler og vitaminmidler til vævene ved fonoforese.
- Elektroforese "virker" på samme måde som fonoforese, men elektrisk strøm bruges til at levere medicin.
Derudover er gynækologiske massagesessioner indiceret ved uterinhypoplasi: 10 minutter dagligt i 1-1,5 måneder. Gynækologisk vibrationsmassage optimerer lymfe- og blodcirkulationen i bækkenet, hvilket eliminerer overbelastning og forbedrer metaboliske processer. Takket være vibrationsmassage er det muligt at styrke det ligamentøse-muskulære system i livmoderorganet og bækkenbunden. Induktotermi og akupunktur er også nyttige. [ 19 ]
Urtebehandling
Traditionelle behandlingsmetoder for uterinhypoplasi kan anvendes, men de vil kun have en reel gavnlig effekt i kombination med den primære lægemiddelbehandling. Med andre ord kan fuldgyldig konservativ behandling ikke erstattes af hjemmemidler, men det er fuldt muligt at supplere den.
Urteteer, afkog og infusioner baseret på urter, der har antiinflammatorisk og hormonel aktivitet, anvendes med succes som urtemedicin til at korrigere livmoderhypoplasi.
- Orthilia secunda, eller ensidig vintergrøn, indeholder både fytoøstrogener og planteprogesteron, så planten er indiceret til behandling af mange gynækologiske sygdomme. Oftest anvendes ensidig vintergrøn tinktur derhjemme. For at tilberede den tages 100 g tør, knust plante, hældes 1 liter vodka over, stilles på et mørkt sted. Opbevares under låg i 2 uger, filtreres derefter og begynde at tage: 35 dråber med en lille mængde vand mellem måltiderne, to gange om dagen. Behandlingen er normalt langvarig, flere måneder. Lægemidlet bør ikke tages i barndommen.
- Pileurt, eller fuglehøjlænder, har antiinflammatoriske, antibakterielle, diuretiske, antitumor- og smertestillende virkninger. På grund af de fytonæringsstoffer, der er inkluderet i planten, kan pileurt stimulere det kvindelige reproduktionssystem, øge hormonproduktionen og stabilisere den månedlige cyklus. Planten tages i form af et afkog. Tørret græs i en mængde på 20 g hældes med 200 ml kogende vand, der trækkes i en time under låg. Tag en slurk 3-4 gange om dagen 30 minutter før måltider.
- Salvie kan stimulere produktionen af østrogener i den kvindelige krop og regulere ægløsning. Præparater fra planten tages i den første fase af cyklussen, efter menstruationsblødningens afslutning (ca. på den 4.-5. dag). Salvie bør ikke tages mod endometriose, tumorer eller svær hypertension. For at tilberede medicinen tages 1 spsk. af den tørre plante, brygges 200 ml kogende vand, lad det køle af, si og opbevares i køleskabet. I løbet af dagen skal du drikke hele infusionen, hvilket er ca. 50 ml 4 gange om dagen.
- Elecampane stabiliserer menstruationscyklussen, forbedrer blodcirkulationen i det periuterine område og fremmer dermed organets udvikling. For at tilberede en infusion af planten hældes 2 spiseskefulde råmateriale med 0,5 liter kogende vand og holdes under låg i en halv time. Derefter filtreres infusionen og deles i to halvdele: den ene del drikkes om morgenen en halv time før morgenmaden, og den anden - en time før aftensmaden. Tag medicinen dagligt. Hvis der opstår kvalme eller svaghed, reduceres dosis.
- Rød børste er et naturligt urtemiddel, der aktivt bruges til at behandle myomer, fibromer, mastopati, erosioner i livmoderhalsen, polycystisk ovariesygdom, uregelmæssig menstruation og endda uterin hypoplasi. Til behandling af hypoplasi bruges en tinktur af planten: 50 g tørre, knuste råvarer hældes med 0,5 liter vodka, der trækkes i en lukket form på et mørkt sted i en måned (nogle gange skal det rystes). Derefter filtreres tinkturen, og man begynder at tage 1 teskefuld tre gange om dagen 40 minutter før måltider. Behandlingsregimet er som følger: fire ugers indtagelse - to ugers pause.
Kirurgisk behandling
I tilfælde af samtidig endometriehypoplasi på baggrund af manglende effektivitet af konservativ behandling kan lægen ordinere kirurgisk indgreb, som involverer separat diagnostisk curettage. Operationen består af resektion af det indre livmoderlag (den såkaldte rensning) for at aktivere fornyelsesprocesserne og den efterfølgende vækst af det funktionelle lag i endometriet.
Interventionen udføres ved hjælp af generel intravenøs anæstesi gennem vaginal adgang (uden snit).
Udførelsen af kirurgiske manipulationer styres via et hysteroskop, hvilket gør operationen præcis og sikker.
Det kirurgiske indgreb varer op til en halv time, hvorefter patienten indlægges på en dagafdeling, hvor hun er under opsyn af lægespecialister i flere timer. Hvis hun har det godt, og der ikke er komplikationer, kan kvinden tage hjem samme dag. [ 20 ]
Forebyggelse
Forebyggende foranstaltninger er først og fremmest nødvendige under forberedelsen til graviditet og i undfangelsesfasen. Primær forebyggelse af uterin hypoplasi kan omfatte følgende foranstaltninger:
- Korrekt ernæring til kvinder i reproduktionsperioden, der giver den kvindelige krop alle de nødvendige vitaminer og mikroelementer, og tager kosttilskud anbefalet af lægen.
- Undgå at ryge og drikke alkohol, både i planlægningsfasen og under graviditeten. Du bør også være opmærksom på skadelige fødevarer og drikkevarer.
- Forebyggelse af eksponering af den kvindelige krop for farlige stoffer, især tungmetaller, pesticider og visse lægemidler.
- Rettidig forebyggelse af infektionssygdomme, vaccination (for eksempel kan røde hunde-vaccinen gives mindst 4 uger før graviditet til de patienter, der ikke tidligere er blevet vaccineret og ikke har haft røde hunde i barndommen).
Det er nødvendigt at tage sig af hele pigens reproduktionssystems sundhed fra fødslen. Det er tilrådeligt at vise barnet til en læge - en børnegynækolog - allerede i spædbarnsalderen. Dette er nødvendigt, så specialisten kan vurdere udviklingen af barnets kønsorganer.
Både i den tidlige barndom og i senere aldersgrupper bør barnet beskyttes mod stress, få normal ernæring, opretholde hygiejne og forebygge infektions- og inflammatoriske sygdomme.
I en meget vigtig aldersperiode – ungdomsårene, der starter fra omkring 11 år, skal en pige være særligt omhyggeligt beskyttet mod infektiøse patologier, og især mod virale. Det er nødvendigt at eliminere alle mulige infektionskilder i kroppen – for eksempel caries, kronisk halsbetændelse osv.
Forklarende arbejde med børn spiller en meget vigtig rolle: det er vigtigt at forklare barnet, hvorfor rygning, alkoholindtagelse, brug af stoffer og giftige stoffer er skadelige. Disse faktorer forårsager stor skade på barnets krop, da de har gonadotoksicitet.
Regelmæssig mangel på søvn, faste, tidlig seksuel aktivitet og psyko-følelsesmæssig overbelastning har en negativ indvirkning på udviklingen af det kvindelige reproduktionssystem som helhed.
Vejrudsigt
Hvis uterinhypoplasi er forårsaget af forstyrrelser i det endokrine system, kan rettidig behandling være effektiv. En alvorlig form for medfødt defekt kan dog ikke korrigeres, og sandsynligheden for, at en kvinde bliver gravid, reduceres praktisk talt til nul. [ 21 ]
Behandling af en relativt lille grad af hypoplasi er langsigtet, men prognosen er ofte gunstig: mange kvinder formår at bære og føde en længe ventet baby.
Det er vigtigt at forstå, at patienter straks skal forberede sig på langvarig behandling med nøje overholdelse af alle lægelige anvisninger. Resultatet af denne behandling afhænger af anomaliens grad og årsagerne til dens forekomst. Hypoplasi af livmoderen helbredes ikke altid fuldstændigt. Læger formår dog ofte at opnå det ønskede resultat: kvinder bliver gravide og bliver mødre. Det vigtigste er at finde en god specialist, der kompetent vil vælge en behandlingsmetode.

