Medicinsk ekspert af artiklen
Nye publikationer
Rubrofytose af huden på fødder, hænder, ansigt, negle
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
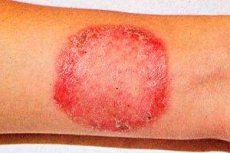
Rubrofitia (synonym: rubromykose) er den mest almindelige svampesygdom, der påvirker glat hud, tånegle, hænder og vellushår.
Årsager rubrofytoser
Sygdommens forårsagende agens er svampen Trichophyton rubrum. Denne infektion tegner sig for 80-90% af alle patogener, der forårsager fodmykose. Infektionen forekommer på samme måde som ved fodsvamp (se fodsvamp).
Symptomer rubrofytoser
Følgende former for rubromykose skelnes: rubromykose af fødderne, rubromykose af fødder og hænder, generaliseret rubromykose.
Onychomycose af fødderne
Rubromykose af fødderne er den mest almindelige. Det kliniske billede af sygdommen begynder med læsionen af fodens interdigitale folder. Gradvist spreder processen sig til huden på fodsålerne og neglepladerne (onychomycosis).
Huden på de berørte fodsåler er stagnerende hyperæmisk, moderat lichenificeret, hudmønsteret er fremhævet, overfladen er normalt tør; i rillerne er der ret tydeligt udtryk for afskalning eller afskalning af slim i form af små ringe og figurer med buede konturer. Over tid bevæger den hudpatologiske proces sig til de laterale og dorsale overflader af fødderne. Subjektivt bemærkes kløe i huden, undertiden ulidelig.
Den patologiske proces involverer normalt også tåneglene.
Der er tre typer af neglepladeskader: normotrofisk, hypertrofisk og atrofisk.
Ved den normotrofiske type påvirkes neglepladen fra de laterale (eller frie) kanter i form af hvide eller gullige striber eller de samme striber, der er synlige i neglepladens tykkelse.
Ved den hypertrofiske type fortykkes neglepladen på grund af subungual hyperkeratose. Den er mat og smuldrer fra den frie kant. De nævnte striber er også synlige i dens tykkelse.
Ved den atrofisk type er det meste af neglepladen ødelagt og forbliver kun delvist ved neglefolden. Nogle gange kan neglepladen løsne sig fra neglelejet ved onykolyse.
Rubromykose af fødder og hænder
Denne form for rubromykose forekommer hos patienter, der lider af fodmykose.
Det kliniske billede af rubromykose på hænderne minder meget om manifestationen af rubromykose på fødderne. Den hudpatologiske proces er meget mindre udtalt på grund af gentagen håndvask i løbet af dagen. Tilstedeværelsen af foci tiltrækker opmærksomhed: foci med en intermitterende inflammatorisk kam langs periferien og på håndryggen, en rødlig-blålig baggrund af håndfladen. På overfladen af elementerne ses afskalning af slim i varierende grad af sværhedsgrad. Når hændernes negleplader er involveret i den patologiske proces, påvirkes de også af den normotrofiske, hypertrofiske eller atrofisk type.
Generaliseret rubromykose
Generalisering af svampeinfektion observeres hos patienter, der lider af rubromykose i føddernes hud eller onychomycose i lang tid. Spredningen af rubromykose fremmes af patologi i indre organer, det endokrine system og immunsystemets insufficiens. Store folder påvirkes oftest, især lyske-lårbenet, balder og skinneben, men foci kan også findes på andre områder af huden. Først vises lyserøde eller lyserøde-røde pletter med afrundede konturer med et blåligt skær, tydeligt afgrænset fra sund hud. Senere bliver farven på foci gullig-rød eller brun. De er let infiltrerede, deres overflade er dækket af små skæl, og langs periferien er der en intermitterende, bulet kam bestående af små papler, vesikler og skorper. Som følge af perifer vækst og fusion med hinanden optager pletterne store områder. Dybe læsioner af den røde trichophyton, hovedsageligt på skinneben, balder og underarme, betragtes som en follikulær-nodulær variant af sygdommen. Udslættet ledsages af betydelig kløe, processen er tilbøjelig til tilbagefald, især i den varme årstid. I den generaliserede form påvirkes vellushår. Det mister sin glans, bliver mat, knækker af (nogle gange i form af "sorte prikker").
Af stor betydning for diagnosticering af sygdommen er påvisning af svampen under mikroskopisk undersøgelse af patologisk materiale (skæl, vellushår) og såning af materialet på et næringsmedium for at opnå en kultur af rød trichophyton.
Hos de fleste patienter udvikler manifestationerne af generaliseret rubromykose sig efter tilstedeværelsen af læsioner i hud og negle på fødder (eller fødder og hænder) i mere eller mindre lang tid (fra flere måneder til 5-10 år eller mere) på baggrund af patologi i indre organer, det endokrine og nervesystem, trofiske hudlidelser eller på grund af andre ændringer i kroppen. For eksempel fremmes udviklingen af generaliserede manifestationer af rubromykose ofte af langvarig behandling med antibiotika, cytostatika og steroidlægemidler.
Trichophyton rubra forårsager både overfladiske og dybe læsioner i glat hud, hvilket undertiden observeres hos den samme patient. Således kan udslæt i lyske- og interglutealfolderne og dybe (nodulær-nodulære) læsioner på skinnebenene eller andre områder af huden forekomme samtidigt.
Dybe læsioner af den røde grichophyton, hovedsageligt på skinneben, balder og underarme, betragtes som en follikulær-nodulær variant af sygdommen. I denne form er der, sammen med papuløst-follikulære elementer, også dybere elementer, der har tendens til at gruppere sig og er placeret i form af buer, åbne spor og guirlander. Udslættet ledsages af betydelig kløe. Processen har tendens til tilbagefald, især i den varme årstid. Foci af denne form for rubromykose kan simulere indurativ erytem af Bazin, nodulært erytem, papulonekrotisk tuberkulose (ofte forbliver arforandringer på foci-stedet), nodulær vaskulitis, dyb pyodermi, leukæmi og manifestationer af andre dermatoser. For eksempel, når rubromykose er lokaliseret på ansigtshuden, kan læsionerne minde meget om lupus erythematosus, tuberkuløs lupus, manifestationer af stafylokoksykose og endda pigmentxerodermi hos ældre.
Generaliseret rubromykose kan helt sikkert forekomme uden dannelse af dybe foci. I sådanne tilfælde kan læsionerne i kliniske manifestationer være meget tæt på eksem, neurodermatitis, parapsoriasis, psoriasis, annulært granulom, Devergie's lichen pilaris osv. Eksudative manifestationer af rubromykose kan også observeres - små vesikulære udslæt og skorper på fødder, hænder og andre områder af huden.
Det skal bemærkes, at med ekssudative manifestationer af rubromykose kan en række patienter udvikle sekundære (allergiske) udslæt på huden på kroppen og ekstremiteterne, der ikke indeholder svampeelementer.
De mest almindelige former for rubromykose er dem, hvor læsionerne er dybrøde (ofte med et blåligt skær), smelter sammen og har mere eller mindre udtalt afskalning på overfladen. Kliniske varianter af sygdommen omfatter mykotisk erythrodermi og palmar-plantar-inguinal-gluteal syndrom. Dette syndrom, som observeres hos mange patienter med generaliseret rubromykose, påvirker normalt huden på fødder, håndflader og negleplader.
Læsioner af store folder - intergluteal, inguinal-femoral, hud på ballerne, under mælkekirtlerne opstår normalt efter en mere eller mindre lang tilstedeværelse af mykosefokus på fødder og håndflader. Fokusene synes at udgå fra dybden af store folder, spreder sig til de indre kvadranter af ballerne og derefter til de ydre. Fokusernes overflade er gulligrød eller brun. De er let infiltrerede, let skællede. Kanterne af fokuserne er let hævede og har en intermitterende, buet kam bestående af små papler og skorper. Normalt har kammen en mere intens rødlig-blålig farve end selve læsionen.
Diagnosticering rubrofytoser
Af stor betydning for diagnosticering af sygdommen er påvisning af svampen under mikroskopisk undersøgelse af patologisk materiale (skæl, vellushår) og såning af materialet på et næringsmedium for at opnå en kultur af rød trichophytop.
Diagnosen rubromykose i fødderne (eller fødder og hænder) er baseret på et ret karakteristisk klinisk billede og påvisning af svampeelementer i foci. Men ofte, især i tilfælde af latent eller atypisk forekommende rubromykose, er resultatet af kulturundersøgelser afgørende for at stille en diagnose. Disse undersøgelser er især vigtige ved dyshidrotiske former for rubromykose, som er meget lig (hvis ikke klinisk identiske med den) epidermofytose i fødderne forårsaget af Trichophyton interdigitale.
Hvad skal man undersøge?
Hvordan man undersøger?
Differential diagnose
Ved differentialdiagnose af rubromykose er det nødvendigt at tage højde for overfladisk (antropofil) trikofytose, såvel som begrænsede former for infiltrativ-suppurativ (zoofil) trikofytose. Det skal også huskes, at de ret sjældne læsioner i hovedbunden ved rubromykose kan ligne foci af mikrosporier.
Differentialdiagnosen af rubromykose af fødderne (eller fødder og hænder) bør først udføres med epidermofytose af fødderne (og epidermofytider), trichofytose forårsaget af svampe i den antropofile gruppe, palmar-plantar hyperkeratose, psoriasis og eksem af denne lokalisering.
Det skal tages i betragtning, at læsioner i de interdigitale folder og negleplader kan være forårsaget af gærlignende svampe af slægten Candida, skimmelsvampe og andre dermatofytter.
Hvem skal kontakte?
Behandling rubrofytoser
Behandling af fodsvamp og rubrofitia bør være etiotropisk, patogenetisk og symptomatisk. Behandlingen bør begynde med ekstern behandling. Ved akutte inflammatoriske processer med væskning ordineres lotions med 2% resorcinol, borsyre og 0,25% sølvnitrat. Blærernes dæksel gennembores med en nål eller klippes af med en saks under overholdelse af aseptiske regler. Derefter anvendes opløsninger af anilinfarvestoffer (Costellani-maling, methylenblåt, brilliantgrøn osv.). Til etiotropisk behandling ordineres cremer og salver indeholdende antimykotika (1% creme eller derm-gel af lamisil, travogen, zalain osv.). Ved alvorlig inflammation og sekundær infektion ordineres salver eller cremer indeholdende kortikosteroider og antibiotika sammen med antimykotika (travocort, gentriderm, triderm osv.). For at udtørre foci af væskende hud anvendes et svampedræbende lægemiddel i vid udstrækning - nitrofungin-neo i form af en opløsning og spray. Lamisil anvendes i form af derm-gel eller 1% creme én gang dagligt i 7 dage. Ved brug af blandede former af lamisil, forekom der klinisk bedring hos 82% af patienter med fodmykose ved behandlingens afslutning og hos 90% mykologisk. Ved udgangen af den anden uge blev der observeret klinisk og mykologisk bedring hos alle patienter. Ifølge mange forskere skyldes en sådan udtalt effekt lægemidlets lipofile og keratofile egenskaber, hurtig penetration og langvarig bevarelse af en høj koncentration af terbinafin i keratiniseret hud. Lamisil kan anvendes til fodmykose kompliceret af en sekundær infektion, da det er blevet bevist, at lægemidlet har antiinflammatorisk aktivitet som cycloripoxolamin og en antibakteriel effekt som 0,1% gentamicip-creme.
Ved erytematøs-pladeform af fodsvamp, ledsaget af revner, bidrager brugen af Lamisil i form af en 1% creme i 28 dage ikke kun til klinisk og mykologisk helbredelse, men også til heling af overfladiske og dybe revner. Derfor har Lamisil, udover svampedræbende, antibakterielle og antiinflammatoriske egenskaber, evnen til at stimulere regenerative processer i huden.
Systematisk symptomatisk behandling omfatter brug af desensibiliserende midler, antihistaminer, beroligende midler og vitaminer, da de forårsagende midler til denne svampeinfektion har udtalte antigene egenskaber.
Hvis der ikke er nogen effekt fra eksterne midler, bør du skifte til systemiske antimykotika.
I øjeblikket anvendes følgende systemiske antimykotika som etiotropiske midler: terbinofin (Lamisil), itraconazol (Tecnazol, Orungal), griseofulovin osv.
Lamisil til fodsvamp uden neglepladeskader ordineres i en daglig dosis på 250 mg i 14 dage. Til fodsvamp anvendes itraconazol (teknazol, orungal) med 100 mg én gang dagligt i 15 dage.
Til fod-onykomykose ordineres Lamisil med 250 mg dagligt i 3 måneder, og til hånd-onykomykose - i 1,5 måneder. Itracopazol (Teknazole, Orungal) anvendes med 200 mg 2 gange dagligt i en uge (én kur), derefter tages en 3-ugers pause. Til fod-onykomykose ordineres 3 behandlingskure, og til hånd-onykomykose - 2 behandlingskure.
I betragtning af patogenets udtalte allergifremkaldende egenskaber er det nødvendigt at ordinere (især i nærvær af mycider) desensibiliserende midler og antihistaminer, beroligende midler, B-vitaminer, rutin, ascorbinsyre. I tilfælde af sekundær pyogen infektion er kortvarige kure med bredspektrede antibiotika indiceret.
Det er nødvendigt at eliminere samtidige sygdomme (diabetes mellitus, endokrine, immunforstyrrelser, nedsat mikrocirkulation i underekstremiteterne osv.).
Generel forebyggelse kræver hygiejnisk vedligeholdelse og regelmæssig desinfektion af bade (gulve, tæpper, træriste og -måtter, bænke, håndvaske), brusere og svømmebassiner, lægeundersøgelser af personalet, der betjener dem, rettidig behandling og lægeundersøgelse af patienter. Personlig forebyggelse består i kun at bruge dine egne sko, overholde reglerne for personlig hygiejne for føddernes hud og desinficere skoene. Tør skoens indersål og foring af med en vatpind dyppet i 25% formalinopløsning eller 0,5% chlorhexidinbigluconatopløsning. Placer derefter skoene i en polyethylenpose i 2 timer og lad dem lufte, indtil de er tørre. Desinficer sokker og strømper ved at koge dem i 10 minutter. For at forhindre tilbagefald af epidermofytose, smør føddernes hud med antimykotiske midler i 2-3 uger, efter at sygdomssymptomerne er forsvundet. Til forebyggelse anvendes nitro-fungin-neo i vid udstrækning i form af en opløsning eller spray.


 [
[