Medicinsk ekspert af artiklen
Nye publikationer
Marginale osteofytter i hofteleddet
Sidst revideret: 29.06.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
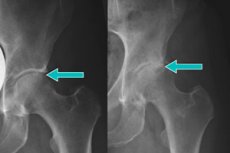
Under røntgenundersøgelser af bækkenknoglerne opdages ofte marginale osteofytter i hofteleddet. Disse er specifikke patologiske udvækster på ledfladen, hvor knoglen er dækket af brusk. Ved kontakt med nerveender forårsager osteofytter alvorlige smerter, primært på grund af hvilke patienter søger lægehjælp. Hovedårsagen til udvækster er slidgigt og bruskskade. [ 1 ]
Epidemiologi
Marginale osteofytter i hofteleddet findes oftere hos mænd over 65 år. Alderen for 80% af patienterne - det overvældende flertal - overstiger 75 år.
For eksempel er prævalensen af patologien i USA 12%, hvilket resulterer i, at der udføres flere hundrede tusinde endoprostetiske operationer hvert år.
De mest almindelige manifestationer af marginale osteofytter i hofteleddet:
- Smerter ved bevægelse og fravær i hvile (nogle gange ses bestråling af lyskeområdet);
- Forbigående stivhed i leddet om morgenen;
- Begrænset bevægelighed i hofteleddet, krepitation;
- Fravær af tegn på inflammation (hævelse, lokal temperaturstigning).
Årsager osteofytter i hofteleddet
For at forstå årsagerne til dannelsen af marginale osteofytter i hofteleddet er det nødvendigt at have en idé om de anatomiske og fysiologiske træk ved denne artikulation.
Lårbenshovedet og iliums acetabulum er involveret i dannelsen af hofteleddet. Ledfladerne er dækket af synovialbruskvæv. Dette væv kan absorbere synovialvæske og frigive den tilbage efter behov, afhængigt af bevægelsesaktiviteten. Når man står i lange perioder, udsættes acetabulum for intens mekanisk belastning. Under gang ændres den stødabsorberende belastning afhængigt af ændringen i den motoriske vektor. I denne situation påvirker forskellige og skiftende belastningsretninger næsten hele overfladen af acetabulum og lårbenshovedet.
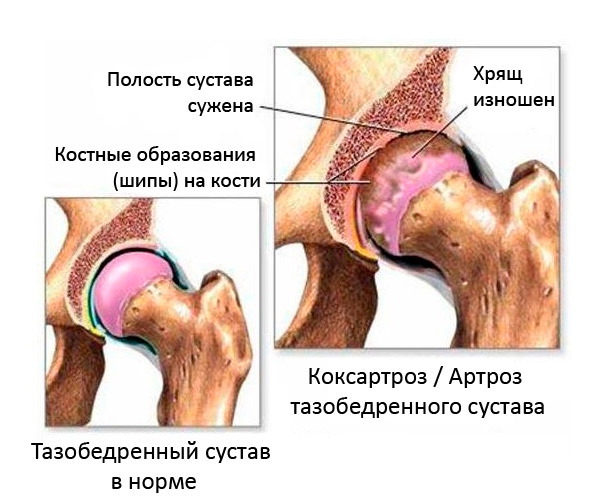
Dannelsen af marginale osteofytter forekommer kun, når det synoviale brusklag er beskadiget. I områder med udtynding af brusk og knogleblokering under motorisk aktivitet dannes der mikrorevner i brusken, som med tiden fyldes med calciumsalte. Sådanne aflejringer beskadiger blødt væv, hvilket fører til en konstant inflammatorisk proces. Som følge heraf ødelægges bruskvæv, osteofytter vokser og videre langs hele den indre ledflade. [ 2 ]
Indirekte årsager til dette fænomen kan være:
- Overvægt, som gentagne gange øger belastningen på hofteleddets overflader og fremkalder accelereret ødelæggelse af brusklaget;
- Stillesiddende livsstil;
- Krumning af underekstremiteterne og fødderne;
- Skader på hofterne og selve hofteleddet;
- Rygmarvskurvatur med bækkenforskydning, knæartrose med fejlstilling og forkortelse af lemmerne;
- Aldersrelaterede biokemiske forandringer;
- Vækstanomalier (juvenil epifyseolyse af lårbenshovedet, infantil osteonekrose);
- Skeletanomalier (dysplasi i hofteleddet eller acetabulum, rotationsfejlstilling af lårbenshalsen);
- Femoral-acetabulær impingement (elevation i det forreste ydre segment af hoved-hals-overgangen, overdreven beskyttelse af lårbenshovedet af acetabulum);
- Epifysære anomalier (spondyloepifyseal dysplasi);
- Hormonelle forstyrrelser (lavt østrogenniveau hos kvinder).
Risikofaktorer
Da patogenesen bag forekomsten af marginale osteofytter i hofteleddet ikke er fuldt ud forstået, er det vigtigt at kende til de risikofaktorer, der kan provokere udviklingen af patologi. Sådanne faktorer omfatter:
- Fedme, overvægt, øget belastning på ledfladerne og forårsager accelereret ødelæggelse af bruskvæv;
- Stillesiddende livsstil (overvejende stillesiddende arbejde, hypodynami på grund af overvægt osv.);
- Fejlstilling i foden, knogledeformiteter (herunder valguskrumning);
- Traumatiske skader på hofteleddet eller overlåret;
- Sakro-lumbal osteochondrose;
- Forkert kropsholdning, deformationer af rygsøjlen, hvilket medfører ujævn fordeling af den stødabsorberende belastning under motorisk aktivitet;
- Regelmæssig tung fysisk aktivitet med længerevarende ophold "på benene", manuel transport af tunge genstande;
- Sygdomme i karrene i underekstremiteterne (åreknuder, angiopati af diabetisk oprindelse, udslettende endarteritis, aterosklerose osv.);
- Reumatoid skade på intraartikulær brusk på grund af leddegigt, gigt, Bechterews sygdom (ledtype), systemisk lupus erythematosus osv.;
- Forkert livsstil, dårlig kost, lavt væskeindtag i løbet af dagen.
Hos ældre kan marginale osteofytter opstå som følge af traumer, frakturer i lårbenshovedets område. Hos midaldrende patienter er det nødvendigt at udelukke alle former for endokrine lidelser, der kan forårsage bruskdestruktion.
Højrisikogrupper omfatter kvinder under graviditet (sen graviditet er karakteriseret ved fysiologisk blødgøring af bruskvæv) samt overvægtige personer.
Patogenese
Det patogenetiske billede af dannelsen af marginale osteofytter i hofteleddet undersøges stadig. Det er kendt, at osteofytter i de fleste tilfælde opstår på et sent stadie af slidgigtudviklingen: udvæksterne er lokaliseret på lårbenshovedet eller på overfladen af hoftebenets acetabulum.
Topografiske, morfologiske og andre træk ved osteofytvækst blev først beskrevet i 1975. Samtidig blev klassificeringen af vækster afhængigt af deres placering og vækst bestemt. Især blev marginale osteofytter opdelt i perifere (med lokalisering langs kanten af lårbenshovedet) og centraliserede (med lokalisering langs kanten af lårbenshovedets grove fossa). Ud over marginale osteofytter er epiartikulære og subartikulære osteofytter også blevet beskrevet.
Varianter af osteofytvækst:
- Der er en overvækst af brede og flade osteofytter, der påvirker lårbenshovedets mediale og posteriore zoner, med bevaret sfærisk formation. Nogle gange er der degenerative forandringer med cystiske formationer i lårbenshovedets anterior superior og mediale segment. Klinisk og radiologisk undersøgelse afslører lateral rotation og forskydning af lårbenshovedet i forhold til acetabulum.
- Udvæksterne har tendens til at sprede sig udad og påvirke lårbenshovedets posteriore og mediale områder. Knoglevævet ødelægges, lårbenshovedets øvre og laterale områder involveres, og lårbenshovedet forskydes lateralt og opad i forhold til acetabulum. Kliniske tegn er fikseret fleksionskontraktur, lateral rotation og hofteadduktion.
- De marginale osteofytter på overfladerne af acetabulum og lårbenshovedet danner en ejendommelig ring, der omgiver hofteleddet. Der er destruktive og degenerative forandringer i den mediale og posteromediale region af lårbenshovedet.
- Perifere marginale osteofytter bliver synlige, når acetabulum med lårbenshovedet er dybt forsænket i bækkensiden. Efterhånden som knogleskaden skrider frem, forskydes hovedet opad i forhold til acetabulum, og en ring af perifere udvækster findes langs den nedre kant af lårbenshovedet.
Symptomer osteofytter i hofteleddet
Symptomer på dannelsen af marginale osteofytter i hofteleddet manifesterer sig muligvis ikke umiddelbart efter starten af patologiske forandringer. Først over tid, efterhånden som de vokser, er der konstant smerte i hofteleddet og begrænsning af bevægelse.
Mange patienter, der lider af marginale osteofytter i hofteleddet, klager over smerter i lænden, ballerne og hofterne. Smertesyndromet kan variere fra mindre ubehag til akutte, stærke smerter. I fremskredne tilfælde er smerten så stærk, at patienten ikke er i stand til at foretage bevægelser.
Bevægelsesfriheden i leddet er også forringet. Konstant ubehag og smerte gør det vanskeligt at udføre selv simple bevægelser: det bliver problematisk at gå, løfte benet eller endda sidde i længere tid. Mange mennesker har en følelse af stivhed i leddet, en følelse af at "benet ikke adlyder".
Kantosteofytter i hofteleddet er en hyppig patologi, der ikke kan helbredes fuldstændigt. Rettidig henvisning til læger, når de første symptomer opdages, hjælper dog med at starte behandlingen i tide og forhindre udvikling af alvorlige konsekvenser. [ 3 ]
Komplikationer og konsekvenser
Degenerative-dystrofiske ledpatologier med efterfølgende dannelse af osteofytter er ikke kun et medicinsk, men også et socialt problem, da patienter i mange tilfælde bliver invalide. Den primære konsekvens af dannelsen af marginale osteofytter i hofteleddet er tabet af evnen til at føre en normal livsstil. I starten oplever patienten ubehag ved længere tids gang. Efter et stykke tid bliver det nødvendigt at stoppe under gang (næsten hver 200-300 m), derefter bliver det nødvendigt at bruge en støttestok eller krykker.
På grund af vævsdestruktion og overvækst af marginale osteofytter oplever patienten stærke smerter, og evnen til at udføre bevægelser er stærkt begrænset. Patologiske processer bidrager til udviklingen af kronisk inflammation i leddet og det omkringliggende væv, der opstår gigt eller periarthritis, osteomyelitis.
Musklerne i den berørte underekstremitet atrofierer, benet bliver mærkbart tyndere. Ubalancen i belastningen fører til forstyrrelser i andre komponenter i bevægeapparatet: platfod, osteochondrose, deform rygsøjle, nervesystemet lider (kompressionsneuropatier osv.).
Blandt de ikke mindre alvorlige konsekvenser er dannelsen af patologiske subluksationer, ankylose (sammenvoksning af ledfladerne) og nekrose. Som følge heraf bliver patienten invalid og mister evnen til at bevæge sig selvstændigt. Risikoen for overbelastning, trombose osv. stiger.
I fremskredne tilfælde er den eneste mulige måde at forbedre situationen på endoprostese - et komplekst kirurgisk indgreb, der er forbundet med en høj risiko for komplikationer og et stort antal kontraindikationer. Derfor er det vigtigt at søge lægehjælp rettidigt: tidlig behandling kan bremse eller stoppe progressionen af smertefulde processer uden at ty til større operationer.
Diagnosticering osteofytter i hofteleddet
Under den indledende konsultation indsamler lægen anamnese, vurderer tilstanden i bevægeapparatet eksternt, undersøger og mærker de berørte led. For at afklare arten af patologiske forandringer i centralnervesystemet udføres en generel neurologisk undersøgelse.
Omfattende instrumentel diagnostik kan omfatte:
- Røntgen af hofteleddene i flere fremspring med bestemmelse af typen og placeringen af osteofytter;
- Computer- eller magnetisk resonansbilleddannelse for at bestemme sygdomsstadiet, afklare vækstens træk, detaljere og studere alle involverede strukturer;
- Ultralyd af blødt væv, led;
- Elektroneuromyografi til vurdering af nervesystemets funktion i perifere regioner.
Om nødvendigt kan lægen ty til yderligere diagnostik for at få mere præcis information om hofteleddets og de marginale osteofytters tilstand. Især anvendes artroskopi eller biopsi.
Derudover ordineres laboratorietests:
- Hæmogram udføres for at detektere markører for inflammation (øget COE og leukocytter);
- Blodbiokemi udføres for at bestemme niveauet af calcium, C-reaktivt protein, reumatoid faktor;
- Serologisk screening er nødvendig for at bestemme specifikke immunglobuliner og autoimmune antistoffer.
Hvis patienten har systemiske sygdomme eller andre indikationer, er konsultationer med en endokrinolog, traumatolog, reumatolog osv. ordineret.
Differential diagnose
Differentialdiagnose udføres med følgende patologier:
- Osteonekrose.
- Fra den indledende fase af osteonekrose til de sene stadier flader lårbenshovedet gradvist ud uden patologiske ændringer i selve leddet.
- Slidgigt opdages kun i et sent stadium af osteonekrose.
- Femoral acetabulær impingement.
- Femoralt impingementsyndrom i det forreste eksterne segment af cephalisk-hals-forbindelsen (kamimpingement).
- Impingement af det anterosuperiore segment af acetabulum (pincer impingement).
- Hoftedysplasi.
- Udvendig udfladning af acetabulum.
- Pyrofosfat artropati.
- Pyrofosfat aflejres i acetabulærlæben og brusk.
- Degenerative forandringer i hofteleddet, dannelse af osteofytter.
- Subkondrale cyster.
Behandling osteofytter i hofteleddet
Medicin mod marginale osteofytter i hofteleddene omfatter brug af smertestillende midler og antiinflammatoriske lægemidler. Smertestillende midler (Ketonal, Dexalgin, Nalgesin) vil bidrage til at reducere smerter og forbedre patientens livskvalitet, og antiinflammatoriske lægemidler (Diclofenac, Paracetamol, Ibuprofen) vil stoppe udviklingen af inflammatoriske reaktioner.
Specielle kondrobeskyttende lægemidler hjælper med at bremse udviklingen af slidgigt, som ofte går forud for dannelsen af marginale osteofytter. Kondrobeskyttere fremmer regenerering af bruskvæv og forbedrer ledmobiliteten. Sådanne lægemidler (glukosamin, chondroitinsulfat) kræver dog langvarig brug, da de har en akkumulerende effekt.
Myorelaxantia er en anden gruppe medicin, der er nyttig til patienter med marginale osteofytter i hofteleddet. Disse lægemidler reducerer muskelspændinger, forbedrer mobiliteten og lindrer smerter. Blandt de mest almindelige myorelaxantia er: Midocalm, Tizanidin, Baclofen.
Generelt anvendes en omfattende behandling bestående af konservative og kirurgiske metoder.
Fysioterapeutisk behandling omfatter brugen af elektroforese og ultrafonoforese, hvilket gør det muligt at eliminere muskelspasmer, lindre smerter og forbedre metaboliske processer i væv.
Fysioterapi er en anden vigtig terapeutisk komponent. Fysioterapiøvelser ordineres også under genoptræning, hvilket er nødvendigt for at styrke musklerne i hofteregionen og underekstremiteterne.
Akupunktur og manuel terapi anbefales også for at lindre muskelspændinger og smerter.
Brugen af specielle ortopædiske konstruktioner (indlæg, indlægssåler, ortoser) er indiceret i tilfælde af deformiteter, forskellige lemlængder osv.
Moderne kirurgiske teknologier hjælper ofte med at bremse udviklingen af marginal osteofytdannelse og eliminere behovet for endoproteser. Derfor udføres endoskopiske indgreb i hofteleddet - artroskopi med udskiftning af beskadiget væv. Operationen udføres gennem små hudsnit (punkturer). Optik og endoskopiske instrumenter indsættes i leddet, og en speciel monitor giver mulighed for at undersøge alt patologisk ændret ledvæv i detaljer. Ved hjælp af instrumenter og under kontrol af optik fjernes osteofytter i lårbenet og acetabulum, og ledlæben sys sammen. Hvis leddet er deformeret, gives det en anatomisk korrekt konfiguration. Beskadiget brusk erstattes med en kollagen biomatrix, som er fuldt ud i stand til at udføre funktionen af normalt bruskvæv.
Hvad angår endoproteser, er denne intervention passende, når hofteleddet er fuldstændig og irreversibelt dysfunktionelt og ikke kan repareres. Under endoprotetisk kirurgi erstatter kirurgen den berørte ledflade med en kunstig.
Efter et kirurgisk indgreb gennemgår patienten en langvarig genoptræning med fysioterapi og fysioterapi. Restitutionsperioden kan tage flere måneder og kræver ikke kun tålmodighed, men også en betydelig indsats fra patientens side, herunder nøje overholdelse af alle medicinske anbefalinger.
Forebyggelse
Forebyggende foranstaltninger bør omfatte forebyggelse af udvikling af slidgigt og maksimering af bruskbevarelse.
Kosten bør indeholde kollagen, som er nødvendigt for at understøtte ledfunktion og -struktur. Kollagen er til stede:
- I kød- og fiskebouillon;
- I pålæg, gelé;
- I bær, frugter, grøntsager.
Det er nødvendigt at konsultere rehabiliteringslæger eller fysioterapeuter om fysioterapi. For hvert specifikt tilfælde vælges et forskelligt sæt øvelser.
Anbefalet:
- Regelmæssige massagekurser (1-2 gange om året);
- Behandling og forebyggelse af metaboliske sygdomme (fedme, diabetes, gigt), samt patologier i fordøjelseskanalen og leveren;
- Korrektion af fodkrumning, brug af ortopædiske sko og specielle indlægssåler;
- Forsyning af kroppen med de nødvendige vitaminer og sporstoffer, yderligere indtag af D-vitamin, magnesium, zink;
- Profylaktisk administration af kondroprotektanter;
- Undgå skader og overbelastning af især underekstremiteterne og hofteleddene;
- Overholdelse af arbejds- og hvileregimet;
- Regelmæssige lægeundersøgelser for rettidig påvisning af patologier i bevægeapparatet.
Vejrudsigt
Den indledende fase af dannelsen af marginale osteofytter fører normalt ikke til handicap. Det er vigtigt at konsultere en læge i tide, få en fuldstændig undersøgelse, starte behandling og følge alle medicinske anbefalinger.
Prognosen anses for mindre gunstig, når det kommer til negligerede tilfælde, en stor overvækst af osteofytter, især ved sekundær slidgigt. Sygdommen er tilbøjelig til hurtig progression, hofteleddet ødelægges hurtigt. I flere år kan patienten blive invalid.
I komplicerede tilfælde kan det være nødvendigt at gennemgå kompleks endoprotetisk kirurgi. Moderne behandlingsmetoder hjælper folk med at vende tilbage til deres normale livsstil.
Desværre søger patienterne i de fleste tilfælde ikke straks lægehjælp, så sygdommen udvikler sig hurtigt, og leddene deformeres. Over tid fører marginale osteofytter i hofteleddet til alvorlige smerter og invaliditet.
Anvendt litteratur
Anvendelse af injicerbare former af biopolymere heterogene hydrogeler i degenerative-dystrofiske læsioner i leddene, Praktisk manual for læger, Moskva, 2012
Moderne tilgang til patogenese, diagnose og behandling af slidgigt i knæleddet EM Lisitsyna, MP Lisitsyn, AM Zaremuk
Traumatologi og Ortopædi, Ryabchikov IV Kazan, 2016

