Medicinsk ekspert af artiklen
Nye publikationer
Cervikal dysplasi
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
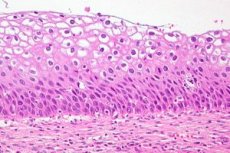
Cervikal dysplasi er en tydelig ændring i antallet og den morfologiske struktur af celler i individuelle sektorer af slimhinden i livmoderhalsen. Denne tilstand af epitelet betragtes som farlig på grund af den høje risiko for at udvikle en onkologisk proces, men med rettidig diagnose og behandling er patologien reversibel. Livmoderhalskræft er den tredje mest almindelige sygdom hos kvinder. Ifølge statistikker indsamlet af WHO diagnosticeres cervikal dysplasi som en præcancerøs patologi årligt hos mere end 40 millioner repræsentanter for det retfærdige køn. I moderne gynækologisk praksis erstattes cervikal dysplasi som diagnose af definitionen - CIN (Cervikal intraepitelial neoplasi) eller cervikal intraepitelial neoplasi.
 [ 1 ]
[ 1 ]
Årsager cervikal dysplasi
Ifølge de seneste WHO-data er 90% af årsagerne til cervikal dysplasi forbundet med en virusinfektion. Oftest er det HPV - human papillomavirus, og DNA fra denne virus påvises i næsten alle undersøgelser, uanset sværhedsgraden af cervikal dysplasi. Ætiologisk kan CIN dog også fremkaldes af andre faktorer, herunder følgende sygdomme, tilstande og omstændigheder:
- Human papillomavirus (HPV)
- HSV-2 (HSV2) - herpes simplex-virus, type 2
- Cytomegalovirus (CMV) - cytomegalovirus
- Gardinella, en anaerob bakterieinfektion (Gardnerella vaginalis)
- Vaginal candidiasis (Candida spp.)
- Urogenital infektion - mycoplasmose (Mycoplasma hominis)
- Klamydia (Chlamydia trachomatis)
- Langvarig brug af hormonelle præventionsmidler
- Promiskuøse seksuelle forhold, vilkårligt valg af seksuelle partnere
- Begyndelse af seksuel aktivitet før tilstrækkelig seksuel modenhed (12-14 år)
- Historien om genetisk onkofaktor
- Immundefekt, herunder HIV
- Kemoterapi
- Fordøjelsespatologier forbundet med underernæring, mangel på mikroelementer og essentielle vitaminer
- Hyppige fødsler eller tværtimod aborter
- Usunde vaner - rygning, alkoholafhængighed
- Antisocial livsstil, utilstrækkeligt niveau af grundlæggende hygiejne
Det skal bemærkes, at cervikal dysplasi oftest er forbundet med STD'er - seksuelt overførte sygdomme, den førende blandt dem er human papillomavirus - papillomavirus. Dette er den mest almindelige årsag til præcancerøse sygdomme hos kvinder, så det er værd at overveje det mere detaljeret.
HPV er opdelt i følgende kategorier efter graden af risiko for at udvikle kræft:
- Spidse kondylomer, vorter, ikke-onkogen natur
- Lav onkogen risiko (onkogen serotype 14 arter)
- Høj risiko for at udvikle kræft
Faren ved sådanne ætiologiske faktorer ligger i sygdommens asymptomatiske progression. Det er næsten umuligt at bemærke starten på en patologi uden regelmæssige gynækologiske undersøgelser. Der kan gå mere end 10 år fra infektionens begyndelse til stadiet med en tydelig onkologisk proces. Infektionen truer mange kvinder, men de, der falder ind under risikokategorien, er mest modtagelige for den. Det drejer sig om kvinder, der fører en fri livsstil i seksuel forstand, såvel som dem, der ikke bruger prævention, når de skifter seksuelle partnere. Derudover er kvinder, der er uagtsomme med hensyn til inflammatoriske processer i det urogenitale område, i risiko for at blive smittet med HPV. En lille procentdel af infektionerne forekommer i tilfælde af traumatiske skader på livmoderhalsen under graviditetsafbrydelse.
En interessant version af de årsager, der bidrager til udviklingen af cervikal dysplasi, blev fremsat af den amerikanske gynækolog Polikar. "Ukrudtsteorien" forklarer CIN på denne måde:
- Livmoderhalsens epitellag er en slags jordlag
- Virus og bakterier kan trænge ind i "jorden" og forårsage ændringer i vævscellerne.
- For at "frøene" kan begynde at vokse og provokere patologi, har de brug for visse betingelser.
- Betingelser for patologisk vækst af "frø" er varme, fugtigt miljø, snavs, lys
- Følgende faktorer spiller en rolle i betingelserne for udvikling af patologisk vækst:
- immundefekt
- vitaminmangel og mikronæringsstofmangel
- manglende overholdelse af hygiejneregler
- dårlige vaner
- genetisk faktor
Hypotesen fra lægen fra University of California er endnu ikke afvist, men den accepteres ikke som et aksiom, men kliniske observationer tyder på en vis pålidelighed af "ukrudtsteorien". Kvinder, der blev diagnosticeret med cervikal dysplasi, blev behandlet på lægens klinik. Hos 45% af dem forbedredes resultaterne af PAP-tests og histologiske skrabninger efter at have holdt op med at ryge, modtaget normal vitaminrig ernæring og immunmodulatorer. 25% af patienterne var fuldstændig helbredt for HPV efter et år.
Patogenese
Cervikal dysplasi er patogenetisk set oftest forbundet med infektion med human papillomavirus, den humane papillomavirus. I praksis hos gynækologiske onkologer er det almindeligt at overveje to typer af virusinfektionsudvikling:
- Det første stadie – papillomavirussens DNA er allerede i cellen, men trænger ikke ind i dens kromosom (episomal tilstand). Denne type infektion betragtes som reversibel og let helbredelig med hensyn til behandling.
- Det andet stadie, hvor papillomavirussens DNA allerede er i cellegenomet. Denne infektionsvariant kan kaldes det første skridt mod udvikling af patologisk transformation af celler. Samtidig induceres dannelsen af et specifikt østrogen (16α-ONE1) med en aggressiv udviklingsform, som har en kræftfremkaldende effekt. Disse er ideelle betingelser for dannelsen af en tumorproces.
Generelt er patogenesen af cervikal dysplasi forbundet med transformationen af vævets cellulære struktur. Livmoderhalsens epitelvæv har visse egenskaber:
- Struktur (4 lag)
- Standarder for cellekernestørrelse
- Mobil kontakttilstand
Epitelvæv kan også have forskellige strukturer afhængigt af dets placering. Endocervix er placeret inde i livmoderen, det er kirtelvæv (et enkeltradet cylindrisk epitel). Det ydre lag af epitelet (vaginalt) er et fladt epitel med mange lag (SPE). Lagene i det flerlagede epitel er opdelt i følgende typer:
- Initial, germinal (basale lavt differentierede celler)
- Det lag, der er i stand til aktivt at dele sig og formere sig, er det parabasale lag.
- Et mellemliggende, tornet lag af differentierede celler med tydeligt udtrykt cytoplasma. Dette er epitelets beskyttende lag.
- Det lag, der kan skalle af, er det overfladiske lag. Dette lag er udsat for keratinisering.
Patogenetisk set er cervikal dysplasi oftest forbundet med en forstyrrelse i strukturen af de basale og parabasale lag (hyperplasi). Ændringerne påvirker følgende processer:
- Delingen af kerner, deres størrelser og konturer forstyrres
- Cellerne er dårligt differentierede.
- Epitelets normale lagdeling forstyrres
Patologien kan udvikle sig over årene, indtil kældermembranens integritet er kompromitteret, hvilket igen fører til livmoderhalskræft (invasiv form).
I øjeblikket har de fleste kvinder, takket være regelmæssige screeningsprogrammer (gynækologiske undersøgelser), mulighed for at stoppe udviklingen af atypiske celler i tidlige stadier. Mild og moderat cervikal dysplasi behandles med succes og er ikke en livstruende sygdom. Alvorlig dysplasi er oftest forbundet med, at patienter fra risikogruppen nægter at overholde reglerne for forebyggende undersøgelse og tilstrækkelig behandling.
Symptomer cervikal dysplasi
Symptomer på CIN er karakteriseret ved deres "hemmelighed". Cervikal dysplasi er farlig, fordi den forekommer uden åbenlyse, mærkbare kliniske manifestationer. Det er næsten umuligt at se det kliniske billede i tide uden undersøgelse, især i de tidlige stadier af sygdommen. Patologien udvikler sig absolut asymptomatisk hos 10-15% af kvinderne, resten af patientkategorien har mulighed for at stoppe processen takket være regelmæssige undersøgelser af den behandlende gynækolog.
Det skal bemærkes, at CIN sjældent forekommer som en uafhængig sygdom; den ledsages normalt af bakterielle og virale infektioner:
- HPV
- Kolpitis
- Klamydia
- Herpesinfektion
- Cervicitis
- Leukoplaki
- Adnexitis
- Candidiasis
Symptomer på cervikal dysplasi er muligvis ikke de sande årsager til selve CIN-processen; tegn er normalt forårsaget af samtidige sygdomme og kan være som følger:
- Kløe i skeden
- Brændende fornemmelse
- Udflåd, der ikke er typisk for en sund tilstand, inklusive blod
- Smerter under samleje
- Træksmerter i underlivet
- Synlige kondylomer, papillomer
Cervikal dysplasi er ikke en onkologisk sygdom, men på grund af det latente kliniske billede anses den for at være ret farlig, tilbøjelig til progression og kan i alvorlig form føre til livmoderhalskræft. Derfor anses undersøgelse og diagnose for at være den vigtigste måde at hurtigt opdage asymptomatiske ændringer i livmoderhalsens epitellag.

Første tegn
Latent forløb af CIN er et karakteristisk klinisk billede for alle typer cervikal dysplasi.
De første tegn, der kan manifestere sygdommen, er højst sandsynligt forbundet med tilstedeværelsen af tegn på tilhørende patologier eller oprindeligt provokerende faktorer.
Cervikal dysplasi er oftest ætiologisk forårsaget af HPV-infektion.
Ifølge statistikker er hver niende indbygger på planeten bærer af en af de 100 varianter af human papillomavirus. Mange typer HPV forsvinder af sig selv på grund af immunsystemets aktivitet, nogle af dem er tilbøjelige til at komme tilbage og kan manifestere sig som følger:
- Vorter i kønsområdet (de opdages under en gynækologisk undersøgelse)
- Spidse kondylomer er synlige udvækster med takkede kanter i vagina og analområdet. Indre kondylomer er kun synlige under en undersøgelse på lægens kontor.
- Lejlighedsvis let blødning efter samleje, især midt i den månedlige cyklus
- Udflåd, der er usædvanligt i farve, lugt eller konsistens
- Uregelmæssig månedlig cyklus
De første tegn kan være fraværende, alt afhænger af typen af HPV og immunsystemets beskyttende egenskaber. Dette er en alvorlig trussel, da cervikal dysplasi kan fortsætte som en skjult proces i mange år. Den slettede klinik for CIN som en risikofaktor kan kun forebygges ved hjælp af undersøgelser og screening. Læger anbefaler, at alle kvinder efter 18 år besøger en gynækolog og gennemgår diagnostik - både klinisk og instrumentel, laboratorieundersøgelse.
 [ 15 ]
[ 15 ]
Udflåd ved cervikal dysplasi
Udflåd, der kan indikere cervikal dysplasi, opdages oftest under undersøgelse i en gynækologisk stol eller ved udtagning af materiale til cytologi. En vis mængde slim kan frigives fra cervikalkanalen. Dens egenskaber og karakteristika bestemmes ikke af selve CIN, men snarere af samtidige, associerede infektioner, oftest bakterielle eller virale. Udflåd med cervikal dysplasi kan også være forbundet med erosive processer. Lidt mere detaljeret om de specifikke tegn på udflåd:
- Rigelig, hvid og tyk udflåd i form af flager og har en karakteristisk lugt. Disse er tegn på kolpitis, som kan ledsage cervikal dysplasi.
- Sparsom udflåd blandet med blod eller pus kan være et tegn på erosive processer, især hvis de opstår efter samleje.
- Udflåd ledsaget af kløe, smerte og svie er tegn på en virus- eller bakterieinfektion, oftest forbundet med kønssygdomme (seksuelt overførte sygdomme).
- Udflåd, hvis mængde stiger i anden halvdel af cyklussen, med akut kløe, svie - et symptom på genital herpes. Dette er igen en faktor, der fremkalder cervikal dysplasi.
- Blodig udflåd, kraftigt eller sparsomt, er et farligt tegn. CIN i tredje fase er ikke så meget karakteriseret ved smerte som ved egenskaberne af den væske, der udskilles fra vagina.
For at bestemme årsagen til udflådet er én undersøgelse under alle omstændigheder ikke nok, bakteriologisk dyrkning, cytologi og andre laboratorietests er nødvendige. Hvis du gennemgår alle diagnostiske faser i tide, kan processen stoppes i den indledende fase og forhindre udviklingen af patologiske transformationer i cellerne i det cervikale epitel.
Smerter ved cervikal dysplasi
Smerter ved cervikal intraepitelial neoplasi er et truende symptom, der kan betyde, at cervikal dysplasi allerede er kommet til stadium III. CIN i de to første stadier betragtes som en baggrundssygdom og er ikke relateret til onkologiske processer. Som regel forekommer dysplasi uden mærkbare kliniske tegn, der kan være mindre symptomer (udflåd, kløe), der er karakteristiske for samtidige sygdomme.
I hvilke tilfælde kan der opstå smerter ved cervikal dysplasi?
- Alle inflammatoriske processer forbundet med bækkenorganerne - PID:
- Akut endometritis - smerten ledsages af feber og kulderystelser
- Ooforitis, ensidig eller tosidig, er ofte af infektiøs oprindelse (mykose, candida, alt relateret til kønssygdomme). Betændelse i æggestokkene forårsager smerter i underlivet, ofte med udflåd.
- Endometritis i den akutte fase - smerter i underlivet
- Myometritis - smerter, oppustethed, feber
- Salpingitis manifesterer sig med smertefulde symptomer i slutningen af menstruationscyklussen
- Adnexitis i det subakutte eller akutte forløb af processen ledsages af svære smerter
PID - betændelser forbundet med bækkenorganerne er ætiologisk forårsaget af infektioner, vira og bakterielle læsioner. Det er denne "base", der anses for at være gunstig for udviklingen af cervikal dysplasi som følge af en fremskreden sygdom.
- Cervikal dysplasi, der udvikler sig til stadium III, hvor to tredjedele af epitellagene er underlagt ændringer. Smertesymptomet varer i ret lang tid, er af trækkende karakter, ofte med udflåd (blod, lugt, atypisk konsistens). Smerter kan forekomme selv uden stressfaktor, i hvile, og er sjældent skærende eller akutte. I sådanne tilfælde stilles en foreløbig diagnose - livmoderhalskræft, hvilket kræver specifikation (lokalisering af processen, grad af skade)
Smerter i CIN er oftest en klinisk manifestation af faktorer, der fremkalder dysplasi. Disse omfatter først og fremmest virusinfektioner (HPV) og næsten hele spektret af seksuelt overførte sygdomme (STD'er).
Hvor gør det ondt?
Niveauer
Moderne praktiserende læger bruger en ny klassifikation udviklet af WHO. Cervikal dysplasi defineres som CIN af tre grader afhængigt af processens sværhedsgrad:
- Ændringerne i cellestrukturen er små. Dette er lavgradig dysplasi eller CIN I. Diagnosen skal afklares med laboratorietests og screeningsundersøgelser.
- Epitelets cellulære struktur er under udtalt transformation. Dette er cervikal dysplasi af moderat sværhedsgrad eller CIN II.
- Det typiske billede for CIN III er synlige patologiske forandringer i to tredjedele af epitellagene. Cellernes morfologi og funktioner er tydeligt forringede, dette stadie diagnosticeres som alvorligt (svært CIN). Dette er måske endnu ikke kræft, men diagnosen defineres som grænsen mellem carcinoma in situ og en fremskreden form for onkologi.
Cervikal dysplasi bør ikke forveksles med en anden nosologi - erosion. Ifølge ICD 10-klassifikationen er erosion en defekt i epitellaget, registreret i klasse XIV under kode N 86. Den terminologiske definition af "cervikal dysplasi" blev vedtaget tilbage i 1953, og derefter blev dette udtryk godkendt på den første kongres for eksfoliativ cytologi i 1965. Ti år senere, i 1975, blev der afholdt et andet internationalt forum (II Kongres om patologiske ændringer i cervikale livmoderhalssygdomme).
Det blev besluttet at kalde cervikal dysplasi for cervikal intraepitelial neoplasi (CIN) eller CIN. Cervikal intraepitelial neoplasi som diagnose blev opdelt i 3 grader:
- 1. grad – mild.
- 2. grad – moderat.
- Grad 3 – svær, carcinoma in situ (initial, præinvasiv fase) tilføjet.
I den generelt accepterede klassifikation ICD 10 registreres diagnosen cervikal dysplasi som følger:
1. Klasse XIV, kode N87
- N87.0 – mild cervikal dysplasi, CIN grad I.
- N87.1 – moderat cervikal dysplasi, cervikal intraepitelial neoplasi (CIN) grad II.
- N87.2 - åbenlys cervikal dysplasi NOS (CIN ikke andetsteds specificeret), ikke andetsteds klassificeret. Denne kode udelukker CIN grad III.
- N87.9 – CIN - uspecificeret cervikal dysplasi.
Carcinom in situ betegnes med koden D06 eller som cervikal intraepitelial neoplasi (CIN) grad III.
Komplikationer og konsekvenser
Konsekvenserne af CIN er direkte relateret til sygdommens diagnosticerede stadium. Generelt passer de fleste kvinder på deres helbred og besøger regelmæssigt en læge for forebyggende undersøgelser. Dette påvirker risikoen for malign dysplasi betydeligt. Ifølge statistikker håndterer 95% af det smukke køn under opsyn af en gynækolog med succes en lidelse som cervikal dysplasi.
Diagnosticering cervikal dysplasi
Dysplasi er en karakteristisk transformation af cellevævet i det cervikale epitel. Derfor sigter diagnostikken mod at bestemme ændringer i strukturen af endocervikale celler.
Diagnosen af CIN (cervikal dysplasi) er baseret på 7 tegn, der bestemmer morfologien af den cellulære struktur:
- Hvor meget øges cellekernens størrelse?
- Ændringer i kernens form.
- Hvordan farvetætheden af kernecellerne øges.
- Kernepolymorfi.
- Karakteristika for mitoser.
- Tilstedeværelse af atypiske mitoser.
- Fravær eller bestemmelse af modning.
Differential diagnose
Cervikal dysplasi kræver omhyggelig undersøgelse, og differentialdiagnose er obligatorisk.
Differentialdiagnostik er nødvendig, fordi livmoderhalsens epitellag har en lagdelt struktur. Derudover består selve livmoderhalsen af et lille lag muskelvæv, den indeholder også bindevæv, blod- og lymfekar og endda nerveender. En så kompleks struktur af livmoderhalsen kræver afklaring, hvis lægen tvivler på diagnosen, især ved dysplastiske processer.
Cervikal dysplasi, hvad kan det forveksles med?
Differentialdiagnose bør udelukke følgende sygdomme:
- Cervikal erosion under graviditet, forårsaget af en ændring i hormonstyringen og en vis forskydning i visse cellulære lag. Sådanne ændringer betragtes som normale for processen med at føde et foster.
- Erosive processer, defekter i epitelvæv - ægte erosion. Traumer på slimhinden kan være forårsaget af hvad som helst - tamponer, alkaliske midler, lægemiddelbehandling, intrauterin prævention, instrumentelle procedurer uden ordentlig uddannelse og kvalifikationer fra lægen. Det sker, at erosion opstår som en uundgåelig konsekvens af et planlagt kirurgisk indgreb. Lymfocytter, plasmaceller og andre cellulære elementer kan ses under et mikroskop, hvilket indikerer begyndelsen på celletransformation. Men i kombination med andre undersøgelseskriterier kan alt dette snarere udelukke dysplasi og bekræfte erosiv skade.
- Cervicitis af infektiøs ætiologi. Dette er en inflammatorisk proces i livmoderhalsens epitellag, hvilket er ret almindeligt. Faktum er, at epitelet i princippet er meget følsomt og modtageligt for påvirkning af flere faktorer. Et infektiøst agens kan fremkalde betændelse i de to første vævslag. Klamydia påvirker som regel cylindriske celler, såvel som gonokokker. Andre infektioner kan give anledning til en pseudotumorproces eller ulceration. Differentialdiagnostik bør afklare og adskille nosologier, helst bestemme typen af patogen for infektiøs inflammation.
- Sygdomme (STD'er) overføres ved ubeskyttet samleje. Trichomoniasis giver et billede, der næsten på alle måder ligner cervikal dysplasi.
- Kønssygdomme (syfilis), Treponemapallidum giver et billede af epitelskader svarende til dysplastiske forandringer.
- Herpesinfektioner. Sygdommen kræver specifikation af herpesens type og art.
- Hyperplasi (polyplignende vækst).
- Cervikale polypper – type og art (fibrøse, inflammatoriske, pseudosarkomatøse, vaskulære og andre).
- Leukoplaki.
- Resterende fragmenter af Wolffian-kanalen.
- Cervikal atrofi på grund af lave østrogenniveauer.
- Pladecelle papillom som en godartet neoplasma.
- Hyperkeratose.
- Endometriose.
- Protozoale infektioner (amøbiasis).
- Cervikal dysplasi er i de fleste tilfælde forårsaget af HPV (papillomavirus), men det kræver også en specifikation af type og art.
Differentialundersøgelse er et klassisk sæt procedurer inden for gynækologi:
- Indsamling af patientens anamnese og klager.
- Undersøgelse, herunder ved hjælp af medicinske spejle.
- Cytologi.
- Kolposkopi som angivet.
- Indsamling af materiale til histologi – biopsi.
- Derudover er transvaginal ultralyd, PCR-analyse samt generelle og detaljerede blod- og urinprøver mulige.
Hvem skal kontakte?
Behandling cervikal dysplasi
Behandling af cervikal dysplasi begynder, efter at en kvinde har gennemgået alle diagnostiske stadier. De faktorer, der fremkalder dysplastiske patologier, er forskellige, så en nøjagtig vurdering af patogenet - en virus, infektion - er ikke kun vigtig, men kan nogle gange redde patientens liv. Livmoderhalskræft hos kvinder forbliver på listen over de mest almindelige onkologiske sygdomme. At opdage det i tide, at stoppe det på et tidligt stadie - dette er hovedopgaven i behandlingen af cervikal dysplasi.
Behandling involverer løsning af et meget specifikt problem - eliminering af årsagen, der forårsagede patologiske ændringer i epitelceller. Oftest fremprovokeres transformationen af cellevæv af virus, og den første plads blandt dem er optaget af human papillomavirus. Derudover "opgiver" aldersrelaterede hormonelle forandringer, kroniske inflammatoriske sygdomme, kokinfektioner og mange andre årsager ikke så let deres positioner. En kvinde, der er blevet diagnosticeret med cervikal dysplasi, bør være forberedt på en forholdsvis lang behandlingsperiode, hvilket virkelig vil gøre hende sund.
Lad os overveje, hvilke metoder der anvendes til behandling af endocervikal dysplasi:
- Konservativ (tager medicin i henhold til det forløb og den behandling, som lægen har bestemt).
- Kirurgisk (lokal kirurgisk indgriben, fuld operation, afhængigt af patologiens udviklingsstadium).
- Yderligere behandlingsmetoder (fysioterapi, urtemedicin).
- Alternative metoder til behandling af cervikal dysplasi, som ikke er bekræftet hverken klinisk eller statistisk, vil derfor blive diskuteret nedenfor kun som en oversigtsbeskrivelse.
Generelt kan terapien beskrives som følger:
- Eliminering af årsagen til sygdommen og obligatorisk fjernelse af dysplasisektoren:
- Ætsning af området (laserbehandling).
- Kryodestruktion.
- Elektrokoagulationsmetode.
- Langvarig lægemiddelbehandling (immunmodulatorer, vitaminbehandling).
- Kirurgisk behandling (konisering) eller fjernelse af det beskadigede område ved hjælp af en radiokirurgisk kniv.
Taktisk og strategisk planlægning af behandling af cervikal dysplasi afhænger direkte af patologiens sværhedsgrad.
- Den første sværhedsgrad er lægemiddelbehandling, der aktiverer og understøtter immunsystemet. Dysplasi neutraliseres ofte efter behandling, især efter eliminering af patogenet - HPV.
Behandlingsplan:
- Kontinuerlig observation af patienten i et til to år efter diagnosen er afklaret.
- Regelmæssig screening af epiteltilstanden (cytologi).
- Immunmodulatorer, indtag af vigtige mikroelementer – selen, folsyre, B-vitaminer, vitamin E, A, C.
- Parallel behandling af samtidige patologier i det urogenitale system.
- Behandling af områder af livmoderhalsen, der er beskadiget af dysplasi, ved hjælp af kemiske koagulationsmidler (vagotyl).
- Anbefalinger til sund kost og livsstil.
- Valg af adaptive præventionsmetoder, der udelukker hormonelle lægemidler.
- Observation af en endokrinolog.
- Anden sværhedsgrad:
- Metoder til kauterisering.
- Kryoterapimetoder (kryodestruktion).
- Laserbehandling.
- Behandling med radiobølgeterapi.
- Konisering (excision af det berørte område af epitelvæv).
Kirurgisk behandling af cervikal dysplasi udføres på andendagen efter menstruationscyklussens afslutning for at forhindre patologisk proliferation af endometriet. Små sår efter operationen heler også lettere på disse dage.
- Den tredje sværhedsgrad er en alvorlig diagnose. Behandlingen bestemmes i samarbejde med en onkolog.
En kort oversigt over behandlingsmetoder med deres fordele og ulemper:
- Ætsning.
- Fordelen er tilgængelighed, både hvad angår teknologi og omkostninger.
- Ulempen er, at der ikke er nogen teknologisk mulighed for at kontrollere kvaliteten af ætsningen og dybden af den elektriske sløjfes indtrængning.
- Kryometode (destruktion ved hjælp af ultralave temperaturer):
- Der er ingen dybe ar efter proceduren; metoden er egnet til unge kvinder, der ikke har født.
- Ulempen er komplikationer, midlertidige men ubehagelige, i form af kraftig udflåd efter proceduren. Det skal også tages i betragtning, at patienten efter kryofrysning skal afholde sig fra samleje i 1,5-2 måneder.
- Laserbehandling:
- Den specifikke "fordampning" af det berørte område af epitelet efterlader stort set ingen spor, ingen ar, proceduren er meget præcis.
- Nærliggende områder af livmoderhalsen kan blive påvirket af laseren og kan blive forbrændt.
- Radiobølgebehandling:
- Metoden anses for at være lavttraumatisk, præcis og smertefri. Der kræves ingen rehabilitering eller restriktioner i behandlingsregimet efter radiobølgebehandling. Tilbagefald er stort set ikke-eksisterende.
- Ulempen kan betragtes som de høje kommercielle omkostninger ved proceduren.
- Konisering:
- Intet specifikt kriterium for konisk excision af væv kan betragtes som en fordel eller ulempe. I alle tilfælde af brug af en skalpel vil sår forblive, metoden er traumatisk, men i moderne praksis udfører gynækologer konisering med en laser. Laserexcision er meget mere effektiv og forårsager ikke langvarig blødning. Konisering som behandling for cervikal dysplasi ordineres kun, hvis det er nødvendigt, og det er umuligt at bruge en mere skånsom metode.
Generelt er behandling af cervikal dysplasi opdelt i flere faser:
- Generelt – lægemidler til normalisering af epitelvævets tilstand (orthomolekylær terapi) – essentielle vitaminer (beta-caroten, B-vitaminer, ascorbinsyre, folsyre, oligomere proatocyanidiner, PUFA – flerumættede fedtsyrer, selen, enzymterapi. Denne kategori omfatter også en særlig diæt.
- Lægemiddelbehandling - immunmodulatorer og cytokiner til neutralisering af vira og infektiøse agenser.
- Lokal terapi – kemisk kauterisering (koagulation).
- Behandling med kirurgi.
- Fytoterapi
Lægemidler
Cervikal dysplasi behandles med succes i de fleste tilfælde, forudsat at diagnostiske foranstaltninger udføres rettidigt. Medicin kan ordineres som et hjælpestadium i terapien; den grundlæggende behandling af CIN betragtes som metoder til at fjerne epitelvæv, det område og lag, hvor den patologiske proces udvikler sig. Konservativ behandling med medicin er dog også inkluderet i komplekset af terapeutiske foranstaltninger. Først og fremmest er der behov for medicin for at neutralisere aktiviteten af det mest almindelige årsagsmiddel til dysplastiske forandringer - HPV. Derudover kan et vigtigt kriterium for valg af medicin være kvindens alder og hendes ønske om at opretholde fertiliteten.
Lægemidler, der anvendes i behandlingen af CIN, har til formål at opnå følgende mål:
- Antiinflammatoriske lægemidler (etiotropisk terapi). Behandlingsregimet vælges afhængigt af sygdommens ætiologi og stadium.
- Lægemidler fra kategorien hormonelle lægemidler til genoprettelse af det endokrine systems normale funktion.
- Immunmodulatorer.
- Lægemidler og midler, der hjælper med at normalisere den vaginale mikrobiocenose (mikroflora).
Således er de lægemidler, der kan ordineres i den konservative behandlingsfase, alle typer immunmodulatorer, et omhyggeligt udvalgt kompleks af vitaminer og mikroelementer. Gynækologer tildeler folsyre, en gruppe af vitaminer - A, E, C, selen, den ledende rolle.
Flere detaljer om, hvilke lægemidler der kan ordineres til cervikal dysplasi:
Lægemidler, der stimulerer immunsystemet |
Interferon-alfa 2 Isoprinosin Prodigiosan |
Aktiverer produktionen af immunceller, der er i stand til at modstå virusinfektioner. Beskyt celler mod indtrængning af bakterier og vira Styrker alle kroppens beskyttende funktioner som helhed |
Vitaminpræparater, mikroelementer |
Folsyre Retinol (A-vitamin) C-vitamin, E-vitamin Selen |
Folsyre ordineres som et middel til at modvirke ødelæggelsen af epitelvævsceller. A-vitamin hjælper epitelceller med at gennemgå en normal delingsprocessen. E-vitamin virker som en kraftig antioxidant. C-vitamin betragtes som et klassisk middel til at styrke kroppens forsvar. Selen fungerer også som en antioxidant og hjælper endocervikale vævsceller med at regenerere og restituere sig efter konisering, kauterisering og andre terapeutiske procedurer. |
Lignende behandlingsregimer for cervikal dysplasi anvendes i næsten alle lande, der betragter sig som udviklede. Gynækologer forsøger at undgå alvorlige kirurgiske indgreb så længe som muligt, når de diagnosticerer CIN, men medicin er ikke altid i stand til effektivt at påvirke den patologiske proces med celledegeneration. Derfor er det i 65-70% af tilfældene nødvendigt at fjerne en sektion af cervikalvævet og derefter ordinere et vedligeholdelseskur med medicin.
Det skal bemærkes, at lægen også kan udføre antibakteriel, antiviral behandling, hvilket som regel sker, når cervikal dysplasi allerede har udviklet sig til mere alvorlige stadier. Generelt anvendes medicin ikke som en separat behandlingsstrategi for cervikal dysplasi.
Kirurgisk behandling af cervikal dysplasi
Kirurgisk behandling af cervikal dysplasi er den mest almindeligt anvendte metode. Valget af behandling for CIN afhænger af mange faktorer - patientens alder, dysplasiens stadium, samtidige patologier, størrelsen af det beskadigede epitel. En afventende behandlingsstrategi er kun passende, når cervikal dysplasi diagnosticeres som moderat, dvs. sværhedsgrad i stadium I.
Moderne kirurgisk behandling omfatter flere grundlæggende teknikker:
- Excision og dens varianter: loop-elektrokoagulation, radioexcision, diatermoelektrisk metode til vævsfjernelse, elektrokonisering.
- Ødelæggelse af et atypisk område af epitelet ved hjælp af kuldeeksponering – kryokonisering, kryodestruktion.
- Laserfordampning (også laserkonisering eller kauterisering).
- Excision af zonen for atypisk transformation af epitelceller – knivkonisering.
- Fjernelse af livmoderhalsen - amputation.
Under hvilke betingelser er det tilrådeligt at udføre kirurgisk behandling af cervikal dysplasi?
- Den bedste periode til fjernelse af et patologisk ændret område af epitelet anses for at være den follikulære fase af den månedlige cyklus (fase I). På dette tidspunkt, efter proceduren, forbedres vævsregenereringen på grund af det øgede indhold af østrogener.
- Hvis operationen udføres akut, er det nødvendigt at bestemme niveauet af humant choriongonadotropin (hCG) for at udelukke mulig graviditet. Dette er især vigtigt, når operationen er planlagt til anden fase af menstruationscyklussen.
- Kirurgisk indgreb er uundgåeligt, når cervikal dysplasi diagnosticeres i stadium III. På denne måde kan risikoen for malignitet – udvikling af onkopatologi – minimeres.
- I tilfælde af påvisning af HPV (papillomavirus) er de mest effektive metoder laserfjernelse af transformerede celler eller diatermokoagulation.
Mere om kirurgiske behandlingsmetoder for CIN:
- Destruktion. Som regel bruger gynækologer en kold metode - kryodestruktion ved hjælp af kryogen (flydende nitrogen). Denne teknologi blev først testet i 1971, og siden da er dens effektivitet blevet bekræftet klinisk og statistisk af næsten alle læger i verden. Kryometoden anvendes på den 7.-10. dag i den månedlige cyklus og kræver ikke specifik forberedelse. Der er dog nogle kontraindikationer for dens anvendelse:
- infektionssygdomme i den akutte fase.
- synlige områder med arvæv i livmoderhalsen.
- akut inflammatorisk proces i vagina.
- cervikal dysplasi, der udvikler sig til stadium III.
- kronisk endometriose.
- tumorprocesser i æggestokkene.
- uklare grænser for det patologisk ændrede område af livmoderhalsen.
- graviditet.
- starten af menstruationen.
Efter kryodestruktion bemærker mange patienter blodig, ret rigelig udflåd, hvilket betragtes som en acceptabel norm i en vis postoperativ periode. Teknikkens effektivitet er tæt på 95%, afhængigt af den foreløbige diagnose og patientens individuelle karakteristika. Tilbagefald er muligt i tilfælde af forkert bestemt stadium af cervikal dysplasi.
- Diatermokoagulation er en af de mest almindelige metoder til kirurgisk behandling af cervikal dysplasi. I bund og grund er dette en metode til kauterisering, der bruger to typer elektroder - store og små (i form af en løkke). Strømmen tilføres punktvis og ved lav spænding, hvilket muliggør en ret målrettet procedure. Teknikkens nuance er, at der ikke er nogen måde at regulere kauteriseringens dybde på, men med omfattende detaljeret diagnostik kan denne opgave overvindes. Komplikationer - ar, vævsnekrose, mulig udvikling af endometriose. Ifølge statistikker kan omkring 12% af patienterne falde ind under kategorien af dem, der lider af sådanne konsekvenser.
- Laserfordampning og laserkonisering. Fordampning har været kendt af gynækologer siden 80'erne i det forrige århundrede. Metoden var meget populær, men er stadig ret dyr. Stråling og CO2 metoden er en målrettet destruktion af atypiske celler. Teknologien er effektiv, næsten blodløs, men ligesom andre kirurgiske metoder har den sine bivirkninger:
- Forbrænding af nærliggende vævsområder er mulig.
- manglende evne til at udføre histologi efter operationen.
- behovet for fuldstændig immobilisering af patienten (immobilitet ved hjælp af generel anæstesi).
- risiko for smerter efter indgrebet.
- Gynækologer bruger radiobølgemetoden som et alternativ til andre metoder. Teknologien har endnu ikke fået officiel godkendelse fra det internationale lægesamfund, da der ikke findes tilstrækkelige kliniske og statistiske data. Ligesom ultralydsbehandling er RVT (radiobølgeterapi) blevet lidt undersøgt med hensyn til komplikationer og effektivitet.
- Konisering af livmoderhalsen med skalpel (knivkonisering). Trods fremkomsten af mere moderne teknikker er konisering med skalpel fortsat en af de mest almindelige metoder til behandling af CIN. Gynækologer udskærer et udsnit af atypiske celler ved hjælp af den kolde knivmetode, samtidig med at de udtager væv til biopsi. Komplikationer og ulemper ved teknologien - mulig blødning, risiko for traume på det omgivende væv, langvarig regenerering.
- Fjernelse af livmoderhalsen eller en del af den (amputation) udføres strengt efter indikationerne. Når cervikal dysplasi diagnosticeres som udtalt (stadium III). Operationen udføres på hospitalet, er generel anæstesi indiceret. En sådan radikal metode er nødvendig for at minimere risikoen for udvikling af livmoderhalskræft.
Sex med cervikal dysplasi
Cervikal dysplasi er ikke en kontraindikation for intime forhold. Sex med cervikal dysplasi er muligt, men der er visse betingelser og regler.
Afholdenhed er indiceret efter operation (kirurgisk behandling af cervikal dysplasi):
- Laserætsning (eller radiobølgemetode).
- Alle typer konisering (kryodestruktion, ved hjælp af laser eller elektrisk sløjfe).
- Fjernelse af en del af eller hele livmoderhalsen (amputation).
Hvorfor skal man begrænse seksuel kontakt?
- 1-2 måneder efter kauteriseringen genoprettes epitelvævet, regenerering tager tid. I denne periode har kvinden brug for særlige forhold - en særlig kost, daglig rutine, og brugen af vaginale tamponer er også forbudt. Afholdenhedsperioden bestemmes af metoden, patientens tilstand og stadiet af cervikal dysplasi.
- Fjernelse af en del af livmoderhalsen er en ret alvorlig procedure. Derefter er det nødvendigt at udelukke intime forhold i mindst 4-5 uger. Konisering betragtes som et mere alvorligt kirurgisk indgreb sammenlignet med fordampning eller kauterisering, så afholdenhed fra sex kan vare op til to måneder.
- Fjernelse (amputation) af livmoderhalsen kræver mindst 2 måneders afholdenhed fra samleje. Afholdenhedsperioden bestemmes individuelt, men man bør huske på de alvorlige sundhedsmæssige konsekvenser i tilfælde af overtrædelse af afholdenhedsregimet.
Årsagerne til, at sex er udelukket efter operationen, er ret forståelige:
- Såroverfladen er meget sårbar, herunder over for infektioner. Derudover forsinker samleje processen med vævsregenerering betydeligt.
- Intimt liv i den periode, hvor blødning er mulig efter operationen, er som sådan tvivlsomt.
- Seksuel kontakt efter operationen kan yderligere traumatisere det cervikale epitel og fremkalde et tilbagefald af dysplasi.
- Der er risiko for geninfektion med smitstoffer, hvis partneren ikke gennemgik behandling sammen med kvinden.
- Sex i den postoperative periode kan forårsage skade på helingsområdet, hvilket kan føre til blødning.
- For en kvinde er intime forhold efter fjernelse af det beskadigede område af livmoderhalsen meget smertefulde og forårsager ubehag.
Hvis cervikal dysplasi behandles konservativt, er sex med en partner ikke forbudt, men du skal konsultere din gynækolog. Det anbefales ikke at indgå i forhold med ukendte partnere, selvfølgelig er hyppige udskiftninger udelukket. En kvinde skal også være yderst opmærksom på sit eget helbred, især hvis der opstår atypisk udflåd eller smerter efter samleje. Dette kan være det første tegn på en accelererende patologisk proces.
Solskoldning ved cervikal dysplasi
Solbruning og gynækologisk sygdom er uforenelige. Cervikal dysplasi betragtes som en præonkologisk sygdom. Da det ikke er en dødsdom, foreslår en sådan diagnose dog forebyggende og beskyttende foranstaltninger.
En af de faktorer, der fremkalder kræft, herunder livmoderhalskræft, kan være overdreven solbadning. Dysplasi i den indledende fase kan behandles med succes, men dens udvikling kan fremkaldes af solstråler og solarium. Dette skyldes, at vira, bakterier og infektiøse agenser, som ofte er årsagen til CIN, reagerer godt på varme, hvilket er et næsten ideelt miljø for dem. Derudover vil mange timer på stranden ikke så meget give huden en smuk skygge, da det vil reducere kroppens beskyttende funktioner, for ikke at nævne solslag eller hedeslag. Svækkelse af immunsystemet er en sikker måde at starte udviklingen af infektioner og relaterede patologier. UV-stråler er kun nyttige på et bestemt tidspunkt, i en normal dosis og kun for absolut raske mennesker. Deres overskud har en negativ effekt på cellestrukturen, og cervikal dysplasi er blot en atypisk deling af epitelceller. Derudover kan ultraviolet stråling trænge dybt nok ind i hudens lag og aktivere "sovende" onkologiske processer, hvilket forårsager genetisk svigt.
Solbadning med cervikal dysplasi kan kun finde sted, hvis den behandlende læge har givet tilladelse til det og specifikt har ordineret en solbadningsrutine. Denne regel gælder også for besøg i solarium. Selv med CIN i et mildt, indledende stadie bør du ikke eksperimentere og risikere dit eget helbred. Husk, at livmoderhalskræft ifølge statistikker er nummer tre blandt alle de mest almindelige onkopatologier hos kvinder. Solen vil vente, du kan solbade, når sygdommen er forsvundet. Denne tid kommer normalt 12-16 måneder efter vellykket behandling og regelmæssig undersøgelse hos en læge.
Flere oplysninger om behandlingen
Forebyggelse
Cervikal dysplasi er en alvorlig diagnose, hvor epitelvævets tilstand truer med at udvikle onkopatologi. Derfor bør forebyggelse være omfattende og regelmæssig. Livmoderhalskræft er en af risikofaktorerne for udvikling af CIN, der starter med præcancerøse gynækologiske sygdomme. En af de mest effektive forebyggelsesmetoder på dette område anses for at være systematisk screening. Tilbage i 2004 vedtog det internationale gynækologsamfund en resolution om en samlet screening af alle kvinder, startende fra 20-25-årsalderen. Undersøgelser anbefales at udføres mindst hvert 2. år, indtil klimakterieperioden (50-55 år) nås. Derefter ordineres forebyggende screening hvert 3.-5. år, selvom patienterne kan gennemgå den oftere efter eget ønske.
Programmet til forebyggelse af cervikal dysplasi gør det muligt at identificere områder med patologisk ændret epitel i tidlige stadier og træffe rettidige foranstaltninger for at stoppe dem. Det er værd at bemærke, at screening ikke er en 100% måde at forhindre udviklingen af HPV (papillomavirus), det kan kun stoppes ved vaccination.
Vacciner er effektive mod alle onkogene infektiøse og virale agenser og anbefales til kvinder i den reproduktive alder. Sådanne foranstaltninger reducerer, sammen med regelmæssig cytologi, antallet af tilfælde af livmoderhalskræft betydeligt og redder tusindvis af liv generelt.
Forebyggelse af cervikal dysplasi, eller rettere sagt dens transformation til stadium III, består således af følgende handlinger:
- Rettidig besøg hos gynækologen, mindst én gang om året.
- Omfattende behandling af enhver infektiøs eller viral patogen.
- Sund kost og livsstil generelt. Opgivelse af skadelige vaner - rygning, alkoholmisbrug, promiskuøse seksuelle forhold.
- Overholdelse af grundlæggende regler for personlig hygiejne.
- Brug af bomuldsundertøj, afvisning af moderigtige eksperimenter med syntetiske g-strenge og andre "lækkerier", der ofte fører til inflammatoriske processer.
- Prævention som en barriere mod infektioner, især STD'er (seksuelt overførte sygdomme).
- Vaccination mod papillomavirus.
- Regelmæssig screening af livmoder, livmoderhals og bækkenorganer (PAP-test, cytologi, biopsi hvis indiceret).
Anbefalinger til forebyggelse af udvikling af dysplastiske patologier hos kvinder i forskellige aldersgrupper:
- Den første forebyggende undersøgelse bør finde sted senest i 20-21-årsalderen (eller i det første år efter debut af seksuelt forhold).
- Hvis Pap-testen er negativ, bør der foretages et forebyggende besøg hos gynækologen mindst hvert andet år.
- Hvis en kvinde over 30 år har normale Pap-tests, skal hun stadig se en læge mindst én gang hvert 3. år.
- Kvinder over 65-70 år kan undlade at besøge gynækologen og foretage undersøgelser, hvis cytologiresultaterne er normale. Forebyggende screening bør fortsættes ved hyppige positive Pap-tests op til 50-55 års alderen.
I mange udviklede lande findes der uddannelsesprogrammer for befolkningen, der udfører oplysende arbejde om truslen fra kræft og dens forebyggelse. Hverken programmer eller ordrer på regeringsniveau kan dog erstatte sund fornuft og ønsket om at bevare ens eget helbred. Derfor bør forebyggelse af livmoderhalskræft og dysplastiske forandringer være en bevidst og frivillig sag, og enhver fornuftig kvinde bør forstå vigtigheden af forebyggende undersøgelser og gennemgå dem regelmæssigt for at undgå alvorlige konsekvenser.
Vejrudsigt
Cervikal dysplasi er endnu ikke kræft, en sådan diagnose indikerer kun risikoen for malignitet i den patologiske proces. Ifølge statistikker ender omkring 25-30% af patienterne, der har afvist kompleks behandling og regelmæssige undersøgelser, på en onkoklinik. Der er andre tal, mere optimistiske. 70-75% (nogle gange mere) helbredes fuldstændigt ved hjælp af diagnostik, et omhyggeligt udvalgt behandlingsforløb, inklusive radikale metoder, og gennemgår derefter kun forebyggende undersøgelser. Det er tydeligt, at langt de fleste kvinder stadig er mere opmærksomme på deres eget helbred og med succes overvinder sygdommen.
For at gøre informationen mere overbevisende, vil vi formulere prognosen for cervikal dysplasi på følgende måde:
- Hver tredje patient diagnosticeret med CIN oplevede ikke symptomer på sygdommen. Dysplasi blev opdaget ved et tilfælde under en rutinemæssig undersøgelse hos en læge.
- Moderne medicin er i stand til at bekæmpe livmoderhalskræft med succes, forudsat at patologien i livmoderhalsens epitelforing opdages rettidigt.
- Kirurgisk behandling til diagnosticering af cervikal dysplasi er indiceret i 80-85% af tilfældene.
- Tilbagefald af dysplastiske processer er mulige i 10-15% af tilfældene, selv efter vellykket behandling. De opdages normalt under forebyggende undersøgelser 1,5-2 år efter operationen.
- Gentagelsen af patologiens udvikling kan forklares ved unøjagtig udskæring af området med atypiske celler eller i tilfælde af papillomavirussens persistens.
- Under graviditet kan stadium I dysplasi neutraliseres gennem en kraftig omstrukturering af kvindens hormonelle, immun- og andre systemer.
- Cervikal dysplasi forstyrrer ikke naturlig fødsel og er ikke en streng indikation for kejsersnit.
- Med CIN i moderat stadie er prognosen mere end gunstig. Kun 1% af patienterne fortsætter behandlingen på grund af patologiens transformation til stadie II og III.
- 10-15% af kvinder med stadium II cervikal dysplasi fortsætter kompleks terapi på grund af udviklingen af processen til stadium III (dette sker inden for 2-3 år).
- Overgangen fra dysplasi til stadium III og til livmoderhalskræft observeres hos 25-30% af kvinder, der ikke har modtaget behandling, og hos 10-12% af patienter, der har gennemgået et fuldt terapeutisk forløb.
- Mere end 75-80% af kvinder, der får diagnosticeret CIN tidligt, kommer sig fuldstændigt inden for 3-5 år.
Cervikal dysplasi er en asymptomatisk proces, der udvikler sig ret langsomt, og er fortsat en vanskelig, men overkommelig opgave for gynækologer. Dette problem løses særligt succesfuldt, forudsat at kvinden forstår sygdommens alvor og bevidst gennemgår rettidige forebyggende undersøgelser, herunder alle nødvendige diagnostiske tests. Cervikal dysplasi er ikke onkologi, men stadig det første alarmsignal om en trussel. Risikoen er lettere at forebygge og neutralisere i den allerførste fase af udviklingen.

