Medicinsk ekspert af artiklen
Nye publikationer
Borderline intradermal nevus
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
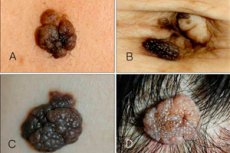
Intraepidermal eller borderline nevus er en af de mange varianter af nevi, som har sine egne klare karakteristika og træk. Denne neoplasme er lille, men ret farlig: den har en tendens til at vokse og blive ondartet. På grund af dette klassificerer dermatologer borderline nevus som en melanomfarlig vækst.
Epidemiologi
Borderline-nævi er almindelige og tegner sig for cirka 30 % af alle sådanne vækster. De forekommer undertiden som flere læsioner, men findes oftere enkeltvis. Størrelsen af en enkelt vækst overstiger ikke ti millimeter. Epidermale nævi har en forekomst på cirka én ud af 1.000 levendefødte og rammer ligeligt mænd og kvinder. [ 1 ], [ 2 ] Det anslås, at en tredjedel af personer med epidermale nævi har involvering af andre organsystemer; derfor betragtes tilstanden som epidermalt nævussyndrom (ENS), og det er blevet rapporteret, at op til 10 % af personer med epidermale nævi kan udvikle yderligere træk ved syndromet. Dette syndrom er normalt tydeligt ved fødslen (på grund af hudlæsioner, der oftest ses i midten af ansigtet fra panden ned til næseområdet) og er ofte forbundet med anfald, intellektuel handicap, øjenproblemer, knoglemisdannelser og hjerneatrofi. [ 3 ]
Neoplasmen kan opstå i alle aldre, selvom den oftest opdages hos patienter i alderen 14-25 år. [ 4 ]
Borderline nevus forekommer oftest:
- hos personer, der ofte solbader, besøger solarier eller arbejder udendørs;
- hos personer, der er tvunget til regelmæssigt at komme i kontakt med kemiske opløsninger og stoffer;
- hos patienter, der lider af endokrine sygdomme eller dem, der er i behandling med hormonelle lægemidler.
Årsager borderline nevus
Forskere er sikre på, at en randnævus "dannes" allerede under fosterets intrauterine udvikling. Cellerne i den fremtidige neoplasme er forløbere for sunde melanocytter, som dog tilbageholdes i de dybere lag af dermis og dannes i form af klynger. Under påvirkning af visse faktorer begynder sådanne celler at producere pigmenter, som vi bemærker på huden som modermærker.
Solstråler spiller en betydelig rolle i udseendet af randnævi. De kan trygt kaldes de vigtigste aktivatorer af nævusceller, der akkumuleres i dermis-lagene. Med en tilstrækkelig dosis solstråling begynder disse strukturer at accelerere produktionen af melanin, som findes på huden som et velkendt fødselsmærke.
Derudover kan ændret hormonaktivitet også være en stimulerende faktor. For eksempel øges antallet af nævi på kroppen hos gravide kvinder, teenagere eller under hormonbehandling, og eksisterende grænsenævi kan vokse eller ændre deres konfiguration.
Risikofaktorer
Næsten alle forskere støtter teorien om den medfødte natur af en grænsenævus. Selv på trods af at væksten kan forekomme ti eller tyve år efter en persons fødsel. Det faktum, at nævus før eller siden viser sig, kan skyldes visse faktorer:
- hormonelle ændringer – for eksempel ved graviditetens begyndelse, overgangsalderen, amningsperioden, under hormonbehandling osv.;
- overdreven solbruning - både under solens stråler og i et solarium;
- genetiske lidelser ledsaget af unormal udvikling af melanoblaster;
- dermatitis og andre dermatologiske sygdomme (akne, eksem osv.);
- skader og skader på huden;
- virusinfektioner.
Derudover er personer, der arbejder med eller har regelmæssig kontakt med kemikalier og andre giftige stoffer, i risikozonen.
Patogenese
Borderline-nævus dannes oprindeligt af melanocytter, som begynder deres udvikling i prænatalstadiet. Neoplasmen dannes af nervefibre. Normalt har hver cellestruktur sin egen kanal til fjernelse af pigment, men i de ændrede celler er der ingen sådanne kanaler. Derfor kommer melanin ikke ud, men akkumuleres i et begrænset område, hvilket forklarer dannelsen af mørke pletter. Genetisk og klinisk mosaicisme er blevet beskrevet. [ 5 ] Det er blevet fundet, at kimlinjemutationer i FGFR3-genet er ætiologien for medfødt epidermal nævus. [ 6 ]
En randnævus dannes ved grænserne af de øvre og midterste hudlag, hvorved basallaget omgås. Oftest taler de om vækstens medfødte natur, selvom den kan forekomme hos teenagere og endda i 20 eller 30 år.
Med hensyn til graden af fare for malign transformation placeres borderline nevus på samme niveau som Ota nevus, Dubreuils melanose og kæmpe pigmenteret nevus. [ 7 ]
Symptomer borderline nevus
Det mest almindelige sted for involvering var hoved og hals, og 13% af patienterne havde udbredte læsioner. [ 8 ] En junktionel nævus fremstår som en flad, nodulær formation med et gråt, sort, brunligt skær. Størrelsen på nævus varierer fra et par millimeter til en centimeter, selvom nogle eksperter også taler om større pletter.
Væksten er glat, tør og til tider lidt ujævn på toppen. Det vigtigste kendetegn: hår vokser aldrig på en randnævus, selvom væksten kan være placeret næsten hvor som helst på kroppen, selv på fødderne eller håndfladerne.
Neoplasmen er normalt enkeltstående, men flere steder forekommer også.
De første tegn på degeneration af et randnævus er en ændring i farve og/eller størrelse, dannelse af revner, sår, knolde på overfladen, rødme og tab af klare konturer. Disse symptomer indikerer et akut behov for at konsultere en hudlæge.
Niveauer
Transformationen af en borderline nevus til en ondartet tumor sker normalt gennem flere faser:
- Indledende udviklingsstadium uden metastaser. Stadiets varighed varierer fra 12 måneder til fem år. Chancerne for helbredelse er op til 99%.
- Nævus bliver konveks til omkring 4 mm. Malign transformation til en dysplastisk proces observeres inden for flere måneder. Chancerne for helbredelse er op til 80%.
- Inden for 1-3 måneder begynder metastaser at sprede sig, som findes i lymfesystemet, hjernen og de indre organer. Selve nævusen danner sår. Chancerne for helbredelse er ikke mere end 50%.
- Den aggressive fase, som slutter inden for et par uger, resulterer i patientens død i 85% af tilfældene.
Forms
Eksperter skelner mellem potentielt farlige og sikre borderline-nævi, alt efter graden af sandsynlighed for deres transformation til malignt melanom. Derudover skelnes der også mellem andre typer neoplasmer. [ 9 ]
- En erhvervet borderline nævus er en neoplasme, der ikke blev opdaget ved fødslen, men noget senere - for eksempel efter et par år eller endda i voksenalderen. Læger siger dog, at dette ikke betyder, at nævus ikke blev dannet i livmoderen. Det er blot, at en kombination af faktorer bidrog til den senere manifestation af væksten.
- En borderline pigmenteret nævus er en pigmenteret nodulær formation, op til 10 mm i størrelse, med en hvilken som helst placering på kroppen. En type af en sådan neoplasme betragtes som en cocarded nævus - en vækst med øget pigmentering langs den perifere kant, hvilket giver den et ringformet udseende. Både pigmenterede og cocarded nævus er melanomfarlige elementer.
- Melanocytisk junktional nevus er en neoplasme forårsaget af overdreven proliferation af epidermale melanoblaster, som igen skyldes en svigt i genreguleringen. I starten dannes en junktional nevus i epidermis. Over tid transporteres nogle af melanocytterne til dermis, og en anden del forbliver i det epidermale lag: sådan dannes en kompleks melanocytisk nevus. [ 10 ], [ 11 ]
- Et nævus med grænsetilfælde af aktivitet er karakteriseret ved overvejende intradermale strukturer. I dette tilfælde refererer grænsetilfælde til proliferation af melanocytter, som kan være fokal eller udbredt.
- En borderline dysplastisk nævus er en pigmenteret modermærke med grænsetilfælde, uregelmæssig ægform, med uklare konturer og ujævn pigmentering (den centrale del er én farve, og kanterne har en anden farve). En sådan neoplasme klassificeres ofte som en klinisk markør for øget risiko for udvikling af melanom. [ 12 ]
Komplikationer og konsekvenser
Den mest uønskede og ugunstige komplikation ved et borderline nævus er dets transformation til en ondartet tumor – melanom. En sådan transformation sker ikke "ud af det blå": den kræver indflydelse af visse faktorer, der skaber de nødvendige betingelser for degeneration. For eksempel øges risikoen for malignitet betydeligt, hvis nævus regelmæssigt udsættes for solskoldning eller traumer. [ 13 ]
For at undgå komplikationer anbefaler læger at fjerne border nevi, selvom de ikke generer eller ændrer sig. Transformation til melanom, melanoblastom, hudkræft er vanskelig at behandle og fører ofte til patientens død. Personer med lys hud, lyst eller rødt hår, såvel som dem, der har et stort antal forskellige modermærker på kroppen, inklusive border nevi, bør være særligt forsigtige.
Tilbagefald af borderline nevus
Hos omkring 80% af patienterne kan en randnævus komme tilbage efter fjernelse med laser eller destruktive metoder. Væksten udvikler sig på samme eller et andet sted. Nogle patienter er nødt til at fjerne den obsessive nævus flere gange.
Læger bemærker: Den mest radikale metode til fjernelse er den kirurgiske metode, hvor neoplasmen fjernes sammen med det omgivende sunde væv, hvis volumen afhænger af nævusens form. Jo større væksten er, desto mere tilbøjelig er den til at komme tilbage. Hvis en person allerede har haft tilbagefald, bør vedkommende være særlig opmærksom på forebyggelse af komplikationer:
- tilbring mindre tid i solen, især i de aktive timer (fra kl. 11.00 til 16.00);
- spis kvalitetsmad rig på vitaminer og mineraler;
- opgive dårlige vaner, føre en sund livsstil;
- Prøv at bære naturligt tøj af høj kvalitet, undgå at beskadige din hud, selvom der ikke er nævi eller fødselsmærker på den.
Diagnosticering borderline nevus
Diagnosen af et borderline nævus begynder med anamnese, ekstern undersøgelse og dermatoskopi. Histologisk undersøgelse udføres først efter fjernelse af neoplasmen, men ikke tidligere end dette tidspunkt. Histopatologiske ændringer forbundet med aldringen af melanocytiske nævi, såsom fedtdegeneration, fibrose og neurale forandringer, detekteres i det lobulære intradermale nævus. [ 14 ] Faktum er, at processen med at tage materiale (biopsi) også er en skadelig faktor, der kan forårsage efterfølgende malign transformation af væksten. [ 15 ]
Blodprøver omfatter følgende forskningsmuligheder:
- blodprøve for koagulationskvalitet;
- blod til at måle tumormarkører;
- blodprøve for LDH (laktatdehydrogenase).
Instrumentel diagnostik involverer primært dermatoskopi, en metode der hjælper med at undersøge ændringer i huden, som ikke er synlige for det blotte øje. Derudover kan lægen ordinere en ultralydsundersøgelse af de nærmeste lymfeknuder, røntgen af thorax eller osteosyntigrafi for at udelukke maligne processer i kroppen.
Differential diagnose
Differentialdiagnostik bør udføres ved andre former for hyperpigmentering - og først og fremmest ved kloasma, der ligner en modermærke, eller ved hæmangiom. Men det er vigtigere at være rettidig opmærksom på degenerationen af et borderline nævus til malignt melanom. Tumorprocessen udvikler sig undertiden næsten umærkeligt på baggrund af et mindre dysplastisk syndrom: plettens konturer udvider sig let, overfladen bliver ujævn, den sunde hud i nærheden bliver rød. Da degeneration ofte opstår efter mekanisk traume på huden, er det vigtigt regelmæssigt at undersøge de vækster, der dannes på plantar- og palmarfladerne på ekstremiteterne, mellem fingrene og nær neglepladerne. På sådanne steder anbefales det at fjerne modermærker, uanset deres type og faregrad.
Hvem skal kontakte?
Behandling borderline nevus
Efter diagnosen vil lægen overveje alle mulige behandlingsmuligheder, selvom en konservativ metode normalt ikke diskuteres: grænsenevus fjernes på en af følgende måder:
- Kryodestruktion er en procedure, hvor væksten fryses ved hjælp af flydende nitrogen (sjældnere ved brug af kulsyre eller is). [ 16 ]
- Elektrokoagulation er en metode, der involverer destruktion af en neoplasme ved hjælp af høj temperatur, forårsaget af en rettet strøm. [ 17 ]
- Laserfjerning er en af de mest populære metoder, som involverer at "fordampe" det berørte væv med en rettet laserstråle.
- Radiokirurgisk procedure – involverer fjernelse af væksten med radiobølger af en vis længde ved hjælp af Surgitron-hardwareenheden.
Medicin kan kun anbefales i genopretningsfasen efter fjernelse af grænsen nevus.
Fysioterapeutisk behandling omfatter følgende procedurer:
- UHF-koagulation – involverer brugen af en elektrode med en højfrekvent strømforsyning på 27,12 MHz og 1 mA. Efter afslutningen af proceduren behandles koagulationsområdet med en 5% opløsning af kaliumpermanganat. [ 18 ]
- Lasertermokoagulation udføres ved hjælp af kontinuerlig og pulserende optisk bestråling af det infrarøde område med en maksimal effekt på 3-5 W og en fokuseret strålediameter på 0,25-0,5 mm, med en udsendt effekt på 10-15 W. [ 19 ], [ 20 ], [ 21 ]
Medicin, som en læge kan ordinere
For at fremskynde helingsprocessen efter fjernelse af en grænsenævus kan lægen anbefale brugen af følgende lægemidler:
- vitamintilskud til forbedring af plaststofskiftet (folsyre, B-vitaminer, ascorbinsyre, tocopherol);
- ikke-steroide anabolske midler (riboxin, kaliumorotat, methyluracil);
- biogene stimulanter (aloe-ekstrakt, FiBS, Plasmol);
- immunmodulerende midler (Timulin, Pyrogenal, Levamisol);
- uspecifikke regenererende midler (havtornolie, Apilak, Rumalon, Actovegin).
Eksempler på brugen af disse lægemidler er fremhævet i følgende tabel:
Methyluracil |
Voksne patienter får ordineret én tablet 4 gange dagligt i en måned. Behandlingen kan være ledsaget af hovedpine, halsbrand og allergiske reaktioner. |
Aloe-ekstrakt |
Administrer subkutant 1 ml dagligt i flere uger. Mulige bivirkninger: dyspepsi, ændringer i blodtryk, allergi, svimmelhed, kløe. |
Timalin |
Administreres intramuskulært med saltvand, 5-20 mg dagligt. Behandlingsforløbet er fra tre til ti dage. Bivirkninger kan være begrænset til en lokal reaktion i injektionsområdet. |
Actovegin |
Tag 1-2 tabletter tre gange dagligt i 4-6 uger. Medicinen tolereres godt, allergier og feber forekommer sjældent. |
E-vitamin |
Dosis af lægemidlet vælges individuelt og overstiger ikke den daglige dosis på 1000 mg. Mulige bivirkninger omfatter kvalme, hovedpine, træthed og allergier. |
Folkemedicin
Der findes mange folkeopskrifter, der involverer virkning på fødselsmærker og nævi. Læger godkender ikke de fleste af dem - især når det kommer til melanomfarlige neoplasmer, som inkluderer borderline nævus. I forhold til dem er det bedre at bruge radikal fjernelse og søge hjælp fra en kirurg.
Mange patienter forsøger dog at slippe af med modermærker på følgende måder:
- Bland lige dele linolie og blomsterhonning. Gnid blandingen ind i nævusområdet tre gange om dagen, hver dag.
- Tør udvæksten med frisk ananasjuice flere gange om dagen.
- Dryp en dråbe løgsaft eller æblecidereddike på nevus hver dag.
- Smør muldvarpen med citronsaft og hvidløg.
- Mal 100 g kirsebærkerner til pulver, hæld 500 ml af enhver vegetabilsk olie i, og opbevar i køleskabet i et par uger. Den resulterende olie bruges dagligt til påføring på nævi: lad den sidde på udvæksten i cirka tyve minutter, og skyl derefter af med vand.
Du bør ikke stole på folkemetoder, hvis borderline nevus er begyndt at vise mindst ét tegn på malign degeneration - for eksempel er den begyndt at stige i størrelse, ændret form eller farve, er blevet sløret, hævet osv. Det er altid bedre og sikrere at konsultere en læge på forhånd.
Kirurgisk behandling
Den foretrukne behandling for små epidermale nævi er kirurgisk excision.
Kirurgisk excision, dermabrasion, kryokirurgi, elektrokirurgi og laserkirurgi er blevet anvendt til behandling af epidermale nævi.[ 22 ],[ 23 ],[ 24 ] Overfladisk dermabrasion er forbundet med en høj recidivrate, og dyb dermabrasion kan resultere i fortykkede ar. Kryokirurgi har lignende begrænsninger med risici, herunder langsom heling, infektion, hævelse og normalt unormal hudfarvning. Læger har udført laserbehandlinger af epidermale nævi i årtier. Nylige fremskridt inden for laserteknologi har forbedret letheden, præcisionen og sikkerheden ved sådanne procedurer. Adskillige pålidelige og effektive behandlinger af epidermale nævi er blevet udviklet ved hjælp af CO2, langpulserende Nd:YAG og 585 nm pulserende farvelasere. Tilbagefald kan dog forekomme måneder til år efter, at epidermale nævi er fjernet på en hvilken som helst måde. [ 25 ], [ 26 ], [ 27 ], [ 28 ]
Kirurgi er en gammel og mest effektiv måde at slippe af med forskellige typer modermærker og vorter, herunder randnævus. Forberedelsen til proceduren er enkel og kort. Huden behandles med et specielt antiseptisk middel, og der udføres lokalbedøvelse. Når bedøvelsen træder i kraft, fjerner kirurgen nævus med en skalpel og opfanger lidt sundt omgivende væv - for en mere fuldstændig og 100% fjernelse af udvæksten.
Kirurgisk behandling har sine fordele:
- tilbagefald af borderline nevus er udelukket;
- neoplasmen kan sendes til histologi;
- Interventionen udføres ambulant; der er ikke behov for hospitalsindlæggelse.
Operationen er ikke uden ulemper, for eksempel:
- suturen tager lidt længere tid at hele end med andre fjerningsmetoder – cirka en måned;
- Hvis der ikke tages ordentligt hensyn til det, er der risiko for suppuration;
- dannelsen af et uæstetisk ar er mulig.
Men med store nævi insisterer lægerne på kirurgisk indgreb. Dette er den mest pålidelige måde at slippe af med problemet for altid, forhindre malignitet og tilbagefald af neoplasmen.
Forebyggelse
Det er næsten umuligt at forhindre dannelsen af en randnævus. Patienter, der er tilbøjelige til at få modermærker, bør dog være årvågne og omhyggeligt undersøge deres krop for ændringer og malign transformation af pigmenterede neoplasmer.
For forebyggende formål er det nødvendigt at følge følgende anbefalinger:
- undgå at beskadige huden, og især eventuelle nævi;
- undgå langvarig udsættelse for sollys, gå ikke i solarium, undgå solskoldning;
- Brug beskyttelseshandsker, når du arbejder med kemikalier og giftige stoffer;
- hærd dig selv, styrk dit immunforsvar, spis sundt og nærende.
Hvis randnævusen er beskadiget af en eller anden grund, bør du søge lægehjælp hos en hudlæge eller onkolog. Han vil undersøge væksten og beslutte, om den skal fjernes.
Vejrudsigt
Læger råder til ikke at glemme, at en borderline nævus kan degenerere til en ondartet neoplasme, uanset alder. Derfor bør man altid være opmærksom og få undersøgt modermærker og pletter af en hudlæge eller onkolog mindst 1-2 gange om året. Hvis der opdages mistænkelige symptomer, er det bedre at fjerne væksten uden at vente på yderligere ugunstig udvikling af processen.
En borderline nevus er en melanomfarlig patologi. Men det betyder ikke, at transformationen nødvendigvis vil forekomme: de fleste patienter lever med sådanne formationer og har nogle gange ikke engang mistanke om deres potentielle fare. Derfor er der ingen grund til panik. Det vigtigste er regelmæssigt at undersøge huden, være opmærksom på alle eksisterende nevi og registrere eventuelle ændringer fra deres side.

