Medicinsk ekspert af artiklen
Nye publikationer
Ven aterosklerose
Sidst revideret: 07.06.2024

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
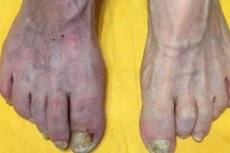
Aterosklerose er ofte forbundet med en arteriel sygdom, hvor strukturen og funktionen af arterierne kompromitteres på grund af dannelsen af aterosklerotiske plaques, der består af fedtaflejringer (kolesterol), celler og andre stoffer i arterierne. Disse plaques kan blive hårde over tid og forårsage stenose (indsnævring) af arterierne, hvilket kan føre til dårlig blodforsyning til organer og væv, hvilket igen kan forårsage alvorlige problemer såsom myokardieinfarkt (hjerteanfald) eller slagtilfælde.
Imidlertid aterosklerose kan ikke kun påvirke arterier, men også vener. Venøs åreforkalkning eller venøs åreforkalkning er kendetegnet ved en forringelse af strukturen og funktionen af vener, normalt på grund af ophobning af fedtaflejringer i væggene i venerne. Dette kan føre til dannelse af blodpropper (blodpropper) og nedsat blodgennemstrømning i venerne, hvilket kan forårsage åreknuder, thrombophlebitis og andre veneproblemer.
Behandling af vene åreforkalkning kan omfatte livsstilsændringer, medicin og undertiden kirurgi, afhængigt af sværhedsgraden af sygdommen og dens virkninger. Hvis du har mistanke om vene aterosklerose, er det vigtigt at konsultere din læge for diagnose og udvikle en passende behandlingsplan.
Årsager Venøs åreforkalkning
Venøs åreforkalkning er mindre almindelig end arteriel åreforkalkning og mindre undersøgt. Der er dog nogle faktorer og tilstande, der kan bidrage til udviklingen af venøs åreforkalkning:
- Aldring: Ligesom arteriel åreforkalkning kan aldring øge risikoen for venøs åreforkalkning. Når vi bliver ældre, kan vener miste deres elasticitet og fasthed, hvilket kan bidrage til dannelsen af fedtindskud i venevæggene.
- Genetisk disponering: arvelige faktorer kan spille en rolle i udviklingen af vene åreforkalkning. Hvis dine nære slægtninge har haft blodproblemer, kan du have en øget risiko.
- Inaktiv livsstil: En stillesiddende livsstil, der sidder eller står i en position i lange perioder, kan bidrage til langsommere blodgennemstrømning i venerne og øge risikoen for fedtindskud.
- Fedme: At være overvægtig kan øge din risiko for at udvikle venøs åreforkalkning, fordi det kan øge belastningen på dine årer og forstyrre den normale blodgennemstrømning.
- Rygning: Rygningstobak kan øge risikoen for vene aterosklerose, fordi det er en dårlig vane, der påvirker kredsløbssystemet.
- Diabetes mellitus: Højt blodsukkerniveau kan skade venevæggene og bidrage til udviklingen af venøs åreforkalkning.
- Skade og betændelse: Skader eller kirurgiske interventioner i veneområdet såvel som inflammatoriske processer kan provokere dannelsen af fedtaflejringer og trombose i venerne.
- Ukontrolleret anvendelse af visse medicin: Nogle medicin, såsom visse hormonelle lægemidler, kan øge risikoen for at udvikle vene åreforkalkning.
Symptomer Venøs åreforkalkning
Symptomerne på vene åreforkalkning kan variere afhængigt af hvilke årer, der påvirkes, og i hvilket omfang de påvirkes. Her er nogle almindelige tegn og symptomer, der kan forekomme med vene aterosklerose:
- Hævelse: Et af de mest almindelige symptomer på vene åreforkalkning er hævelse, der kan forekomme i området med de berørte årer. Denne hævelse forekommer normalt i de nedre ekstremiteter, især i underbenene og anklerne.
- Smerter og ubehag: Patienter kan opleve smerter, tyngde eller ubehag i området med de berørte vener. Disse symptomer kan stige med langvarig status eller sidde.
- Trombose: I nogle tilfælde kan åreforkalkning af venerne forårsage blodpropper (blodpropper) til at dannes i de berørte vener. Denne tilstand kaldes venøs trombose og kan være farlig, fordi koagulatet kan bryde af og komme ind i blodbanen, hvilket kan forårsage tromboemboliske komplikationer.
- Hudpigmentering: I områder med ødemer og venøse ændringer kan huden blive pigmenteret, mørk eller brunlig.
- Venøs ulceration: I avancerede tilfælde af venøs åreforkalkning kan der dannes venøse mavesår, som er nekrotiske (døde) hudområder i området med de berørte vener.
- Forsinket sårheling: Venøse mavesår eller andre hudlæsioner i området med berørte vener kan heles langsommere.
Aterosklerose af venerne i de nedre ekstremiteter
Også kendt som venøs åreforkalkning adskiller det sig fra arteriel åreforkalkning, fordi det påvirker årer snarere end arterier. Venøs aterosklerose i nedre ekstremitet kan have forskellige manifestationer og symptomer:
- Hævelse: Et af de mest almindelige symptomer på åre-aterosklerose i nedre ekstremitet er hævelse. Hævelse kan forekomme i benene, skinneben, ankler og fødder, og det kan være særligt mærkbart i slutningen af dagen eller efter langvarig stående eller siddende.
- Smerter og ubehag: Patienter kan opleve smerter, tyngde, forbrænding eller ubehag i benområdet. Disse symptomer kan forværres med fysisk aktivitet.
- Venøse mavesår: I avancerede tilfælde af åreforkalkning af venerne i de nedre ekstremiteter kan venøse mavesår dannes. Dette er hudsår, der kan være dybe og vanskelige at helbrede.
- Hudpigmentering: Huden i området med de berørte vener kan blive mørk, brunlig eller endda cyanotisk på grund af blodstase.
- Thrombophlebitis: Venøs åreforkalkning kan bidrage til dannelsen af blodpropper (blodpropper) i de berørte årer. Dette kan forårsage thrombophlebitis, som er kendetegnet ved smerte, hævelse og betændelse i området med den berørte vene.
Diagnose og behandling af åre-aterosklerose i nedre ekstremitet inkluderer fysisk undersøgelse, vene-ultralyd, duplex-scanning og andre metoder. Behandling kan omfatte iført komprimeringsundertøj, livsstilsændringer, farmakoterapi (såsom anvendelse af antikoagulantia eller lægemidler, der forbedrer venøs cirkulation) og i sjældne tilfælde kirurgi for at fjerne blodpropper eller gendanne blodgennemstrømningen. Det er vigtigt at se din læge til diagnose og behandling, hvis du har mistanke om, at åre moderosklerose i lavere ekstremitet.
Aterosklerose af lårbenet
Dette er en tilstand, hvor lårbenene gennemgår aterosklerotiske ændringer. Lårbenene er de årer, der løber i lårområdet og fører til tilbagevenden af blod fra de nedre ekstremiteter til hjertet. Aterosklerose i lårbenene kan forstyrre den normale blodgennemstrømning og forårsage en række problemer.
Årsagerne til femoral vene aterosklerose kan svare til årsagerne til åreforkalkning af årer i andre dele af kroppen. Disse kan omfatte aldring, arvelige faktorer, lav fysisk aktivitet, fedme, rygning, diabetes og andre. Skade, kirurgi eller betændelse i lårområdet kan også øge risikoen for at udvikle femoral vene aterosklerose.
Symptomer på femoral vene aterosklerose kan omfatte:
- Hævelse af den nedre ekstremitet.
- En tung og træt følelse i benet.
- Smerter i benet, når man går (klodering).
- Blå mærker eller blekhed af huden på benet.
- En lokaliseret brændende eller prikkende fornemmelse.
- Dannelsen af blodpropper (blodpropper) i lårbenet, hvilket kan forårsage thrombophlebitis.
Diagnosen af femoral vene aterosklerose kan etableres ved forskellige undersøgelsesmetoder, såsom vene ultralyd (duplex-scanning), røntgenstråler med kontrast og andre. Behandling kan omfatte livsstilsændringer, lægemiddelterapi, fysioterapi og undertiden kirurgi, afhængigt af sværhedsgraden og virkningerne af tilstanden. Hvis du har symptomer eller mistænker femoral vene aterosklerose, er det vigtigt at se din læge til evaluering og passende behandling.
Nakkeåre aterosklerose.
Dette er en tilstand, hvor venerne i halsregionen bliver modtagelige for aterosklerotiske ændringer. Halsen indeholder flere vigtige større kar, herunder jugularvener og subclaviske årer. Nakkeåre aterosklerose kan have forskellige effekter og symptomer afhængigt af placeringen og omfanget af de berørte årer.
Årsagerne til åreforkalkning af nakkevener kan svare til årsagerne til åreforkalkning af årer i andre dele af kroppen, såsom aldring, arvelige faktorer, lav fysisk aktivitet, fedme, rygning, diabetes mellitus og andre. Derudover kan traumer, betændelse eller kirurgi i halsområdet også øge risikoen for at udvikle vene åreforkalkning på dette område.
Symptomer på nakkeåre åreforkalkning kan omfatte:
- Hals hævelse.
- Tyngde og ømhed i halsområdet.
- Rødhed eller blå mærker i halsområdet.
- En brændende eller prikkende fornemmelse i nakken.
- En fornemmelse af varme i halsområdet.
- Vanskelig eller smertefuld sluge (hvis aterosklerose påvirker den jugulære vene).
Det er vigtigt at bemærke, at aterosklerose i halsven kan være en alvorlig tilstand, der kræver medicinsk evaluering og styring. Behandling kan omfatte livsstilsændringer, lægemiddelterapi og undertiden kirurgi, afhængigt af sværhedsgraden og virkningerne af tilstanden. Hvis du har symptomer eller mistanke om aterosklerose i nakkevener, er det vigtigt at se din læge for en mere detaljeret diagnose og passende behandling.
Diagnosticering Venøs åreforkalkning
Diagnose af venøs åreforkalkning kan omfatte følgende metoder:
- Klinisk undersøgelse: Lægen kan udføre en fysisk undersøgelse af patienten og spørge om symptomer som hævelse, smerte eller bensår. Disse symptomer kan være forbundet med vene åreforkalkning.
- Ultralydundersøgelse (ultralyd, duplex-scanning): Ultralyd kan bruges til at visualisere tilstanden af vener og detektere aterosklerotiske ændringer. Det kan hjælpe med at bestemme, om der er trombose eller stenose i venerne.
- Computertomografi (CT): Computertomografi kan bruges til at visualisere vener og aterosklerotiske plaques i dem mere detaljeret.
- Magnetisk resonansafbildning (MRI): MRI kan bruges til at undersøge tilstanden af vener og bestemme omfanget af åreforkalkning.
- Venografi: Dette er en procedure, hvor en venøs kontrastmiddel indsprøjtes i venerne og derefter tages røntgenstråler. Det kan bruges til at diagnosticere åreforkalkning af vener, men bruges sjældent på grund af potentielle risici og allergiske reaktioner på kontrasten.
- Biopsi: I sjældne tilfælde, hvis der er mistanke om tumorer eller andre patologier, kan der udføres en venøs vævsbiopsi.
Diagnose af venøs åreforkalkning kan være kompleks, og den nøjagtige metode afhænger af kliniske symptomer og patientkarakteristika.
Hvem skal kontakte?
Behandling Venøs åreforkalkning
Behandling af vene åreforkalkning kan omfatte følgende metoder og trin:
- Diagnose: Diagnosen af venøs åreforkalkning stilles på grundlag af klinisk præsentation, medicinsk historie, fysisk undersøgelse og instrumentelle metoder til undersøgelse, såsom duplex-scanning (ultralyd af vener), computertomografi (CT), magnetisk resonansafbildning (MRI) eller angiografi.
- Kontrol af risikofaktorer: Det første trin i behandling af vene aterosklerose er at kontrollere risikofaktorer. Dette inkluderer håndtering af blodtryk, sænkning af blodcholesterol, kontrol af sukkerniveauer, hvis du har diabetes, holder op med at ryge og spise en sund kost.
- Lægemiddelterapi: Afhængig af symptomerne og sværhedsgraden af tilstanden kan din læge ordinere medicin for at forbedre cirkulationen og reducere betændelse i venerne. Dette kan omfatte antikoagulantia, antiinflammatoriske lægemidler, kolesterolsenkende medikamenter og andre.
- Kompressionsbehandling: For at forbedre blodgennemstrømningen i de nedre ekstremiteter kan patienter med åreforkalkning rådes til at bære komprimering undertøj eller bandager. Dette kan hjælpe med at reducere hævelse og forbedre venøs cirkulation.
- Procedurer og kirurgisk behandling: Hvis konservative metoder ikke giver tilstrækkelig lettelse, eller den vene tilstand forværres, kan kirurgi være nødvendig. Procedurer kan omfatte ballonangioplastik (udvidede indsnævrede årer med en ballon) eller stenting (placering af specielle stenter i venerne). I nogle tilfælde kan kirurgisk fjernelse af det berørte veneområde være nødvendigt.
- Rehabilitering: Efter procedurer og operationer er det vigtigt at følge din læges anbefalinger til rehabilitering, herunder fysisk aktivitet og pleje af venøse strukturer.
Rehabilitering til vene åreforkalkning
Kan spille en vigtig rolle i styringen af tilstanden og forbedre patientens livskvalitet. Det er vigtigt at huske, at rehabiliteringsplanen afhænger af de specifikke træk ved sygdommen, dens sværhedsgrad og hvilke behandlingsforanstaltninger der er truffet. Her er nogle almindelige aspekter af rehabilitering til venøs åreforkalkning:
- Lægemiddelbehandling: Din læge kan ordinere medicin til at kontrollere risikofaktorer såsom højt kolesteroltal, højt blodtryk eller diabetes, hvis det er tilgængeligt. Medicin kan omfatte statiner, antikoagulantia, blodtryksmedicin og andre.
- Livsstilsændringer: At overholde en sund livsstil kan være et nøgleelement i rehabilitering. Dette inkluderer reduktion af fedtindtag, vægtkontrol, fysisk aktivitet, ophør med rygning og håndtering af stress.
- Fysioterapi og træning: Fysisk aktivitet kan hjælpe med at forbedre cirkulationen og reducere risikoen for blodpropper. Fysioterapi og øvelser, der er anbefalet af en specialist, kan være inkluderet i din rehabiliteringsplan.
- Komprimeringsundertøj: I nogle tilfælde, især hvis du har åreknuder, kan det anbefales at bære komprimeringsundertøj for at forbedre blodgennemstrømningen og reducere hævelse.
- Undgå langvarig siddende eller stående: Patienter kan rådes til at ændre deres holdning eller tage korte pauser under arbejde eller lange fly for at forhindre blodstase.
- Efter din læges anbefalinger: Det er vigtigt at følge din læges instruktioner omhyggeligt, tage ordinerede medicin og følge livsstilsanbefalinger for at maksimere effektiviteten af rehabiliteringsprocessen.
- Regelmæssige besøg hos lægen: Patienter med vene aterosklerose tilrådes at besøge lægen regelmæssigt for at overvåge tilstanden og effektiviteten af behandlingen.
Det er vigtigt at diskutere en rehabiliteringsplan med din læge, da den vil være skræddersyet til din individuelle situation og behov. Rehabilitering til vene åreforkalkning har til formål at forbedre vaskulær funktion, reducere symptomer og forhindre komplikationer.

