Medicinsk ekspert af artiklen
Nye publikationer
Neurinom i hjernen og rygmarven
Sidst revideret: 07.06.2024

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
En godartet tumorproces, neurinom i hjernen og rygmarven, stammer fra lemmocytter. Disse er såkaldte Schwann-strukturer, hjælpeservenceller dannet i løbet af aksonerne i perifere nerver. Et andet navn på tumoren er Schwannoma. Det er kendetegnet ved langsom, men stabil vækst, som undertiden når ganske store størrelser (mere end 1-2 kg). Det kan vises hos patienter i alle aldre, hvilket forringer livskvaliteten markant. [1]
Epidemiologi
Neurinom i hjernen og rygmarven forekommer i cirka 1,5% af alle tumorprocesser. Forekomsten øges med alderen. Det største antal patienter med diagnosticerede neurinomer er mellem 45 og 65 år.
Mænd får sygdommen med omtrent den samme hastighed som kvinder. For hver ti neurinomer i hjernen er der en med rygmarvsinddragelse.
De fleste primære neurinomer forekommer uden en klar og tydelig årsag.
Procentdelen af ossificering af sådanne tumorprocesser er lille, men er ikke helt udelukket. Den foretrukne behandlingsmetode er kirurgisk. [2]
Årsager Neurinomer i hjernen og rygmarven
Forskere har endnu ikke identificeret klare årsager til dannelse af neurinom i hjernen og rygmarven. En række teorier peger på immunforstyrrelser og arvelig disponering.
En stor procentdel af sandsynligheden hører til genetisk disponering: der er allerede mange tilfælde, hvor neurinom i hjernen og rygmarven bogstaveligt talt var "arvet". Hvis en af forældrene har en forværret arvelighed eller har et neurinom, vil børnene i 50% af tilfældene også have denne sygdom.
Den anden mulige årsag betragtes som et svagt immunsystem, der kan være forårsaget af næsten enhver faktor, såsom:
- Ugunstig økologi, gassiness, rus;
- Stress;
- Hypodynamia;
- Traume og overbelastning.
Til sidst kan nogen af de nævnte årsager føre til dannelse af et neurinom. [3]
Risikofaktorer
Store risikofaktorer inkluderer:
- Aldere over 35-45 år gamle og op til 65 år gamle.
- Neurofibromatosis Type 2 (for bilaterale neurinomer).
- En ugunstig arvelig historie.
At tilhøre nogen af risikogrupperne er et signal om, at en person skal være særlig opmærksom på sit eget helbred. Det er vigtigt at besøge læger regelmæssigt og udføre de nødvendige diagnostiske foranstaltninger for at detektere neurinom i hjernen og rygmarven på et tidligt udviklingsstadium.
Patogenese
Hver type neurinom har sine egne egenskaber, herunder patogenetisk, etiologisk og kliniske træk. Lad os overveje de mest almindelige typer af sådanne neoplasmer:
- Neurinom i rygsøjlen (cervikal, thorax eller lænde) i henhold til den generelt accepterede klassificering hører til den ekstracerebrale serie, tager sin udvikling fra rygmarven og udøver pres udefra på rygmarven. Når tumorfokus vokser, udvides det kliniske billede og forværres, at smerten øges.
- Et cerebralt neurinom er en neoplasma, der påvirker kraniale nerver i kraniet. Trigeminal- og auditive nerver påvirkes overvejende. I langt de fleste tilfælde er læsionen ensidig. Neurinom i den auditive nerve er kendetegnet ved hurtigt stigende komprimering af de omgivende strukturer i hjernen: den cochlea-del af nerven, tilbagetrækning og ansigtsnerver kan blive påvirket.
Indtil videre forbliver den patogenetiske mekanisme for udviklingen af neurinom i hjernen og rygmarven ufuldstændigt forstået. Processen er forbundet med patologisk overvækst af Schwann-celler, hvilket er grunden til det andet navn på sygdommen - Schwannoma. Ifølge nogle rapporter har patologien at gøre med mutation af gener af kromosom 22. Sådanne gener er ansvarlige for at kode syntesen af et protein, der hæmmer cellevækst i myelinskeden. Svigt i syntesen af dette protein fører til overdreven vækst af Schwann-celler.
Med neurinom i hjernen og rygmarven er forbundet med patologi som neurofibromatose, hvor der er en øget tilbøjelighed til at udvikle godartede neoplasmer i forskellige organer og strukturer. Sygdommen overføres af autosomal dominerende arv. [4]
Symptomer Neurinomer i hjernen og rygmarven
Neurinom i hjernen og rygmarven kan muligvis ikke gøre sig kendt i lang tid, først efter nogen tid, manifesteret af individuelle tegn, som det er vigtigt at være opmærksom på tid:
- Smerter efter type radikulært syndrom med delvis lammelse, sensorisk forstyrrelse;
- Forstyrrelse af fordøjelsessystemet, bækkenorganer (afhængigt af placeringen af neurinom), erektil dysfunktion;
- Hjertefejl;
- Nedsat livskvalitet på grund af forringelse af motorisk funktion, vanskeligheder med at gå og udføre normale daglige opgaver.
De første tegn afhænger også af lokaliseringen af sygdomsprocessen og kan være som følger:
- Svimmelhed, hovedpine;
- Smerter i ryggen (nakke, bryst, lænde eller sacrum med bestråling til ekstremiteterne, skuldrene, skulderbladene);
- Følelsesløshed i ekstremiteterne, parese og lammelse;
- Motorisk svækkelse;
- Tinnitus, synshandicap.
Det oprindelige kliniske billede vises først i et stykke tid - ofte flere år - efter udviklingen af neurinom i hjernen og rygmarven. [5]
Spinalneurinom er kendetegnet ved:
- Knysyndrom (smerter langs rygsøjlen, undertiden - ujævn lammelse og sensoriske forstyrrelser inden for innervation).
- Autonome lidelser (bækkendysfunktion, fordøjelsesforstyrrelser, hjerteforstyrrelser).
- Spinal Cord Compression Syndrome (Broun-Sekar-syndrom, manifesteret ved spastisk parese, flaccid lammelse på niveauet af neurinom, tab af fornemmelse på den berørte side, tab af temperatur og smertefølsomhed på den modsatte side).
- Ubehagelig fornemmelse i det interscapular område, smerter, tab af sensation.
I cerebralt neurinom er symptomer som disse fremherskende:
- Øget intrakranielt tryk;
- Mentale, intellektuelle handicap;
- Ataksi;
- Muskeltræk;
- Muskeltonusforstyrrelser i ekstremiteterne;
- Hjerte- og åndedrætssvigt;
- Visuel forstyrrelse.
Auditiv nerve neurinom bemærkes:
- Ørestøj, der ringer på den berørte side;
- Gradvis forringelse af hørelsesfunktionen;
- Atrofi af de masticatoriske muskler, tandlignende smerte;
- Spytkirteldysfunktion, tab af smagsopfattelse, tab af fornemmelse af halvdelen af ansigtet, strabismus, dobbelt syn;
- Svimmelhed, vestibulære lidelser.
Radikulært neurinom med rygmarv.
Nerve rodtumorprocesser er for det meste godartede, de udvikler sig fra nervevæv eller nerveskedeceller. Sådanne neurinomer påvirker oftere thoraxryggen, men kan findes i andre dele af rygsøjlen. Sådanne foci stiger langsomt, har oftere en lille størrelse, fylder gradvist den benede kanal i rygmarvsroden og begynder at trykke på nærliggende strukturer. Dette indebærer udseendet af intens rygmarvsmerter, der ligner et angreb af iskias. Når den patologiske proces trænger ind i rygmarvskanalen, udvikles parese, er funktionen af fordøjelses- og bækkenorganer forstyrret.
Problemets kompleksitet beviser igen, at rygsmerter er et vigtigt signal, der ikke bør ignoreres. Det er nødvendigt at kontakte specialister i tide for at finde ud af årsagen til smertsyndromet.
Komplikationer og konsekvenser
Neurinom i hjernen og rygmarven er en godartet neoplasma, der ofte forårsager ensidig parese og lammelse, ensidig hørselsnedsættelse, temperatur- og smertefølsomhedsforstyrrelser, nedsat mental funktion og balance.
I mangel af rettidig kirurgisk indgreb komprimerer neurinomaer i nærheden af hjernen og rygmarven, hvilket kan provokere udviklingen af livstruende forhold. Selv med langsom tumorvækst er handicap og endda død mulig. Malignisering af en tidligere godartet masse er ikke udelukket.
De mest almindelige komplikationer ved neurinom i hjernen og rygmarven er:
- Tab af lemfunktion (svarende til effekter efter slagtilfælde);
- Tab af syn eller hørelse (ensidig og bilateralt);
- Hovedpine og rygsmerter, op til og med manglende evne til at udføre daglige aktiviteter;
- Personlighed og adfærdsændringer;
- Anfald forårsaget af irritation af hjernestrukturer;
- Cerebral koma (endelig komplikation af tumor intracerebrale processer).
Behandlings- og rehabiliteringsforanstaltninger er under alle omstændigheder nødvendige, i betragtning af at neuroma kan påvirke nerverne, der kontrollerer kroppens vigtige funktioner. Korrekt bedring baseret på rettidig behandling hjælper patienten med at vende tilbage til sin sædvanlige livsstil. [6]
Diagnosticering Neurinomer i hjernen og rygmarven
Hvilke diagnostiske tests er egnede til påvisning af neurinom i hjernen og rygmarven afgøres af en neurokirurg eller neurolog individuelt for hvert specifikt tilfælde. Generelt begynder diagnosen med udelukkelse af patologier, der er ens i kliniske manifestationer. Det er obligatorisk at udføre fysisk undersøgelse, lytte til patientens klager.
Instrumental diagnose er normalt repræsenteret af følgende mål:
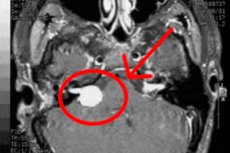
- I tilfælde af intrakranielt neurinom henvises patienten til MR- eller CT-scanning af hjernen. Computertomografi i denne situation er meget mindre informativ - primært fordi den ikke visualiserer små neoplasmer med størrelser mindre end 20 mm. Hvis patienten ikke kan gennemgå MR, kan en kontrastforbedret CT-scanning administreres som et alternativ.
- En MR- eller CT-scanning af rygsøjlen kan hjælpe med at identificere neurinom eller andre neoplasmer, der trykker på rygmarvsstrukturer og nerveender.
- Audiometri er passende som en del af komplekse diagnostiske mål for at påvise auditiv neuroma. Proceduren giver information om graden af tab af auditiv funktion og årsagerne til patologien.
- Ultralyd eller MR betragtes som informativ, når tumorprocessen er lokaliseret i området med perifere nerver. Ultralyd visualiserer fortykningen af det beskyttende neurilemma, mens MR hjælper med at bestemme den nøjagtige placering af nidus, dens struktur og omfanget af nerveskader.
- Elektroneuromyography evaluerer transporten af elektriske impulser langs nervefiberen, hvilket gør det muligt at vurdere graden af forstyrrelse i nervestrukturen.
- Biopsi med yderligere cytologisk analyse er forbundet med kirurgisk intervention og gør det muligt at bestemme maligniteten eller godartet af neurinom.
Tests ordineres som en del af patientens forberedelse til indlæggelse og kirurgi. Patienten tager blod til generel og biokemisk analyse såvel som en generel urinalyse. Hvis det er angivet, er det muligt at ordinere andre typer laboratorieundersøgelser efter doktorens skøn. [7]
Differential diagnose
Differentialdiagnose af neurinom i hjernen og rygmarven skal udføres med andre tumorprocesser (inklusive metastatiske) såvel som med abscesser, lymfom i centralnervesystemet, inflammatoriske og demyeliniserende patologier.
Magnetisk resonansafbildning med kontrastforbedring er obligatorisk. Hvis angivet, anvendes også andre diagnostiske metoder:
- Elektroencefalografi;
- Radiografer;
- Ultralydundersøgelse af bækken- og abdominale organer såvel som perifere lymfeknuder;
- Skeletal knoglescintigrafi.
Hvis der påvises et primært patologisk fokus, udføres en komplet diagnose.
Behandling Neurinomer i hjernen og rygmarven
Tre behandlingstaktikker bruges ofte til neurinom i hjernen og rygmarven: observation af neoplasma, kirurgi og strålebehandling. Valget af behandlingsretning overlades til den behandlende læge.
Observationsvulmende taktikker anvendes, når neurinom vedrøres ved et uheld på baggrund af fuldstændig fravær af kliniske manifestationer og tegn på tumorprogression. En sådan "stille" stat kan vare i flere år. I løbet af denne periode er det imidlertid vigtigt at regelmæssigt observere dynamikken i neoplasma-vækst og i tilfælde af forringelse af situationen at reagere hurtigt ved at udføre operation.
Strålebehandling involverer lokal bestråling af det patologiske fokus, hvis det ikke er muligt at udføre en fuld kirurgisk intervention. Denne metode hjælper med at "sove" neoplasmaet, men ledsages af mange bivirkninger - fordøjelsesforstyrrelser, hudreaktioner osv.
Kirurgisk fjernelse af neurinom i hjernen og rygmarven er en kompleks, men radikal metode, der tillader yderligere fuldstændig eliminering af sygdommen med minimal risiko for tilbagefald. Kirurgi foretrækkes altid frem for andre metoder til behandling af neurinom. [8]
Medicin
Lægemiddelterapi kan omfatte brugen af følgende medicin:
- Manitol (Mannitol) er en osmotisk diuretik, der eliminerer hjerneødem og normaliserer det intrakranielle tryk. Det administreres intravenøst ved dryp ved hjælp af en 20% opløsning over 10-15 minutter. Det kan kombineres med glukokortikosteroider. Under behandlingen er kontrol af diurese og vandelektrolyt-ligevægt obligatorisk. Lægemidlet er ordineret til et kort kursus, for med langvarig brug kan det selv føre til sekundær hypertension.
- Glukokortikosteroider oralt eller parenteralt (dexamethason, prednisolon) i en individuelt ordineret dosering. Efter operation gennemgås og reduceres dosis og gradvist reduceres.
- Medicin, der forbedrer cerebral blodcirkulation (Kavinton - taget oralt, efter måltider, 5-10 mg tre gange om dagen, eller Nicergoline - 5-10 mg tre gange om dagen mellem måltiderne).
Stærke beroligende midler og neuroleptika ordinerer som regel ikke, fordi de i mange tilfælde "skjuler" forringelsen af patientens tilstand.
Kirurgisk behandling
Kirurgisk intervention - fjernelse af neoplasmaet - er den mest almindelige type behandling for patienter med neurinom i hjernen og rygmarven. Valget af kirurgisk adgang og omfanget af kirurgi bestemmes af størrelsen på det patologiske fokus, muligheden for at bevare og gendanne hjernefunktioner.
Interventionen udføres af en neurokirurg, og generel anæstesi anvendes. De vigtigste vanskeligheder ved kirurgi i hjerneområdet er adskillelsen af neoplasmaet fra nerverne og hjernestammen. Neurinom i store størrelser "fattler" "andre nervefibre, så fjernelse af disse fibre kræver en meget dygtig tilgang og samtidig neurofysiologisk overvågning, hvilket tillader rettidig påvisning af den ene eller anden nerve.
Komplet fjernelse af neurinom er mulig i 95% af tilfældene. I de resterende 5% af patienterne kan der opstå vanskeligheder, for eksempel, hvis en del af tumoren er "smeltet" med andre nervestrukturer eller hjernestammen.
Kemoterapi bruges normalt ikke efter operationen. Når neurinomet fjernes fuldstændigt, er strålebehandling og radiokirurgi heller ikke berettiget. Sandsynligheden for gentagelse anslås til at være ca. 5%.
Gamma-knivradiokirurgisk metode involverer fokal strålingseksponering for det patologiske fokus. Proceduren bruges til neurinomer af lille størrelse (op til 3 cm) og i mangel af tryk på hjernestammen. Hovedretningen for radiokirurgi er ikke i fjernelse, men i forebyggelse af efterfølgende tumorprogression. Nogle gange er det muligt at reducere massens størrelse lidt på denne måde.
Gamma-kniv, cyberknife og lineære gaspedalmetoder involverer brugen af princippet om at indføre en vis mængde ioniserende stråling i neoplasmaet, hvilket indebærer ødelæggelse af fokus uden at skade biologisk væv. Ikke alle disse metoder er ikke-invasive. Således kræver brugen af gammakniv stiv fiksering af metalrammen med skrueenheder til kraniale knogler. Derudover er brugen af gammakniv ikke altid effektiv, fordi det undertiden ikke er muligt at danne en ensartet dosis af stråling, hvilket fører til enten ufuldstændig fjernelse af fokus eller til levering af høje doser til normale områder af hjernen. Af disse grunde bruges strålebehandling og cyberknife-radiokirurgi mere almindeligt i behandlingspraksis. [9]
Forebyggelse
Forebyggende foranstaltninger er ikke-specifikke, da de nøjagtige årsager til neurinom i hjernen og rygmarven ikke er bestemt til dato. Læger foreslår at være opmærksomme på generelle anbefalinger:
- Tilvejebringelse af den normale sunde søvn og hvile, der er nødvendig for regelmæssigt at gendanne hjernens funktionelle tilstand;
- Undgå alkohol, stoffer, rygning og junkfood;
- Udvikling af stressresistens, undgåelse af konflikter, stress og bekymringer;
- Forbrug af en tilstrækkelig mængde plantemad, overholdelse af et passende vandregime;
- Undgå tilbage- og hovedskader;
- En aktiv livsstil, almindelige vandreture i den friske luft;
- Fravær af fysisk og mental overbelastning;
- Regelmæssige besøg hos lægen i nærvær af risikofaktorer i tilfælde af mistænkelige symptomer såvel som for rutinemæssig forebyggende diagnostik.
Vejrudsigt
Den samlede prognose for neurinom i hjernen og rygmarven betragtes som positiv under betingelserne for rettidig henvisning til læger og opfyldelse af alle medicinske anbefalinger. Da neoplasmaet udvikler sig langsomt over en periode, kan der anvendes en langvarig vent-og-se-taktik. Men hvis det patologiske fokus er placeret på et praktisk sted til operation, anbefaler eksperter at fjerne det, hvis det er muligt, hvilket normalt ikke ledsages af udseendet af nogen bivirkninger på kroppen. [10]
Hvis behandling ignoreres, eller hvis tumorprocessen diagnosticeres sent, kan sensoriske forstyrrelser, parese og lammelse såvel som andre farlige tilstande forekomme. Derfor er det vigtigt at forstå, at neurinom i hjernen og rygmarven er en temmelig kompleks tumor, skønt godartet, og det skal behandles radikalt og rettidigt. Ellers er udseendet af alvorlige problemer med sundhed og livskvalitet ikke udelukket, der er også en mulighed for malignisering af neurinom.

