Medicinsk ekspert af artiklen
Nye publikationer
Kryptogen epilepsi med anfald hos voksne
Sidst revideret: 23.04.2024

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Ifølge den internationale klassifikation, der var gældende indtil sidste år, blev symptomatiske eller sekundære forårsaget af nederlag i hjernestrukturer, idiopatisk, primær (uafhængig, formodentlig arvelig sygdom) og kryptogen epilepsi isoleret. Sidstnævnte mulighed betyder, at moderne diagnostik ikke har fastslået nogen årsager til periodiske epileptiske anfald, og arvelig disposition er heller ikke sporet. Selve begrebet "kryptogene" er oversat fra græsk som "ukendt oprindelse" (kryptos - hemmelig, hemmelig, genosfødt).
Videnskaben står ikke stille, og sandsynligvis vil oprindelsen af periodiske epileptiske anfald af ukendt ætiologi blive etableret. Eksperter foreslår, at kryptogen epilepsi er en sekundær symptomatisk sygdom, hvis oprindelse ikke kan etableres på det nuværende diagnosiveau.
Epidemiologi
Epilepsi og epileptiske syndrom er meget almindelige neurologiske patologier, der udover ofte fører til alvorlige konsekvenser. Angivelsen af epileptiske anfald kan forekomme hos personer af enhver køn og i enhver alder. Det anslås, at omkring 5% af verdens befolkning har oplevet mindst ét anfald i deres liv.
Hvert år er diagnosen epilepsi eller epileptisk syndrom sat i gennemsnit af hver 30-50 indbygger ud af 100.000 mennesker, der lever på jorden. Ofte forekommer epileptiske anfald hos spædbørn (fra 100 til 233 tilfælde pr. 100.000 indbyggere). Spidsen for manifestationen falder i perinatalperioden, så forekomsten er næsten halveret. De laveste priser hos personer fra 25 til 55 år - ca. 20-30 tilfælde pr. 100.000 af befolkningen. Derefter øges sandsynligheden for epileptiske anfald og fra 70-års alderen er forekomsten fra 150 tilfælde eller mere pr. 100.000 mennesker.
Årsagerne til epilepsi er etableret i omkring 40% af tilfældene, så sygdommen ved ukendt ætiologi er ikke ualmindeligt. Infantile spasmer (vestsyndrom) relateret til kryptogent epilepsi diagnosticeres hos fire til seks måneder gamle børn, et barn med en sådan diagnose, der forekommer i gennemsnit blandt 3200 spædbørn.
Årsager kryptogene epilepsi
Grundlaget for diagnosen af epilepsi er tilbagevendende anfald forårsaget af at blive unormalt stærk elektrisk udladning som følge af synkronisering aktivitet af hjerneceller i alle frekvensbånd, der udad manifesteret i udseendet sansemotoriske, neurologiske og psykiske symptomer.
For fremkomsten af en epileptisk pasform er tilstedeværelsen af såkaldte epileptiske neuroner, der er karakteriseret ved ustabilitet af hvilepotentialet (den potentielle forskel på den ikke-eksiterede celle på den indre og ydre side af dens membran) nødvendig. Som et resultat har aktionspotentialet i et ophidset epileptisk neuron en amplitude, varighed og frekvens, der er væsentligt højere end normalt, hvilket fører til udviklingen af et epileptisk angreb. Det antages, at anfald forekommer hos mennesker, som har en arvelig disposition for sådanne skift, det vil sige grupper af epileptiske neuroner, der er i stand til at synkronisere deres aktivitet. Epileptiske foci er også dannet på steder i hjernen med ændret struktur på grund af skader, infektioner, forgiftninger, udvikling af tumorer.
Så hos patienter, der er diagnosticeret med kryptogen epilepsi, afslører moderne metoder til neuroimaging ikke nogen forstyrrelser i hjernens substansstruktur, og der er ingen epileptika i familiens historie. Ikke desto mindre har patienter ofte ret hyppige epileptiske anfald af forskellige typer, som er vanskelige at behandle (måske bare fordi deres årsag ikke er klar).
Følgelig opdages de kendte risikofaktorer for forekomsten af epileptiske anfald - genetisk sygdom i hjernestrukturen, metaboliske processer i vævene, konsekvenserne af hovedskader eller infektiøse processer under undersøgelser og undersøgelser.
Ifølge den nye klassifikation af epilepsi i 2017 skelnes der seks etiologiske kategorier af sygdommen. I stedet for symptomatisk anbefales det nu at bestemme typen af epilepsi for en fast grund: strukturelle, infektiøse, metaboliske, immune eller en kombination af dem. Idiopatisk epilepsi forudsatte tilstedeværelsen af en arvelig disposition og hedder nu genetisk. Udtrykket "kryptogene" erstattes med "en ukendt etiologisk faktor", hvorfor meningen med ordlyden er blevet mere forståelig, men er ikke ændret.
Patogenesen af epilepsi ser angiveligt ud: dannelsen af epileptiske fokus, dvs. Neuroner samfund med nedsat elektrogenese → oprettelsen i hjernen af epileptiske systemer (med overskydende frigivelse af ophidsende neurotransmittere lanceret "glutamat kaskade', påvirker alle nye neuroner og fremmer dannelsen af nye epileptogeneza foci) → dannelse af patologisk interneuronale forbindelser → generalisering af epilepsi forekommer.
Den vigtigste hypotese for epilepsi udvikling mekanisme antages, at den patologiske proces starter en forstyrrelse af ligevægtstilstanden mellem excitatoriske neurotransmittere (glutamat, aspartat) og ansvarlig for hæmning processer (γ-aminosmørsyre, taurin, glycin, noradrenalin, dopamin, serotonin). Hvad der netop krænker denne balance i vores tilfælde er stadig ukendt. Men de berørte cellemembranerne i neuroner, forstyrret kinetik af ionstrøm - inaktiveret ionpumper på den anden side, aktiverede ionkanaler forstyrrede intracellulære koncentration af positivt ladede ioner af kalium, natrium og chlor. Patologisk nedbrudte via ionbyttermembran bestemmer ændringer i cerebral blodstrøm niveau. Dysfunktion af glutamat-receptoren og produktion af autoantistoffer til det forårsager anfald. Tilbagevendende Neural overdrevent intens niveau realiseret i form af anfald, som fører til dybtgående forstyrrelser af metaboliske processer i celler i hjernen substans og provokere udviklingen af den næste anfald.
Specificiteten af denne proces er aggressiviteten af neuronerne i det epileptiske fokus i forhold til de uændrede områder i hjernen, hvilket gør det muligt for dem at underordne nye websteder. Oprettelsen af epileptiske systemer opstår under dannelsen af patologiske sammenhænge mellem epileptisk fokus og de strukturelle komponenter i hjernen, der er i stand til at aktivere mekanismen for epilepsiudvikling. Til sådanne strukturer hører til: Thalamus, det limbiske system, den retikulære dannelse af den midterste del af hjernestammen. De indbyrdes forhold, der opstår med cerebellum, caudate-kernen i subcortexen, den forreste orbitale cortex, tværtimod forsinker udviklingen af epilepsi.
I løbet af sygdomsudviklingen dannes et lukket patologisk system - den epileptiske hjerne. Afslutter sin dannelse lidelse, cellemetabolisme og interaktion af neurotransmittere og cerebral blodgennemstrømning, øget cerebral atrofi af væv og blodkar, aktivering af specifik hjernen autoimmune processer.
Symptomer kryptogene epilepsi
Den vigtigste kliniske manifestation af denne sygdom er epileptisk anfald. Mistanke om epilepsi opstår, når patienten har set mindst to refleks (uprøvede) epileptiske anfald, hvis manifestationer er meget forskellige. For eksempel er epileptopodobnye-angreb forårsaget af høj temperatur og ikke forekommende i normal tilstand, epilepsi ikke.
Hos patienter med kryptogen epilepsi kan anfald af forskellige typer forekomme, og ganske ofte.
De første tegn på udviklingen af sygdommen (før forekomsten af fuldvigtige epileptiske anfald) kan forblive ubemærket. I risikogruppen blev personer, der lider af feberkramper i tidlig barndom, med en konklusion om øget kramperberedskab. I prodromalperioden kan søvnforstyrrelser, øget irritabilitet, følelsesmæssig labilitet overholdes.
Derudover finder ikke altid angreb sted i klassisk generaliseret form med fald, kramper, bevidsthedstab.
Nogle gange er de eneste tidlige tegn taleforstyrrelser, en patient i bevidsthed, men taler ikke og svarer ikke på spørgsmål eller periodiske kortvarige faints. Dette varer ikke længe - et par minutter, så det er efterladt uden opmærksomhed.
Det er lettere at oprette simple fokale eller partielle (lokale, begrænsede) anfald, hvis manifestationer afhænger af placeringen af det epileptiske fokus. Patienten mister ikke bevidstheden på tidspunktet for paroxysm.
Under et simpelt motorangreb kan tics, træk af lemmer, muskelkramper, rotationsbevægelser på bagagerum og hoved overholdes. Patienten kan lave uartikulære lyde eller være tavs uden at svare på spørgsmål, smacking, slikker og tygger bevægelser.
Enkelte sensoriske anfald karakteriseres af paræstesier - følelsesløshed i forskellige dele af kroppen, usædvanlige smag eller lugtoplevelser, som regel ubehagelige; synsforstyrrelser - blinklys, mesh, flyver for øjnene, tunnelsyn.
Vegetative paroxysmer manifesteres af pludselige blødninger eller hyperæmi i huden, forøget puls, abrupt blodtryk, indsnævring eller udvidelse af elever, ubehag i mavesektoren op til smerte og opkastning.
Mentale anfald manifesteres af derealisering / depersonalisering, panikanfald. Som regel er de harbingere af komplekse fokale anfald, som allerede er forbundet med en krænkelse af bevidstheden. Patienten indser, at han har et anfald, men kan ikke søge hjælp. Hændelser der opstod hos ham under et angreb, slettet fra patientens hukommelse. Menneskelige kognitive funktioner forstyrres - der er en følelse af unreality af hvad der sker, nye forandringer inden for sig selv.
Fokale anfald med efterfølgende generalisering begynder så simpelt (kompleks), der omdannes til generaliserede tonic-kloniske paroxysmer. Tre minutter passerer og passerer ind i en dyb søvn.
Generelle anfald forekommer i en mere alvorlig form og er opdelt i:
- tonisk-klonisk, der forekommer i denne rækkefølge - patienten mister bevidsthed, falder, hans krop bøjes og strækker sig ud i en bue, konvulsiv trækning af muskler begynder gennem hele kroppen; patientens øjne ruller op, hans elever bliver dilateret i dette øjeblik; patienten skriger, bliver blå som følge af at trække vejret i nogle få sekunder, skumholdig hypersalivation observeres (skummet kan erhverve en lyserød tinge på grund af tilstedeværelsen af blod i det, hvilket indikerer tide eller tungebid) Nogle gange er der en ufrivillig tømning af blæren;
- myoklon vises som intermitterende (rytmisk og spastisk) spjæt muskler i et par sekunder over hele kroppen eller enkelte kropsdele, der ligner en flagrende ben, squats, presse hænderne i næver og andre gentagne bevægelser; bevidsthed, især når fokale anfald, konserverede (som regel denne type opstår hos børn);
- fravær - ikke-krampeanfald med en kort (5-20 sekunder) skifte ud af bevidsthed, hvilket afspejles i det faktum, at en person dør med åbne udtryksløse øjne, og ikke reagerer på stimuli ikke normalt falder, kommer til sig selv, fortsatte det afbrudte arbejde, og kan ikke huske en fit ;
- Atypiske fravær ledsages af fald, ufrivillig tømning af blæren, mere langvarig og forekommer i svære sygdomsformer kombineret med mental retardation og andre symptomer på psykiske lidelser;
- atoniske anfald (akinetiske) - patienten falder kraftigt som følge af tab af muskeltonus (med fokal epilepsi - kan være atoni enkelte muskelgrupper: ansigts - sagging af underkæben, hals - patienten sidder eller står, hovedet hængende), varigheden af et angreb mindre end et minut; atoni når fraværet opstår gradvist - patienten langsomt lægger sig, når isoleret atoniske anfald - styrtdykker.
Efter fødselsperioden er patienten træg og bremset, hvis han ikke skal bremse, falder han i søvn (især efter generaliserede).
Typer af epilepsi svarer til typer af anfald. Fokale (partielle) anfald udvikler sig ved et lokalt epileptisk fokus, når en unormalt intens udløb møder modstand i nabolande og slukker, og spredes ikke til andre dele af hjernen. I sådanne tilfælde diagnosticeres kryptogent fokal epilepsi.
Det kliniske forløb af sygdommen med begrænset epileptisk fokus (fokalform) bestemmes af lokaliseringen af dets lokalisering.
Ofte observeret læsion af den tidlige region. Strømmen af denne formular er progredient, anfald har ofte en blandet type, fortsætter i flere minutter. Kryptogen temporal epilepsi uden for angreb manifesteres af hovedpine, konstant svimmelhed, kvalme. Patienter med denne form for lokalisering klager over hyppig vandladning. Før en pasform føler patienterne aura-harbingerne.
Læsionen kan være placeret i hjernens frontal lobe. Beslaglæggelser er præget af suddenness uden prodromal aura. Patienten har træk i hovedet, hans øjne ruller under panden og til side er hans automatiske bevægelser ret komplicerede. Patienten kan miste bevidstheden, falde, han har tonisk-klonisk muskelspasmer over hele kroppen. Med denne lokalisering er der en række kortvarige anfald, undertiden med en overgang til generaliseret og / eller epistatus. De kan begynde ikke kun i løbet af dagtimerne vågen, men i løbet af natten sover. Kryptogen frontal epilepsi, der udvikler, forårsager psykiske lidelser (voldelig tænkning, derealisering) og det autonome nervesystem.
Beslag af en sensorisk type (fornemmelse af varmluftbevægelse over huden, let berøring) kombineres med konvulsiv kramning af dele af kroppen, verbale og motoriske lidelser, atony ledsaget af urininkontinens.
Den lokalisering af epileptiske fokus i det orbitale frontale område vises olfaktoriske hallucinationer, spytsekretion, epigastriske ubehag, samt - taleforstyrrelser, hoste og hævelse af strubehovedet.
Hvis elektriske hyperaktivitetskaskader spredes til alle dele af hjernen, udvikler et generaliseret anfald. I dette tilfælde diagnostiseres patienten med kryptogen generaliseret epilepsi. I dette tilfælde er anfald karakteriseret ved intensitet, bevidsthedstab og resulterer i en patients forlængede søvn. Ved opvågnen klager patienterne over hovedpine, visuelle fænomener, svaghed og ødelæggelse.
Der er også kombineret (når både fokal og generaliserede anfald forekommer) og en ukendt type epilepsi.
Kryptogen epilepsi hos voksne betragtes, og ikke uden grunde, sekundær med en uidentificeret etiologisk faktor. Karakteriseret af suddenness af anfald. Uden for manifestationer af kliniske symptomer har epileptika en ustabil psyke, et eksplosivt temperament, en tendens til aggression. Sygdommen begynder sædvanligvis med manifestationen af en eller anden brændvidde. Efterhånden som sygdommen udvikler sig, spredes læsionsfokuserne til andre dele af hjernen, for et forsømt stadium er personlig nedbrydning og udtrykte mentale abnormiteter karakteristiske, og der opstår social disadaptation af patienten.
Sygdommen har et progressivt forløb, og de kliniske symptomer på epilepsi varierer afhængigt af udviklingen af epilepsi (forekomsten af epileptisk fokus).
Komplikationer og konsekvenser
Selv i milde tilfælde af fokal epilepsi med enkelte sjældne anfald, er nervefibre beskadiget. Sygdommen har et progressivt forløb, når et angreb øger sandsynligheden for det næste, og området for hjerneskade udvides.
De generaliserede hyppige paroxysmer, der virker ødelæggende på hjernevævet, kan udvikle sig til en epistatus med høj sandsynlighed for et dødeligt udfald. Der er også fare for hjerneødem.
Komplikationer og konsekvenser afhænge af graden af ødelæggelse af hjernens strukturer, sværhedsgraden og hyppigheden af anfald, co-morbiditet, tilstedeværelsen af dårlige vaner, alder, tilstrækkeligheden af den valgte behandling politik og revalideringsforanstaltninger, ansvarlig holdning til patientens behandling.
På alle alder kan der forekomme skader af forskellig sværhedsgrad under fald. Hypersalivation og en tendens til opkastning af reflekser under anfald øger risikoen for at få flydende stoffer ind i åndedrætssystemet og udviklingen af aspirationspneumoni.
I barndommen finder ustabilitet af mental og fysisk udvikling sted. Kognitive evner lider ofte.
Psyko-følelsesmæssig tilstand er ikke stabil - børn er irritabel, lunefuld, ofte aggressiv eller apatisk, de mangler selvkontrol, de tilpasser sig ikke godt i holdet.
Hos voksne bliver disse risici suppleret med traumatisme i udførelsen af værker, der kræver øget opmærksomhed. Under anfald er der en bid af tungen eller kinden.
I epileptika øges sandsynligheden for at udvikle depression, psykiske lidelser, social disadaptation. Personer, der lider af epilepsi, er begrænset i fysisk aktivitet, valg af erhverv.
Diagnosticering kryptogene epilepsi
Ved diagnosen epilepsi anvendes mange forskellige metoder til at differentiere denne sygdom fra andre neurologiske patologier.
Først og fremmest skal lægen lytte til patientens eller hans forældres klager, hvis det er et barn. Udarbejdet historie af sygdomme - Detaljer manifestation flow specificitet (hyppigheden af anfald, synkope, kramper og andre tegn nuancer), varighed af sygdom, tilstedeværelsen af sådanne sygdomme i patientens pårørende. Denne undersøgelse antyder en type epilepsi og lokalisering af det epileptiske fokus.
Blod- og urintest er tildelt til vurdering af kroppens generelle tilstand, tilstedeværelsen af faktorer som infektioner, forgiftninger, biokemiske lidelser, for at bestemme forekomsten af genetiske mutationer i patienten.
Neuropsykologisk test udføres, hvilket gør det muligt at vurdere kognitive evner og følelsesmæssige status. Periodisk overvågning giver dig mulighed for at vurdere sygdommens påvirkning på nervesystemet og psyken, og det hjælper også med at fastslå typen af epilepsi.
Men frem for alt - et diagnostisk værktøj, hvormed vi kan estimere intensiteten af den elektriske aktivitet i hjernen (EEG), tilstedeværelsen i sine afdelinger af vaskulære malformationer, tumorer, stofskiftesygdomme, osv ...
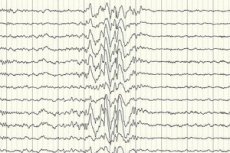
Elektroencefalografi (EEG) er den vigtigste diagnosemetode, fordi den viser afvigelser fra normen for hjernebølgeintensitet selv uden angrebet - øget kramperende beredskab af bestemte områder eller hele hjernen. EEG-mønster af kryptogen partiel epilepsi - topbølge eller stabil langsombølgeaktivitet i visse dele af hjernen. Ved hjælp af denne undersøgelse om elektroensphalogrammets specifikationer er det muligt at fastslå typen af epilepsi. For eksempel observeres med Vestsyndrom uregelmæssige, næsten ikke-synkroniserede arytmiske, langsomme bølger med anomalt høj amplitude og spidsudladninger. I de fleste tilfælde syndromet Lennox-Gastaut elektroentsefallogramme på vågne periode afslørede generaliseret uregelmæssig slow-wave aktivitet top med en frekvens på 1,5-2,5 Hz er ofte en amplitude asymmetri. Under natten hviler dette syndrom på optagelse af hurtige rytmiske udladninger med en frekvens på ca. 10 Hz.
I tilfælde af kryptogen epilepsi er dette den eneste måde at bekræfte dets tilstedeværelse på. Selvom der er tilfælde, hvor endda umiddelbart efter en konvulsiv pasform på et elektroencefalogram, er ændringer i form af hjernebølger ikke registreret. Dette kan være et tegn på, at ændringer i elektrisk aktivitet forekommer i hjernens dybe strukturer. Ændringer i elektroencefalogrammet kan også forekomme hos patienter uden epilepsi.
Nødvendigt anvendes moderne metoder til neuroimaging: computer, resonans, positronemissionstomografi. Denne instrumentelle diagnose gør det muligt at vurdere ændringer i strukturen af hjernens substans som følge af traumer, medfødte anomalier, sygdomme, forgiftninger, detekterer neoplasmer osv. Positron emission tomografi, også kaldet funktionel MR, hjælper med at identificere ikke kun strukturelle, men også funktionelle lidelser.
Dybere lommer med unormal elektrisk aktivitet muliggør identifikation af en-foton-emissionstomotomografi, resonansspektroskopi kan detektere abnormiteter i biokemiske processer i hjernens substans.
Den eksperimentelle og ikke-almindelige diagnosemetode er en magnetisk encefalografi, der registrerer magnetiske bølger udgivet af neuroner i hjernen. Det giver dig mulighed for at udforske de dybeste strukturer i hjernen, utilgængelige for elektroencefalografi.
Differential diagnose
Differentiel diagnose udføres efter de højest mulige undersøgelser. Diagnosen af kryptogen epilepsi er sat ved metoden til at udelukke andre arter og årsagerne til epileptiske anfald, afsløret under diagnosen, såvel som den arvelige disposition.
Ikke alle medicinske institutioner har samme diagnostiske potentiale, så denne diagnose forudsætter fortsættelse af diagnostiske studier på et højere niveau.
Behandling kryptogene epilepsi
Der er ingen enkelt metode til behandling af epilepsi, men der er udviklet klare normer, der observeres for at forbedre kvaliteten af behandlingen og patienternes liv.
Forebyggelse
Da årsagerne til denne type epilepsi ikke er etableret, har forebyggende foranstaltninger en fælles retning. En sund livsstil er fraværet af dårlige vaner, fuld ernæring, motoraktivitet giver god immunitet og forhindrer udviklingen af infektioner.
Forsigtig holdning til deres sundhed, rettidig undersøgelse og behandling af sygdomme og skader øger også sandsynligheden for at undgå denne sygdom.
Vejrudsigt
Kryptogen epilepsi manifesterer sig i enhver alder og har ikke et specifikt symptomkompleks, men manifesterer sig på forskellige måder - forskellige typer anfald og typer af syndromer er mulige. Indtil nu er der ingen enkelt metode til fuldstændig helbredelse for epilepsi, men antiepileptisk behandling hjælper i 60-80% af tilfældene af alle former for sygdomme.
Den gennemsnitlige varighed af sygdommen er 10 år, hvorefter anfaldene kan stoppe. Ikke desto mindre lider 20-40% af patienterne af epilepsi hele deres liv. Ca. En tredjedel af alle patienter med nogen form for epilepsi og dø af årsagerne forbundet med det.
For eksempel er de kryptogene former for Vests syndrom prognostisk ugunstige. I de fleste tilfælde er de bevæger sig i Lennox-Gastaut syndrom, kan milde former, der egner sig til kontrol af narkotika, og generaliserede med hyppige og alvorlige anfald forblive i en menneskealder og være ledsaget af en stærk intellektuel forringelse.
Generelt er prognosen meget afhængig af tidspunktet for behandlingens begyndelse, når det begynder i de tidlige stadier - prognosen er gunstigere.
Resultatet af epilepsi kan være en livslang funktionsnedsættelse. Hvis en person udvikler en vedvarende sygdomsforstyrrelse som et resultat af sygdommen, hvilket fører til en begrænsning af livsaktivitet, etableres dette med medicinsk og social ekspertise. Hun beslutter også at tildele en bestemt gruppe af handicap. For at løse dette problem bør først og fremmest den behandlende læge, hvem der vil præsentere patienten for Kommissionen.


 [
[