Medicinsk ekspert af artiklen
Nye publikationer
For tidlig fødsel
Sidst revideret: 12.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Ifølge WHO er for tidlig fødsel fødslen af et barn fra den 22. til den 37. fulde graviditetsuge (dvs. 259 dage fra dagen for den sidste menstruation). Udløsende faktorer er for tidlig bristning af hinderne, infektion og graviditetspatologi. Diagnosen stilles på baggrund af kliniske data.
Behandlingen omfatter sengeleje, tokolytika (hvis graviditeten er langvarig) og glukokortikoider (hvis gestationsalderen er mindre end 34 uger). Antistreptokokantibiotika gives uden at vente på negative dyrkningsresultater. For tidlig fødsel kan være forårsaget af for tidlig bristning af hinderne, chorioamnionitis eller ascenderende livmoderinfektion; den mest almindelige årsag til sådanne infektioner er gruppe B-streptokokker. For tidlig fødsel kan forekomme ved flerfoldsgraviditeter, præeklampsi eller eklampsi, placentaforstyrrelser, pyelonefritis eller visse seksuelt overførte sygdomme; ofte er årsagen ukendt. Livmoderhalsdyrkninger udføres for at bekræfte årsager identificeret under klinisk undersøgelse.
I vores land betragtes for tidlig fødsel som fødslen af et barn fra den 28. til den 37. graviditetsuge (fra den 196. til den 259. dag fra begyndelsen af den sidste menstruation). Spontan afbrydelse af graviditeten fra 22. til 27. uge er placeret i en separat kategori, der ikke er relateret til for tidlig fødsel, og barnets data i tilfælde af død er ikke inkluderet i indikatorerne for perinatal dødelighed, hvis barnet ikke overlevede 7 dage efter fødslen, hvilket forårsager visse forskelle i de statistiske data fra russiske og udenlandske forfattere.
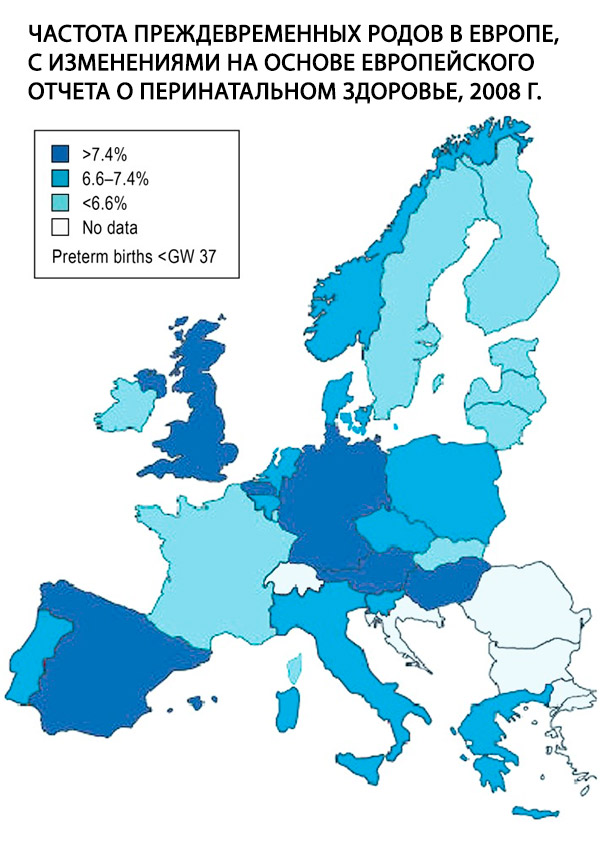
For tidlig fødsel, defineret som fødsel før gestationsuge 37+0, er et centralt problem inden for obstetrik og den vigtigste risikofaktor for perinatal morbiditet og dødelighed. I 2011 blev 9 % af alle babyer født i Tyskland født før gestationsuge 37. Denne andel er høj sammenlignet med de fleste andre europæiske lande (fig.); den har været stabil i de sidste 10 år, men andelen af ekstremt for tidlige fødsler, dvs. fødsler før 28 års graviditet, er steget med 65 %. Selvom årsagerne til denne udvikling endnu ikke er fuldt ud forstået, forklares den i vid udstrækning af kendte demografiske faktorer, såsom tendensen til stigende moderens alder ved graviditet og den stigende forekomst af diabetes mellitus. [ 1 ]
Forekomsten af for tidlige fødsler er 7-10% af alle fødsler, og ifølge amerikanske forfattere fødes 9-10% af børnene før den 37. uge, 6% før den 36. uge og 2-3% før den 33. uge. Årsagerne til perinatal dødelighed er i 50-70% af tilfældene komplikationer på grund af for tidlig fødsel [4, 53]. I løbet af de sidste 30 år har forekomsten af for tidlige fødsler været stabil, men der er observeret en forbedring af prognosen for nyfødte på grund af udviklingen af neonatalmedicin.
I udenlandsk litteratur skelnes der mellem grupper af nyfødte:
- med en kropsvægt fra 2500 til 1500 g - spædbørn med lav fødselsvægt (LBW);
- med en kropsvægt på under 1500 g - spædbørn med meget lav fødselsvægt (VLВW);
- med ekstremt lav kropsvægt, som udgør en risikogruppe for udvikling af lammelse, alvorlige neurologiske lidelser, blindhed, døvhed, dysfunktionelle lidelser i luftvejene, fordøjelsessystemet og det urogenitale system og er karakteriseret ved den højeste dødelighed.
Ifølge amerikanske forfattere registreres 50 % af de neonatale tab blandt nyfødte, der vejer mindre end 2500 g, hvilket kun udgør 1,5 % af alle fødte børn. Ifølge britiske forfattere er overlevelsesraten for børn født med en vægt på mindre end 1500 g, takket være succesen med neonataltjenester, omkring 85 %, men 25 % af dem har alvorlige neurologiske lidelser, 30 % har høre- og synsforstyrrelser, og 40-60 % oplever vanskeligheder i lærings- og uddannelsesprocessen.
Risikofaktorer for for tidlig fødsel omfatter en kvindes lave socioøkonomiske levestandard, alder (under 18 og over 30 år), ugunstige arbejdsforhold, kraftig rygning (mere end 10 cigaretter om dagen), stofmisbrug (især kokain) og obstetrisk historie - en historie med én for tidlig fødsel øger risikoen for dens forekomst i en efterfølgende graviditet med 4 gange, og to for tidlige fødsler - med 6 gange.
Komplikationer, der bidrager til udviklingen af for tidlig fødsel:
- intrauterin infektion (chorioamnionitis);
- for tidlig ruptur af membraner, med eller uden chorioamnionitis;
- istmisk-cervikal insufficiens;
- løsrivelse af normal eller lavtliggende placenta;
- faktorer, der fører til overstrækning af livmoderen (polyhydramnion, flerfoldsgraviditet, makrosomi ved diabetes);
- misdannelser i livmoderen, livmoderfibromer (forstyrrelse af rumlige forhold, iskæmiske degenerative forandringer i knuden);
- øvre urinvejsinfektioner (pyelonefritis, asymptomatisk bakteriuri);
- kirurgiske operationer under graviditet, især på maveorganer;
- skader;
- ekstragenitale sygdomme, der forstyrrer metaboliske processer hos en gravid kvinde og fører til intrauterin lidelse hos fosteret (arteriel hypertension, bronkial astma, hypertyreose, hjertesygdom, anæmi med et hæmoglobinniveau på mindre end 90 g/l);
- stofmisbrug, kraftig rygning.
Omkring 30% af alle tilfælde af spontan for tidlig fødsel skyldes infektion, og blandt børn født før 30. graviditetsuge observeres histologisk verificeret chorioamnionitis i 80% af tilfældene.
Spontan for tidlig fødsel
Med hensyn til taktikker til håndtering af fødsel er det vigtigt at skelne mellem spontan for tidlig fødsel, som begynder med regelmæssig fødselsaktivitet med fosterhinden intakt (40-50%), og for tidlig fødsel, som begynder med bristning af fostervand i fravær af fødselsaktivitet (30-40%).
Fremkaldt for tidlig fødsel (20%)
De opstår i situationer, der kræver afbrydelse af graviditet af årsager relateret til moderens eller fosterets helbred. Indikationer fra moderen er relateret til:
- med alvorlig ekstragenital patologi, hvor forlængelse af graviditeten er farlig for kvindens helbred;
- med komplikationer ved graviditet: alvorlig gestose, hepatose, multipel organsvigt osv.
Indikationer fra fosteret:
- fostermisdannelser uforenelige med livet;
- fosterdød før fødsel;
- progressiv forværring af fosterets tilstand ifølge CTG- og Doppler-ultralydsdata, hvilket kræver fødsel, genoplivningsforanstaltninger og intensiv pleje.
Formålet med den diagnostiske undersøgelse er at identificere tilstande, der prædisponerer for for tidlig fødsel (ascenderende infektion, placentainsufficiens, ændringer i fostervand osv.), samt en objektiv vurdering af graden af den allerede påbegyndte for tidlige fødsel (karakteristika for veer, virkningen af veer på livmoderhalsen, for tidlig bristning af hinde). Derudover er det nødvendigt at vurdere fosterets tilstand for at afgøre, om der er behov for fødsel.
Hvordan genkender man for tidlig fødsel?
 [ 13 ]
[ 13 ]
Målet med alle interventioner er ikke blot at forlænge selve graviditeten, men snarere at give den nyfødte baby den bedste chance for at overleve med så få komplikationer som muligt. Afhængigt af den specifikke kliniske situation kan den valgte metode derfor enten være forlængelse af graviditeten eller fødsel af barnet.
Som regel er det vigtige mål dog at forlænge graviditeten i mindst 48 timer, så den gravide kvinde kan overføres til et perinatalt center på højt niveau, og fosterlungemodning kan induceres med glukokortikoider. Disse to foranstaltninger har vist sig at forbedre overlevelsen hos spædbørn født før 34. gestationsalder.
For tidlig fødsel behandles med følgende foranstaltninger:
- hæmning af livmoderkontraktioner med lægemidler - tokolyse (se boksen for indikationer og kontraindikationer)
- administration af glukokortikoider for at stimulere fosterets lungemodning
- behandling af lokal eller systemisk infektion med antibiotika
- undgåelse af fysisk aktivitet - sengeleje og indlæggelse på hospital.
Læs mere: For tidlig fødsel - behandling
Primær forebyggelse
Målet med primær forebyggelse er at reducere den samlede forekomst af for tidlig fødsel ved at forbedre den generelle moderens sundhed og eliminere risikofaktorer før eller under graviditeten. [ 14 ]
At holde op med at ryge reducerer risikoen for for tidlig fødsel betydeligt. På den anden side har undervægtige eller overvægtige mødre med et BMI (Body Mass Index) over 35 en betydeligt højere risiko for for tidlig fødsel. Mødre bør søge ernæringsrådgivning. Kvinder med stressende job kan blive rådet af deres læger til at reducere deres arbejdsbyrde eller endda stoppe med at arbejde midlertidigt for at reducere risikoen for for tidlig fødsel.
Målet med sekundær forebyggelse er tidlig identifikation af gravide kvinder med øget risiko for for tidlig fødsel for at hjælpe disse kvinder med at gennemføre deres graviditeter til termin.
Vigtigste risikofaktorer
- Dårlig ernæring og utilstrækkelig ernæring.
- Flerfoldsgraviditet.
- Mors alder.
- Ugunstig livssituation.
- Historie om for tidlig fødsel eller spontan abort.
Sekundære forebyggelsesforanstaltninger
Selvmåling af vaginal pH
Som oprindeligt beskrevet af E. Saling, kan vaginal pH bruges som en markør for bakteriel vaginose, hvilket igen øger risikoen for for tidlig fødsel med 2,4 gange. [ 15 ] Hvis pH-værdien er forhøjet, ordineres antibiotika.
Måling af livmoderhalslængde ved hjælp af transvaginal ultralyd
Nytten af transvaginal måling af livmoderhalslængde til vurdering af risikoen for for tidlig fødsel er veldokumenteret i en struktureret analyse af 14 studier med i alt 2258 gravide kvinder.[ 16 ] Den accepterede grænseværdi for livmoderhalslængde er ≤ 25 til 24 års gestationsalder. Den negative prædiktive værdi af en negativ test er høj (92%), hvilket betyder, at gravide kvinder, der har en normal kort livmoderhals, kan beroliges, og unødvendige terapeutiske foranstaltninger kan undgås.
Cerclage og fuldstændig lukning af fødselskanalen
Cervikal cerclage er en almindeligt udført procedure til at stabilisere og mekanisk lukke cervikalkanalen, ligesom en pungtrådsutur. Profylaktisk tidlig fuldstændig lukning af fødselskanalen, som beskrevet af Seiling, har til formål at forhindre ascenderende infektion, men dens fordel er ikke blevet dokumenteret i prospektive randomiserede forsøg. Tyske og udenlandske obstetriske selskaber har ikke udstedt nogen bindende anbefalinger om indikationer og/eller teknik for nogen af disse interventioner. En metaanalyse har vist, at i det mindste for en bestemt gruppe af højrisikogravide kvinder med en historie med for tidlig fødsel og en kort livmoderhals kan perinatal morbiditet og dødelighed reduceres betydeligt. [ 17 ]
Målet med sekundær forebyggelse er... tidlig identifikation af gravide kvinder med øget risiko for for tidlig fødsel for at hjælpe disse kvinder med at gennemføre deres graviditeter til termin.
Progesterontilskud
Det vigtigste fremskridt i det seneste årti har været introduktionen af progesterontilskud for at forhindre for tidlig fødsel. Sandsynligheden for for tidlig fødsel kan reduceres med mere end 30 % hos både kvinder med en historie med for tidlig fødsel [ 18 ] og kvinder med en forkortet livmoderhals [ 19 ].
Progesteron kan også anvendes med succes til sekundær profylakse efter tokolyse, selvom der ikke er påvist nogen fordel ved tvillingegraviditeter. Tilgængelige data understøtter anbefalingen om, at alle gravide kvinder med en historie med øget risiko eller nuværende asymptomatisk cervixinsufficiens bør modtage progesterontilskud indtil udgangen af 34. graviditetsalder.

