Medicinsk ekspert af artiklen
Nye publikationer
Streptodermi hos børn: årsager og symptomer
Sidst revideret: 05.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
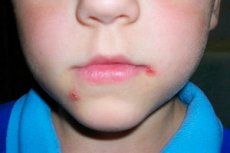
Streptodermi er en af typerne af hudpyodermi (sygdomme forårsaget af bakteriel infektion). Streptodermi hos børn er forårsaget af en specifik type mikroorganismer - bakterier af slægten Streptococcus. Disse er gramnegative kokcoide (runde) stave, der er samlet i klynger. Oftest udvikler de sig på baggrund af nedsat immunitet, forstyrret mikroflora og manifesterer sig ved forskellige hududslæt, inflammation, irritation. Disse kan være både lokale manifestationer på hudniveau og systemiske manifestationer på hele kroppens niveau med dannelsen af nye foci af den infektiøse proces, inflammatoriske og nekrotiske områder, infiltrater.
Epidemiologi
Antallet af tilfælde af streptokokpyodermi hos børn under 15 år anslås i 2005 til 111 millioner. [ 1 ] Ifølge statistikker forekommer hurtig udvikling af streptodermi med en kort inkubationsperiode i cirka 45% af tilfældene på baggrund af nedsat immunitet, øget sygelighed hos barnet og generel svækkelse af kroppen.
Forekomsten af streptodermi hos sådanne børn ledsages af sygdomme som caries, pulpitis, faryngitis, tonsillitis og bronkitis. Mange børn (op til 20%) har kroniske infektionsområder i halsen og mundhulen. [ 2 ] Disse kan være kroniske sygdomme i tænderne (12%), tandkød (10%), polypper (2-3%), betændte mandler (5-6%), fistler og follikler (op til 7%), tilstoppede bihuler (op til 5%). I andre tilfælde er der tale om forskellige akutte og kroniske sygdomme i de øvre og nedre luftveje.
I 65,5% af tilfældene med streptodermiudvikling var de ledsagende faktorer hormonel ubalance, immunubalance, øget reaktivitet og sensibilisering af kroppen. I omkring 35% af tilfældene udvikler streptodermi sig efter indlæggelse (hospitalsinfektion). I omkring 5-10% af tilfældene udvikler sygdommen sig på baggrund af generel forgiftning af kroppen, i 70% af tilfældene - på baggrund af nedsat mikroflora i huden, slimhinderne og mundhulen. Cirka 15-20% af tilfældene er forårsaget af hormonelle og immunologiske forandringer. I 25% af tilfældene er udviklingen af sygdommen forbundet med for lav vægt, mangel på vitaminer, mineraler og individuelle næringsstoffer. I 30% af tilfældene er udviklingen af sygdommen forbundet med overvægt og et øget kropsmasseindeks.
Den højeste forekomst af streptokok-impetigo forekommer hos børn i alderen 2 til 5 år, men kan også forekomme hos ældre børn og voksne, hvis arbejde kan resultere i snitsår eller hudafskrabninger (Adams, 2002; Fehrs et al., 1987; Wasserzug et al., 2009). Der er ingen forskel i modtagelighed mellem piger og drenge. [ 3 ]
Årsager Streptodermi hos et barn
Der er én hovedårsag til udviklingen af streptodermi. Det er en bakteriel infektion, eller mere præcist, en mikroorganisme, der tilhører slægten streptokokker. Dens intensive reproduktion på baggrund af reduceret immunitet og nedsat modstandskraft i kroppen forårsager en intensiv spredning af den inflammatoriske og infektiøse proces, dens progression. Andre årsager kan også indirekte påvirke - dette er bestemt lav immunitet, forstyrrelse af normale metaboliske processer i kroppen, mangel på vitaminer, mikroelementer, mineralkomponenter. Kontakt med en smitsom patient kan også forårsage udvikling af streptodermi. Dette kan også omfatte barnets indtrængen i en smittekilde (for eksempel i en epidemisk zone eller en zone med velstand af en hospitalsinfektion), manglende overholdelse af sanitære og hygiejniske normer og krav, dårlige boligforhold, der bidrager til spredning af infektion. [ 4 ]
Patogener
Risikofaktorer
Risikogruppen omfatter børn med nedsat immunitet, uvaccinerede børn eller børn, der er vaccineret uden at overholde vaccinationsreglerne, som har haft komplikationer fra vaccinationer, hyppigt syge børn, børn med langvarige, tilbagevendende sygdomme, kroniske infektioner og allergiske reaktioner. Det er dog værd at bemærke, at manglende vaccination også har en negativ indvirkning på helbredet og kan forårsage udvikling af både alvorlige infektionssygdomme og streptodermi.
Dette omfatter børn med forskellige infektionsområder, med kroniske infektions- og somatiske sygdomme, herunder tand- og dermatologisk profil. Risikogruppen omfatter børn med vitaminmangel, især hvis kroppen har en mangel på C- og D-vitamin. Som en række undersøgelser og kliniske tilfælde viser, er D-vitaminmangel ofte forbundet hos børn med udvikling af infektionssygdomme af varierende sværhedsgrad og lokalisering. Det er også værd at bemærke, at med en mangel på dette vitamin er sygdommene langt mere alvorlige og medfører adskillige komplikationer. [ 5 ], [ 6 ], [ 7 ]
Derudover omfatter risikofaktorer antibiotikabehandling, indtagelse af visse lægemidler med alvorlige toksiske virkninger på kroppen (antiparasitære midler, svampedræbende midler, kemoterapi, anti-tuberkulosebehandling). Stærke smertestillende midler, narkose, anæstesi og endda lokalbedøvelse virker på en lignende måde. Et barns lange hospitalsophold på grund af forskellige sygdomme kan også forårsage udvikling af streptodermi, da hospitalsinfektioner er til stede på næsten alle hospitaler. [ 8 ] Personer efter strålebehandling, kemoterapi, efter lang hospitalsindlæggelse, kirurgi, transplantation og blodtransfusion er også i risiko.
Også i risiko er børn født med forskellige typer intrauterin infektion, med fødselsskader, svækkede børn, børn med lav kropsvægt, underudvikling eller funktionel umodenhed i kroppen, børn født for tidligt eller som følge af et kejsersnit.
Patogenese
Patogenesen er baseret på udviklingen af en bakteriel infektion på huden. Den primære årsag til streptodermi hos et barn er en streptokokinfektion. Den udvikler sig som regel på baggrund af nedsat immunitet, et generelt fald i kroppens modstandskraft og udholdenhed, med mangel på vitaminer eller mineraler. Som regel påvirker en lavgradig bakterieinvasion i de tidlige stadier kun de overfladiske lag af huden. Men gradvist påvirker infektionen henholdsvis dybere og dybere lag af huden, og det bliver stadig vanskeligere at helbrede. Det er værd at bemærke, at oftest enten de overfladiske lag (epidermis) eller de dybere lag (selve dermis) påvirkes. I sjældne tilfælde er det subkutane fedt involveret i den inflammatoriske og infektiøse proces.
Overfladestrukturer af streptokokker, herunder M-proteinfamilien, hyaluronankapslen og fibronektinbindende proteiner, tillader bakterierne at klæbe til, kolonisere og trænge ind i menneskelig hud og slimhinder [ 9 ], [ 10 ] under en række forskellige miljøforhold. [ 11 ]
Er streptodermi smitsom hos børn?
Man hører ofte spørgsmålet, om streptodermi er smitsom hos børn? Lad os se nærmere på dette. Streptodermi er forårsaget af en bakteriel infektion, eller mere præcist af bakterier af slægten streptokokker. Enhver bakteriel infektion a priori betyder en vis grad af smitsomhed, da den har evnen til at sprede sig og overføres fra en person til en anden, uanset om personen er syg i åben eller latent form, eller blot er bærer af bakterien. [ 12 ]
Men faktum er, at ét barn, der har været i kontakt med en smitsom patient, kan udvikle sygdommen, mens et andet ikke vil. Alt afhænger af immunsystemets tilstand samt kroppens modtagelighed for infektionssygdomme. Hver person har sit eget niveau af modtagelighed. Derfor skal man under alle omstændigheder gå ud fra, at denne sygdom er smitsom. Når en akut form af sygdommen udvikler sig, er det bedre at afstå fra kontakt med andre børn og forblive i karantæne. Dette vil ikke kun hjælpe med at undgå at smitte andre børn, men vil også bidrage til et lettere og hurtigere sygdomsforløb uden komplikationer, da der ikke vil være nogen fremmed mikroflora, der kun forværrer situationen.
Hvordan overføres streptodermi hos børn?
Streptodermi overføres på samme måde som en række andre sygdomme af bakteriel oprindelse - gennem direkte kontakt med en smitsom patient. Sygdommen kan overføres gennem kontakt, håndtryk, brug af det samme undertøj, service og hygiejneartikler. I nogle tilfælde, ved en særlig alvorlig form af sygdommen, kan den overføres via luftbårne dråber. [ 13 ]
Hvis dit barn er sygt, skal du helt sikkert vide, hvordan streptodermi overføres til børn for at undgå at smitte andre børn. Sørg for, at dit barn ikke er i direkte kontakt med andre børn. Lær barnet grundlæggende hygiejneregler: Vask hænderne grundigt med sæbe før og efter en gåtur, og behandl huden med alkohol, alkoholholdige tinkturer eller lotions eller andre antiseptiske midler. Dette vil reducere hudkontaminering med patogen mikroflora.
Det er også vigtigt at forstå, at barnet et stykke tid efter, at det er raskere, stadig er bærer af bakterien, og sandsynligheden for at smitte et sundt barn er der stadig. Derfor anbefaler læger at opretholde en 2-ugers karantæne og ikke tillade et barn med streptodermi at komme i kontakt med andre børn. Karantænen bør opretholdes, selv efter at barnet er rask, da bakterierne stadig er tilbage i kroppen og kan udgøre en fare for andre børn.
Selvom ikke alle læger deler dette synspunkt, er nogle læger overbeviste om, at et barn med streptodermi trygt kan kommunikere med andre børn. Og at han ikke udgør nogen fare for dem. Dette skyldes, at sygdommen kun kan udvikle sig hos et barn, der har forudsætningerne og prædispositionen for dette, for eksempel lav immunitet eller nedsat naturlig mikroflora med reduceret koloniseringsresistens. Ellers vil kroppen selv modstå infektionen og ikke tillade sygdommen at udvikle sig.
Symptomer Streptodermi hos et barn
Inkubationsperioden for streptodermi hos børn bestemmes af mange faktorer. I gennemsnit er den fra 1 til 10 dage. Hvis immuniteten og kroppens naturlige modstandskraft er normal eller på et højt niveau, kan sygdommen udvikle sig efter 7-10 dage eller endnu mere efter kontakt med en person, der er syg med streptodermi.
Der er ofte tilfælde, hvor immunsystemet undertrykker infektionen og ikke tillader den at udvikle sig. I sådanne tilfælde udvikler sygdommen sig slet ikke. Med svagt immunforsvar og høj modtagelighed kan sygdommen udvikle sig meget hurtigere. Der er kendte tilfælde, hvor inkubationsperioden for streptodermi hos børn, der ofte er syge, var 1-2 dage (sygdommen udviklede sig hurtigt, næsten øjeblikkeligt efter kontakt med infektionen).
Hovedsymptomet er udviklingen af en purulent inflammatorisk proces på hudoverfladen. Dette kan i starten være en let rødme, irritation, som gradvist udvikler sig til et vådt, rødt (betændt) område. Dette område kan ikke berøres på grund af øget smerte. Ofte ledsages processen af en stigning i kropstemperaturen, udvikling af en lokal reaktion i form af kløe, rødme, dannelse af en byld eller kompaktering. Der kan dannes separate blærer fyldt med purulent indhold (sammensætningen omfatter bakterier, døde hudceller, leukocytter og lymfocytter, andre blodlegemer, der er migreret til inflammationsstedet).
I en mere fremskreden form (kronisk) udvikler de sig som væskende, ikke-helende sår, der er karakteriseret ved øget smerte. Tendens til blødning, langvarig ikke-helende, progressiv vækst. Flere og flere nye hudområder kan være involveret i inflammationsfokus. Ofte smelter sår sammen. I bunden af såret kan purulente og nekrotiske områder fyldt med purulente masser observeres. Granulationsområder dannes på siderne. Som regel stiger sådanne sår over overfladen af sund hud, og tegn på infiltration opstår.
De første tegn på, hvordan streptoderma begynder hos børn
Hvis et barn har været i kontakt med en smitsom patient, kan han eller hun udvikle streptodermi i inkubationsperioden. Derfor er det bydende nødvendigt at undersøge, hvordan streptodermi opstår hos børn. De første tegn bør overvåges nøje, da succesen med videre behandling af sygdommen afhænger af, hvor tidligt de opdages. Det er ingen hemmelighed, at succesen med enhver behandling afhænger af rettidig behandling.
Hvis barnet har været i kontakt med en syg person, skal det behandles meget mere omhyggeligt. Det er nødvendigt at undersøge kroppen dagligt for de første tegn på hudskade forårsaget af en bakteriel infektion. Streptokokker påvirker derfor som regel primært de overfladiske lag, så de første reaktioner vil vedrøre de overfladiske lag. Først opstår der rødme, som kan klø meget eller slet ikke klø. Men senere udvikler det sig til en lille byld eller et sår. [ 14 ]
Der udvikles pus, og den serøs-ekssudative reaktion øges. Området omkring det berørte område bliver komprimeret, betændt og smertefuldt. Ofte udvikles der alvorligt ødem. En slap blister (phlyctena) kan dannes på overfladen. Bristning af denne blister medfører som regel dannelse af nye foci for den inflammatoriske proces.
Temperatur hos børn med streptodermi
Hos børn med streptodermi kan temperaturen stige, da streptodermi er en infektionssygdom forårsaget af bakteriel mikroflora. En temperatur på op til 37,2 (subfebril temperatur) indikerer normalt tilstedeværelsen af en infektion i kroppen, samt det faktum, at kroppen har aktiveret alle ressourcer til at bekæmpe infektionen. Dette indikerer, at immunsystemet, det uspecifikke resistenssystem, er aktivt og yder pålidelig beskyttelse mod infektionens progression. I nogle tilfælde kan subfebril temperatur være et tegn på regenerative (restaurerende) processer i kroppen. Som regel er der ikke behov for handling ved en sådan temperatur, men du skal nøje overvåge barnet og spore temperaturdiagrammet - mål temperaturen mindst 2 gange om dagen på samme tid, og registrer indikatorerne på et specielt temperaturark. Dette kan være meget informativt og nyttigt for den behandlende læge, det vil give dig mulighed for at spore barnets tilstand dynamisk. Men dette udelukker ikke behovet for konsultation med en læge. [ 15 ]
Hvis temperaturen stiger til over 37,2 (feber), er dette normalt en grund til bekymring. Det betyder, at kroppen er i en anspændt tilstand, og den ikke har nok ressourcer til at bekæmpe infektionen. I dette tilfælde skal du give barnet et febernedsættende middel som symptomatisk behandling. Det er bedre at give simple lægemidler, der fungerer som aktive ingredienser - analgin, aspirin, paracetamol. Det er bedre at udelukke modermælkserstatninger, suspensioner og andre febernedsættende lægemidler til børn, da de kan forårsage yderligere bivirkninger, når de kommer ind i en anspændt krop, og dette kan igen forværre tilstanden og forårsage progression og spredning af streptodermi.
Hvis barnets temperatur stiger over 38 grader, er det nødvendigt at træffe hurtige foranstaltninger for at sænke temperaturen. Alle febernedsættende lægemidler er tilstrækkelige. De kan også kombineres med klassiske antiinflammatoriske lægemidler. Det anbefales ikke at lade barnets temperatur stige over 38 grader, da denatureringen af blodproteiner hos et barn, i modsætning til en voksen, allerede begynder. Det er også værd at bemærke, at ved en temperatur over 38 grader, forværret af en bakteriel infektion, kan akut lægehjælp være nødvendig. Hvis barnets tilstand forværres, kan det ikke udsættes at ringe efter en ambulance. Hvis temperaturen ikke falder inden for 3 dage, kan indlæggelse være nødvendig. Eventuelle tilfælde af selv en lille temperaturstigning hos børn på baggrund af streptodermi skal straks rapporteres til den behandlende læge.
Streptodermi hos et spædbarn
Udseendet af tegn på streptodermi hos et spædbarn er ret farligt, da streptodermi er en bakteriesygdom. Hos et spædbarn er den naturlige mikrobiocenose endnu ikke dannet. Hos et spædbarn er koloniseringsresistensen i slimhinder og hud fuldstændig fraværende, og immunitet er heller ikke dannet. Op til tre år er barnets mikroflora og immunitet identisk med moderens immunitet og mikroflora. Der er endnu ingen egen mikroflora, den er i dannelsesstadiet, så kroppen er maksimalt sårbar og modtagelig for enhver form for infektion, inklusive streptokokinfektioner. [ 16 ]
Et karakteristisk træk ved streptodermi hos spædbørn er, at den er alvorlig, ofte ledsaget af feber, udvikler sig hurtigt og påvirker flere og flere områder af huden. I nogle tilfælde kan streptokokinfektion også påvirke slimhinderne. Svampeinfektion slutter sig ofte til, hvilket forværrer situationen og forværrer barnets tilstand. Streptodermi hos børn kan forårsage tarmdysbakteriose som en komplikation, hvilket medfører alvorlige fordøjelses- og afføringsforstyrrelser. Sygdommen er karakteriseret ved en tendens til at blive kronisk og tilbagevendende.
Når de første tegn på sygdommen opstår, skal du hurtigst muligt søge læge og udføre passende behandling fra de første dage. Hvis der opstår komplikationer, eller sygdommen skrider frem, kan hospitalsindlæggelse være nødvendig. Selvmedicinering er forbudt, og alle aftaler bør udelukkende foretages af en læge.
Использованная литература

