Medicinsk ekspert af artiklen
Nye publikationer
Spinal neurinom
Sidst revideret: 29.06.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
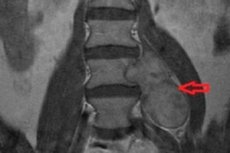
En godartet tumor i det perifere nervesystem i rygmarven - spinal neurinom - udvikles på basis af Schwann-celler, der er ansvarlige for dannelsen af epineurium. Et andet navn for denne neoplasma er schwannom.
Det patologiske fokus er karakteriseret ved relativt langsom vækst - omkring 2 mm om året. På trods af dette kan tumoren over årene nå en ret stor størrelse, hvilket har en ekstremt negativ indvirkning på patientens livskvalitet. Behandling af patologien er kirurgisk. [ 1 ]
Epidemiologi
Spinal neurinom er en benign neoplasme i spinalregionen med langsom vækst. Det patologiske fokus kan påvirke alle dele af det perifere nervesystem og udvikler sig på basis af dets strukturelle del - Schwann-celler, som er i stand til at vokse både inde i (i 70% af tilfældene) og fra den ydre del (i 20% af tilfældene) af duramedulla. I 10% af tilfældene forlader de cerebrospinalkanalen langs den perifere nerve gennem foramen foramina.
De mest almindelige steder for neurinomudvikling menes at være:
- Pontine cerebellarvinkel (akustisk neurinom);
- Følsomme nerveender i rygmarven (spinal neurinom).
Sidstnævnte forekommer oftest i de øvre-midterste rygsøjlesegmenter (cervikal-thorakal rygsøjle - i 75% af tilfældene). Lumbosakral rygsøjlen er påvirket i 25% af tilfældene.
Den største fare er ikke så meget selve neurinomet, men det omgivende væv, der er påvirket. Neoplasmen har normalt en bindevævskapsel og tegner sig for omkring 30% af alle primære godartede tumorer i rygsøjlen. Patologi rammer med lige hyppighed repræsentanter for det mandlige og kvindelige køn.
Spinal neurinom kan forekomme uanset alder, men de fleste tilfælde diagnosticeres hos patienter i alderen 40-60 år. [ 2 ]
Årsager spinale neurinomer
Forskere kan endnu ikke præcist identificere de årsager til udviklingen af spinal neurinom. De udelukker dog ikke, at følgende provokerende faktorer kan være involveret:
- Arvelig prædisposition;
- Stråling, strålingseksponering;
- Rygmarvsskader;
- Indre forgiftning, langvarige negative virkninger af giftige, kemiske stoffer.
Mange patienter har neurinom og neurofibromatose samtidig, hvilket også kan betragtes som en faktor, der øger sandsynligheden for tumorudvikling. Derudover kan rygmarvslæsionen være en manifestation af flere patologier, hvor lignende neoplasmer findes andre steder i kroppen.
Spinal neurinom er ofte ledsaget af en genmutation i kromosom 22: et protein, der begrænser fusionen af Schwann-celler, er forkert kodet. Det "forkerte" protein fremmer overvæksten af nervens myelinskede. Denne ændring i genotype kan være utilsigtet eller arvelig. For eksempel findes neurinom i 50% af tilfældene hos patienter med neurofibromatose type 2 (med autosomal dominant arv). [ 3 ]
Risikofaktorer
Nogle prædisponerende faktorer, der bidrager til udviklingen af spinal neurinom, omfatter:
- Teratogene virkninger på fosteret under graviditet;
- Langvarig forgiftning af enhver oprindelse;
- Traumer, rygmarvslidelser af forskellig oprindelse;
- Neurofibromatose, ugunstig onkologisk arvelighed;
- Tilstedeværelsen af andre tumorer i kroppen, både ondartede og godartede.
Faren for neurinom hos børn øges kraftigt, hvis mindst én af forældrene har denne patologi. [ 4 ]
Patogenese
Et spinalt neurinom er en kapselformet, afrundet, tydeligt afgrænset, klumpet masse. I snit er tumoren brunbrun eller grålig, har flere områder med fibrose, undertiden cyster med brunt væskeindhold.
Efterhånden som neurinomet udvikler sig og vokser, komprimeres nærliggende væv og strukturer, hvilket bestemmer den kliniske symptomatologi.
Mikroskopisk undersøgelse af neoplasmen afslører parallelle cellerækker med stavformede kerner, der veksler med vævsfibre. I periferien af fokus er der et udviklet vaskulært netværk, hvilket ikke er tilfældet med den centrale del. Det er af denne grund, at dystrofiske forandringer ofte forekommer i midten. Ændringer i den morfologiske struktur, epiteloid, xanthomatøs, angiomatøs neoplasi, bemærkes.
Symptomer spinale neurinomer
De indledende stadier af udviklingen af spinal neurinom er normalt ikke ledsaget af nogen udtalt symptomatologi. De første tegn opstår, når neoplasmen begynder at komprimere nærliggende strukturer. Patienter nævner oftest følgende symptomer:
- Tiltagende, konstant generende smerter i ryggen, primært i området for lokalisering af det patologiske fokus, som ikke forsvinder efter indtagelse af standardlægemidler (smertestillende midler, ikke-steroide antiinflammatoriske lægemidler);
- Bestråling af smerte til ekstremiteterne (øvre eller nedre), skulderbladet, skulderen;
- Blære- og/eller tarmlidelser;
- Øget svaghed i lemmernes muskler;
- Tab af arbejdsevne, nedsat motorisk kunnen;
- Følelsesløshed i en del af kroppen eller lemmerne under det berørte område (prikken, brændende fornemmelse, følelse af "krybende gåsehud");
- Nedsat libido.
I alvorlige tilfælde kan delvis eller fuldstændig lammelse udvikles. [ 5 ]
Symptomatologiens træk er i tæt afhængighed af neoplasmens lokalisering og omfang. [ 6 ]
- Neurinom i halshvirvelsøjlen manifesterer sig ofte ved smerter i de øvre ekstremiteter. Det bliver smertefuldt at dreje og vippe hovedet. Der kan være tinnitus, smerter i hovedet, irritabilitet, søvnforstyrrelser og paræstesier.
- Neurinom i brysthvirvelsøjlen ledsages af helvedesild i brystet og skulderbladet. Der kan være svaghed i armene. Rygsmerter er som regel skarpe og intense, og patienten får svært ved at udføre enhver aktivitet, herunder hverdagsaktiviteter.
- Neurinom i lændehvirvelsøjlen fremkalder smerter i ryggen på den tilsvarende lokalisering, med innervation til underekstremiteterne. Patienten får svært ved at gå, nogle gange er der svigt i bækkenorganernes arbejde. Der kan være følelsesløshed i ben og lænd, nedsat følesans.
Komplikationer og konsekvenser
De mest almindelige bivirkninger ved spinal neurinom er parese og lammelse - komplikationer, der ledsages af svækkelse eller manglende evne til at udføre frivillige bevægelser. Dette problem er forbundet med kompression af rygsøjlestrukturer forårsaget af tumoren: ved stærkt tryk opstår lammelse, og ved svagt tryk opstår parese.
På baggrund af læsionen i motorapparatet udvikles trofiske lidelser, nedsat muskeltonus.
Radikulært smertesyndrom manifesterer sig ved konstante og stærke smerter langs rygsøjlen, mulige sensoriske og motoriske problemer i området med nerveinnervation.
Det autonome nervesystem lider: over tid er der forstyrrelser i vandladning, tarmtømning, og når brystsektionen er påvirket - arytmier, fordøjelsesforstyrrelser.
Efterhånden som neoplasmen, et spinalt neurinom, vokser, forringes de funktioner, som spinalstrukturerne under læsionsniveauet er ansvarlige for. Taktil og temperaturfølsomhed på den berørte side og smertefølsomhed på den modsatte side reduceres. Bevægelser af lemmerne svækkes eller bliver umulige. [ 7 ]
Diagnosticering spinale neurinomer
Spinal neurinom opdages gennem omfattende diagnostiske foranstaltninger.
Testene er generelt informative af natur. Som regel ordineres generelle og biokemiske blodprøver samt urinanalyse.
Instrumentel diagnose af spinal neurinom er repræsenteret ved følgende undersøgelser:
- MR - magnetisk resonansbilleddannelse med kontrastmiddel - er den mest informative procedure, der gør det muligt at visualisere en neoplasme, selv af relativt lille størrelse, samt vurdere graden af kompression af det omgivende væv;
- CT-scanning tillader kun at se store neurinomer og involverer brug af kontrastforstærkning;
- Ultralyd er ikke tilstrækkelig informativ, men kan nogle gange bruges som en del af differentialdiagnosen;
- Røntgenundersøgelser muliggør identifikation af knogleforandringer på grund af tumorvækst;
- Biopsi - udføres for at finde ud af neoplasmens strukturelle egenskaber.
CT-manifestationer af spinal neurinom:
- Neoplasmen er indkapslet og tydeligt afgrænset;
- Der kan være en cystisk komponent kombineret med neurofibromatose;
- Kan spredes ekstraduralt gennem foramen intervertebrale.
Spinal nerverodsneurinom er oftere placeret i den cervikale og thorakale rygsøjle. Patienter med neurofibromatose kan have flere neoplasmer.
Obligatoriske konsultationer hos en neurolog, onkolog, kirurg, reumatolog, traumatolog. [ 8 ]
Differential diagnose
Spinale neurinomer differentieres fra andre mulige tumorprocesser.
En pontin cerebellar neoplasme bør skelnes fra astrocytomer, meningiomer og cerebellare tumorer.
Spinal neurinom i sig selv adskiller sig fra andre ekstramedullære tumorer.
Perifer nerveskade adskiller sig fra neuropati af iskæmisk kompressions- eller inflammatorisk oprindelse.
Ved rygsmerter udføres differentialdiagnose med aortaaneurismedissektion, akut nyrekolik, akut pankreatitis, infektiøse læsioner i rygsøjlen, primære og metastatiske maligne tumorer, spinal kompressionsfraktur, seronegativ spondyloartritis.
Hvem skal kontakte?
Behandling spinale neurinomer
I de tidlige stadier af udviklingen af spinal neurinom kan en konservativ behandlingsmulighed vælges, men i praksis sker dette sjældent: eksperter anbefaler at fjerne tumoren uden at vente, indtil den begynder at vise patologiske symptomer, og klemmer de omgivende strukturer.
Hvis du stadig overvejer konservativ metode, kan det omfatte at tage smertestillende og antispasmodiske midler, samt diuretika og medicin, der forbedrer blodcirkulationen i rygsøjlens område.
Blandt de vigtigste kirurgiske teknikker er åben kirurgi og radiokirurgi førende med hensyn til effektivitet.
Endoskopisk metode bruges til at fjerne ikke særlig store spinale neurinomer sammen med kapslen. Strålekirurgi anvendes, hvis skalpelintervention ikke er mulig, eller hvis patienten nægter at gennemgå operation. [ 9 ]
Medicin
Lægemiddelbehandling for spinal neurinom ordineres individuelt og kan omfatte følgende lægemidler:
- Ikke-selektive cyclooxygenasehæmmere 2:
- Diclofenac 75-150 mg dagligt fordelt på to doser
- Ketorolac 20 mg dagligt fordelt på to doser (i 3-5 dage);
- Dexketoprofen 25-75 mg dagligt i 1-2-3 doser;
- Ketoprofen 100-300 mg dagligt fordelt på 2 doser;
- Lornoxicam 8-16 mg dagligt fordelt på 2 doser.
Mulige bivirkninger ved at tage medicinen for længe: dyspepsi, mavesår, gastrointestinal blødning, forværring af hjerte-kar-sygdomme.
- Selektive cyclooxygenasehæmmere 2:
- Nimesulid 200 mg dagligt i 2 doser;
- Celecoxib 200-400 mg dagligt fordelt på 2 doser.
Mulige bivirkninger: kvalme, opkastning, mavesmerter, kløe i huden, bitterhed i munden, ved langvarig brug - sår i maveslimhinden.
- Myorelaxantia - ved tegn på muskelspasmer, korte kure - højst en uge. Langvarig brug er begrænset af bivirkninger (svaghed, svimmelhed, lavt blodtryk):
- Tizanidin 2-4 mg 2-3 gange dagligt;
- Tolperison 150 mg tre gange dagligt.
Andre typer lægemiddelbehandling - i henhold til individuelle indikationer og efter lægernes skøn.
Kirurgisk behandling
Spinal neurinom kræver i langt de fleste tilfælde fjernelse. En afventende tilgang praktiseres sjældent, da der er en høj risiko for at udvikle negative helbreds- og livskomplikationer, herunder malignisering af tumorprocessen. Derudover vokser neurinomer ofte til en stor størrelse, og behandlingen bliver mere kompliceret, og risikoen for komplikationer stiger betydeligt.
Endoskopisk og mikrokirurgisk fjernelse af tumorer, radikal intervention for tumorer af stor størrelse er standard.
Operationsforløbet varierer afhængigt af neoplasmens placering og størrelse. Hvis neurinomet er lokaliseret i rygmarvskanalen, udføres et skånsomt mikrokirurgisk indgreb, hvilket gør det lettere for patienten at komme sig. Det patologiske fokus fjernes ved hjælp af neurokirurgiske instrumenter, mikroskopisk udstyr og neurofysiologisk overvågning. Nerven isoleres fra neoplasmen og placeres i henhold til dens anatomiske placering.
Den primære kontraindikation for kirurgisk indgreb er infektion i snitområdet. Behandling kan udskydes under graviditet, visse sygdomme i det kardiovaskulære system samt i tilfælde af nyre- eller respirationssvigt hos patienten. [ 10 ]
Efter operationen forbliver patienten på hospitalet i cirka 5-7 dage til observation, modtager medicinsk støtte og pleje af det postoperative sår. Som regel rapporteres fuld helbredelse efter cirka 2 måneder, forudsat at alle lægernes anbefalinger følges.
Den opererede patient rådes til:
- Undgå at løfte tunge genstande og byrder;
- Undgå at dyrke sport, der involverer belastning af rygsøjlen og risiko for rygskader;
- Hold dig til en sund kost.
Forebyggelse
Forskere kan ikke navngive de nøjagtige årsager til spinal neurinom, sygdommen forekommer sporadisk - det vil sige tilfældigt på grund af transformationen af Schwann-celler. På dette grundlag er den primære forebyggelse af neoplasma ikke i tvivl.
Hvis du har en familiehistorie med neurofibromatose type 2 eller andre rygtumorer, bør du være opmærksom på dit helbred og regelmæssigt udføre diagnostiske foranstaltninger - især hvis der opstår mistænkelige symptomer eller klager.
Ifølge eksperter er risikoen for at udvikle spinal neurinom øget:
- Eksponering for stråling, ioniserende stråling;
- Alvorlige hormonelle udsving;
- Aggressive eksterne faktorer (eksponering for kemiske giftige stoffer, ugunstige miljøforhold osv.);
- Forkert kost;
- Traume i rygsøjlen.
Det er vigtigt at leve en sund livsstil, og hvis du bemærker mistænkelige symptomer, så tøv ikke med at besøge en læge. Du må ikke selvmedicinere - det er farligt.
Vejrudsigt
Resultatet af spinal neurinom kan kun kaldes gunstigt, hvis tumoren blev opdaget og fjernet rettidigt. Hos næsten alle patienter fjernes neoplasmen uden problemer og fuldstændigt, tilbagefald er sjældne.
Det hyppigste og mest komplekse problem, som patienter kan stå over for, hvis de ikke behandles, er lammelse, som udvikler sig i 50% af tilfældene. Kirurgisk indgreb, der udføres så tidligt som muligt, kan forhindre muskelatrofi og fremskynde patienternes heling.
Spinal neurinom er en patologi, der i princippet ikke kan behandles konservativt. Derfor er den foretrukne mulighed for at eliminere den kirurgisk. Valget af en afventende tilgang kan kun anvendes på små og ikke-progressive neoplasmer, der opdages ved et tilfælde.

