Medicinsk ekspert af artiklen
Nye publikationer
Astrocytom i rygmarven
Sidst revideret: 29.06.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Hvis en ondartet eller godartet tumor udvikler sig fra astrocytter - stjerneformede neurogliaceller - kaldes neoplasmen et astrocytom. Astrocytternes hovedfunktion er at regulere hjernens kemiske miljø og at danne en fysiologisk barriere mellem kredsløbssystemet og centralnervesystemet. Astrocytom i rygmarven er omkring 9 gange mindre almindeligt end hjernetumorer og rammer hovedsageligt voksne. I de fleste tilfælde bliver godartede astrocytomer ondartede - dette forekommer hos omkring 70% af patienterne. [ 1 ]
Epidemiologi
Astrocytom er den mest almindelige variant af gliom, en gliacelletumor. Generelt kan patologi udvikle sig i alle dele af hjernen, såvel som i lillehjernen og rygmarven. I barndommen er synsnerven ofte påvirket.
Hos syv ud af ti patienter bliver benign astrocytom malign.
Hos børn er tumorer i hjernen eller rygmarven den næstmest almindelige type malignitet efter leukæmi. Alene i USA diagnosticeres der mere end 4.000 nye tilfælde af tumorer i centralnervesystemet hvert år. Cirka 50 % af hjernetumorer hos børn er gliomer eller astrocytomer. De udvikler sig fra gliaceller, der udgør det accessoriske hjernevæv. Astrocytomer er godartede eller ondartede og kan forekomme i forskellige dele af rygmarven.
Hos børn er astrocytomer meget mere almindelige (næsten 20%), og blandt voksne patienter er mænd omkring halvanden gange mere almindelige end kvinder. Der er mere end et dusin hjernetumorlæsioner pr. rygmarvsastrocytom. [ 2 ]
Årsager Astrocytomer i rygmarven
De nøjagtige årsager til dannelsen af rygmarvsastrocytomer er til dato ukendte. Der findes teorier om mulig arvelig prædisposition, eksponering for onkogene vira, eksterne faktorer, erhvervsmæssige farer osv.
Udseendet af astrocytom kan skyldes sådanne årsager:
- Kroppens strålingspåvirkning;
- Alvorlig eller langvarig ultraviolet eksponering;
- Ugunstig miljøsituation;
- Længerevarende ophold i umiddelbar nærhed af højspændingsledninger;
- Eksponering for kemikalier, farligt affald (herunder nukleart affald);
- Rygning;
- Genetiske defekter;
- Hyppigt forbrug af fødevarer, der indeholder kræftfremkaldende og andre farlige komponenter;
- Ugunstig familiehistorie.
Regelmæssig og svær stress, psyko-emotionel ubalance spiller en vis rolle i udviklingen af patologi. Specifikke årsager inkluderer Hippel-Lindau sygdom, Li-Fraumeni syndrom, arvelig neurofibromatose type I, tuberøs sklerose.
Risikofaktorer
Den primære faktor, der kan udløse udviklingen af astrocytom, er genetisk prædisposition. Andre potentielle faktorer omfatter:
- Ugunstig miljøsituation i bopælsregionen;
- Regelmæssigt ophold i arbejdsmiljøer med farer, arbejde med kemikalier (formalin, nitrosamin er især farlige);
- Virale infektionssygdomme - især herpes-6, cytomegalovirusinfektion, paliomavirus (SV40);
- Hyppig eller dyb stress, depressive tilstande, psyko-følelsesmæssige chok;
- Et pludseligt eller dybt fald i immuniteten;
- Aldersrelaterede ændringer.
Strålingseksponering (herunder strålebehandling) øger risikoen for astrocytom.
Patogenese
Astrocytter er den bedst kendte type gliale strukturer. Cellerne er stjerneformede, og deres formodede funktion er at rense det ekstracellulære rum for "unødvendige" ioner og mediatorer, hvilket hjælper med at fjerne kemiske barrierer for de bindingsmekanismer, der opererer på neuronale overflader. Det er sandsynligt, at astrocytter også hjælper neuroner ved at transportere glukose til de mest aktive celler og ved at spille en rolle i transmissionen af nogle impulser, der er nødvendige for den normale regulering af synapsefunktionen. Det har vist sig, at astrocytter efter hjerneskade deltager i reparationen ved at "opsuge" nekrotiske partikler i neuronen, hvilket muligvis påvirker ikke-spredning af giftige komponenter og forhindrer forgiftning.
Op til 5% af astrocytomer er forbundet med medfødte patologier med autosomal dominant arv (f.eks. neurofibromatose). I langt de fleste tilfælde udvikles primære astrocytomtumorer uden en klar årsag, dvs. sporadisk.
Diffus vækst med invasiv invasion af omgivende væv er typisk for tumorprocesser i rygmarven. Graden af malignitet afhænger af, hvor hurtigt astrocytomet udvikler sig. Således opstår især maligne tumorer inden for få måneder, og godartede og svage maligniteter kan udvikle sig i årevis uden at vise nogen tydelig symptomer. I nogle tilfælde kan patologien være forbundet med dysembryogenetiske processer (mindre udviklingsanomalier). [ 3 ]
Symptomer Astrocytomer i rygmarven
Symptomatologien ved rygmarvsastrocytom er uspecifik og omfattende, afhængigt af tumorens størrelse og dens lokalisering. De første tegn viser sig først, når neoplasmen begynder at trykke på nærliggende væv og strukturer. Oftest klager patienter over hovedpine (oftere anfaldslignende, op til opkastning), forekomst af problemer med fordøjelse og urinvejsfunktion samt gangforstyrrelser. Sygdommens akutte forløb er meget sjældent: i de fleste tilfælde forværres problemet gradvist. [ 4 ]
I de indledende udviklingsstadier er astrocytom næsten altid skjult uden tydelige symptomer. Det patologiske billede fremkommer kun fra stadiet med aktiv tumorudvikling. Følgende tegn bemærkes:
- Stærke hovedpiner, nogle gange til opkastning (opkastning lindrer smerten);
- Forhøjet kropstemperatur i læsionsområdet (op til 38,5°C i gennemsnit);
- Ændringer i smertefølsomhed, paræstesier;
- Udseendet af smerte i det berørte område af rygmarven;
- Svaghed i lemmernes muskler, følelsesløshed, lammelse af benene;
- Forringelse og tab af funktion af indre organer (oftere bækkenorganer).
Niveauer
Udviklingssekvensen af astrocytom, ligesom alle intramedullære tumorer i rygmarven, følger tre faser:
- Segmentstadie;
- Komplet tværgående rygmarvslæsion;
- Stadiet med radikulær smerte.
Segmentstadiet er forbundet med forekomsten af dissocierede segmentale lidelser med overfladisk følsomhed i henhold til niveauet af neoplasmalokalisering.
En fuldstændig tværgående læsion af rygmarven starter fra det øjeblik, tumorprocessen vokser ind i den hvide substans. Segmentelle sensoriske forstyrrelser erstattes af konduktive, motoriske og trofiske forandringer opstår, og bækkenorganernes funktionalitet påvirkes.
Stadiet med radikulær smerte begynder fra det øjeblik, hvor tumorprocessen går ud over rygsøjlens grænser. Da neoplasmen påvirker nerveenderne, opstår der radikulært smertesyndrom. [ 5 ]
Forms
Astrocytom udvikler sig fra gliacellernes astrocytiske område og er repræsenteret af astrocytceller. Ud over rygmarven kan tumoren være placeret i de store hjernehalvdele, lillehjernen og hjernestammen.
Skeln mellem astrocytom med lav og høj malignitet:
- Lav malignitet - Grad I-II;
- Forhøjet malignitet - Grad III-IV.
Afhængigt af tilstedeværelsen af IDH 1-2-defekten skelnes der mellem mutationelle og ikke-mutationelle astrocytomer. I fravær af en mutation siges der at være en "vildtype" eller wt (vildtype) til stede.
Liste over tumorprocesser efter malignitetsgrad:
- Grad I-II er repræsenteret ved piloid pilocytisk astrocytom og diffust astrocytom i lavt stadie. Sådanne neoplasmer er karakteriseret ved forsinket udvikling, som starter i en ung alder.
- Grad III-IV er repræsenteret ved anaplastisk astrocytom og glioblastom multiforme. Disse neoplasmer vokser hurtigt og spreder sig hurtigt til nærliggende strukturer.
En klassisk variant af piloid astrocytom siges at være en klassisk variant af piloid astrocytom, hvis MR viser en T1-mode hypodens og T2-mode hyperdens neoplasme, som i de fleste tilfælde akkumulerer kontrastmiddel godt og fuldstændigt. Nogle gange kan den indeholde en cystisk komponent.
Piloid astrocytom i rygmarven er mere almindeligt hos børn og unge voksne.
Diffust astrocytom i rygmarven tilhører gliomer med lav malignitet, såvel som pleomorf xanthoastrocytom, oligodendrogliom og oligoastrocytom. Dette er en morfologisk, diagnostisk og klinisk heterogen kategori af neoplasmer. Klassifikationstræk har en betydelig indflydelse på terapeutisk taktik og bestemmer patologiens forløb og prognose. [ 6 ]
Komplikationer og konsekvenser
Intramedullære tumorer, herunder astrocytomer, er sjældne og forekommer kun i 2% af alle tumorer i centralnervesystemet. Mange neoplasmer i denne kategori er godartede, men selv i dette tilfælde er fuldstændig fjernelse af tumoren obligatorisk. Strålebehandling er i dette tilfælde uhensigtsmæssig, da sådanne astrocytomer er strålefølsomme, og terapi beskadiger rygmarven på grund af øget strålingseksponering. Ikke desto mindre udføres en sådan behandling stadig, når man bruger kombinerede teknikker. For eksempel kombinerer de strålebehandling med kemoterapi eller hypertermi eller andre tilgængelige metoder.
Astrocytom i rygmarven begynder oftest med forekomsten af smertesyndrom i det berørte område. Derefter er der ændringer i følsomhed og svækkelse af musklerne i lemmerne. Diffus tumorvækst med infiltration i normalt nervevæv er mulig. I mangel af behandling i det tilsvarende område påvirkes rygmarven fuldstændigt, hvilket medfører forstyrrelser i organernes funktion på niveau med og under patologizonen.
Der findes også data om forekomsten af komplikationer efter fjernelse af astrocytom. Under operationen dekomprimerer kirurgen rygmarven, fjerner neoplasmen fuldstændigt og forsøger at gøre alt for at forhindre den efterfølgende udvikling af neurologisk svigt. Det er dog ikke altid muligt at udføre interventionen gnidningsløst: mange tumorer er stærkt spredt til det omgivende væv eller er placeret på steder, der er vanskelige at få adgang til. Dette fører til sandsynligheden for intra- og postoperative komplikationer. Således kan patienter opleve forværring eller forekomst af nye sensorimotoriske lidelser, dannelse af tetraparese eller tetraplegi. Listen over de hyppigste komplikationer ved astrocytom er som følger:
- Neurologiske lidelser;
- Rygmarvsødem;
- Infektiøse postoperative komplikationer, purulent meningitis, myelitis, meningoencephalitis);
- Postoperativ lakreas;
- Hæmatomer i rygmarvskanalen;
- Dannelse af væskecyster (pseudo-myeloradiculocele);
- Luftemboli, tromboembolier;
- Septiske og trofiske komplikationer;
- Tarmparese;
- Ortopædiske implikationer, kyfose, skoliose, funktionel ustabilitet.
Ifølge observationer udviklede størstedelen af komplikationerne sig i den tidlige postoperative fase - cirka 30% af tilfældene - og hos det overvældende antal patienter (mere end 90% af tilfældene) blev sådanne komplikationer kategoriseret som milde. Komplicerede og alvorlige komplikationer, der førte til patientens død, blev kun observeret i 1% af tilfældene.
Kan et astrocytom dukke op igen eller metastasere efter fjernelse? Teoretisk set kan en ny forekomst af neoplasmen forekomme i enhver del af rygmarven, men der findes ingen statistiske data om dette. Metastase til rygmarven er mulig ved piloid astrocytom i hjernen, lungekræft osv. Her er det vigtigt at bemærke, at et rygmarvsastrocytom af I. grad normalt ikke giver metastaser, men fra og med II. grad af patologi er neoplasmen allerede i stand til at metastasere. Ved III.-IV. grad af sygdommen er metastaser næsten altid til stede: sådanne tumorer vokser hurtigt og kræver akut og aktiv behandling. [ 7 ]
Diagnosticering Astrocytomer i rygmarven
Diagnostiske foranstaltninger ved mistanke om astrocytom udføres på neurologiske eller neurokirurgiske institutioner. Først vurderes patientens almentilstand, smerteintensitet, neurologiske og ortopædiske status.
Laboratoriediagnosen er uspecifik. Tildel generelle urin- og blodprøver, blodbiokemi med bestemmelse af glukose, total protein, bilirubin- og albuminniveauer, kreatinitis og urinstof, aspartataminotransferase, alaninaminotransferase, laktatdehydrogenase, alkalisk fosfatase. Undersøg markører som angivet, blodets mikroelementære sammensætning, udvidet koagulogram.
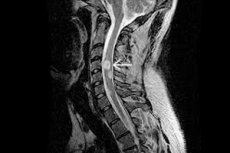
Den førsteprioriterede instrumentelle diagnose ved astrocytom bør repræsenteres ved magnetisk resonansbilleddannelse af den tilsvarende del af rygsøjlen med eller uden injektion af kontrastmiddel. Hvis det er indiceret, kan undersøgelsesområdet udvides op til neuroaksen.
MR-scanning udføres med en anbefalet magnetfeltstyrke på 1,5-3 Tesla. På det resulterende billede er astrocytomer oftest excentrisk lokaliserede, nogle gange har de en eksofytisk komponent og akkumulerer ikke kontrastmiddel, eller de viser heterogen akkumulering, eller der er kun én akkumuleringszone til stede. [ 8 ]
Hos patienter, der har brug for afklaring af diagnosen rygmarvsastrocytom, udføres der desuden en CT-perfusionsundersøgelse som en del af differentialdiagnosen.
Differential diagnose
En differentialdiagnose mellem tumor- og ikke-tumorprocesser anbefales. CT-perfusion er ved at blive en afgørende procedure til at identificere intramedullære rygmarvstumorer. Denne metode evaluerer blodgennemstrømningshastigheden i rygmarvsvæv, hvilket hjælper med at skelne mellem cerebrospinal tumor og demyeliniserende patologi. Undersøgelsen er også indiceret til differentiering af gliom, ependymom og hæmangioblastom.
Hvis MR-scanning viser intens hyperperfusion i det patologiske fokusområde, diagnosticeres intramedullært hæmangioblastom. Det anbefales at udføre yderligere MR-scanning eller CT-angiografi for at afklare neoplasmens vaskulære anatomi.
Derudover bør differentialdiagnosen sigte mod at udelukke de mest lignende patologier i rygmarven - især kan vi tale om diskogen myelopati, syringomyeli, myelitis, arteriovenøs aneurisme, funikulær myelose, amyotrofisk lateral sklerose, tuberkulom, echinokokkose og cysticerkose, foci af tertiær syfilis, hæmatomyeli, kredsløbsforstyrrelser i cerebrospinalkarrene.
Hvem skal kontakte?
Behandling Astrocytomer i rygmarven
Den primære behandlingsmetode for astrocytom er fjernelse ved kirurgi. Kirurgien planlægges, efter at patienten har gennemgået alle diagnostiske foranstaltninger. Valget af behandlingstaktik tager højde for neoplasmens type og placering, dens prævalens og aggressivitet samt patientens alder. For eksempel anvendes strålebehandling sjældent i pædiatrisk praksis på grund af den høje risiko for bivirkninger. [ 9 ]
Nogle af de mest almindelige behandlinger omfatter følgende:
- Kirurgisk indgreb - gør det muligt at fjerne så mange tumorceller som muligt. Kirurgi kan bruges som en selvstændig procedure for astrocytom af første grad, men for tumorer med andre grader af malignitet kombineres den med andre terapeutiske procedurer.
- Kemoterapi - kan bruges som et supplement til kirurgi eller som hovedbehandling. Hos spædbørn bruges kemoterapi som en midlertidig erstatning for strålebehandling, indtil babyen vokser op. Kemoterapi kan omfatte brug af lægemidler som carboplatin, vincristin, vinblastin, thioguanin, procarbazin og lomustin. Men kemoterapi alene helbreder ikke engang et lavmalignt astrocytom i rygmarven. Derudover anvendes kirurgisk indgreb.
- Strålebehandling er et standard supplement til kirurgi designet til at ødelægge de resterende tumorstrukturer.
- Målrettet behandling involverer brugen af lægemidler, der blokerer udviklingen og spredningen af maligne celler ved at påvirke specifikke molekyler, der er involveret i væksten af neoplasmen. Kernen i målrettet terapi ligger i det målrettede angreb af astrocytomceller, hvorved tumoren bliver sårbar og svag. I modsætning til kemoterapi er målrettet terapi selektiv og virker kun på maligne celler uden at skade sunde strukturer.
- Hæmmere som Vemurafenib og Dabrafenib anvendes til neoplasmer med en ændring i BRAF V600-genet.
- I tilfælde af BRAF-fusion eller -duplikation eller astrocytomer med lav malignitet kan MEK-hæmmere såsom selumetinib eller trametinib anvendes.
- Ved astrocytomer med lav malignitet kan sirolimus og everolimus have en tilstrækkelig effekt.
- Immunterapi indebærer at bruge dit eget immunsystem til at genkende tumorceller og angribe dem yderligere. De foretrukne lægemidler er såkaldte checkpoint-hæmmere. De blokerer signaler fra ondartede strukturer, hvilket skaber et forsvar mod immunforsvarets handlinger.
Antikonvulsiva og steroider anvendes som symptomatisk behandling. Om nødvendigt ordineres konsultationer med endokrinolog, øjenlæge, rehabiliteringsspecialist og psykolog.
Postoperativ behandling kan omfatte medicin som disse:
- Et forløb med kemoradioterapi i henhold til det passende program ved den lineære gaspedal (radikal enkelt fokal dosis 2 Gy, total fokal dosis 60 Gy).
- Mustofaran (Fotemustin) 208 mg én gang hver 7. dag. Den tilberedte opløsning skal beskyttes mod lys og straks efter tilberedning anbringes i et uigennemsigtigt låg. Børn og gravide kvinder får ikke ordineret lægemidlet. Hæmatologiske parametre overvåges nødvendigvis under behandlingen.
- Temozolamid 100-250 mg i henhold til den individuelle dosis. Kapslerne må ikke åbnes, brug forsigtigt og undgå kontakt med huden. Tag på tom mave, skyl med et glas vand. Hvis der opstår opkastning efter indtagelse, må lægemidlet ikke tages den dag. Temozolamid ordineres til børn fra 3 år.
- Bevacizumab 5-15 mg/kg én gang hver 14.-21. dag, langvarig. Blandt mulige bivirkninger: gastrointestinale og pulmonale blødninger, arteriel tromboembolisme, arytmier, trombose, hypertension.
Hver 3.-6. måned udføres en diagnostisk MR-scanning med kontrastmiddel, hvorefter behandlingen justeres efter behov.
Fysioterapibehandling
Spørgsmål om muligheden for at bruge fysioterapi til patienter med rygmarvsastrocytom opstår ofte. Traditionelt betragtes sådan behandling som en kontraindikation, men dette er ikke altid tilfældet. I øjeblikket har specialister følgende oplysninger:
- Lægemiddelelektroforese kan anvendes til tumorprocesser - herunder rygmarvsastrocytom - hvis det er nødvendigt.
- Brugen af pulserende strømme - såsom elektrosøvn, elektrisk anæstesi, diadynamisk terapi, sinusmoduleret terapi og fluktuerende strømme - har ingen effekt på væksten af neoplasmen og spredningen af metastaser. Desuden er pulserende strømme indiceret til eliminering af ødem.
- Anvendelsen af magnetfelter har en langsommere effekt på tumorvækst og har nogle antiblastiske egenskaber.
- Ultralyd er ikke kontraindiceret hos patienter med astrocytom.
- Elektromagnetiske stråler i EHF-serien forbedrer effektiviteten af hovedbehandlingen (kirurgi, kemoterapi og strålebehandling), understøtter hæmatopoiese og immunforsvar, reducerer smerte.
Procedurer som ultraviolet bestråling, laserterapi, varmeterapi og terapeutiske bade (radon, terpentin, hydrogensulfid, silica), massage og manuel terapi er forbudt ved rygmarvsastrocytom.
Efter kirurgisk indgreb anbefales det at henvise patienter til et sanatorium og resortbehandling inden for et år eller deromkring som en del af rehabiliteringen. Muligheden for at anvende hirudoterapi ved astrocytom er ikke undersøgt.
Urtebehandling
Fytoterapi kan ikke anvendes til kræftpatienter i stedet for den primære behandling. Lægeplanter bruges dog med stor succes til at stimulere kroppens forsvar og lindre smertesyndrom. Kompetent brug af urter hjælper med at forbedre livskvaliteten for patienter, der lider af rygmarvsastrocytom.
Mange planter indeholder specifikke antitumorstoffer. Derudover yder planteprodukter yderligere beskyttelse mod kræft ved at opretholde en normal syre-basebalance i kroppen.
Urter bruges tørrede eller friske. De bruges til at fremstille ekstrakter, afkog, infusioner og tinkturer. Blandt de mest populære planter, der kan forbedre tilstanden hos patienter med astrocytom, er følgende:
- Brændenælde er en velkendt urt, der kan forbedre leverfunktionen, normalisere blodsukkerniveauet, fjerne hævelse, ødelægge bakterier og stoppe væksten af tumorceller. Eksperter anbefaler at brygge en infusion af brændenælde og bruge den 3-4 gange om dagen. Kontraindikation: tendens til trombose.
- Kanel (ikke at forveksle med kassia) er et populært krydderi, der indeholder mange gavnlige komponenter, herunder carvacrol og coumarin. For at opnå en kræftbekæmpende effekt bør man indtage ½ tsk kanelpulver dagligt.
- Ingefærrod er et medicinsk krydderi, der indeholder naturlige antioxidanter, som giver stærk antitumoraktivitet. Ingefær kan tilsættes drikkevarer, forretter og mellemretter samt desserter. Ingefærte, som bør drikkes 3-4 gange om dagen, betragtes dog som det vigtigste terapeutiske middel.
- Oregano er en velkendt urt med en specifik smag. Den indeholder aktive phenolsyrer og flavonoider, samt quercitin, som begrænser væksten af ondartede celler. Knuste urter kan brygges som en infusion og også tilsættes kød, fiskeretter, salater og gryderetter.
Læger advarer: Forvent ikke mirakler fra urtebehandling af rygmarvsastrocytom. Fytoterapi bruges kun som et hjælpemiddel i kombination med konservative og kirurgiske metoder.
Kirurgisk behandling
Strålekirurgi er den optimale metode til at fjerne astrocytomer i rygmarven. Kontaktløs kirurgi er effektiv i forbindelse med tumorer med forskellig placering og udbredelse og er en god erstatning for konventionel kirurgi. Brugen af den såkaldte Cyberknife er forbundet med levering af ioniserende doser af ioniserende stråler, der er destruktive for maligne strukturer, til vævet. Sundt omgivende væv påvirkes ikke.
I den forberedende fase gennemgår patienten diagnostisk CT- og MR-scanning, hvorefter en digital tredimensionel model af den gensidige lokalisering af neoplasmen og uændret normalt væv bestemmes. Derefter udarbejder specialisten et skema for radiokirurgisk indgreb med dannelsen af den bestrålingsdosis, som astrocytomet skal modtage for at blokere alle biologiske reaktioner i det.
I gennemsnit er strålebehandling opdelt i 2-3 stadier (fraktioner).
Kirurgi involverer fjernelse af så meget af tumoren som muligt. Tumorer af anden grad eller mere behandles kirurgisk i kombination med kemoterapi og strålebehandling. En omfattende tilgang bør forhindre yderligere spredning af tumorprocessen.
I hvert tilfælde bestemmes graden af kirurgisk indgreb af de umiddelbare karakteristika ved rygmarvsastrocytomet. Behandlingstaktikker dannes af flere specialister på én gang: neurokirurg, stråleterapeut, medicinsk fysiker, onkolog-kemoterapeut.
Forebyggelse
En sund livsstil vil bidrage til at opretholde en sund rygmarv og styrke kroppen som helhed. Vigtige kriterier for forebyggelse af astrocytomer inkluderer:
- En sund og fuld kost med kvalitetsprodukter;
- Tilstrækkelig fysisk aktivitet, regelmæssige gåture i frisk luft;
- Tilstrækkelige hvile- og søvnperioder;
- Udvikling af stressmodstand, anvendelse af forskellige teknikker til at lindre stress.
Det er vigtigt at se en praktiserende læge regelmæssigt, især for patienter med kroniske patologier og dem, der har gennemgået kræft og strålebehandling eller systemisk kemoterapi.
Blandt andre anbefalinger:
- Tilføj mere plantebaseret mad (især grøntsager og salat) og mindre syntetisk mad og fastfood til din kost;
- Tilsæt så lidt animalsk fedt som muligt til dine måltider, og det er tilrådeligt at udelukke margariner helt;
- Kontroller din kropsvægt, hold dig fysisk aktiv;
- Stop med at ryge og drikke stærke alkoholholdige drikkevarer;
- Overbelast ikke din ryg, dosér og fordel belastningen korrekt.
En sund livsstil og regelmæssige konsultationer og kontrolbesøg hos din læge er nøglen til at holde din krop funktionel i mange år fremover.
Vejrudsigt
Astrocytom er en type tumorproces, der har en ugunstig prognose. Patologi kan forekomme hos patienter i alle aldre, inklusive børn. Behandling af sygdommen er obligatorisk, uanset graden af malignitet og anatomisk spredning. Terapeutiske taktikker vælges efter alle diagnostiske foranstaltninger. Kirurgisk behandling, strålebehandling og kemoterapi kan anbefales. Ofte er det nødvendigt at kombinere flere terapeutiske metoder på én gang.
Hvis den i starten er godartet, fører behandlingen i 70% til fuldstændig helbredelse og eliminering af neurologiske symptomer. Restitutionsperioden varer fra flere måneder til to år. I mere komplekse tilfælde er sygdommens udfald invaliditet - tab af arbejdsevne med manglende evne til fuldt ud at genoprette kroppens funktioner. Antallet af dødelige udfald efter kirurgisk fjernelse af neoplasmen anslås til omkring 1,5%. [ 10 ] Manglende behandling og malignitet indikerer en ugunstig prognose. Forsømt astrocytom i rygmarven, forbundet med uhensigtsmæssighed eller umulighed af kirurgi, behandles ved hjælp af palliative teknikker.

