Medicinsk ekspert af artiklen
Nye publikationer
Transmural myokardieinfarkt
Sidst revideret: 29.06.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
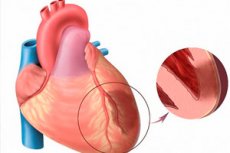
Når man taler om akut myokardieinfarkt, mener vi en af de mest truende former for hjerteiskæmi. Det drejer sig om iskæmisk nekrose af et bestemt område af myokardiet, som opstår som følge af en ubalance mellem behovet for ilt i hjertemusklen og det faktiske niveau af dets transport via blodkarrene. Transmuralt myokardieinfarkt betragtes til gengæld som en særlig alvorlig patologi, når nekrotiske foci beskadiger hele tykkelsen af ventriklavæggen, startende fra endokardiet og op til epikardiet. Patologien er altid akut og storfokuseret og kulminerer i udviklingen af postinfarktkardiosklerose. Symptomatologien er tydeligt udtalt sammenlignet med billedet af et typisk infarkt (undtagelse - infarkt i den bageste hjertevæg, ofte forløber skjult). Prognosen afhænger direkte af rettidigheden af akut lægehjælp. [ 1 ]
Epidemiologi
Hjerte-kar-sygdomme betragtes som den mest almindelige dødsårsag for patienter i mange økonomisk udviklede regioner i verden. For eksempel dør mere end fire millioner mennesker årligt i europæiske lande af hjertesygdomme. Det bemærkes, at mere end halvdelen af dødsfaldene er direkte relateret til risikofaktorer som forhøjet blodtryk, fedme, rygning og lav fysisk aktivitet.
Myokardieinfarkt, som en kompliceret variant af forløbet af koronar hjertesygdom, er i øjeblikket den hyppigste årsag til invaliditet hos voksne med en dødelighed på 11 %.
Transmuralt infarkt rammer oftere mænd i aldersgruppen 40-60 år. Kvinder lider af denne type infarkt 1,5-2 gange sjældnere.
I de senere år er forekomsten af transmural patologi hos unge patienter i alderen 20-35 år steget.
Transmuralt myokardieinfarkt er blandt de mest alvorlige og livstruende tilstande, og hospitalsdødeligheden når ofte 10-20%. Det hyppigste ugunstige udfald observeres hos patienter med samtidig diabetes mellitus, hypertension samt ved tilbagevendende infarktanfald.
Årsager transmuralt myokardieinfarkt
Hos langt de fleste patienter er udviklingen af transmuralt infarkt forbundet med okklusion af hovedstammen eller grenen af koronararterien. Under denne lidelse oplever myokardiet mangel på blodforsyning, hypoxi øges, hvilket forværres med stigende belastning på hjertemusklen. Myokardiets funktionalitet falder, og væv i en bestemt del af det undergår nekrose.
Direkte indsnævring af koronarlumen forekommer af årsager som disse:
- Kronisk vaskulær patologi - åreforkalkning, ledsaget af aflejring af kolesterolelementer (plaques) på karvæggene - er den hyppigste faktor i forekomsten af myokardieinfarkter. Det findes i 95% af tilfældene med dødelig udgang fra transmuralt infarkt. Et almindeligt tegn på åreforkalkning anses for at være en stigning i blodets lipidniveauer. Risikoen for infarktkomplikationer øges dramatisk, når det vaskulære lumen er blokeret med 75% eller mere.
- Dannelsen og bevægelsen af blodpropper i blodkarrene - vaskulær trombose - er en mindre almindelig, men en anden mulig årsag til blokering af blodgennemstrømningen i koronarkredsløbet. Tromber kan trænge ind i koronarnetværket fra venstre ventrikel (hvor de dannes på grund af atrieflimren og klappatologi) eller gennem en ikke-lukket foramen ovale.
Særlige risikogrupper omfatter personer med forværret arvelig disposition (hjerte- og karsygdomme i familien), samt storrygere og personer over 50-55 år. S[ 2 ]
Negative bidrag til dannelsen af åreforkalkning er:
- Forkert kost;
- Metaboliske forstyrrelser, fedme;
- Utilstrækkelig fysisk aktivitet, hypodynami;
- Diagnosticeret arteriel hypertension;
- Diabetes af enhver art;
- Systemiske patologier (primært vaskulitis).
Risikofaktorer
Hjertet reagerer altid akut på enhver form for kredsløbssvigt og hypoxi. Når lumen i et koronararteriekar er blokeret, og det er umuligt at give alternativ blodgennemstrømning, begynder hjertemyocytter - myokardieceller - at dø i det berørte område inden for en halv time.
Forstyrret blodcirkulation som følge af aterosklerotiske processer i koronarnetværket bliver i 98% af tilfældene "synderen" for transmuralt myokardieinfarkt.
Åreforkalkning kan påvirke en eller flere koronararterier. Forsnævringen af det berørte kar varierer - afhængigt af graden af blodgennemstrømningsblokering, længden af det indsnævrede segment. Hvis en persons blodtryk stiger, beskadiges endotellaget, den aterosklerotiske plak mættes med blod, som efterfølgende koagulerer og danner en trombe, hvilket forværrer situationen med et frit vaskulært lumen.
Der er større sandsynlighed for dannelse af en blodprop:
- I området med den aterosklerotiske plaklæsion;
- I området med endotelskader;
- På stedet for indsnævring af arteriekarret.
Stigende myokardiel nekrose kan have forskellige størrelser, og transmural nekrose fremkalder ofte bristning af muskellaget. Faktorer som anæmi, infektiøse og inflammatoriske processer, feber, endokrine og metaboliske sygdomme (herunder skjoldbruskkirtelpatologier) forværrer myokardiel iskæmi. [ 3 ]
De mest betydningsfulde risikofaktorer for udvikling af transmuralt myokardieinfarkt anses for at være:
- Ubalance i blodets lipider;
- Langvarig eller kraftig rygning;
- Diabetes;
- Forhøjet blodtryk;
- Enhver grad af fedme;
- Psykosociale aspekter (hyppig stress, depression osv.);
- Hypodynami, mangel på motion;
- Forkert ernæring (forbrug af store mængder animalske fedtstoffer og transfedtsyrer på baggrund af lavt forbrug af plantebaserede fødevarer);
- Alkoholmisbrug.
"Små", relativt sjældne risikofaktorer anses for at være:
- Gigt;
- Folsyremangel;
- Psoriasis.
Forværrer forløbet af myokardieinfarkt betydeligt, såsom faktorer som:
- At være mand;
- Trombolyse;
- Akut koronararteriesygdom;
- Rygning;
- Arvelig forværring af koronar hjertesygdom;
- Venstre ventrikel svigt;
- Kardiogent shock;
- Forstyrrelser i ventrikulær rytme;
- Atrioventrikulær blok;
- Et andet hjerteanfald;
- Alderdom.
Patogenese
Processen med infarktudvikling fortsætter med dannelsen af permanente ændringer i myokardiet og myocytdød.
En typisk manifestation af myokardieinfarkt er elektrokardiografisk detektion af unormale Q-slag, der overstiger normen i varighed og amplitude, samt en lille stigning i amplituden af R-slag i thorakale afledninger. Forholdet mellem Q- og R-tandamplituder bestemmer dybden af debridement. Det vil sige, at jo dybere Q og lavere R, desto mere udtalt er graden af nekrose. Transmural nekrose ledsages af forsvinden af R-hak og fiksering af QS-komplekset.
Før udviklingen af koronar trombose påvirkes endotellaget af den aterosklerotiske plak, hvilket ledsages af en stigning i niveauet af trombogene blodfaktorer (tromboxan A2 osv.). Dette induceres af hæmodynamiske svigt, pludselige ændringer i vaskulær tone, udsving i katekolaminindekser.
Skade på aterosklerotisk plak med central nekrose og ekstramural trombose, samt med en lille stenose, ender ofte med udvikling af enten transmuralt infarkt eller pludselig koronar død. Friske aterosklerotiske masser, der indeholder store mængder aterogene lipoproteiner, er særligt tilbøjelige til at briste.
Myokardiel skade opstår oftest i de tidlige morgentimer, hvilket forklares af tilstedeværelsen af døgnrytmen ændringer i koronar vaskulær tonus og ændringer i katekolaminniveauer.
Udviklingen af transmuralt infarkt i en ung alder kan skyldes medfødte defekter i koronarkarrene, emboli på grund af infektiv endokarditis, hjertemyxomer, aortastenose, erytræmi osv. I disse tilfælde er der en akut ubalance mellem hjertemusklens behov for ilt og dens forsyning gennem kredsløbssystemet. Transmural nekrose forværres af hyperkatekolæmi.
Det er tydeligt, at årsagen i de fleste tilfælde af akut transmuralt myokardieinfarkt er stenotisk aterosklerose i koronarkarrene, trombose og forlænget okklusiv spasme.
Symptomer transmuralt myokardieinfarkt
Det kliniske billede ved transmuralt infarkt gennemgår flere stadier, som er symptomatisk forskellige fra hinanden.
Det første stadie er prodromalt eller præinfarkt, som varer omkring en uge og er forbundet med stress eller fysisk overbelastning. Symptomatologien i denne periode er karakteriseret ved forekomsten eller forværringen af anginaanfald, som bliver hyppigere og mere alvorlige: ustabil angina udvikler sig. Den generelle velvære ændrer sig også. Patienterne begynder at opleve umotiveret svaghed, træthed, humørsvingninger, angst og søvnforstyrrelser. Smertestillende medicin, der tidligere hjalp med at eliminere smerter, viser nu ikke længere nogen effektivitet.
Hvis der ikke ydes hjælp, indtræffer den næste - akutte - fase af patologien. Dens varighed måles fra det øjeblik, hjertemusklen oplever iskæmi, til de første tegn på nekrose (normal varighed - fra en halv time til et par timer). Denne fase starter med et udbrud af hjertesmerter, der udstråler til øvre ekstremitet, nakke, skulder eller underarm, kæbe, skulderblad. Smerten kan enten være kontinuerlig (vedvarende) eller bølget. Der er tegn på stimulering af det autonome nervesystem:
- Pludselig svaghed, følelse af åndenød;
- En akut følelse af frygt for døden;
- "gennemvædet" sved;
- Åndedrætsbesvær selv i hvile;
- Kvalme (muligvis til opkastningspunktet).
Venstre ventrikel svigt udvikler sig, karakteriseret ved dyspnø og nedsat pulstryk, efterfulgt af hjerteastma eller lungeødem. Kardiogent shock er en mulig komplikation. Arytmier er til stede hos langt de fleste patienter.
Første tegn
De første "klokker" ved transmuralt infarkt optræder oftest et par timer eller endda dage før anfaldet. Personer, der er opmærksomme på deres helbred, kan med fordel være opmærksomme på dem og søge lægehjælp rettidigt.
De mest sandsynlige tegn på forestående patologi:
- Forekomst af brystsmerter til tider eller umiddelbart efter fysisk aktivitet, stærke følelsesmæssige tilstande og oplevelser;
- Hyppigere forekomst af anginaanfald (hvis der har været nogen før);
- En følelse af ustabilt hjerte, kraftig hjerterytme og svimmelhed;
- Manglende effekt fra nitroglycerin (brystsmerterne er ikke under kontrol, selvom lægemidlet hjalp før).
Det er vigtigt at forstå situationens alvor: Blandt alle registrerede tilfælde af transmuralt infarkt er mindst 20% af dem dødelige inden for de første 60 minutter efter anfaldet. Og det er som regel ikke lægernes skyld. Dødelig udgang skyldes forsinkelser fra patientens eller dennes pårørendes side, som ikke har travlt med at kontakte læger og ikke ringer til "nødhjælp" rettidigt. Det skal huskes, at hvis der er en person med øget risiko for hjerteanfald i familien, bør alle nære personer tydeligt kende algoritmen for deres handlinger på tidspunktet for udviklingen af et hjerteanfald.
Transmuralt myokardieinfarkt kan mistænkes ved et ret stærkt og vedvarende smertesyndrom. Smertefulde manifestationer - klemmende, stikkende - de mærkes i brystet, er i stand til at "trække sig tilbage" i den øvre ekstremitet (oftest venstre), skulder- eller nakkeområdet, siden af kroppen eller skulderbladet. Yderligere tegn, som skal være opmærksomme på:
- Følelsen af ikke at have nok luft at trække vejret;
- En følelse af frygt, en forudanelse om sin egen død;
- Øget svedtendens;
- Bleg hud.
Et af de karakteristiske træk ved myokardieinfarkt fra det sædvanlige anginaanfald: smertesyndromet forsvinder ikke af sig selv i hvile, forsvinder ikke efter resorption af nitroglycerin og varer mere end 15-20 minutter. [ 4 ]
Niveauer
Ifølge morfologiske tegn har myokardieinfarktforløbet tre stadier (de er sjældent angivet i diagnoselinjen, da det er mere passende at ordinere patologiens varighed i dage):
- Iskæmistadiet (lidt tidligere blev det kaldt akut fokal iskæmisk myokarddystrofistadiet) - varer op til 6-12 timer.
- Nekrosestadiet - varer op til 1-2 uger.
- Organiseringsfasen - varer op til 4 uger eller mere.
Forms
Afhængigt af lokaliseringen af det patologiske fokus, skelnes mellem sådanne typer transmuralt infarkt:
- Læsion i forvæggen (anterior, anterosuperior, anterolateral, anteroseptal transmural infarkt);
- Læsion af den bageste (nedre) væg (inferior, inferolateral, inferior posterior, diafragmainfarkt);
- Apikal-laterale, øvre-laterale, basal-laterale læsioner;
- Posteriore, laterale, posterior-basale, posterolaterale, posterior-septale læsioner;
- Massivt højre ventrikel infarkt.
Afhængigt af spredningen af den patologiske nekrotiske proces er der andre typer infarktfokus udover transmurale:
- Intramural;
- Subepikardiel;
- Subendokardiel.
De fleste patienter diagnosticeres med transmurale og subendokardielle læsioner.
Afhængigt af skadens omfang skelnes der mellem:
- Mikronekrose (også kendt som fokal nekrose);
- Overfladisk nekrose;
- Storfokal nekrose (til gengæld opdelt i lille, mellem og omfattende variant).
Transmuralt infarkt i den forreste myokardievæg er oftere forbundet med okklusion af hovedstammen i venstre koronararterie eller dens gren - den forreste nedadgående arterie. Patologien ledsages ofte af ventrikulær ekstrasystoli eller takykardi, supraventrikulær arytmi. Ledningsforstyrrelser er normalt stabile, fordi de er forbundet med nekrose af strukturerne i det ledende system.
Transmuralt infarkt i den nedre myokardievæg påvirker områderne, der støder op til diafragmaet - den diafragmatiske del af den bageste væg. Nogle gange kaldes et sådant infarkt posterior diafragmatisk, diafragmatisk eller nedre. En sådan læsion forløber ofte af abdominal type, så problemet forveksles ofte med sygdomme som akut blindtarmsbetændelse eller pankreatitis.
Akut transmural myokardieinfarkt i venstre ventrikel forekommer i langt de fleste transmurale læsioner. Nekrosens fokus kan være lokaliseret i den forreste, bageste eller nedre væg, apex, interventrikulær septum eller involvere flere zoner samtidigt. Højre ventrikel påvirkes relativt sjældent, og atrierne endnu sjældnere.
Transmuralt anterolateralt myokardieinfarkt er en af formerne for venstre ventrikelskade, hvor elektrokardiogrammet viser øget Q-tand i afledningerne I, aVL, V4-6, samt ST-segmentforskydning opad fra isolation og negativ koronar T-tand. Den anteriore side af venstre ventrikels laterale væg påvirkes på grund af okklusion af de diagonale arterier eller grene af venstre cirkumflexarterie.
Transmuralt inferolateralt myokardieinfarkt er en konsekvens af okklusion af den anterior descenderende arterie eller den kuvertarterielle truncus.
Transmuralt myokardieinfarkt i den laterale væg skyldes okklusion af arteria diagonalis eller den posterolaterale gren af arteria cirkumflexus venstre.
Transmuralt anteriorseptummyokardieinfarkt er karakteriseret ved placeringen af det nekrotiske fokus i den højre del af venstre ventrikel's forvæg og i den forreste del af det interventrikulære septum, som også er venstre ventrikels højre væg. Som følge af læsionen afviger excitationsvektorer bagud og til venstre, så karakteristiske elektrokardiografiske ændringer observeres kun i de højre thorakale afledninger.
Storfokal transmural myokardieinfarkt, også kendt som omfattende eller MI med patologisk QS, er den farligste type patologi, som har meget alvorlige og livstruende konsekvenser for patienten. Omfattende transmural myokardieinfarkt giver praktisk talt ingen chance for patienterne.
Komplikationer og konsekvenser
Komplikationer ved transmuralt infarkt er desværre ikke ualmindelige. Deres udvikling kan dramatisk ændre sygdommens prognose. Blandt de mest almindelige bivirkninger er kardiogent shock, alvorlige rytmeforstyrrelser og akut hjertesvigt.
Langt størstedelen af forsinkede resultater skyldes dannelsen af en bindevævszone i området med dødt hjertevæv. Prognosen kan forbedres relativt ved hjertekirurgi: operationen kan bestå af aortokoronær bypass, perkutan koronarangiografi osv.
Udskiftning af bindevæv i det berørte område forhindrer fuld myokardiel kontraktion. Ledningsforstyrrelser opstår, hjerteminutvolumen ændres. Hjertesvigt dannes, organerne begynder at opleve alvorlig hypoxi.
Det kræver tid og intensive rehabiliteringsforanstaltninger for hjertet at tilpasse sig de nye arbejdsforhold i videst muligt omfang. Behandlingen bør være kontinuerlig, og den fysiske aktivitet bør øges gradvist under nøje overvågning af en lægespecialist.
Nogle af de mest almindelige forsinkede komplikationer omfatter:
- Hjerteaneurisme (strukturel ændring og udbuling af hjertevæggen i form af en sæk, hvilket fører til nedsat blodudstødning og øget hjertesvigt);
- Tromboembolisme (kan forekomme på grund af fysisk inaktivitet eller manglende overholdelse af lægelige råd);
- Kronisk hjertesvigt (forekommer som følge af nedsat kontraktil aktivitet i venstre ventrikel, manifesteret af ødem i benene, dyspnø osv.).
Risikoen for komplikationer efter transmuralt infarkt er til stede gennem hele patientens liv. Især ofte udvikler patienter et tilbagevendende anfald eller tilbagefald. Den eneste måde at undgå dets udvikling på er regelmæssigt at besøge en kardiolog og nøje følge alle dennes anbefalinger.
Transmuralt myokardieinfarkt er en meget alvorlig patologi, som, når der opstår komplikationer, næsten ikke giver patienten nogen chance. Blandt de mest almindelige konsekvenser:
- Forstyrrelser i rytmisk hjerteaktivitet (atrieflimren, ekstrasystolisk arytmi, paroxysmal takykardi). Ofte dør patienten, når der opstår ventrikelflimmer med yderligere transformation til flimmer.
- Tiltagende hjertesvigt med venstre ventrikel dysfunktion og som følge heraf lungeødem, kardiogent shock, et kraftigt blodtryksfald, blokeret nyrefiltration og - dødelig udgang.
- Pulmonal-arteriel tromboemboli, som resulterer i lungebetændelse, lungeinfarkt og - død.
- Hjertetamponade på grund af bristning af myokardiet og bristning af blod i perikardiet. I de fleste af disse tilfælde dør patienten.
- Akut koronar aneurisme (udbulende arområde) efterfulgt af tiltagende hjertesvigt.
- Tromboendokarditis (fibrinaflejring i hjertehulen med yderligere afløsning og slagtilfælde, mesenterisk trombose osv.).
- Postinfarktsyndrom, som omfatter udvikling af perikarditis, gigt, pleuritis osv.
Som praksis viser, dør den største andel af patienter, der har gennemgået transmuralt myokardieinfarkt, tidligt (mindre end 2 måneder) efter infarktet. Tilstedeværelsen af akut venstre ventrikel svigt forværrer prognosen betydeligt. [ 5 ]
Diagnosticering transmuralt myokardieinfarkt
Diagnostiske foranstaltninger bør udføres hurtigst muligt. Samtidig bør diagnosens fuldstændighed ikke negligeres, da mange sygdomme, ikke kun hjertesygdomme, kan ledsages af et lignende klinisk billede.
Den primære procedure er elektrokardiografi, som indikerer koronar okklusion. Det er vigtigt at være opmærksom på symptomatologien - især et udtalt brystsmertesyndrom, der varer 20 minutter eller mere, og som ikke reagerer på administration af nitroglycerin.
Andre ting at holde øje med:
- Patologiske tegn forud for anfaldet;
- "rekyl" af smerter i nakke, kæbe, øvre ekstremitet.
Smertefornemmelser ved transmuralt infarkt er oftere intense, samtidig kan der være vejrtrækningsbesvær, bevidsthedsforstyrrelser og synkope. Transmural læsion har ingen specifikke tegn. Uregelmæssig hjerterytme, brady eller takykardi og fugtig hæshed er mulige.
Instrumentel diagnose bør først og fremmest repræsenteres af elektrokardiografi: dette er den primære forskningsmetode, som afslører en dyb og udvidet Q-tand, reduceret R-amplitude, ST-segmentforhøjelse over isolinen. Efter et stykke tid bemærkes dannelsen af en negativ T-tand, ST-segmentreduktion.
Koronarografi kan anvendes som en supplerende metode. Dette er en særlig præcis metode, der ikke blot gør det muligt at detektere okklusion af koronarkar forårsaget af en trombe eller aterosklerotisk plak, men også at vurdere ventriklernes funktionelle kapacitet, detektere aneurismer og dissektioner.
Laboratorietests er også obligatoriske - først bestemmes MB-fraktionen af CPK (kreatininfosfokinase-MB) - myokardfraktionen af total kreatininfosfokinase (specifik indikator for udvikling af myokardieinfarkt). Derudover bestemmes kardiale troponiner (kvantitativ undersøgelse) samt myoglobinniveauet.
Til dato er der udviklet andre nye indikatorer, som dog endnu ikke er bredt anvendte. Disse er fedtsyrebindende protein, myosin lette kæder, glykogenphosphorylase BB.
På præhospitalt niveau anvendes diagnostisk immunokromatografisk testning (hurtigtest) aktivt, hvilket hjælper med hurtigt at bestemme biomarkørerne troponin, myoglobin og kreatinkinase-MB. Resultatet af en hurtigtest kan evalueres på så lidt som ti minutter. [ 6 ]
Akut transmural myokardieinfarkt EKG
Det klassiske elektrokardiografiske billede ved infarkt er repræsenteret ved forekomsten af patologiske Q-tænder, hvis varighed og amplitude er højere end normale værdier. Derudover er der en svag stigning i amplituden af R-slag i thorakale afledninger.
Patologiske Q-tænder fremkaldt af hjertemuskelnekrose visualiseres 2-24 timer efter starten af kliniske manifestationer. Cirka 6-12 timer efter debut aftager ST-segmentelevationen, og Q-tænderne bliver derimod mere intense.
Dannelsen af patologiske Q-hak forklares ved tabet af døde strukturers evne til elektrisk excitation. Postnekrotisk udtynding af den forreste venstre ventrikelvæg reducerer også dens potentiale, hvilket resulterer i en fordel ved depolarisationsvektorer i højre ventrikel og venstre ventrikels bagvæg. Dette medfører en initial negativ afvigelse af ventrikulærkomplekset og dannelsen af patologiske Q-hak.
Nedsat depolarisationspotentiale i dødt hjertevæv bidrager også til et fald i amplituden af R-slag. Omfanget og spredningen af infarktet vurderes ud fra antallet af ledninger med unormale Q-tænder og nedsat R-tandamplitude.
Nekrosens dybde vurderes ud fra forholdet mellem amplituderne af Q- og R-slagene. Dybere Q og lavere R indikerer en udtalt grad af nekrose. Da transmuralt myokardieinfarkt direkte involverer hele tykkelsen af hjertevæggen, forsvinder R-tænderne. Kun en negativ form af plakken, kaldet QS-kompleks, registreres. [ 7 ]
Elektrokardiografiske tegn på transmuralt myokardieinfarkt |
Elektrokardiogrammet (normalt i thorakale afledninger) viser unormale Q-hak og QS-komplekser. De samme ændringer kan forekomme ved endokarditis med myokardieinvolvering, purulent og aseptisk myokarditis, kardiomyopati, progressiv muskeldystrofi osv. Det er vigtigt at udføre en kvalitativ differentialdiagnose. |
Differential diagnose
Transmuralt myokardieinfarkt differentieres ofte med andre årsager til smertesyndrom bag sternum. Dette kan være en dissekerende thorakal aortaaneurisme, lungeemboli, akut perikarditis (primært af viral ætiologi), intenst radikulært syndrom. Under diagnosen er specialisten nødvendigvis opmærksom på tilstedeværelsen af risikofaktorer for åreforkalkning, smertesyndromets særlige karakteristika og dets varighed, patientens reaktion på brugen af smertestillende midler og vasodilatorer, samt blodtryksværdier. Resultaterne af objektiv undersøgelse, elektrokardiogram, ekkokardiogram og laboratorietests evalueres. [ 8 ]
- Dissekerende aortaaneurisme er karakteriseret ved hyppigere forekomst af smerter mellem skulderbladene. Smerten viser resistens over for nitrater, og der er en historie med arteriel hypertension. Der er ingen åbenlyse elektrokardiografiske ændringer i dette tilfælde, indekserne for hjertemarkører er normale. Der er intens leukocytose og venstresidig LF-forskydning. For at afklare diagnosen ordineres der yderligere ekkokardiografi, aortografi med kontrastmiddel og computertomografi.
- Perikarditis kræver en omhyggelig analyse af tidligere infektiøse luftvejssygdomme. Bemærk ændringer i smerter ved indånding og udånding eller i forskellige kropsstillinger, perikardielle friktionsmislyde og ikke-dynamiske hjertemarkører.
- Tilbagefald af osteochondrose og plexitis ledsages af smerter i siden af brystbenet. Smerten afhænger af patientens kropsholdning og respirationsbevægelser. Palpatorisk undersøgelse afslører punktet med ekstrem smertefornemmelse i zonen med nerveendernes udledning.
- Lungeemboli er karakteriseret ved mere dybe smerter end transmuralt infarkt. Paroxystisk respirationsbesvær, kollaps og rødme i overkroppen er ofte til stede. Det elektrokardiografiske billede har ligheder med infarktlæsionen i myokardiet i den nedre del af kroppen, men der er manifestationer af akut overbelastning af hjertekompartementerne i højre side. Under ekkokardiografi observeres intens pulmonal hypertension.
- Billedet af akut abdomen ledsages af tegn på peritoneal irritation. Leukocytose er stærkt udtalt.
Transmuralt myokardieinfarkt er også differentieret med akut pankreatitis, hypertensiv krise.
Hvem skal kontakte?
Behandling transmuralt myokardieinfarkt
Terapeutiske interventioner bør have følgende sekventielle mål:
- Smertelindring;
- Gendannelse af blodforsyningen til hjertemusklen;
- Reduktion af belastningen på myokardiet og mindskelse af dets iltbehov;
- Begrænsning af størrelsen af det transmurale fokus;
- Forebyggelse af udvikling af komplikationer.
Smertelindring forbedrer patientens velbefindende og normaliserer nervesystemet. Faktum er, at overdreven nervøs aktivitet fremkaldt af stærke smerter bidrager til øget hjertefrekvens, øget blodtryk og vaskulær modstand, hvilket yderligere forværrer myokardiets belastning og øger behovet for ilt i hjertemusklen.
Lægemidler, der bruges til at eliminere smertesyndrom, er narkotiske smertestillende midler. De administreres intravenøst.
For at genoprette tilstrækkelig blodforsyning til myokardiet udføres koronarografi, trombolyse (trombolytisk) behandling og aortokoronar bypass-kirurgi.
Koronarografi kombineres med stenting eller ballonangioplastik for at genoprette arteriens passage med en stent eller ballon og normalisere blodgennemstrømningen.
Trombolytisk behandling hjælper også med at genoprette venøs (koronar) blodgennemstrømning. Proceduren består af intravenøs injektion af passende trombolytiske lægemidler.
Aortokoronær bypass er en af de kirurgiske muligheder for at genoptage og optimere den koronare blodforsyning. Under en bypassoperation skaber kirurgen en bypass-vaskulær bane, der tillader blodgennemstrømning til de berørte områder af myokardiet. Denne operation kan udføres som en nødprocedure eller en planlagt procedure, afhængigt af situationen.
For at reducere hjertebelastningen og minimere hypoxi ordineres sådanne grupper af lægemidler:
- Organiske nitrater - bidrager til at eliminere smerte, begrænse spredningen af nekrotisk fokus, reducere dødeligheden fra transmuralt infarkt, stabilisere blodtrykket (initialt administreret intravenøst drop, efter et stykke tid overført til tabletform af lægemidler);
- β-adrenoblokkere - forstærker virkningen af nitrater, forhindrer udviklingen af arytmier og forhøjet blodtryk, reducerer sværhedsgraden af myokardiehypoxi, reducerer risikoen for fysiske komplikationer (især ventrikulær ruptur).
Hvis patienten udvikler komplikationer, såsom lungeødem, kardiogent shock, ledningsforstyrrelser i hjertet, justeres behandlingsregimet individuelt. Fysisk og mental ro i sindet skal sikres.
Hvert trin i behandlingen af patienter med transmuralt infarkt udføres i henhold til bestemte skemaer og protokoller. Som hjælpemedicin kan ordineres:
- Antiaggregerende lægemidler - reducerer blodpladeaggregering, hæmmer dannelsen af blodpropper. I de fleste tilfælde af transmuralt infarkt ordineres patienter dobbelt antitrombocytbehandling, som består i at tage to versioner af antiaggregerende midler samtidigt i et år.
- Angiotensin-konverterende enzymhæmmere - hjælper med at stabilisere blodtrykket, forhindre hjertedeformitet.
- Antikolesterollægemidler (statiner) - bruges til at forbedre lipidmetabolismen, sænke niveauet af lavdensitetslipoproteiner og kolesterol - potentielle markører for aterosklerotisk progression.
- Antikoagulantia - forhindrer dannelsen af blodpropper.
Lægemiddelbehandling suppleres nødvendigvis med generelle genoprettende foranstaltninger - især kræver det omhyggelig overholdelse af hvile og sengeleje, kostændringer (terapeutisk tabel № 10 OG), gradvis udvidelse af fysisk aktivitet.
I de første 24 timer efter et anfald skal patienten holdes i sengen de første 24 timer. Spørgsmål om gradvis genoptagelse af motorisk aktivitet drøftes individuelt med den behandlende læge. Det anbefales at praktisere åndedrætsøvelser for at forebygge lungestase.
Kostrationen er begrænset, hvilket reducerer kalorieindholdet til 1200-1500 kcal. Udelukk animalsk fedt og salt. Menuen udvides med vegetabilsk mad, kaliumholdige produkter, kornprodukter, skaldyr. Mængden af væskeindtag er også begrænset (op til 1-1,5 liter om dagen).
Vigtigt: Patienten bør helt ophøre med at ryge (både aktivt og passivt) og indtage alkohol.
Efter et transmuralt infarkt bliver en person henvist til et obligatorisk apotek hos en kardiolog. Først udføres observation ugentligt, derefter to gange om måneden (de første seks måneder efter anfaldet). Efter seks måneder er det nok at besøge kardiologen månedligt. Lægen foretager en undersøgelse, udfører kontrol-elektrokardiografi og stresstest. [ 9 ]
Kirurgisk behandling
Kirurgisk behandling af transmuralt infarkt kan være åben (med adgang gennem et snit i brystet) og perkutan (involverer sondering gennem et arterielt kar). Den anden teknik anvendes i stigende grad på grund af dens effektivitet, lave traume og minimale komplikationer.
Almindelige typer af perkutan operation:
- Venøs stenting er placeringen af et specielt dilaterende element i det område, hvor karret er forsnævret. Stenten er et cylindrisk net lavet af speciel plast eller metal. Den indføres ved hjælp af en sonde til det nødvendige vaskulære område, hvor den udvides og efterlades. Den eneste betydelige mulige komplikation ved denne behandling kan være retrombose.
- Ballonkarplastik er en procedure, der ligner stenting, men i stedet for en netcylinder leverer sonden en speciel ballonramme, der pustes op, når den når det ønskede vaskulære område, og udvider karret og derved genopretter normal blodgennemstrømning.
- Laser excimer vaskulær plastik - involverer brugen af en fiberoptisk sonde, som, når den bringes til det berørte segment af koronararterien, leder laserstråling. Strålerne påvirker til gengæld blodproppen og ødelægger den, hvorved blodcirkulationen genoprettes.
Åben hjertekirurgi er rimelig for patienter med fuldstændig arteriel okklusion, når stenting ikke er mulig, eller i nærvær af samtidige koronare patologier (f.eks. hjertefejl). I en sådan situation udføres bypass-kirurgi, hvor bypass-vaskulære baner lægges (med autoimplantater eller syntetiske materialer). Operationen udføres med hjertestop og brug af AIC ("kunstig cirkulation") eller på et fungerende organ.
Følgende typer bypasser er kendte:
- Mammokoronar - det indre thorakale arterielle kar, som er mindre tilbøjeligt til aterosklerotiske forandringer og ikke har klapper som en vene, bruges som en shunt.
- Aortokoronær - patientens egen vene bruges som en shunt, som sys fast til koronararterien og aorta.
Enhver hjerteoperation er en potentielt farlig procedure. Operationen varer normalt flere timer. De første to dage forbliver patienten på intensivafdelingen under konstant overvågning af specialister. I mangel af komplikationer overføres han til en almindelig afdeling. Rehabiliteringsperiodens særlige karakteristika bestemmes individuelt.
Forebyggelse
Forebyggende foranstaltninger til at forhindre udviklingen af transmuralt infarkt har til formål at reducere den negative indvirkning af potentielt skadelige faktorer på menneskekroppen. Særligt vigtigt er forebyggelse af et gentagne anfald hos syge mennesker. Ud over medicinsk støtte bør de følge en række medicinske anbefalinger, herunder ændringer i ernæring, korrektion af fysisk aktivitet og livsstil.
Forebyggelse kan således være primær (for personer, der aldrig har haft et transmuralt eller andet infarkt før) og sekundær (for at forhindre gentagelse af myokardieinfarkt).
Hvis en person er i risikogruppen for udvikling af kardiovaskulær patologi, udarbejdes følgende anbefalinger til ham:
- Øg fysisk aktivitet.
Hypodynami kan forårsage mange kardiovaskulære problemer. Understøttelse af hjertetonus er især nødvendigt for personer over 35-40 år. Du kan enkelt og effektivt styrke hjertet ved daglig gang, jogging, svømning og cykling.
- Giv helt op med dårlige vaner.
Rygning og alkoholindtagelse er skadeligt for alle, uanset deres oprindelige helbredstilstand. Og for personer med hjerte-kar-sygdomme er alkohol og cigaretter kategorisk kontraindiceret. Og dette er ikke bare ord, men en bevist kendsgerning.
- Spis kvalitet og ordentlig ernæring.
Ernæring er fundamentet for vores generelle sundhed og karsundhed. Det er vigtigt at indtage så lidt stegt mad, animalske fedtstoffer, produkter med syntetiske erstatninger, transfedtsyrer og store mængder salt som muligt. Det anbefales at udvide kosten med grøntsager, salat, frugt, nødder, bær og fisk og skaldyr.
- Undgå de negative virkninger af stress, søg flere positive følelser.
Det er ønskeligt at undgå, hvis det er muligt, overdreven følelsesmæssig stress og chok. Personer, der er tilbøjelige til bekymring og angst, og som ofte tager situationer "tæt på hjertet", anbefales at tage beroligende midler (efter konsultation med en læge).
- Overvåg blodtryksaflæsninger.
Ofte fremkaldes de processer, der fører til efterfølgende spasmer og blokering af det vaskulære lumen, af en stigning i blodtrykket. For at undgå sådanne komplikationer bør du selv overvåge blodtrykket og tage antihypertensive lægemidler ordineret af en læge rettidigt.
- Kontroller blodsukkerniveauet.
Patienter med diabetes mellitus har problemer med tilstanden af karvæggene, som bliver mere skrøbelige og let tilstoppede på grund af sygdommen. For at forhindre udviklingen af patologiske intravaskulære processer er det nødvendigt regelmæssigt at konsultere en endokrinolog, gennemgå behandling og forblive under systematisk medicinsk kontrol (for at overvåge blodsukkerværdier).
- Se en kardiolog regelmæssigt.
Personer med risiko for at udvikle transmuralt infarkt eller andre hjertesygdomme bør systematisk (1-2 gange om året) undersøges af en praktiserende læge og en kardiolog. Denne anbefaling er især relevant for patienter over 40-45 år.
Sekundær forebyggelse har til formål at forhindre udviklingen af et gentaget anfald af transmuralt infarkt, som kan være fatalt for patienten. Sådanne forebyggende foranstaltninger omfatter:
- Underret din læge om eventuelle mistænkelige symptomer (selv relativt harmløse symptomer);
- Følg lægens anvisninger og anvisninger;
- Sikring af tilstrækkelig fysisk aktivitet, kost- og livsstilsændringer;
- Valg af en type arbejdsaktivitet, der ikke kræver overdreven fysisk anstrengelse og ikke ledsages af psyko-følelsesmæssige chok.
Vejrudsigt
Patologier i det kardiovaskulære apparat er den hyppigste faktor for øget dødelighed. Transmuralt myokardieinfarkt er den farligste komplikation ved iskæmisk hjertesygdom, som ikke kan "dæmpes", selv på trods af den konstante forbedring af diagnostiske og terapeutiske metoder.
Overlevelse efter et anfald afhænger af mange faktorer - først og fremmest hastigheden af lægehjælp, samt kvaliteten af diagnosen, personens generelle helbred og alder. Derudover afhænger prognosen af indlæggelsesperioden fra anfaldets begyndelse, omfanget af hjertevævsskade, blodtryksværdier osv.
Eksperter estimerer oftest overlevelsesraten til et år, efterfulgt af tre, fem og otte år. I de fleste tilfælde, hvis patienten ikke har nyresygdomme og diabetes mellitus, anses en overlevelsesrate på tre år for realistisk.
Den langsigtede prognose bestemmes primært af behandlingens kvalitet og fuldstændighed. Den højeste risiko for død rapporteres i de første 12 måneder efter anfaldet. De vigtigste faktorer for patientens død er:
- Infarktrecidiv (mest almindelig);
- Kronisk myokardieiskæmi;
- Pludselig hjertedødssyndrom;
- Lungeemboli;
- Akut kredsløbsforstyrrelse i hjernen (slagtilfælde).
Korrekt udførte rehabiliteringsforanstaltninger spiller en afgørende rolle for prognosens kvalitet. Rehabiliteringsperioden bør forfølge følgende mål:
- Sørg for alle betingelser for organismens genopretning, dens tilpasning til standardbelastninger;
- Forbedre livskvalitet og præstation;
- Reducer risikoen for komplikationer, herunder tilbagefald.
Kvalitetsrehabiliteringsindsatser bør være sekventielle og uafbrudte. De består af følgende faser:
- Indlæggelsesperiode - begynder fra patientens indlæggelse på intensivafdelingen eller intensivafdelingen og videre - på kardiologisk eller vaskulær afdeling (klinik).
- Ophold på et rehabiliteringscenter eller sanatorium - varer op til 4 uger efter et hjerteanfald.
- Ambulant periode - involverer ambulant opfølgning af kardiolog, rehabiliteringslæge, LFK-instruktør (i et år).
Genoptræningen fortsættes derefter af patienten selvstændigt, derhjemme.
Grundlaget for vellykket rehabilitering er moderat og vedvarende fysisk aktivitet, hvis skema udvikles af en læge individuelt. Efter visse øvelser overvåges patientens tilstand af en specialist og evalueres efter en række kriterier (de såkaldte "stresstests" er særligt relevante). [ 10 ]
Ud over fysisk aktivitet omfatter rehabiliteringsprogrammet medicinstøtte og livsstilskorrektion (kostændringer, vægtkontrol, eliminering af dårlige vaner, overvågning af lipidmetabolisme). En integreret tilgang hjælper med at forhindre udvikling af komplikationer og tilpasse det kardiovaskulære system til de daglige aktiviteter.
Transmuralt myokardieinfarkt er karakteriseret ved den mest ugunstige prognose, hvilket forklares af den øgede sandsynlighed for dødelighed selv i præhospitalfasen. Omkring 20% af patienterne dør inden for de første fire uger efter anfaldet.

