Medicinsk ekspert af artiklen
Nye publikationer
Skader på det forreste korsbånd
Sidst revideret: 07.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
I flere årtier er der blevet arbejdet med at studere resultaterne af artroskopisk behandling af skader på knæleddets kapselligamentøse apparat.
Trods de mange forskellige artroskopiske metoder til behandling af anterior posttraumatisk ustabilitet i knæleddet er der stadig en betydelig procentdel af utilfredsstillende resultater, hvoraf de vigtigste årsager er komplikationer som følge af fejl i diagnosefaserne, kirurgisk behandling og rehabilitering af patienter med anterior posttraumatisk ustabilitet.
Litteraturen dækker ret omfattende mulige komplikationer efter artroskopisk behandling af anterior posttraumatisk instabilitet. Der er dog kun blevet lagt begrænset vægt på analysen af deres årsager og metoder til deres korrektion.
Epidemiologi
Problemet med behandling af patienter med knæledspatologi er fortsat vigtigt og et af de vanskeligste inden for traumatologi den dag i dag. Knæleddet er det hyppigst beskadigede led og tegner sig for op til 50 % af alle ledskader og op til 24 % af skader på underekstremiteterne.
Ifølge forskellige forfattere forekommer bristninger i knæleddets korsbånd med en hyppighed på 7,3 til 62% blandt alle skader på knæleddets kapsel-ligamentøse apparat.
Diagnosticering Skader på det forreste korsbånd
Alle patienter gennemgår en klinisk og radiologisk undersøgelse før den primære operation. Der udføres anamnese, undersøgelse, palpation, klinisk testning af knæleddets strukturskade, radiografi, generel blod- og urinanalyse samt biokemiske blod- og urinprøver. Ifølge indikationer udføres følgende instrumentelle undersøgelser: testning på CT-1000-enheden, CT, MR, ultralyd. Diagnostisk artroskopi går umiddelbart forud for kirurgisk behandling.
Patientundersøgelsen begynder med at finde ud af klagerne og indsamle anamnese. Det er vigtigt at bestemme mekanismen for skade på knæleddets ligamentapparat og indsamle information om tidligere operationer på knæleddet. Dernæst udføres en undersøgelse, palpation, måling af leddets omkreds, bestemmelse af amplituden af passive og aktive bevægelser, og der anvendes også i vid udstrækning Lysholm-spørgeskema-testtabellerne for atleter og 100-punktsskalaen udviklet på Central Institute of Traumatology and Orthopedics for patienter med mindre fysiske belastninger.
Funktionerne i de nedre ekstremiteter vurderes ud fra følgende parametre: klager over ustabilitet i leddet, evnen til aktivt at eliminere den passivt pålagte patologiske forskydning af skinnebenet, støtteevne, halthed, udførelse af særlige motoriske opgaver, maksimal styrke af de periartikulære muskler under længerevarende arbejde, hypotrofi af lårmusklerne, muskeltonus, klager over smerter i leddet, tilstedeværelsen af synovitis, overholdelse af motoriske evner med niveauet af funktionelle aspirationer.
Hvert tegn vurderes på en 5-punkts skala: 5 point - ingen patologiske ændringer, kompensation af funktioner; 4-3 point - moderate ændringer, subkompensation; 2-0 point - udtalte ændringer, dekompensation.
Vurderingen af behandlingsresultater omfatter tre grader: god (mere end 77 point), tilfredsstillende (67-76 point) og utilfredsstillende (mindre end 66 point).
Et af kriterierne for subjektiv evaluering af behandlingsresultater er patientens egen vurdering af sin funktionelle tilstand. Betingelsen for et godt resultat er genoprettelse af funktionel præstation. Uden dette betragtes behandlingsresultaterne som tilfredsstillende eller utilfredsstillende.
Under den kliniske undersøgelse vurderes bevægelsesomfanget, og der udføres stabilitetstest. Det er altid vigtigt at udelukke det forreste skuffetegn.
Patienter klager over smerter og/eller en følelse af ustabilitet i leddet. Smerten kan være forårsaget af selve ustabiliteten eller af tilhørende brusk- eller meniskskade. Nogle patienter kan ikke huske den tidligere skade og bliver pludselig opmærksomme på knæleddet måneder eller år senere. Patienter beskriver sjældent knæleddet som ustabilt. De beskriver normalt usikkerhed, løshed og manglende evne til at kontrollere bevægelse i det skadede led.
Krepitation under knæskallen er karakteristisk på grund af en overtrædelse af biomekanikken i patellofemoralleddet.
Ofte bliver sekundære symptomer dominerende: kronisk ledvæske, degenerative forandringer i leddet eller Bakers cyste.
Tilstanden af de aktiv-dynamiske stabiliserende strukturer både før og efter operationen anses også for vigtig. Dette skyldes opnåelsen af en tilstrækkelig pålidelig stabiliserende effekt takket være de periartikulære muskler.
Der lægges stor vægt på indikatoren for muskelstyrke.
For at diagnosticere anterior ustabilitet og evaluere de langsigtede resultater af dens behandling anvendes de mest informative tests: det anterior "skuffe"-symptom i tibias neutrale position, abduktionstesten, adduktionstesten og Lachman-testen.
En vigtig indikator for den funktionelle tilstand er evnen til aktivt at eliminere den passivt pålagte patologiske forskydning af tibia i forhold til låret.
Fra specielle motoriske opgaver bruger vi gang, løb, hop, trapper, squats osv.
Det er bydende nødvendigt at tage hensyn til udholdenheden af de periartikulære muskler under langvarigt arbejde.
Det passive testkompleks omfatter det anteriore "skuffe"-symptom i tre positioner af tibia, abduktions- og adduktionstest ved 0 og 20° fleksion i leddet, en rekurvationstest og en lateral ændring af støttepunktstest, Lachman-Trillat-testen og måling af patologisk rotation af tibia.
Det aktive testkompleks omfatter en aktiv anterior "skuffe"-test i tre positioner af underbenet, aktiv abduktions- og adduktionstest ved 0 og 20° fleksion i leddet samt en aktiv Lachman-test.
For at bestemme skade eller insufficiens af det forreste korsbånd anvendes det forreste "skuffe"-symptom - passiv forskydning af tibia (anterior translation), også med forskellige fleksionspositioner af tibia. Det anbefales at fokusere på en af de mest accepterede, ifølge litteraturen, graderinger af dette symptom: I grad (+) - 6-10 mm, II grad (++) -11-15 mm, III grad (+++) - mere end 15 mm.
Derudover bør det anteriore skuffesymptom vurderes med forskellige rotationspositioner af tibia - 30°, ekstern eller intern rotation.
Lachman-tegnet er anerkendt som den mest patognomoniske test til at detektere skader på det forreste korsbånd eller dets transplantat. Det menes, at den giver mest information om tilstanden af det forreste korsbånd ved akut KC-skade, da der, når den udføres, næsten ingen muskulær modstand mod den anteroposteriore translation (forskydning) af tibia, såvel som ved kronisk KC-instabilitet.
Lachman-testen udføres i liggende stilling. Lachman-testen vurderes ud fra størrelsen af den anteriore forskydning af tibia i forhold til femur. Nogle forfattere bruger følgende graderinger: Grad I (+) - 5 mm (3-6 mm), Grad II (++) - 8 mm (5-9 mm), Grad III (+++) - 13 mm (9-16 mm), Grad IV (++++) - 18 mm (op til 20 mm). I et forsøg på at ensartede vurderingssystemet bruger vi en tretrinsgradering svarende til den, der tidligere er beskrevet for det anteriore "skuffe"-symptom.
Symptomet på en ændring i rotationspunktet, eller symptomet på anterior dynamisk subluksation af tibia (pivot shift-test), betragtes også som et patognomonisk symptom for skade på det forreste korsbånd; i mindre grad er det karakteristisk for en kombination med en ruptur af de indre laterale ligamentstrukturer.
Testen udføres i liggende stilling, benmusklerne skal være afslappede. Den ene hånd griber fat i foden og drejer skinnebenet indad, den anden er placeret i området ved den laterale femoralkondyl. Ved langsom fleksion af knæleddet til 140-150° mærker hånden forekomsten af anterior subluksation af tibia, som elimineres ved yderligere fleksion.
Pivotskifttesten på Macintosh udføres i en lignende patientposition. Indadrotation af tibia udføres med den ene hånd og valgusdeviation med den anden. Ved en positiv test forskydes den laterale del af tibias ledflade (det ydre plateau) fremad, ved langsom fleksion af knæet til 30-40° forskydes den bagud. Selvom pivotskifttesten betragtes som patognomonisk for forreste korsbåndsdefekt, kan den være negativ i tilfælde af skade på tractus iliotibialis (ITT), fuldstændig longitudinel ruptur af den mediale eller laterale menisk med dislokation af dens krop (en "vandkandehåndtagsruptur"), en udtalt degenerativ proces i den laterale del af leddet, hypertrofi af tuberklerne i tibias interkondylære eminens osv.
Den aktive Lachmann-test kan anvendes både under klinisk undersøgelse og under radiografisk undersøgelse. Ved skade på det forreste korsbånd når den anteriore forskydning af skinnebenet 3-6 mm. Testen udføres i liggende stilling med benene fuldt udstrakt. Den ene hånd placeres under låret på det undersøgte lem, bøjes ved knæleddet i en vinkel på 20°, og det andet bens kneben gribes med hånden, så låret på det undersøgte lem ligger på undersøgerens underarm. Den anden hånd placeres på den forreste overflade af patientens ankelled, og patientens hæl presses mod bordet. Derefter bedes patienten spænde lårets quadriceps-muskel og nøje overvåge bevægelsen af tibial tuberositas fremad. Hvis den forskydes med mere end 3 mm, betragtes symptomet som positivt, hvilket indikerer skade på det forreste korsbånd. For at bestemme tilstanden af leddets mediale og laterale stabilisatorer kan en lignende test udføres med intern og ekstern rotation af skinnebenet.
Røntgenbillede
Radiografi udføres ved hjælp af den generelt accepterede metode i to standardprojektioner; funktionelle røntgenbilleder udføres også.
Ved evaluering af billederne tages der hensyn til patellas position, den tibiofemorale vinkel, det laterale tibialplateaus konveksitet, det mediale plateaus konkavitet og fibulas dorsale position i forhold til tibia.
Røntgenbilleder giver os mulighed for at vurdere knæleddets generelle tilstand, identificere degenerative forandringer, bestemme knoglernes tilstand, typen og placeringen af metalstrukturer, placeringen af tunnelerne og deres udvidelse efter kirurgisk behandling.
Lægens erfaring er af stor betydning, da evalueringen af de opnåede billeder er ret subjektiv.
Laterale røntgenbilleder bør tages ved 45° fleksion i leddet for korrekt at vurdere forholdet mellem tibia og knæskallen. For objektivt at vurdere tibias rotation er det nødvendigt at lægge tibias laterale og mediale kondyler oven på hinanden. Knæskallens højde vurderes også.
Utilstrækkelig ekstension er lettere at diagnosticere i den laterale projektion, hvor patienten ligger med benet proneret.
For at bestemme ekstremitetsaksen kræves yderligere røntgenbilleder i direkte projektion på lange kassetter med patienten stående, da der er afvigelser fra normen ved deformerende artrose. Ekstremets anatomiske akse, bestemt af lårets længderetning i forhold til skinnebenet, er i gennemsnit 50-80°. Dette er det vigtigste punkt i forbindelse med videre kirurgisk behandling (korrigerende osteotomi, artroplastik, endoprotese).
Graden af forskydning af tibia i forhold til femur i anteroposterior og medial-lateral retning bestemmes ved hjælp af funktionelle røntgenbilleder med belastning.
Ved kronisk anterior ustabilitet i knæleddet bemærkes karakteristiske radiografiske tegn: indsnævring af den interkondylære fossa, indsnævring af ledrummet, tilstedeværelsen af perifere osteofytter på skinnebenet, øvre og nedre poler af patella, uddybning af den forreste meniskfure på femurs laterale kondyl, hypertrofi og spidshed af tuberkelet i den interkondylære eminens.
Det laterale røntgenbillede indikerer meget ofte årsagen til bevægelsesbegrænsningen. Det laterale røntgenbillede ved maksimal ekstension kan indikere utilstrækkelig ekstension, mens man vurderer tibialtunnelens position i forhold til den interkondylære bue, der fremstår som en lineær fortykkelse (Blumensaats linje).
 [ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
[ 14 ], [ 15 ], [ 16 ], [ 17 ], [ 18 ], [ 19 ], [ 20 ]
Computertomografi
CT betragtes ikke som en rutinemæssig undersøgelse. CT udføres på patienter, når andre typer undersøgelser er utilstrækkeligt informative, især i tilfælde af kompressionsfrakturer af tibialkondylerne.
CT er god til at visualisere knogle- og osteokondralskader. CT muliggør forskellige dynamiske tests med knæfleksion i forskellige vinkler.
 [ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
[ 21 ], [ 22 ], [ 23 ], [ 24 ], [ 25 ]
KT-1000
Til måling af tibias anteroposteriore forskydning anvendes KT-1000-apparatet.
KT-1000-apparatet er et artrometer, der består af selve apparatet til måling af skinnebenets anteroposteriore forskydning i forhold til lårbenet og støtter til de nederste tredjedele af lårene og fødderne. Apparatet fastgøres til skinnebenet ved hjælp af velcrostropper, og den eksisterende sensorplatform presser knæskallen mod lårbenets forreste overflade. I dette tilfælde skal ledrummet falde sammen med linjen på apparatet. Underbenet, der er placeret på støtterne, bøjes ved knæleddet inden for 15-30° for at måle skinnebenets anteriore forskydning og 70° for at måle skinnebenets posteriore forskydning i forhold til lårbenet.
Først testes det skadede knæled. For at måle den anteriore forskydning af skinnebenet trækker lægen håndtaget, der er placeret i den anteriore-øvre del af apparatet, mod sig selv og forsøger at foretage en anteriore forskydning af skinnebenet ved at holde sensorpuden på knæskallen. I dette tilfælde påføres en kraft på 6, 8 og 12 kg, som styres af lydsignaler. Med hvert lydsignal noterer lægen pilens afvigelse på skalaen og registrerer apparatets aflæsninger. Skinnebenets forskydning i forhold til lårbenet udtrykkes i millimeter. Derefter tester lægen den posteriore forskydning af skinnebenet ved at bøje den i knæleddet til en vinkel på 70° og forsøger at forskyde skinnebenet bagud ved hjælp af apparatets håndtag. Det lydsignal, der opstår, når pilen afbøjes, angiver størrelsen af den posteriore forskydning af skinnebenet i forhold til lårbenet.
Lignende test udføres på det sunde knæled. De tilsvarende data fra det sunde og det beskadigede knæled sammenlignes derefter og trækkes fra. Denne forskel viser mængden af anterior forskydning af skinnebenet i forhold til lårbenet under en belastning på 6, 8 og 12 kg.
Anterior forskydning bestemmes ved en 30° fleksionsvinkel af tibia.
Hvis der påvises en forskel i størrelsen af den anteriore forskydning ved 67H og 89H i de berørte og raske led på mere end 2 mm, mistænkes en ruptur af det forreste korsbånd.
Der er visse principper for instrumentel testning af knæleddets ustabilitet. Følgende parametre skal tages i betragtning: graden af stivhed ved fiksering af lemmet med bælter, placeringen af sensorerne på leddet, fuldstændig afslapning af benmusklerne, arthrometerets placering i forhold til ledrummet, graden af rotation af underbenet, benets vægt, fleksionsvinklen i knæleddet.
I den akutte periode efter skaden er brugen af et arthrometer uhensigtsmæssig, da det er umuligt at afslappe de periartikulære muskler fuldstændigt. Det er nødvendigt at vælge skinnebenets neutrale position korrekt, idet der tages højde for, at der ved anterior forskydning af skinnebenet forekommer intern rotation, ved posterior - ekstern. Ellers vil værdien af den anteroposteriore translation være mindre end den sande værdi. For at opnå den maksimale værdi af patologisk forskydning af skinnebenet er det også nødvendigt at tillade dens frie rotation.
Graden af translation afhænger af størrelsen af den påførte kraft, dens tiltrækningspunkt og retning.
Brugen af fodstøtter bør ikke begrænse underbenets rotation. Det er nødvendigt at placere sensorerne strengt orienteret mod ledområdet, da aflæsningerne vil være mindre end den sande værdi, hvis de forskydes distalt, og mere end den sande værdi, hvis de forskydes proksimalt.
En obligatorisk betingelse for en objektiv vurdering er fiksering af knæskallen i den interkondylære fure. For at gøre dette er det nødvendigt at give tibia en fleksionsvinkel i leddet på omkring 25-30°. Ved medfødte og posttraumatiske subluksationer af knæskallen øges fleksionsvinklen til 40°. Ved anterior ustabilitet er fleksionsvinklen i leddet 30°, ved posterior ustabilitet - 90°.
To lydsignaler ledsager testen: det første ved en belastning på 67 N, det andet ved 89 N. Nogle gange kræves der mere kraft for at fastslå en ruptur af det forreste korsbånd.
Normalt overstiger forskellen mellem de to lemmer ved test af den anteroposteriore forskydning ikke 2 mm; nogle gange angives en værdi på mindre end 3 mm som normalgrænse.
Der tages højde for indekset for anterior compliance, dvs. forskellen mellem forskydningen ved 67 N og 89 N. Denne værdi bør normalt heller ikke overstige 2 mm.
Hvis forskydningen er mere end 2 mm, kan vi tale om en ruptur af det forreste korsbånd (forreste korsbåndstransplantat).
Det skal også bemærkes, at det ikke anbefales at bruge KT-1000 arthrometeret i tilfælde af ustabilitet i begge knæled eller hypermobilitet.
Afslutningsvis skal det siges, at der ved brug af dette artrometer bestemt er et element af subjektivitet, afhængigt af en række parametre, herunder forskeren. Derfor bør undersøgelsen af patienter (hvis muligt) udføres af én læge.
Ved hjælp af CT-1000 er det kun muligt at fastslå den anteroposteriore forskydning af tibia i forhold til femur, mens lateral ustabilitet ikke registreres.
Magnetisk resonansbilleddannelse
MR-scanning er den mest informative af de ikke-invasive forskningsmetoder, der muliggør visualisering af både knogle- og bløddelsstrukturer i knæleddet.
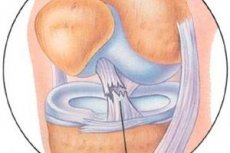
Et sundt forreste korsbånd bør fremstå med lav intensitet på alle billeder. Sammenlignet med det tættere bageste korsbånd kan det forreste korsbånd være en smule inhomogent. På grund af dets skrå orientering foretrækker mange at bruge skrå koronale billeder. Hvis det forreste korsbånd er revet over, kan MR-scanning visualisere skadestedet.
Det forreste korsbånd er tydeligt visualiseret på laterale sektioner under ekstension og udadrotation af tibia. Det forreste korsbånd er lysere end det bagerste korsbånd, og fibrene i det forreste korsbånd er snoede. Fravær af fibrenes kontinuitet eller deres kaotiske orientering indikerer en ligamentruptur.
En fuldstændig ruptur af det forreste korsbånd diagnosticeres mere ved indirekte tegn: anterior forskydning af skinnebenet, overdreven posterior hældning af det bageste korsbånd, bølget kontur af det forreste korsbånd.
Ultralydsundersøgelse
Fordelene ved ultralyd er lave omkostninger, sikkerhed, hastighed og meget informative billeder af blødt væv.
Ultralyd gør det muligt at undersøge tilstanden af knæleddets bløde væv, knogleoverfladen og brusken ved hjælp af strukturens ekogenicitet, og også at bestemme vævsødem, væskeophobning i ledhulen eller periartikulære formationer ved et fald i ekogeniciteten. Ultralyd bruges til at detektere skader på knæleddets menisk, kollaterale ledbånd og bløde vævsstrukturer omkring knæleddet.
Artroskopi
I diagnostisk artroskopi anvender forfatterne standardmetoder: anterolateral, anteromedial og superior patellar lateral.
Artroskopisk undersøgelse af det forreste korsbånd omfatter vurdering af det forreste korsbånds udseende, integriteten af ligamentets egen synovialmembran, orienteringen af kollagenfibre ikke kun ved ligamentets tibiale fastgørelsessted, men også langs dets længde, især ved lårbensindsættelsesstedet. Hvis artroskopisk diagnostik i tilfælde af skade på det forreste korsbånd langs dets længde og ved tibial fastgørelsessted med et bristet knoglefragment ikke giver nogen særlig vanskelighed, giver diagnostik af intrasynoviale (intrastrunkale) friske og gamle skader på det forreste korsbånd store vanskeligheder. Dette skyldes, at det forreste korsbånd udvendigt ved første øjekast synes at være intakt: synovialmembranen er intakt, palpation af det forreste korsbånd med en artroskopisk krog viser tilstedeværelsen af en fuldgyldig struktur og tykkelse af ligamentet, det artroskopiske symptom på den forreste "skuffe" viser tilstrækkelig spænding af ligamentfibrene. En mere omhyggelig undersøgelse af kapillærnetværket i den midterste og femorale del af ligamentet, samt åbning af ligamentets synovialmembran, gør det dog muligt at bestemme skader på ligamentfibrene og tilstedeværelsen af blødninger eller arvæv. Et sekundært tegn på en gammel intrasynovial skade på det forreste korsbånd er hypertrofi af synovial- og fedtvævet på den femorale del af det bageste korsbånd og hvælvingen af det interkondylære hak i lårbenet ("vævsvækst"-symptomet).
Nogle gange er det kun artroskopisk muligt at registrere følgende typer af skader på det forreste korsbånd:
- skade på det forreste korsbånd ved lårbenets fæstested med eller uden dannelse af en stump;
- intrasynovial skade på det forreste korsbånd;
- skade på det forreste korsbånd;
- i sjældne tilfælde - skade på det forreste korsbånd i området af den interkondylære eminens med et brud på et knoglefragment.
Behandling Skader på det forreste korsbånd
Ved den kompenserede form for anterior instabilitet i knæleddet består behandlingen af immobilisering efterfulgt af genoprettelse af ledmobilitet og funktionerne af aktive stabilisatorer (muskler).
Ved subkompenserede og dekompenserede former for anterior instabilitet er der behov for kirurgisk indgreb, der sigter mod at genoprette integriteten af primært statiske stabilisatorer. Behandlingskomplekset omfatter nødvendigvis funktionel behandling for at styrke aktive stabilisatorer.
Det skal også bemærkes, at som følge af behandlingsforanstaltninger, primært i tilfælde af anteromedial ustabilitet, er overgange fra subkompenseret til kompenseret form mulige, da denne anatomiske region har det største antal sekundære stabilisatorer, hvilket har en gavnlig effekt på behandlingsresultatet.
Behandling af patienter med anterior ustabilitet i knæleddet afhænger af mange faktorer: alder, type af professionel aktivitet, niveau af sportstræning, samtidige intraartikulære skader, grad af ustabilitet, risiko for ny skade, tid siden skaden. Først og fremmest er plastisk rekonstruktion af det forreste korsbånd i tilfælde af ruptur indiceret for professionelle atleter, især med samtidige skader på andre strukturer i knæleddet. Rekonstruktion af det forreste korsbånd anbefales også til kronisk ustabilitet i knæleddet.
Indikationer for anterior artroskopisk statisk stabilisering er primære og recidiverende subkompenserede og dekompenserede former og typer af anteromedial (A2M1, A2M2, AZM1, AZM2, AZM3) og anterolateral (A2L1, A2L2, A2L3, AZL1, AZL2, AZL3) instabilitet samt manglende evne til at kompensere for patologien med konservative behandlingsmetoder.
Beslutningen om plastisk rekonstruktion af det forreste korsbånd hos patienter over 50 år træffes afhængigt af patientens alder og niveau af fysisk aktivitet samt graden af deformerende artrose. Plastikkirurgi af det forreste korsbånd anbefales i tilfælde af alvorlig begrænsning af fysisk aktivitet på grund af ustabilitet i knæleddet.
I hvert enkelt tilfælde træffes beslutningen om kirurgisk behandling under hensyntagen til patientens individuelle karakteristika.
Følgende tilstande og sygdomme betragtes som kontraindikationer for statisk stabilisering:
- tilstedeværelse af gonartrose grad III-IV;
- alvorlig hypotrofi af lårmusklerne;
- ledkontraktur;
- perioden efter skaden er mere end 3 dage og mindre end 3 uger;
- infektionssygdomme;
- osteoporose;
- trombose i karrene i underekstremiteterne.
I fasen med bestemmelse af indikationer og kontraindikationer for kirurgisk behandling af anterior posttraumatisk ustabilitet opstår der undertiden et dilemma. På den ene side bliver konsekvenserne af kronisk ustabilitet (hypotrofi af lårmusklerne, deformerende artrose) kontraindikationer for at udføre statisk stabilisering, og artroskopisk stabilisering ved hjælp af transplantater med knogleblokke fører til en øget belastning på ledbrusken (som en konsekvens - til progression af deformerende artrose). På den anden side giver konservative metoder ikke en tilstrækkelig stabiliserende effekt, hvilket også bidrager til udviklingen af deformerende artrose.
Nogle gange anbefales det at udsætte operationen, indtil bevægeligheden i knæleddet øges, hvilket kan tage 2-3 uger. Udsættelse af operationen i den akutte fase fører til en reduktion af komplikationer under genoptræningsforanstaltninger forbundet med genoprettelse af bevægeligheden i knæleddet efter kirurgisk behandling.
Valg af autograft og fikseringsmetode
De mest anvendte autografter til rekonstruktion af det forreste korsbånd er patellarsenen, semimembranosus- og gracessenen, og i sjældne tilfælde akillessenen og quadriceps-senen. Den centrale tredjedel af patellarsenen med to knogleblokke er fortsat den mest almindelige autograft til rekonstruktion af det forreste korsbånd hos atleter. Quadriceps-senen med én knogleblok eller uden en knogleblok anvendes i stigende grad som autograft til erstatning af det forreste korsbånd. Det mest anvendte automateriale til transplantation af det forreste korsbånd ved CITO er den centrale tredjedel af patellarsenen. Dette transplantat har to knogleblokke (fra patella og tibial tuberositas) for at sikre primær pålidelig stiv fiksering, hvilket letter tidlig belastning.
Fordelene ved patellarseneautograft er som følger.
- Normalt tillader bredden af patellaligamentet udtagning af et autograft af enhver ønsket bredde og tykkelse. Typisk er transplantatet 8-10 mm bredt, men nogle gange, i tilfælde af gentagen rekonstruktion, kan den nødvendige bredde nå op på 12 mm.
- Patellaligamentet er altid tilgængeligt som automateriale og har mindre anatomiske variationer. Dette muliggør teknisk enkel automaterialeindsamling når som helst.
- Knogleblokke gør det muligt at fiksere transplantatet sikkert, for eksempel ved hjælp af interferensskruer, der skrues fast mellem knogleblokken og knogletunnelens væg. Denne metode giver en meget høj primær fiksering.
Brugen af et autograft fra senerne i semitendinosus- og gracemusklerne øger ifølge nogle forfattere den patologiske udadrotation af tibia til 12%. Succesen med rekonstruktionen af det forreste korsbånd afhænger i høj grad af den biologiske ombygning af transplantatet.
På grund af fjernelsen af en strimmel ledbånd med knogleblokke fra patella og tibial tuberositas, bliver dette område smertefuldt. Selvom knogledefekten kan lukkes med svampet knogle, er det ikke altid muligt at lukke defekten tilstrækkeligt med blødt væv, især hvis den primære skade har forårsaget ardannelse omkring senen.
Da knogleblokken er taget fra tibial tuberositas, hvilket er vigtigt for knæstøtte, kan nogle patienter (brydere, kunstnere, præster osv.) klage over smerter under direkte belastning af knæleddet eller manglende evne til at støtte knæet. Der er observationer, hvor patienten ikke klager over ustabilitet i knæleddet og utilstrækkelig lemfunktion efter operationen, men på grund af denne komplikation er tvunget til at ophøre eller begrænse sin sædvanlige professionelle aktivitet. Derfor er et godt resultat ikke kun baseret på stabilitet.
I sports- og ballettraumeklinikken på Central Institute of Traumatology and Orthopedics foretrækkes brugen af autografter fra patellarligamentet med to knogleblokke og deres fiksering med interferensskruer.
Anterior statisk stabilisering af knæleddet med et frit autograft fra patellaligamentet udføres efter diagnostisk artroskopi for at bestemme omfanget og typerne af interventionen.
Autograftet tages normalt fra den ipsilaterale ekstremitet for at bevare den kontralaterale ekstremitet som støtte. Først tages en knogleblok fra tibial tuberositas, derefter fra patella. En af knogleblokkene skal være stor nok til at blive fikseret i femoraltunnelen.
For at reducere sandsynligheden for splintring af knogleblokken og mængden af skade på donorstedet høstes trapezformede autograft-knoglefragmenter; en sådan knogleblok er lettere at bearbejde med en krympetang, hvilket giver transplantatet en afrundet form, samtidig med at risikoen for patellafraktur reduceres.
Et sådant autograft er nemmere at installere i intraossøse tunneler. Autograftet afskæres først fra tibial tuberositas og derefter fra patella.
Ved hjælp af artroskopisk kompression gives knogleblokke en afrundet form.
Samtidig med forberedelsen af autograftet bestemmes den optimale (isometriske) position af tibialtunnelen. Til dette formål anvendes et specielt stereoskopisk system (vinklen på det stereoskopiske system er 5,5°). Tunnelen centreres med fokus på den resterende tibiale del af det forreste korsbånd, og hvis den er fraværende, på området mellem tuberklerne i den interkondylære eminens eller 1-2 mm bag dem.
Dens diameter varierer afhængigt af størrelsen på autotransplantatet (den skal være 1 mm større end transplantatets diameter). Et bor med en given diameter bruges til at danne en intraossøs tunnel (strengt langs egeren, ellers vil kanalen udvide sig). Leddet vaskes grundigt for at fjerne knoglefragmenter. En artroskopisk rasp bruges til at udglatte kanten af tibialkanalens udgang.
I næste trin bestemmes lårbensindsætningspunktet på den laterale femurkondyl (5-7 mm fra den bageste kant) for højre knæled ved klokken 11 ved hjælp af en boremaskine. Ved revisionsrekonstruktioner anvendes den "gamle" kanal normalt med mindre variationer i dens placering. Ved hjælp af et kanyleret bor bores lårbenskanalen; dens dybde bør ikke overstige 3 cm. Når kanalen er færdigboret, bearbejdes kanterne af lårbenskanalen ved hjælp af en artroskopisk rasp.
I nogle tilfælde udføres plastikkirurgi af det interkondylære hak (gotisk bue, rampe af det interkondylære hak).
Før autograftet indsættes i knogletunnelerne, fjernes alle knoglebruskfragmenter fra ledhulen ved hjælp af en artroskopisk klemme, og leddet skylles grundigt.
Det suturerede transplantat indsættes i de intraossøse tunneler og fikseres i femurtunnelen med en interferensskrue.
Efter fiksering af transplantatets femorale ende vaskes leddet med antiseptiske midler for at forhindre purulente komplikationer.
Derefter strækkes den opererede underekstremitet helt ud og fikseres i skinnebenskanalen, nødvendigvis med fuld udstrækning af knæleddet. Trådene trækkes langs kanalens akse, artroskopet indsættes i den nedre skinnebenskanal, fikseringspunktet og -retningen med en skrue bestemmes ved hjælp af en strikkepind (hvis knoglevævet i dette område er hårdt, indsættes et sværd). Ved iskruening overvåges knogleblokkens forskydning i henhold til trådenes position og spænding, så den ikke skubbes ud af kanalen ind i ledhulrummet. I næste trin visualiseres det ved hjælp af et artroskop, om knogleblokken stikker ud i leddet på grund af sin forskydning langs kanalens akse, når skruen strammes (derfor er det bedre at bruge en selvstrammende skrue), derefter vurderes graden af knogleblokkens adhæsion til knogletunnelvæggen ved hjælp af et artroskop, hvorefter skruen strammes helt.
Hvis den oprindelige længde af autograftet med knogleblokke overstiger 10 cm, er der stor sandsynlighed for, at knogleblokken stikker ud af tibialkanalen.
For at undgå smerter i patellofemoralleddet i den postoperative periode, bides den fremspringende del af knogleblokken af efter fiksering.
Før lukning med blødt væv, glattes skarpe, fremspringende knoglekanter og hjørner med en rasp, og derefter sys blødt væv.
Undersøg derefter omhyggeligt området omkring tibialskruen for blødning; udfør om nødvendigt grundig hæmostase ved hjælp af koagulation.
Kontrolrøntgenbilleder i to projektioner tages direkte på operationsstuen.
Sårene sys tæt sammen i lag; det anbefales ikke at installere dræning, da det bliver et indgangspunkt for infektion; om nødvendigt (ved udslæt i leddet) udføres en ledpunktur den næste dag.
En postoperativ skinne med 0-180° lås anlægges på det opererede ben.
Efter operationen påføres et koldt system på leddet, hvilket reducerer antallet af komplikationer såsom paraartikulært ødem og ledeffusion betydeligt.
For første gang i Rusland er Centralinstituttet for Traumatologi og Ortopædi begyndt at bruge en mere universel metode til fiksering af autografter med Rigidfix polymælkesyrestifter og den nyeste generation af Mi-La-Gro interferensskruer til grafter med knogleblokke. Metodens universalitet ligger i dens anvendelse på både bløddelsgrafter og grafter med knogleblokke. Fordelene ved metoden er fraværet af risikoen for at beskadige bløddelsdelen af autograftet med knogleblokke på fikseringstidspunktet, stiv fiksering og fraværet af problemer med at fjerne fikseringsstifterne på grund af deres resorption. Stivheden af den primære fiksering og den tætte pasform af graftets knogleblokke sikres af hævelsen af stifterne og den resulterende kompression.

