Medicinsk ekspert af artiklen
Nye publikationer
Kronisk meningitis
Last reviewed: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Kronisk meningitis er en inflammatorisk sygdom, der i modsætning til den akutte form udvikler sig gradvist over flere uger (nogle gange mere end en måned). Sygdommens symptomer ligner symptomerne på akut meningitis: patienter oplever hovedpine, høj feber og undertiden neurologiske lidelser. Der er også karakteristiske patologiske forandringer i cerebrospinalvæsken.
Epidemiologi
Et af de mest udtalte udbrud af meningitis fandt sted i 2009 i epidemisk farlige områder i Vestafrika – i regionen "meningitis-bæltet", der ligger syd for Sahara, mellem Senegal og Etiopien. Udbruddet ramte lande som Nigeria, Mali og Niger: næsten 15 tusind tilfælde blev registreret. Sådanne udbrud i disse regioner forekommer regelmæssigt, cirka hvert 6. år, og sygdommens årsagsmiddel er oftest meningokokinfektion.
Meningitis, herunder kronisk meningitis, er karakteriseret ved en forholdsvis høj risiko for død. Der udvikles ofte komplikationer, både umiddelbare og fjerntliggende.
I europæiske lande registreres sygdommen meget sjældnere - omkring 1 tilfælde pr. hundrede tusinde af befolkningen. Børn er oftere syge (ca. 85% af tilfældene), selvom folk i alle aldre generelt kan blive syge. Meningitis er især almindelig hos spædbørn.
Patologien blev først beskrevet af Hippokrates. De første officielt registrerede udbrud af meningitis forekom i det 19. århundrede i Schweiz, Nordamerika, derefter i Afrika og Rusland. På det tidspunkt var dødeligheden af sygdommen over 90%. Dette tal faldt først betydeligt efter opfindelsen og introduktionen af en specifik vaccine i praksis. Opdagelsen af antibiotika bidrog også til reduktionen i dødeligheden. I det 20. århundrede blev epidemiske udbrud registreret sjældnere og sjældnere. Men selv nu betragtes akut og kronisk meningitis som dødelige sygdomme, der kræver øjeblikkelig diagnose og behandling.
Årsager kronisk meningitis
Kronisk meningitis er normalt forårsaget af et infektiøst agens. Blandt de mange forskellige mikroorganismer er de mest almindelige "syndere" i sygdommen:
- tuberkuløse mykobakterier; [ 1 ]
- det forårsagende agens for Lyme-sygdom (Borrelia burgdorferi);
- svampeinfektion (herunder Cryptococcus neoformans, Cryptococcus gatti, Coccidioides immitis, Histoplasma capsulatum, blastomyceter).
Tuberkulose-mykobakterier kan forårsage hurtigt fremadskridende kronisk meningitis. Sygdommen udvikler sig under patientens primære infektion, men hos nogle mennesker forbliver patogenet inde i kroppen i en "dvaletilstand", aktiveres under gunstige forhold og forårsager udvikling af meningitis. Aktivering kan forekomme på baggrund af indtagelse af lægemidler, der undertrykker immunsystemet (f.eks. immunsuppressive midler, kemoterapimedicin) eller med andre kraftige fald i immunforsvaret.
Meningitis som følge af Lyme-sygdom kan være enten akut eller kronisk. De fleste patienter oplever en langsom progression af sygdommen.
Svampeinfektion fremkalder udvikling af kronisk inflammation i hjernehinderne, hovedsageligt hos personer med svagt immunforsvar, der lider af forskellige immundefekttilstande. Nogle gange tager svampeinfektionen et bølgelignende forløb: symptomerne stiger langsomt, forsvinder derefter og dukker op igen.
Mindre almindelige patogener, der forårsager kronisk meningitis, omfatter:
- blegt treponem; [ 2 ]
- protozoer (for eksempel Toxoplasma gondii);
- vira (især enterovirus).
Kronisk meningitis diagnosticeres ofte hos HIV-inficerede patienter, især på baggrund af bakterielle og svampeinfektioner. [ 3 ] Derudover kan sygdommen have en ikke-infektiøs ætiologi. Således findes kronisk meningitis undertiden hos patienter med sarkoidose, [ 4 ] systemisk lupus erythematosus, [ 5 ] leddegigt, Sjögrens syndrom, Behcets sygdom, lymfom, leukæmi. [ 6 ]
Kronisk svampebetændelse kan udvikle sig efter injektion af kortikosteroider i epiduralrummet ved overtrædelse af aseptiske regler: sådanne injektioner bruges til at lindre smerter hos patienter med radikulitis. I dette tilfælde viser tegn på sygdommen sig inden for flere måneder efter injektionen. [ 7 ], [ 8 ]
Cerebral aspergillose forekommer hos cirka 10-20% af patienter med invasiv sygdom og skyldes hæmatogen spredning af organismen eller direkte forlængelse fra rhinosinusitis.[ 9 ]
I nogle tilfælde diagnosticeres kronisk meningitis, men der findes ingen infektion under prøverne. I en sådan situation taler man om idiopatisk kronisk meningitis. Det er bemærkelsesværdigt, at denne type sygdom ikke reagerer godt på behandling, men ofte forsvinder af sig selv - der opstår selvhelbredelse.
Risikofaktorer
Næsten enhver infektiøs patologi, der forårsager betændelse, kan blive provokerende faktorer i udviklingen af kronisk meningitis. Svagt immunforsvar øger risikoen yderligere.
En person kan blive smittet med en infektionssygdom fra en syg person eller en bakteriebærer (virusbærer) - en tilsyneladende rask person, der er smitsom for andre. Infektionen kan overføres via luftbårne dråber eller ved kontakt i hverdagsforhold - for eksempel ved brug af almindeligt bestik, kysseforhold og også under samliv (lejr, kaserne, sovesal osv.).
Risikoen for at udvikle kronisk meningitis øges betydeligt hos børn med umodent immunforsvar (spædbarnsalderen), hos personer, der rejser til epidemisk farlige områder, og hos patienter med immundefekttilstande. Rygning og alkoholmisbrug har også en negativ effekt.
Patogenese
Infektiøse toksiske processer spiller en ledende rolle i den patogenetiske mekanisme for udvikling af kronisk meningitis. De er forårsaget af omfattende bakteriæmi med udtalt bakteriel nedbrydning og frigivelse af giftige produkter i blodet. Endotoksineksponering skyldes frigivelse af toksiner fra patogenets cellevægge, hvilket medfører en forstyrrelse af hæmodynamikken, mikrocirkulationen og fører til alvorlige metaboliske forstyrrelser: iltmangel og acidose øges gradvist, hypokaliæmi forværres. Blodets koagulations- og antikoagulationssystemer lider. I den første fase af den patologiske proces observeres hyperkoagulation med en stigning i niveauet af fibrinogen og andre koagulationsfaktorer, og i den anden fase falder fibrin ud i små kar, og der dannes blodpropper. Med et yderligere fald i niveauet af fibrinogen i blodet øges sandsynligheden for blødninger, blødninger i forskellige organer og væv i kroppen.
Patogenens indtrængen i hjernemembranerne initierer udviklingen af symptomer og det patomorfologiske billede af kronisk meningitis. Først påvirker den inflammatoriske proces de bløde og arachnoide membraner, derefter kan den sprede sig til hjernens substans. Betændelsestypen er overvejende serøs, og i mangel af behandling udvikler den sig til en purulent form. Et karakteristisk tegn på kronisk meningitis er den gradvist stigende skade på rygsøjlens rødder og kranienerver.
Symptomer kronisk meningitis
De vigtigste symptomer på kronisk meningitis er vedvarende hovedpine (muligvis i kombination med spændinger i occipitalmusklerne og hydrocephalus), radikulopati med neuropati i kranienerverne, personlighedsforstyrrelser, forringelse af hukommelse og mental ydeevne samt andre forstyrrelser i kognitive funktioner. Disse manifestationer kan forekomme samtidigt eller separat fra hinanden.
På grund af excitation af nerveenderne i hjernehinderne suppleres stærke smerter i hovedet af smerter i nakke og ryg. Hydrocephalus og øget intrakranielt tryk kan udvikle sig, hvilket igen forårsager øget hovedpine, opkastning, apati, døsighed og irritabilitet. Ødem i synsnerverne, forringelse af synsfunktionen og parese af det opadgående blik observeres. Skade på ansigtsnerven er mulig.
Med tilføjelsen af vaskulære lidelser opstår kognitive problemer, adfærdsforstyrrelser og anfald. Akutte cerebrovaskulære hændelser og myelopatier kan udvikle sig.
Med udviklingen af basal meningitis på baggrund af forringelse af synet, opdages svaghed i ansigtsmusklerne, forringelse af hørelse og lugtesans, sensoriske forstyrrelser og svaghed i tyggemusklerne.
Efterhånden som den inflammatoriske proces forværres, kan der opstå komplikationer i form af ødem og hævelse i hjernen, infektiøst toksisk chok med udviklingen af DIC-syndrom.
Første tegn
Da kronisk meningitis udvikler sig langsomt, viser de første tegn på patologien sig ikke med det samme. Den infektiøse proces manifesterer sig ved en gradvis stigning i temperatur, hovedpine, generel svaghed, appetitløshed samt symptomer på en inflammatorisk reaktion uden for centralnervesystemet. Hos personer, der lider af immundefekttilstande, kan kropstemperaturindikatorerne være inden for normale grænser.
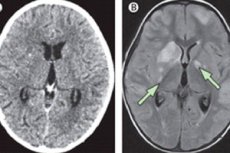
Kronisk meningitis bør først udelukkes, hvis patienten har vedvarende, uophørlig hovedpine, hydrocephalus, progressiv kognitiv svækkelse, radikulært syndrom eller kraniel neuropati. Hvis disse tegn er til stede, bør der udføres en spinalpunktur eller i det mindste en MR- eller CT-scanning.
De mest sandsynlige indledende symptomer på kronisk meningitis er:
- temperaturstigning (stabile aflæsninger inden for 38-39°C);
- hovedpine;
- psykomotoriske lidelser;
- forringelse af gangart;
- dobbeltsyn;
- krampagtige muskeltrækninger;
- visuelle, auditive, olfaktoriske problemer;
- meningeale tegn af varierende intensitet;
- forstyrrelser i ansigtsmusklerne, sene- og periosteale reflekser, forekomsten af spastiske thymer og paraparese, sjældent - lammelse med hyper- eller hypoæstesi, koordinationsforstyrrelser;
- kortikale forstyrrelser i form af psykiske lidelser, delvis eller fuldstændig amnesi, auditive eller visuelle hallucinationer, euforiske eller depressive tilstande.
Symptomer på kronisk meningitis kan vare i måneder eller endda år. I nogle tilfælde kan patienter opleve en synlig forbedring, hvorefter der opstår et tilbagefald igen.
Komplikationer og konsekvenser
Konsekvenserne af kronisk meningitis er næsten umulige at forudsige. I de fleste tilfælde udvikler de sig i den sene periode og kan udtrykkes i følgende lidelser:
- neurologiske komplikationer: epilepsi, demens, fokale neurologiske defekter;
- systemiske komplikationer: endokarditis, trombose og tromboembolisme, gigt;
- neuralgi, kranienerveparese, kontralateral hemiparese, synshandicap;
- høretab, migræne.
I mange tilfælde afhænger sandsynligheden for komplikationer af den underliggende årsag til kronisk meningitis og tilstanden af en persons immunitet. Meningitis forårsaget af en parasit- eller svampeinfektion er vanskeligere at helbrede og har tendens til at komme igen (især hos HIV-inficerede patienter). Kronisk meningitis, der udvikler sig på baggrund af leukæmi, lymfom eller kræftformede neoplasmer, har en særlig ugunstig prognose.
Diagnosticering kronisk meningitis
Ved mistanke om kronisk meningitis kræves en generel blodprøve og en spinalpunktur for at undersøge cerebrospinalvæsken (hvis der ikke er kontraindikationer). Efter spinalpunkturen undersøges blodet for at vurdere glukoseniveauet.
Yderligere tests:
- biokemisk blodprøve;
- bestemmelse af leukocytformlen;
- Blodkulturtest med PCR.
I mangel af kontraindikationer udføres en spinalpunktur hurtigst muligt. En prøve af cerebrospinalvæske sendes til laboratoriet: denne procedure er grundlæggende for diagnosen af kronisk meningitis. Følgende bestemmes som standard:
- antal celler, protein, glukose;
- Gramfarvning, dyrkning, PCR.
Følgende tegn kan indikere tilstedeværelsen af meningitis:
- højt blodtryk;
- væskens turbiditet;
- øget antal leukocytter (primært polymorfonukleære neutrofiler);
- forhøjede proteinniveauer;
- lavt forhold mellem glukoseniveauer i cerebrospinalvæske og blod.
Andre biologiske materialer, såsom urin- eller sputumprøver, kan indsamles til bakteriekultur.
Instrumentel diagnostik kan omfatte magnetisk resonansbilleddannelse og computertomografi, biopsi af ændret hud (med kryptokokkose, systemisk lupus erythematosus, Lyme-sygdom, trypanosomiasis) eller forstørrede lymfeknuder (med lymfom, tuberkulose, sarkoidose, sekundær syfilis eller HIV-infektion).
En grundig undersøgelse foretages af en øjenlæge. Det er muligt at opdage uveitis, tør keratokonjunktivitis, iridocyklitis og forringelse af synsfunktionen på grund af hydrocephalus.
En generel undersøgelse kan afsløre aftøs stomatitis, hypopyon eller ulcerøse læsioner – især dem, der er karakteristiske for Behcets sygdom.
Forstørrelse af lever og milt kan indikere tilstedeværelsen af lymfom, sarkoidose, tuberkulose, brucellose. Derudover kan kronisk meningitis mistænkes, hvis der er yderligere infektionskilder i form af purulent otitis, bihulebetændelse, kroniske lungesygdomme eller provokerende faktorer i form af intrapulmonal blodshuntning.
Det er meget vigtigt at indsamle epidemiologiske oplysninger korrekt og fuldstændigt. De vigtigste anamnestiske data er følgende:
- tilstedeværelsen af tuberkulose eller kontakt med en tuberkulosepatient;
- rejser til epidemiologisk ugunstige regioner;
- tilstedeværelsen af immundefekttilstande eller en kraftig svækkelse af immunsystemet. [ 10 ]
Differential diagnose
Differentialdiagnostik udføres med forskellige typer meningitis (viral, tuberkuløs, borreliose, svampe, forårsaget af protozoer), samt:
- med aseptisk meningitis forbundet med systemiske patologier, neoplastiske processer, kemoterapi;
- med viral encefalitis;
- med hjerneabces, subarachnoid blødning;
- med neoblastoser i centralnervesystemet.
Diagnosen kronisk meningitis stilles på baggrund af resultaterne af en undersøgelse af cerebrospinalvæske samt information opnået under ætiologisk diagnostik (dyrkning, polymerasekædereaktion). [ 11 ]
Behandling kronisk meningitis
Afhængigt af årsagen til kronisk meningitis ordinerer lægen passende behandling:
- Hvis tuberkulose, syfilis, Lyme-sygdom eller en anden bakteriel proces diagnosticeres, ordineres antibiotikabehandling i henhold til følsomheden af specifikke mikroorganismer;
- Hvis der er en svampeinfektion, ordineres svampedræbende midler, primært Amphotericin B, Flucytosin, Fluconazol, Voriconazol (oralt eller ved injektion);
- Hvis der diagnosticeres en ikke-infektiøs karakter af kronisk meningitis – især sarkoidose, Behcets syndrom – ordineres kortikosteroider eller immunsuppressive midler i lang tid;
- Hvis der påvises kræftmetastaser i hjernens membraner, kombineres strålebehandling af hovedområdet og kemoterapi.
Til kronisk meningitis forårsaget af kryptokokkose ordineres Amphotericin B sammen med Flucytosin eller Fluconazol.
Derudover anvendes symptomatisk behandling: smertestillende midler, ikke-steroide antiinflammatoriske lægemidler, diuretika og afgiftende lægemidler anvendes i henhold til indikationerne. [ 12 ]
Forebyggelse
Forebyggende foranstaltninger til at forhindre udvikling af kronisk meningitis omfatter følgende anbefalinger:
- overholdelse af reglerne for personlig hygiejne;
- undgå tæt kontakt med syge mennesker;
- inkludering i kosten af fødevarer rig på vitaminer og mikroelementer;
- i perioder med sæsonbestemte sygdomsudbrud, undgå områder med store menneskemængder (især indendørs områder);
- kun at drikke kogt eller flaskevand;
- forbrug af termisk forarbejdede kød-, mejeri- og fiskeprodukter;
- undgå at svømme i stillestående vand;
- vådrengøring af boliger mindst 2-3 gange om ugen;
- generel hærdning af kroppen;
- undgå stress og hypotermi;
- opretholde en aktiv livsstil, opretholde fysisk aktivitet;
- rettidig behandling af forskellige sygdomme, især dem af infektiøs oprindelse;
- holde op med at ryge, drikke alkohol og tage stoffer;
- afvisning af selvmedicinering.
I mange tilfælde kan kronisk meningitis forebygges ved rettidig diagnose og behandling af systemiske sygdomme.

