Medicinsk ekspert af artiklen
Nye publikationer
Iskæmisk kardiomyopati
Sidst revideret: 29.06.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
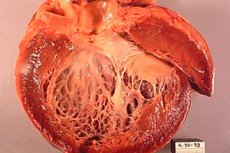
Iskæmisk kardiomyopati (ICM) er en hjertesygdom, der udvikler sig som følge af iskæmi i hjertemusklen, dvs. utilstrækkelig blod- og iltforsyning til hjertemusklen. Denne tilstand kan opstå på grund af forsnævring eller blokering af koronararterierne, der forsyner hjertet med blod. Iskæmisk kardiomyopati kan føre til forringelse af hjertefunktionen og udvikling af hjertesvigt.
Vigtige risikofaktorer for udvikling af iskæmisk kardiomyopati er åreforkalkning (kolesterolaflejring på arterievægge), arteriel hypertension (forhøjet blodtryk), rygning, diabetes, lipidstofskifteforstyrrelser, familiær prædisposition og andre faktorer, der bidrager til udviklingen af åreforkalkning.
De vigtigste symptomer på iskæmisk kardiomyopati kan omfatte:
- Brystsmerter eller tryk (angina), der kan opstå ved motion eller stress.
- Åndenød og træthed.
- Følelse af en kraftig hjerterytme eller uregelmæssig hjerterytme.
- Hævelse (f.eks. hævelse af benene).
- Svaghed og forværring af den generelle sundhedstilstand.
Diagnosen iskæmisk kardiomyopati stilles normalt efter forskellige undersøgelser såsom EKG, ekkokardiografi, koronarografi og hjertebelastningstest. Behandling af iskæmisk kardiomyopati omfatter korrektion af risikofaktorer (f.eks. behandling af arteriel hypertension, rygestop), lægemiddelbehandling for at forbedre blodgennemstrømningen til hjertet og håndtere symptomer, og undertiden kirurgi såsom angioplastik med stent eller koronar bypass-transplantation. Behandlingen kan også omfatte livsstilsændringer såsom regelmæssig motion, kost og moderat alkoholforbrug.
Tidlig lægehjælp og overholdelse af behandlingsanbefalinger kan forbedre prognosen betydeligt for patienter med iskæmisk kardiomyopati. [ 1 ]
Årsager iskæmisk kardiomyopati
Her er hovedårsagerne til iskæmisk kardiomyopati:
- Koronararterieåreforkalkning: Den mest almindelige årsag til koronar kardiomyopati er åreforkalkning, som forårsager dannelse af plak i arterierne, hvilket forsnævrer eller blokerer dem. Dette forstyrrer den normale blodforsyning til hjertemusklen.
- Koronararteriestenose: Stenose, eller forsnævring, af koronararterierne kan også forårsage koronar kardiomyopati. Dette kan skyldes åreforkalkning samt andre faktorer.
- Trombose eller emboli: Dannelsen af blodpropper i koronararterierne eller en emboli (en del af en blodprop eller plak, der brækker af) kan også blokere blodforsyningen til hjertet og forårsage koronar kardiomyopati.
- Arteriel hypertension: En vedvarende stigning i blodtrykket kan øge belastningen på hjertet og føre til udvikling af iskæmisk kardiomyopati.
- Diabetes: Diabetes mellitus er en risikofaktor for åreforkalkning og iskæmisk kardiomyopati, da det kan beskadige karvæggene og fremme plakdannelse.
- Rygning: Rygning er en risikofaktor for åreforkalkning og dermed for iskæmisk kardiomyopati.
- Genetisk prædisposition: Arvelige faktorer kan også spille en rolle i udviklingen af denne sygdom.
- Andre risikofaktorer: Dette omfatter fedme, fysisk inaktivitet, dårlig kost, overdrevent alkoholforbrug og stress.
Patogenese
Patogenesen af ICM er relateret til forskellige faktorer, der i sidste ende fører til forringelse af hjertemuskelfunktionen. Her er de vigtigste trin i patogenesen af CHF:
- Åreforkalkning i koronararterierne: Hovedårsagen til koronararteriesygdom er åreforkalkning, hvor det indre lag af arterierne (intima) bliver beskadiget, og der opbygges fedtaflejringer, kaldet plaques. Disse plaques kan vokse i størrelse og overtage arteriernes lumen, hvilket indsnævrer eller blokerer blodtilførslen til hjertemusklen.
- Iskæmi: Forsnævring eller blokering af koronararterierne fører til begrænset iltforsyning til hjertet, hvilket forårsager iskæmi. Mangel på ilt kan forårsage brystsmerter (angina pectoris) og skade hjerteceller.
- Ødelæggelse af hjerteceller: Ved kronisk iskæmi kan hjerteceller begynde at dø på grund af mangel på ilt. Denne proces kaldes nekrose og kan føre til et område med dødt væv i hjertet.
- Hjerteombygning: Permanent skade på hjerteceller og nekrose fører til ombygning af hjertet. Det betyder, at hjertemusklen bliver mindre i stand til at trække sig sammen og pumpe blod effektivt.
- Hjertesvigt: Som følge heraf kan hjertet miste sin evne til at opretholde normal hjerteblodproduktion, hvilket fører til udvikling af hjertesvigt. Patienter med ICM kan opleve symptomer som åndenød, træthed og hævelse.
Risikofaktorer som rygning, forhøjet blodtryk, diabetes og lipidstofskifteforstyrrelser kan forværre udviklingen af åreforkalkning og iskæmisk kardiomyopati.
Symptomer iskæmisk kardiomyopati
Symptomer på iskæmisk kardiomyopati kan ligne dem på koronar hjertesygdom (CHD) og omfatter:
- Brystsmerter (angina pectoris): Smerter eller tryk i brystområdet, der kan sprede sig til nakke, skuldre, arme eller ryg. Smerten opstår normalt ved motion eller stress og kan aftage i hvile eller efter indtagelse af nitroglycerin.
- Åndenød: Kortvarig eller langvarig åndenød under fysisk aktivitet eller endda i hvile.
- Træthed og svaghed: Konstant træthed og svaghed, især ved let anstrengelse.
- Hjertebanken: Usædvanlige hjerterytmer, pulsering eller fornemmelse af hjertebanken.
- Hævelse: Hævelse i benene, skinnebenene, anklerne eller endda maven.
- Svimmelhed og bevidsthedstab: Disse symptomer kan opstå, når hjertet ikke kan forsyne hjernen med tilstrækkeligt blod og ilt.
- Vægttab: Vægttab uden nogen åbenlys årsag.
- Hovedpine: Hovedpine, nogle gange forårsaget af hypoxi (mangel på ilt) på grund af dårlig blodforsyning.
Niveauer
Iskæmisk kardiomyopati kan gennemgå flere stadier afhængigt af sygdommens sværhedsgrad og varighed. Stadierne af ICM omfatter følgende:
- Latent eller præklinisk stadium: I dette stadium kan patienten have risiko for koronar kardiomyopati, såsom koronararterieaterosklerose, men viser muligvis endnu ikke symptomer. Det er vigtigt at have regelmæssige lægeundersøgelser og kontrollere risikofaktorer.
- Angina pectoris-stadium: I dette stadie begynder patienten at opleve smerter eller tryk i brystet (angina pectoris) som reaktion på motion eller stress. Dette skyldes normalt en midlertidig forstyrrelse i blodforsyningen til hjertemusklen på grund af forsnævring af koronararterierne.
- Akut iskæmistadie: I denne fase forekommer mere alvorlige og langvarige episoder med iskæmi (mangel på blodforsyning til hjertet). Patienten kan opleve myokardieinfarkter (hjerteanfald) og have betydelig skade på hjertemusklen.
- Kronisk iskæmistadie: Efter adskillige myokardieinfarkter og/eller langvarig iskæmi i hjertemusklen kan der udvikles kronisk iskæmisk kardiomyopati. I dette stadie kan hjertemusklen miste sin evne til at trække sig sammen og pumpe blod effektivt, hvilket fører til en nedgang i hjertefunktionen.
- Hjertesvigtstadie: I sidste ende kan hjertesvigt føre til udvikling af hjertesvigt, når hjertet ikke er i stand til at pumpe blod effektivt rundt i kroppen. Dette kan manifestere sig ved åndenød, hævelse, svaghed og andre symptomer.
Sværhedsgraden og progressionen af ICM kan variere fra patient til patient. [ 2 ]
Komplikationer og konsekvenser
Iskæmisk kardiomyopati kan forårsage alvorlige komplikationer og have alvorlige helbredsmæssige konsekvenser for patienten, især hvis det ikke behandles korrekt, eller hvis patienten ikke følger behandlingsanbefalingerne. Følgende er nogle af de mulige komplikationer og konsekvenser:
- Hjertesvigt: ICM kan føre til en nedsat evne hos hjertet til at pumpe nok blod til at dække kroppens behov. Dette kan forårsage symptomer som åndenød, hævelse og træthed.
- Myokardieinfarkt: ICM er en af risikofaktorerne for myokardieinfarkt (hjerteanfald), fordi det er forbundet med åreforkalkning og forsnævring af koronararterierne.
- Arytmier: Iskæmisk kardiomyopati kan forårsage hjerterytmeforstyrrelser, herunder atrieflimren og ventrikelflimmer. Disse arytmier kan være farlige og kan kræve behandling.
- Hævelse: Hjertesvigt, som kan være en komplikation af ICM, kan forårsage hævelse i benene, skinnebenene, anklerne eller endda lungerne.
- Død: I alvorlige tilfælde af ICM, især hvis det ikke behandles, kan det føre til fatale komplikationer såsom akut hjertesvigt eller myokardieinfarkt.
- Aktivitetsbegrænsning: ICM kan begrænse en patients fysiske aktivitet og forringe deres livskvalitet.
- Psykologiske og følelsesmæssige problemer: Alvorlig hjertesygdom kan forårsage stress, angst og depression hos patienter.
- Kirurgiske indgreb: I nogle tilfælde kan ICM kræve kirurgiske procedurer såsom angioplastik eller koronar bypass-transplantation.
Diagnosticering iskæmisk kardiomyopati
Diagnose af iskæmisk kardiomyopati omfatter en række kliniske, instrumentelle og laboratoriemetoder, der hjælper med at bestemme tilstedeværelsen og omfanget af hjerteskade. Her er de vigtigste metoder til diagnosticering af iskæmisk kardiomyopati:
- Klinisk vurdering:
- Indsamling af sygehistorie og familiehistorie: Lægen stiller spørgsmål om symptomer, risiko for at udvikle ICM, tilstedeværelsen af medicinske tilstande i familien og andre risikofaktorer.
- Fysisk undersøgelse: Lægen udfører en generel fysisk undersøgelse, herunder at lytte til hjerte og lunger, vurdere puls, blodtryk og tegn på hjertesvigt.
- Elektrokardiografi (EKG): Et EKG registrerer hjertets elektriske aktivitet. EKG-ændringer såsom ST-T-segmentændringer kan ses hos patienter med ICM, hvilket kan indikere iskæmi i hjertemusklen.
- Ekkokardiografi (ultralyd af hjertet): Ekkokardiografi bruger ultralydsbølger til at skabe et billede af hjertet og dets strukturer. Denne metode kan vurdere hjertets størrelse og funktion, detektere ændringer i hjertemusklens kontraktilitet og identificere hjerteklapper.
- Myokardiescintigrafi: Dette er en radioisotopundersøgelse, der kan identificere områder af hjertemusklen med begrænset blodforsyning.
- Koronarografi: Dette er en invasiv test, hvor et kontrastmiddel injiceres gennem et kateter i koronararterierne for at vurdere deres tilstand og opdage mulige blokeringer. Koronarografi kan bruges til at planlægge kirurgiske procedurer såsom angioplastik eller koronar bypass-kirurgi.
- Blodprøver: Laboratorieprøver kan omfatte måling af kreatininkinase (CK) og hjertespecifikke troponinniveauer, hvilket kan indikere hjertemuskelskade.
- Træningstest: Et stress-EKG eller en stresstest kan bruges til at detektere iskæmi under fysisk aktivitet.
Diagnosen af ICM kræver en kombination af forskellige metoder, og valget af specifikke undersøgelser afhænger af den kliniske situation og lægens anbefalinger.
Diagnosen iskæmisk kardiomyopati (ICM) stilles normalt baseret på en konstellation af kliniske symptomer, laboratorie- og instrumentfund. Her er nogle af de kriterier og metoder, der anvendes til at diagnosticere ICM:
- Kliniske symptomer: Patienten kan klage over symptomer som angina (brystsmerter eller tryk), åndenød, træthed, uregelmæssig hjerterytme og andre tegn på hjerteforstyrrelser. Det er vigtigt at foretage en grundig undersøgelse og interviewe patienten for at identificere karakteristiske symptomer.
- Elektrokardiogram (EKG): Et EKG kan afsløre ændringer i hjerterytme og elektrisk aktivitet, der er karakteristiske for ICM. Dette kan omfatte tilstedeværelsen af arytmier, områder med langsommere ledningsevne og ændringer i formen og varigheden af QRS-komplekser.
- Ekkokardiografi (ultralyd af hjertet): Ekkokardiografi kan hjælpe med at visualisere hjertets strukturer og funktion. Med ECM kan ændringer i hjertevæggens struktur og kontraktil funktion detekteres.
- Koronarografi: Dette er en invasiv test, der bruger et kontrastmiddel til at visualisere koronararterierne. Hvis der findes stenose (forsnævring) af arterierne, kan det bekræfte tilstedeværelsen af iskæmi og AKI.
- Hjerteovervågning: Langvarig EKG-overvågning kan hjælpe med at opdage arytmier og ændringer i hjerteaktivitet, der kan være karakteristiske for ICM.
- Biomarkører: Forhøjede niveauer af biomarkører såsom troponiner og kreatinkinase-MB kan indikere hjertemuskelskade, hvilket kan forekomme ved ICM.
- Undersøgelse af sygehistorie og risikofaktorer: Lægen vil også gennemgå patientens sygehistorie, herunder tilstedeværelsen af risikofaktorer såsom forhøjet blodtryk, diabetes, rygning, arvelig disposition og andre.
En kombination af forskellige metoder og undersøgelser er ofte nødvendig for at stille diagnosen AKI. Det er vigtigt, at diagnosen stilles af en kardiolog, og i tilfælde af mistanke om AKI bør en specialist konsulteres for mere detaljeret undersøgelse og behandling.
Differential diagnose
Differentialdiagnosen for iskæmisk kardiomyopati (ICM) involverer at identificere og skelne denne tilstand fra andre tilstande, der kan have lignende symptomer eller karakteristika. Det er vigtigt at identificere ICM korrekt for at give patienten den bedste behandling og håndtering af deres tilstand. Her er et par tilstande, der kan inkluderes i differentialdiagnosen for ICM:
- Hypertrofisk kardiomyopati (HCM): HCM er en tilstand, hvor væggene i venstre ventrikel er for tykke, hvilket kan føre til symptomer, der ligner HCM, såsom angina og træthed. HCM har dog andre karakteristiske træk på ekkokardiografi, der hjælper med differentialdiagnosen.
- Hypertensiv kardiomyopati: Hypertensiv kardiomyopati er forbundet med arteriel hypertension (forhøjet blodtryk). Det kan forårsage fortykkelse af venstre ventrikels væg og angina pectoris. Bestemmelse og overvågning af blodtryksniveauer kan hjælpe med differentialdiagnosen.
- Aortastenosesyndrom: Aortastenose er en forsnævring af hjertets aortaklap, hvilket kan forårsage angina og andre symptomer, der ligner ICM.
- Pulmonal hypertension: Pulmonal hypertension er forhøjet tryk i lungearterierne, hvilket også kan forårsage åndenød og træthed, der ligner symptomerne på ICM.
- Andre årsager til brystsmerter: Brystsmerter kan skyldes en række forskellige årsager, såsom osteochondrose, vejrtrækningsproblemer og endda angsttilstande.
For at stille en differentialdiagnose af ICM kan en læge udføre en række tests, herunder et elektrokardiogram (EKG), ekkokardiografi, koronarografi (kontrast angiografi af hjertet) og en gennemgang af patientens sygehistorie og symptomer.
Hvem skal kontakte?
Behandling iskæmisk kardiomyopati
Iskæmisk kardiomyopati (ICM) er en alvorlig tilstand, og behandlingen involverer en omfattende tilgang, der kan omfatte lægemiddelbehandling, kirurgi og livsstilsændringer. Her er de vigtigste aspekter af ICM-behandling:
Lægemiddelbehandling:
- Kolesterolsænkende lægemidler: Statiner kan hjælpe med at sænke kolesterolniveauet i blodet og bremse udviklingen af åreforkalkning.
- Blodtryksmedicin: Betablokkere, angiotensin-konverterende enzymhæmmere (ACEI'er) og andre lægemidler bruges til at kontrollere blodtrykket og reducere hjertets arbejdsbyrde.
- Medicin til at reducere belastningen på dit hjerte: Nitrater og medicin mod angina pectoris kan hjælpe med at lindre brystsmerter og reducere belastningen på dit hjerte.
- Blodfortyndende medicin: Aspirin og andre lægemidler bruges til at forhindre dannelse af blodpropper i blodkarrene.
Kirurgiske metoder:
- Koronar bypass-kirurgi: Dette er en operation, hvor der oprettes "shunts" (overførsler) omkring forsnævrede eller blokerede områder af koronararterierne for at genoprette normal blodgennemstrømning til hjertet.
- Angioplastik og stenting: Procedurer, hvor forsnævrede arterier udvides, og en stent (protese) placeres for at holde karret åbent.
Behandling af hjerterytmeforstyrrelser: Hvis en patient har ICM ledsaget af arytmier, kan behandling være nødvendig for at eliminere eller kontrollere arytmierne.
Livsstilsændringer:
- Sund kost: En kost, der begrænser fedt og salt, kan hjælpe med at kontrollere risikofaktorer.
- Fysisk aktivitet: Regelmæssig motion, under opsyn af din læge, kan styrke dit hjerte og dine blodkar.
- Rygestop: Rygning er en alvorlig risikofaktor for iskæmisk kardiomyopati.
- Stresshåndtering: At praktisere afslapning, meditation og opretholdelse af psykisk velvære kan reducere stress og have en positiv indvirkning på hjertesundheden.
Regelmæssig opfølgning hos din læge: Patienter med ICM rådes til at overvåge deres tilstand regelmæssigt og følge alle lægens aftaler.
Behandling af ICM bør individualiseres og afhænger af de specifikke omstændigheder og sygdommens sværhedsgrad hos hver patient. [ 3 ]
Kliniske retningslinjer
Kliniske anbefalinger til behandling af iskæmisk kardiomyopati (ICM) kan variere afhængigt af sygdommens sværhedsgrad, individuelle faktorer og patientens sygehistorie. Følgende er generelle anbefalinger, der almindeligvis anvendes til behandling af ICM:
Medicinsk behandling:
- Statiner: Kolesterolsænkende lægemidler såsom atorvastatin eller simvastatin kan ordineres for at reducere risikoen for åreforkalkning og forhindre dannelsen af nye plakker i arterierne.
- Blodtryksmedicin: Hvis en patient har forhøjet blodtryk, kan der ordineres medicin til at kontrollere det.
- Medicin til behandling af diabetes mellitus: Hvis patienten har diabetes mellitus, bør behandlingen tilpasses for at kontrollere blodsukkerniveauet.
- Antitrombotisk behandling: Aspirin og/eller andre lægemidler kan ordineres for at forebygge blodpropper.
Behandling af hjerterytmeforstyrrelser: Hvis en patient har ICM ledsaget af arytmier, kan behandling være nødvendig for at korrigere eller kontrollere dem.
Kirurgisk behandling:
- Koronar bypass-kirurgi: Hvis der er forsnævrede koronararterier, kan koronar bypass-kirurgi anbefales for at genoprette normal blodgennemstrømning til hjertet.
- Angioplastik og stenting: Procedurer til at udvide og holde forsnævrede arterier åbne.
Livsstilsændringer:
- Sund kost: En kost, der begrænser fedt og salt, kan hjælpe med at kontrollere risikofaktorer.
- Fysisk aktivitet: Regelmæssig motion, under opsyn af din læge, kan styrke dit hjerte og dine blodkar.
- Rygestop: Rygning er en alvorlig risikofaktor for ICM.
- Stresshåndtering: At praktisere afslapning, meditation og opretholdelse af psykisk velvære kan reducere stress og have en positiv indvirkning på hjertesundheden.
Regelmæssig opfølgning hos din læge: Patienter med ICM rådes til at overvåge deres tilstand regelmæssigt og følge alle lægens anvisninger.
Følg din læges anbefalinger: Det er vigtigt at samarbejde med din læge og følge hans eller hendes anbefalinger for at opnå de bedste behandlings- og håndteringsresultater for denne hjertesygdom.
Behandling af ICM bør individualiseres, og patienterne bør diskutere deres behandlingsplan med deres læge for at bestemme den bedste måde at håndtere denne tilstand på.
Vejrudsigt
Prognosen for iskæmisk kardiomyopati (ICM) afhænger af flere faktorer, herunder sygdommens sværhedsgrad, behandlingens effektivitet og patientens overholdelse af anbefalinger til livsstilsændringer. Vigtige faktorer, der påvirker prognosen for ICM, omfatter:
- Grad af hjertemuskelskade: Jo mere hjertemusklen er beskadiget og degenereret, desto mindre gunstig er prognosen. Nedsat hjertefunktion kan føre til hjertesvigt og reduceret livskvalitet.
- Tidspunkt for behandlingsstart: Tidlig opdagelse og iværksættelse af effektiv behandling kan forbedre prognosen betydeligt. Behandlingen omfatter lægemiddelbehandling, angioplastik, koronar bypass-transplantation eller endda hjertetransplantation i tilfælde af alvorlig dekompensation.
- Kontrol af risikofaktorer: Kontrol af forhøjet blodtryk, sænkning af kolesterol, rygestop, kontrol af diabetes mellitus og opretholdelse af en sund livsstil kan forbedre prognosen og bremse udviklingen af ICM.
- Livsstil: Fysisk aktivitet, en sund kost og stresshåndtering kan reducere belastningen på hjertet og bidrage til at forbedre prognosen.
- Overholdelse af behandling: Det er vigtigt at følge din læges anbefalinger og tage ordineret medicin. Forkert behandling af sygdommen kan forværre prognosen.
- Komorbiditeter: Tilstedeværelsen af andre medicinske tilstande, såsom kronisk nyresygdom eller diabetes mellitus, kan forværre prognosen og komplicere behandlingen.
Prognosen for ICM kan variere fra tilfælde til tilfælde. I nogle tilfælde kan patienterne leve et aktivt og kvalitativt liv med god kontrol af risikofaktorer og effektiv behandling. I andre tilfælde, især ved svær hjertedekompensation og mangel på effektiv behandling, kan prognosen være mindre gunstig.
Dødsårsager
Iskæmisk kardiomyopati er en alvorlig hjertesygdom, der kan føre til forskellige komplikationer og i sidste ende forårsage patientens død. Den hyppigste dødsårsag ved ICM er normalt en komplikation såsom:
- Myokardieinfarkt (hjerteanfald): En af de farligste komplikationer ved myokardieinfarkt. Denne tilstand opstår, når blodgennemstrømningen i hjertets koronararterier er helt eller delvist blokeret, hvilket resulterer i nekrose af en del af hjertemusklen. Hvis et myokardieinfarkt ikke hurtigt behandles med medicinske foranstaltninger, kan det føre til døden.
- Hjertesvigt: ICM kan forårsage kronisk hjertesvigt, hvor hjertet ikke er i stand til at pumpe blod effektivt rundt i kroppen. Denne tilstand kan føre til dårligt helbred og i sidste ende forårsage død.
- Arytmier: ICM kan forårsage hjertearytmier såsom atrieflimren eller ventrikelflimmer. Disse arytmier kan være farlige og kan være dødelige.
- Angina: ICM kan forårsage angina (brystsmerter), som kan føre til myokardieinfarkt eller arytmier, hvis det ikke behandles.
- Hjerteaneurisme og aortadissektion: Disse komplikationer kan også opstå som følge af ICM og er livstruende.
Risikoen for død ved ICM stiger betydeligt, hvis patienten ikke modtager rettidig og tilstrækkelig behandling, ikke kontrollerer risikofaktorer (f.eks. blodtryk, kolesterol), ikke overvåger livsstil og ikke følger lægens anbefalinger.
Anvendt litteratur
- Shlyakhto, EV Kardiologi: national guide / red. Af EV Shlyakhto. - 2. udgave, revision og tilføjelse - Moskva: GEOTAR-Media, 2021
- Kardiologi ifølge Hurst. Bind 1, 2, 3. 2023
- Iskæmisk kardiomyopati. Paukov Vyacheslav Semyonovich, Gavrish Alexander Semyonovich. 2015

