Medicinsk ekspert af artiklen
Nye publikationer
Herpetisk encephalitis
Sidst revideret: 04.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
Sandsynligheden for infektion med herpes simplex-virus er meget høj. Det menes, at langt størstedelen af planetens voksne befolkning er seropositive for labial herpes. Denne intracellulære parasit' snigende karakter er, at den kan forblive latent i lang tid, og under gunstige forhold for dens udvikling kan den påvirke centralnervesystemet.
Encephalitis er en betændelse i hjernens parenkym med neurologisk dysfunktion, der kan være forårsaget af infektiøse, postinfektiøse og ikke-infektiøse årsager.[ 1 ] Infektion tegner sig for cirka 50% af identificerbare tilfælde og er den mest almindelige ætiologiske kategori af encephalitis.[ 2 ]
Herpetisk encefalitis er en ret sjælden og alvorlig sygdom, hvoraf de fleste tilfælde er forårsaget af virus af den første type. I mangel af rettidig diagnose og antiviral behandling ledsages sygdommen af høj dødelighed og et stort antal alvorlige neurologiske komplikationer forbundet med lokal involvering af hjernens limbiske system.
Ordet herpes oversættes til "krybende" eller "krybende" og er en henvisning til herpetiske hudlæsioner. Goodpasture [ 3 ] og andre demonstrerede, at materiale fra herpetiske labiale og genitale læsioner forårsagede encephalitis, når det blev inokuleret i den arrede hornhinde eller hud hos kaniner. I 1920'erne var Mathewson-kommissionen blandt de første til at rapportere, at HSV forårsagede encephalitis hos mennesker. Den første pædiatriske rapport om HSVE blev offentliggjort i 1941. [ 4 ] Det første tilfælde hos voksne, en 25-årig mand med hovedpine, feber, afasi og venstre pupiludvidelse, blev rapporteret i 1944. [ 5 ] Obduktionspatologi afslørede talrige petekkier og ekkymoser med perivaskulær lymfocytisk cuffing i venstre temporallap, mellemhjernen og lændehvirvelsøjlen. Intranukleære inklusioner blev identificeret, og virussen blev isoleret fra patientens hjerne. Siden disse tidlige rapporter er der gjort betydelige fremskridt inden for patobiologi, diagnose og behandling af HSVE.
Epidemiologi
Herpetisk encefalitis rammer to til fire personer ud af en million på verdensplan hvert år. Blandt al encefalitis af forskellig oprindelse tegner herpetiske tilfælde sig for omkring 15%, og dette tal svinger fra år til år i en lidt højere eller lavere retning.
I 60-90% af tilfældene påvises herpesvirus HSV-1 hos patienterne. [ 6 ] De fleste eksperter bemærker ikke en sammenhæng mellem sygdommens forekomst og årstiden, men nogle har indikeret, at herpes encephalitis forekommer oftere om foråret.
En person af ethvert køn og alder kan blive syg, men cirka en tredjedel af tilfældene forekommer i barndommen og ungdomsårene (op til 20 år), og halvdelen forekommer hos patienter, der har passeret aldersgrænsen på et halvt århundrede.
Selvom encephalitis er sjælden hos inficerede personer, er HSV-1 konsekvent den mest almindelige årsag til sporadisk encephalitis på verdensplan.[ 7 ],[ 8 ] Incidensen af HSV på verdensplan anslås at være 2 til 4 tilfælde/1.000.000,[ 9 ] og incidensen i USA er ensartet. Der er en bimodal fordeling med maksimal incidens hos børn (<3 år) og igen hos voksne >50 år, men de fleste tilfælde forekommer hos personer over 50 år, uanset køn.[ 10 ],[ 11 ]
Årsager herpetisk encephalitis
De fleste eksperter er tilbøjelige til at tro, at udviklingen af denne sygdom sker som følge af aktiveringen af herpesvirus, som eksisterer latent, idet de er integreret i DNA-kæderne i nervevævsceller.
Primær infektion med HSV-1 eller 2 kan forekomme i form af en inflammatorisk proces i cortex, subcortex og den hvide substans i hjernen og være den eneste manifestation af infektion. Sådanne tilfælde er typiske for det første møde med herpesvirus i barndommen og ungdomsårene.
Diffus infektion med herpes simplex-virus, når de viscerale organer og huden er involveret i processen, kan ofte sprede sig til centralnervesystemet med udvikling af encefalitis.
Langt de fleste patienter med herpetisk inflammation af hjernesubstansen har herpes simplex virus type 1 (HSV-1), den der manifesterer sig som kløende blærer på læberne, langt sjældnere - den anden (HSV-2), den såkaldte genital. I tilfælde af kronisk træg encephalitis findes HSV-3 (herpes zoster, der forårsager skoldkopper/helvedesild), HSV-4 (Epstein-Barr-virus, der forårsager Filatovs sygdom eller infektiøs mononukleose), cytomegalovirus HSV-5, humane herpesvirus HSV-6 og HSV-7, som "opdages" i udviklingen af kronisk træthedssyndrom. Nogle gange påvirkes celler fra forskellige væv hos en patient af virus af forskellige stammer (blandet form). Så teoretisk set kan skader fra alle disse typer føre til herpetisk encephalitis.
En komplikation i form af hjernebetændelse forårsages undertiden af den såkaldte herpetiske angina. Strengt taget har denne sygdom intet at gøre med herpesvirus. Derfor er den encephalitis, der opstår på baggrund af den, viral, men ikke herpetisk. Det forårsagende agens er Coxsackie-virus - en enterovirus. Det, der gør den beslægtet med herpes, er dens virale natur - evnen til at parasitere inde i celler, inklusive hjernen. Det samme gælder for en sygdom som herpetisk stomatitis. Faktisk er den såkaldte herpetiske angina (stomatitis) den samme sygdom, det er bare, at ved angina påvirkes slimhinden i svælget i større grad, der opstår vesikler på den, der ligner herpes. Ved stomatitis påvirkes slimhinden i mundhulen i større grad. Moderne medicin kalder denne patologi enterovirus vesikulær faryngitis eller stomatitis, afhængigt af det dominerende område af udslættet og det ubehag, der er forbundet med det. Disse sygdomme ender generelt ret godt med fuldstændig bedring, men i sjældne tilfælde kan der udvikles komplikationer i form af viral encephalitis, hvis symptomer er identiske med herpes.
Herpesvirus, der påvirker menneskelige hudceller eller slimhinder i den orolabiale zone, er indlejret i dem, begynder at formere sig og migrere gennem kroppen ad hæmatogene og lymfogene veje og når nerveceller. Efter undertrykkelse af det aktive stadie, der udvikler sig efter infektion, er virusserne indlejret i deres genetiske apparat og forbliver i nervecellerne i en "dvaletilstand", formerer sig ikke og manifesterer sig ikke hos de fleste bærere. I undersøgelser med post mortem oligonukleotid-sondering blev herpes simplex-virus-DNA fundet i neuroner i hjernevævet hos de fleste afdøde personer, hvis dødsårsag absolut ikke var forbundet med infektion med denne mikroorganisme. Det er blevet fastslået, at introduktionen af herpesvirus i celler, især nervevæv, ikke altid ledsages af dens reproduktion og værtscellens død. Normalt hæmmer det replikationen af den fremmede, og mikroorganismen går i en inkubationstilstand.
Men under påvirkning af visse udløsende faktorer aktiveres herpesvirussen, og infektionens latente forløb udvikler sig til en akut eller subakut proces, mens hjernevævet ikke nødvendigvis vil blive påvirket.
Risikofaktorer
Risikofaktorer, der udløser reaktiveringsprocessen, er ikke præcist fastlagt. Det antages, at disse kan være lokale skader i ansigtet, stress, hypotermi eller overophedning, immundæmpning, hormonelle udsving, hyppige vaccinationer og uforsigtig adfærd efter dem. Alder er vigtig, spædbørn og ældre har størst risiko for at udvikle herpes encephalitis.
Patogenese
Patogenesen af herpes encephalitis er ikke ensartet. Det antages, at hos førstegangsinficerede trænger herpes simplex-virus type 1 (barndom og ungdom) ind i hjernens substansceller fra epitelet i næsesvælgets slimhinde. Efter at have overvundet vævsbarrieren migrerer mikroorganismen neurogent (langs neuritterne i de olfaktoriske neuroner) til lugtekolben og forårsager under gunstige betingelser for dens udvikling betændelse i hjernens substans.
Mekanismerne, hvorved HSV får adgang til centralnervesystemet (CNS) hos mennesker, er uklare og forbliver genstand for debat. De mest sandsynlige ruter inkluderer retrograd transport via de olfaktoriske eller trigeminusnerver [ 12 ], [ 13 ] eller via hæmatogen dissemination. Viral tropisme i de orbitofrontale og mesotemporale lapper argumenterer imod hæmatogen dissemination i de fleste tilfælde. Eksperimentelle data fra dyr understøtter transmission til CNS via en eller begge af trigeminus- og olfaktoriske baner og antyder, at virioner kan sprede sig til den kontralaterale temporallap via den forreste kommissur. [ 14 ]
I modsætning til andre kranienerver med sensoriske funktioner passerer de olfaktoriske nervebaner ikke gennem thalamus, men er direkte forbundet med frontal- og mesotemporale lapper (inklusive det limbiske system). Der er noget bevis for at understøtte en udvidelse af den olfaktoriske funktion til CNS hos mennesker, men der mangler definitive data.[ 15 ],[ 16 ] Trigeminusnerven innerverer meninges og kan strække sig ind i orbitofrontale og mesiotemporale lapper.[ 17 ] Da de trigeminale sensoriske kerner er placeret i hjernestammen, kunne man dog forvente, at den relativt sjældne HSVE-associerede hjernestammeencephalitis ville være mere almindelig, hvis dette i de fleste tilfælde var den primære indgangsvej til CNS.[ 18 ],[ 19 ]
Hvorvidt HSVE er en reaktivering af latent virus eller forårsaget af en primær infektion er også et spørgsmål om debat; begge kan forekomme. Foreslåede patogene mekanismer inkluderer reaktivering af latent HSV i trigeminusganglierne med efterfølgende spredning af infektion til temporallapperne og frontallapperne, primær CNS-infektion eller muligvis reaktivering af latent virus i selve hjerneparenkym. [ 20 ], [ 21 ] I mindst halvdelen af HSVE-tilfældene er den virusstamme, der er ansvarlig for encephalitis, forskellig fra den stamme, der forårsager herpetiske hudlæsioner hos den samme patient, en observation, der antyder muligheden for en primær CNS-infektion. [ 22 ]
HSV-infektion udløser en stærk reaktion fra det medfødte immunsystem, indtil det adaptive immunsystem kan hjælpe med at eliminere den aktive infektion. Tidligt i immunresponset på HSV genkender og binder mønstergenkendelsesreceptorer kaldet Toll-lignende receptorer (TLR'er), der er placeret på celler i det medfødte immunsystem, sig til patogenassocierede molekylære mønstre. [ 23 ] Dette udløser TLR-dimerisering, som efterfølgende aktiverer signalveje, der initierer produktionen af proinflammatoriske cytokiner såsom interferoner (IFN'er), tumornekrosefaktor og forskellige interleukiner. [ 24 ] IFN'er bidrager til værtens resistens over for viral proliferation gennem aktivering af Jak-Stat-signalvejen [ 25 ] og ved at udløse produktionen af både RNase-enzymer, der nedbryder cellulært RNA (både vært og viralt), og dobbeltstrenget RNA-afhængig proteinkinase, som stopper cellulær translation. [ 26 ] Mangler i immunresponset på HSV (f.eks. defekter i TLR-3-signalvejen, herunder selve TLR3, UNC93B1, TIR-domæneholdig adapter-inducerende IFN-β, tumornekrosefaktorreceptorrelateret faktor-3, TANK-bindende kinase 1 eller IFN-regulatorisk faktor-3) gør værten modtagelig for HSVE. [ 27 ], [ 28 ]
Den inflammatoriske kaskade udløser adaptiv immunitet, hvilket kan føre til nekrose og apoptose af inficerede celler. Selvom værtens immunrespons er afgørende for eventuel viruskontrol, kan den inflammatoriske respons, især rekrutteringen af aktiverede leukocytter, bidrage til vævsdestruktion og efterfølgende neurologiske følgevirkninger. [ 29 ], [ 30 ]
Efter primær infektion etablerer virussen en latent tilstand for værtens levetid og forbliver inaktiv, medmindre den genaktiveres.[ 31 ] For at etablere og opretholde latens skal en række komplekse processer afbalanceres. Disse omfatter inaktivering af virale gener i den lytiske fase, ophævelse af værtscellens forsvarsmekanismer (f.eks. apoptose) og omgåelse af værtens immunitet, herunder både medfødte og adaptive immunresponser (f.eks. nedregulering af ekspressionen af det større histokompatibilitetskompleks).[ 32 ],[ 33 ] HSV-specifikke CD8+ T-celler befinder sig i trigeminusganglierne og bidrager til at opretholde viral latens.[ 34 ] Under reaktivering forekommer viral genekspression på en forbigående organiseret måde, som for nylig er gennemgået. [ 35 ] Efter reaktivering kan virussen inficere tilstødende neuroner og rejse til væv, der er innerveret af inficerede dorsale rodganglier, hvilket forårsager tilbagefald af sygdommen og frigiver infektiøse viruspartikler, der kan overføres til andre.
I den tidlige spædbarnsalder påvises HSV-2-virus oftest. Størstedelen af infektioner opstår under barnets passage gennem moderens fødselskanal, hvis hun i øjeblikket er i den akutte fase af sygdommen (der er udslæt på kønsorganerne). Sandsynligheden for infektion på fødselstidspunktet er højest, så kvinder med akut genital herpes rådes normalt til at føde ved kejsersnit.
Meget sjældnere kan herpes encephalitis hos nyfødte være resultatet af intrauterin infektion, og det kan også være forårsaget af kontakt med en syg forælder eller en repræsentant for fødehospitalets personale efter fødslen, men sådanne tilfælde er meget mindre almindelige.
Voksne patienter med denne neuroinfektion har normalt tidligere haft herpesudslæt eller været seropositive for herpes simplex-virus ifølge testresultater. Encephalitis kan udvikle sig ved gentagen infektion med en anden stamme af virussen - i dette tilfælde findes en stamme af herpesvirussen på slimhinden i mundhulen eller svælget (næsen), der er forskellig fra den, der påvirkede hjernevævet. Forskellige stammer findes hos omkring en fjerdedel af patienterne med herpes encephalitis.
Tre fjerdedele af de resterende patienter har orolabiale stammer af virussen, der er identiske med dem, der findes i hjernevævet. I dette tilfælde antages to scenarier. Den første mulighed anvender hypotesen om, at virussen er latent i trigeminusnervens knuder eller sympatiske kæder, og når den reaktiveres neurogent (langs nerverne, der innerverer den midterste kraniegrobe), når den hjernevævet. Den anden mulighed antager, at virussen ved infektion allerede har nået hjernens neuroner og der befandt sig i en latent tilstand, hvor den under gunstige forhold blev reaktiveret.
Herpesvirusreplikation sker intracellulært med dannelse af intranukleære inklusioner, der påvirker neuroner, hjælpeceller (glia) og ødelægger interneuronale forbindelser.
Hvordan overføres herpes encephalitis?
Tæt kontakt med en patient udgør ikke en fare med hensyn til direkte infektion med herpes encephalitis. Kun selve virussen overføres. Oftest sker dette ved direkte kontakt med en smittet person i den akutte fase, når han har orolabiale, genitale og hududslæt. Det er ikke uden grund, at herpes også kaldes "kyssesygdommen". Flydende sekret fra ophobning af vesikler på patientens læber er simpelthen overmættet med virus, hans spyt og næseflåd er også fyldt med patogener. Infektionen påvirker beskadiget hud (med mikrorevner, ridser), når spytdråber fyldt med mikroorganismer eller rhinobronkial sekret kommer ind i huden, når patienten hoster og nyser, under en følelsesladet samtale eller under direkte kontakt, for eksempel ved kysse. Hos små børn kan virussen trænge ind selv gennem intakt hud. Det er muligt at blive smittet ved skiftevis at bruge det samme håndklæde, tallerkener, læbestift og andre lignende handlinger.
Du kan få den første og anden type cellulær parasit under oralsex med en inficeret partner. Og hvis vesiklerne på læberne er tydeligt synlige, er det ofte problematisk at bestemme den aktive fase af HSV-2 (seksuel), da de fleste inficerede personer kan have forværringer i latent form, og patienten selv har måske simpelthen ikke mistanke om det.
Det er også muligt at blive smittet i den latente fase. Dette sker normalt ved hyppig direkte kontakt med slimhinder eller ved skader og mikroskader på kontaktfladerne i kroppen hos en rask person.
Genital herpes overføres fra en mor, der er smittet under graviditeten, til hendes barn vertikalt (in utero) og ved kontakt under fødslen.
Symptomer herpetisk encephalitis
De første tegn på sygdommen er uspecifikke og ligner manifestationen af mange akutte infektionssygdomme. I den tidlige fase ses høj temperatur (39℃ og derover), tiltagende hovedpine i panden og tindingerne, svaghed, døsighed og appetitløshed. Kvalme og opkastning, hos omkring halvdelen af de berørte, slutter sig til symptomerne på generel forgiftning i de første timer af sygdommen. Ret hurtigt i den tidlige fase, på den anden eller tredje dag, begynder neurologiske symptomer at vise sig, hvilket indikerer muligheden for herpes encephalitis.
Patienten begynder at opføre sig upassende, og adfærdsforstyrrelser udvikler sig. Bevidsthedsforvirring opstår, patienten mister sin rumlige og tidsmæssige orientering, ophører nogle gange med at genkende nære personer, glemmer ord og begivenheder. Hallucinationer observeres - auditive, visuelle, olfaktoriske, taktile, fokale og endda generaliserede epileptiforme anfald, hvilket indikerer skade på den limbiske del af hjernen. Adfærdsforstyrrelser kan være udtalte, nogle patienter oplever en tilstand af delirium - de er hyperexcitable, aggressive, ukontrollerbare. I nogle tilfælde (med skade på de mediale basale områder af temporallapperne af virussen) observeres operkulære anfald - patienten foretager automatiske tygge-, suge- og synkebevægelser.
Herpes encephalitis hos små børn ledsages ofte af myokloniske anfald.
Kontakt med en patient allerede på et tidligt stadie præsenterer visse vanskeligheder forbundet med en afmatning i mentale reaktioner, hukommelsestab, forvirring og bevidsthedssløvhed.
Det tidlige stadie af herpetisk encefalitis varer normalt flere dage, nogle gange op til en uge, men kan udvikle sig hurtigt og i løbet af få timer nå stadiet, hvor sygdommen når sit højdepunkt, hvilket er karakteriseret ved bevidsthedsforstyrrelser op til udvikling af sopor og koma. I en sopor-tilstand er patientens bevidsthed fraværende, han reagerer ikke på at blive tiltalt, men motoriske reaktioner på smerte, lys og auditive stimuli bevares. [ 36 ], [ 37 ]
I en serie på 106 tilfælde af HSVE var hovedårsagerne til hospitalsindlæggelse anfald (32%), unormal adfærd (23%), bevidsthedstab (13%) og forvirring eller desorientering (13%).[ 38 ]
Symptomer, der indikerer udvikling af koma hos en patient, omfatter forstyrrelser i respirationsrytmen med periodiske pauser (apnø), motoriske forstyrrelser i begge sider, symptomer på decortikation (afbrydelse af hjernebarkens funktioner) og decerebration (afbrydelse af den forreste del af hjernen). Disse posturale reaktioner er ekstremt ugunstige tegn.
Stillingen, der indikerer begyndelsen af decorticate rigidity, er, at de øvre lemmer er bøjede, og de nedre lemmer er strakte. Decerebrationsstillingen er, at patientens krop er trukket op i en streng, alle lemmer er strakte, ekstensormusklerne er spændte, og lemmerne er strakte. Niveauet af skade på hjernestammen bestemmes af graden af nedsat bevidsthed og dysfunktion af ansigts- og bulbærnerverne.
I mangel af tilstrækkelig behandling udvikles cerebralt ødem, hvilket ændrer placeringen af dets krop i forhold til andre strukturer. Typisk er hjernens temporale områder kilet ind i tentorialåbningen, hvilket ledsages af en triade af symptomer: bevidsthedstab, forskellige størrelser af øjenpupiller (anisocori); svækkelse af den ene halvdel af kroppen. Andre fokale læsioner i hjernen og kranienerverne observeres også.
Regressionsstadiet af herpetisk encefalitis indtræffer ved udgangen af måneden efter sygdommens debut, og dens varighed kan beregnes i måneder. Omkring en femtedel af patienterne kommer sig fuldstændigt, resten har livslange neurologiske deficits af varierende sværhedsgrad. Disse kan være lokale psykomotoriske forstyrrelser, eller der kan være en vegetativ tilstand.
Herpetisk encefalitis hos nyfødte tolereres hårdest af for tidligt fødte og svækkede børn. De har ofte sygdommen i en fulminant nekrotisk form eller udvikler hurtigt respirationssvigt, hvilket fører til koma. Der er normalt ingen udslæt, men der er næsten altid kramper, parese, som følge af hvilket synkerefleksen er nedsat, og barnet ikke kan spise.
Fuldbårne spædbørn har normalt et mildere forløb. Tilstanden forværres gradvist - hypertermi, barnet er svagt og lunefuldt, der er ingen appetit. Senere kan neurologiske symptomer følge - kramper, myoklonus, parese.
Kronisk progressiv herpetisk encefalitis hos nyfødte viser sig med symptomer i den første eller anden leveuge. Barnets temperatur stiger, barnet bliver sløvt og klynkende, karakteristiske vesikler optræder på hoved og krop, og epileptiforme symptomer melder sig senere. Uden behandling kan barnet falde i koma og dø.
Herpetisk encefalitis hos voksne og ældre børn forekommer også med varierende sværhedsgrad. Det klassiske akutte forløb af sygdommen forårsaget af virus af den første og anden type er beskrevet ovenfor. Subakut er kendetegnet ved relativt mindre udtalte symptomer på forgiftning og neurologisk underskud. Den når ikke en komatøs tilstand, men hypertermi, hovedpine, fotofobi, kvalme, feberkramper, døsighed, kognitive forstyrrelser, glemsomhed og forvirring er altid til stede.
Derudover findes der også "mildere" varianter af sygdommen. Kronisk træg herpetisk encefalitis er en progressiv viral læsion i hjernen, som oftest rammer personer over 50 år. Symptomerne adskiller sig fra det akutte forløb ved en gradvis stigning. En person bemærker konstant øget træthed, progressiv svaghed. Hans temperatur kan periodisk, for eksempel om aftenen, stige til subfebrile værdier, eller der kan være en konstant subfebril temperatur. På baggrund af øget nervøs og fysisk stress, stress, efter forkølelse og influenza observeres som regel en forværring af den træge proces. Asteni i kroppen øges og fører i sidste ende til et fald i intellektuelt potentiale, tab af arbejdsevne og demens.
En af formerne for træg herpetisk encefalitis er kronisk træthedssyndrom, hvis udløsende faktor normalt er en tidligere sygdom med influenzalignende symptomer. Herefter kan patienten ikke komme sig i længere tid (mere end seks måneder). Han føler konstant svaghed, er træt af almindelige daglige belastninger, som han ikke bemærkede før sygdommen. Han vil hele tiden ligge ned, hans præstationer er på nul, hans opmærksomhed er spredt, hukommelsen svigter osv. Årsagen til denne tilstand anses i øjeblikket for at være en neuroviral infektion, og de mest sandsynlige ætiologiske faktorer kaldes herpesvirus og ikke kun simpel herpes, men også HSV-3 - HSV-7.
Typer af herpetisk encefalitis klassificeres efter forskellige kriterier. Sygdommen er opdelt i akut, subakut og kronisk tilbagevendende, alt efter symptomernes sværhedsgrad (forløbets form).
Afhængigt af graden af skade på hjernevævet skelnes der mellem en fokal og diffus inflammatorisk proces.
Lokaliseringen af læsioner afspejles i følgende klassificering:
- betændelse i hovedsageligt hjernens grå substans - polioencephalitis;
- overvejende hvid - leukoencefalitis;
En generaliseret proces, der påvirker alle væv, er panencephalitis.
Komplikationer og konsekvenser
Herpetisk encefalitis er en potentielt helbredelig sygdom, men rettidig behandling er af stor betydning. I fravær eller sen debut forårsager sygdommen ofte patientens død eller alvorlige neuropsykiatriske komplikationer. Den mest alvorlige konsekvens af herpetisk encefalitis er akinetisk mutisme eller progressiv vegetativ tilstand. Patienten mister fuldstændigt evnen til intellektuel aktivitet, taler eller bevæger sig ikke, kun søvn-vågen-cyklussen genoprettes fuldt ud. Derudover bevares vejrtræknings- og blodcirkulationfunktionen. Alle andre livsprocesser forløber unormalt: patienten er ude af stand til at spise, drikke, overvåge personlig hygiejne, kontrollerer ikke tarm- og blæretømning. Denne tilstand er irreversibel og er en konsekvens af omfattende skader på hjernevæv. Den udvikler sig hos patienter efter at være kommet ud af langvarig koma.
Mange patienter, der har overlevet et alvorligt forløb af herpes encephalitis, lider af livslange vedvarende neuropsykiatriske lidelser af varierende sværhedsgrad: hemiparese, hemiplegi, syns- og hørenedsættelse (ofte på den ene side), epileptiforme anfald. [ 39 ]
Diagnosticering herpetisk encephalitis
Ideen om en sådan diagnose antydes primært af tilstedeværelsen af neurologiske lidelser - upassende adfærd, anfald, forvirring, som opstår med symptomer som høj temperatur og svær hovedpine.
Hvis der er mistanke om herpes encephalitis, ordineres der akut tests (mikroskopisk undersøgelse af cerebrospinalvæsken og dens polymerasekædereaktion for at detektere fragmenter af herpesvirusgenotypen), såvel som instrumentelle undersøgelser, hvoraf den mest informative er nuklear magnetisk resonansbilleddannelse. Hvis dette ikke er muligt, udføres computertomografi og elektroencefalografi, [ 40 ], som kan være nyttige til at vurdere antikonvulsivas effektivitet. Sygdommens snigende karakter er imidlertid, at diagnostiske kriterier i de tidlige udviklingsstadier muligvis ikke går ud over normen. Derefter gentages undersøgelserne i løbet af den første uge.
Polymerasekædereaktion af cerebrospinalvæske giver resultater med høj nøjagtighed og gør det muligt at erstatte en traumatisk undersøgelse som biopsi af hjernesubstans. De fundne DNA-fragmenter fra herpesvirus indikerer den herpetiske ætiologi af encephalitis, og det positive resultat af undersøgelsen opretholdes i en uge efter starten af antiviral behandling.
Mikroskopi af rygmarvssubstansen afslører lymfocytose, tilstedeværelsen af erytrocytter (i hæmoragisk form), forhøjede proteinniveauer og reducerede eller normale glukoseniveauer.
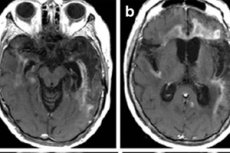
Den primære billeddannelsesmetode er nuklear MR. Den bruges til akutte indikationer. Derudover gør den det muligt at afklare, om patienten kan få foretaget en lumbalpunktur til analyse. Herpes encephalitis på MR viser øgede signaler i temporallapperne eller den insulære region af hjernebarken, på overfladen af de orbitale frontale gyri, som er karakteriseret ved unilateral eller bilateral skade uden symmetri. Disse resultater mangler specificitet, men sammen med kliniske symptomer og laboratoriedata muliggør de i de fleste tilfælde en nøjagtig diagnose. [ 41 ]
Tidlig diagnostik bekræfter ikke altid diagnosen: hos 10 % af patienterne er CSF-mikroskopi og MR-data, og hos 5 % er PCR-resultaterne falsk negative. [ 42 ] Hos de fleste patienter bekræfter i det mindste en del af undersøgelsen dog diagnosen, og efterfølgende visualiseringer afslører tydelige og progressive ændringer - tilstedeværelsen af ødem og blødning, diffus spredning af læsioner.
Differential diagnose
Først og fremmest er det nødvendigt at identificere patogenets oprindelse, da hovedbehandlingen sigter mod at neutralisere det: viral encephalitis kræver massiv antiviral behandling, bakteriel encephalitis kræver antibiotika, parasitisk encephalitis kræver passende antiparasitære lægemidler osv. I denne forstand spiller resultaterne af tests, især PCR, en afgørende rolle. [ 43 ], [ 44 ]
Herpetisk encefalitis skal skelnes fra multipel sklerose, neoplasmer, abscesser, cerebrale kredsløbsforstyrrelser, for eksempel er basalganglierne i tilfælde af et slagtilfælde i det midterste cerebrale arteriebassin normalt beskadiget (hvilket er synligt på MR), mens de i tilfælde af herpetisk encefalitis ikke påvirkes, myelitis - betændelse i rygmarven, især da dissemineret neuroinfektion ofte spreder sig til områder af rygmarven (herpetisk encefalomyelitis).
HSV-2-virus forårsager oftere betændelse i hjernens bløde membraner (herpetisk meningitis) end HSV-1, selvom den sjældent er lokaliseret. Betændelsen spreder sig hurtigt til hjernens substans - neuroner og gliaceller, og herpetisk meningoencephalitis udvikler sig. Hvis patogenets oprindelse er fastslået, er behandlingsprincippet det samme (antiviral terapi). Men det berørte område er større, og komplikationer og konsekvenser kan være mere alvorlige. Det differentieres baseret på resultaterne af instrumentelle undersøgelser.
Hvem skal kontakte?
Behandling herpetisk encephalitis
Patienter med mistanke om akut hjerneskade forårsaget af herpes simplex-virus skal nødvendigvis indlægges på hospitalet og på intensiv afdeling. [ 45 ] Dette skyldes den høje sandsynlighed for at udvikle koma, respirationssvigt, synkebesvær og andre vitale funktionsforstyrrelser, der ikke kan opretholdes derhjemme.
I den indledende fase anbefales det at administrere det antitrombotiske lægemiddel Curantil tre gange dagligt i en enkelt dosis på 25-50 mg. Dette gøres for at forhindre iskæmiske cerebrale kredsløbsforstyrrelser.
Hovedbehandlingen er etiotropisk, der sigter mod at reducere herpesvirussens aktivitet (det er i øjeblikket ikke muligt at ødelægge den fuldstændigt). Det foretrukne lægemiddel er Acyclovir og dets synonymer, som er særligt effektive mod herpesvirusserne HSV-1 og HSV-2. Rettidig antiviral behandling kan øge patientens chancer for et gunstigt udfald af sygdommen og minimale komplikationer.
Acyclovir er et lægemiddel, der er rettet mod såkaldte molekylære mål, en purinanalog af guanin, en komponent af nukleinsyrer. En lignende struktur gør det muligt for acyclovir at trænge ind i viruscellen og, i interaktion med dens enzymer, omdannes til acyclovirtrifosfat, som, når det integreres i den virale DNA-kæde, afbryder reproduktionsprocessen af den patogene mikroorganisme. Og vigtigst af alt har Acyclovir ikke en signifikant effekt på det genetiske apparat i menneskelige celler og fremmer mobiliseringen af immunitet.
Patienter med alvorlige former for herpesencefalopati med udvikling af koma får ordineret acyclovir i en enkelt dosis på 10-15 mg pr. kilogram af patientens vægt tre gange dagligt intravenøst. Det gives normalt som drop, da lægemidlet skal administreres meget langsomt i venen. Behandlingsforløbet varer fra en til to uger. Fordelen ved acyclovir ved HSVE blev fastslået af to skelsættende kliniske forsøg udført i midten af 1980'erne. Whitley et al. [ 46 ]. Nuværende retningslinjer anbefaler at bruge acyclovir intravenøst i 14-21 dage i tilfælde af HSV. [ 47 ]
I mildere tilfælde af sygdommen, hvis patienten kan synke medicin selv, kan en tabletform af lægemidlet ordineres.
Acyclovir fås også i tabletter. Dosis ordineres af en læge afhængigt af patientens tilstand og alder, da encefalitis behandles med høje doser af lægemidlet. For patienter med alvorlige former for nyresvigt justeres dosis. Tabletter tages til terapeutiske formål op til fem gange dagligt.
Hvis det er muligt, foretrækkes Valaciclovir nogle gange. Dette er et mere moderne lægemiddel, hvis fordel er, at det virker længerevarende og kan tages sjældnere end sin forgænger. I kroppen nedbrydes det aktive stof til acyclovir, som har den primære antiherpetiske effekt, og valin, en alifatisk syre, en naturlig ingrediens i proteiner. Ved herpes encephalitis er dette stofs evne til at beskytte og regenerere myelinskeden i nervefibre værdifuld. Valin øger energipotentialet i kroppens muskelceller, forbedrer koordinationen af bevægelser, stimulerer cellulær syntese og fremmer vævsfornyelse.
Disse antivirale lægemidler er kontraindiceret til personer med overfølsomhed over for acyclovir. Ved vitale indikationer ordineres de til gravide kvinder, da lægemidlets teratogene egenskaber ikke er blevet fastslået, men fuldstændig sikkerhed er endnu ikke bevist. Valaciclovir ordineres ikke til børn. Bivirkninger ved indtagelse er hovedpine, kvalme, hæmatopoieseforstyrrelser og nyreudskillelsesforstyrrelser.
Nylige undersøgelser har vist, at antiinfluenzamedicinen Arbidol også er aktiv mod herpes simplex-virus type 2. Udover sin virale statiske evne stimulerer den også interferonsyntese, humoral og cellulær immunitet.
Andre immunmodulatorer kan ordineres, såsom Laferobion, som er humant interferon, eller Levamisol. Dosering og varighed af medicin, der stimulerer immunsystemet, ordineres af en læge. De bruges normalt i en kort periode, fra tre til fem dage. De kan også forårsage allergiske reaktioner og anbefales ikke til personer med kroniske sygdomme i hjerte, blodkar, lever og nyrer.
For at reducere inflammation og forebygge hjerneødem ordineres glukokortikosteroider (Prednisolon, Medrol, Dexamethason). [ 48 ] Deres anvendelighed ved encefalitis er ikke anerkendt af alle specialister, da kortikosteroider har både en stærk antiinflammatorisk og immunsuppressiv effekt, som teoretisk set kan fremme viral replikation. Det er ikke overraskende, at der er forskellige meninger om deres anvendelse ved HSVE [ 49 ], [ 50 ], og antallet af bivirkninger er skræmmende, så pulsbehandling udføres i et kort forløb. Ved indtagelse bør dosering og behandlingsregime under ingen omstændigheder overtrædes. Et ikke-randomiseret retrospektivt studie af 45 patienter med HSV viste, at tilsætning af kortikosteroider til acyclovir kan være forbundet med forbedrede resultater, [ 51 ], hvilket tilskynder til større kliniske forsøg.
B-vitaminer ordineres for at forbedre centralnervesystemets funktion, opretholde et normalt stofskifte i hjernen og genoprette myelinskederne i nervefibrene. De vigtigste for nervesystemets funktion er thiamin, pyridoxin og cyanocobalamin (B1, B6, B12). Thiamin normaliserer ledningen af nerveimpulser, pyridoxin styrker myelinskeden i nervefibrene og produktionen af neurotransmittere. Cyanocobalamin supplerer alle ovenstående effekter og stimulerer også ledningen af nerveimpulser til de distale dele af nervesystemet. Denne gruppe af vitaminer hjælper med at normalisere hæmatopoiese, hvilket er vigtigt ved en så alvorlig sygdom og alvorlig medicinsk behandling.
De kan tages i tabletter (Neurorubin, Neurobion) eller injiceres - hver for sig, skiftevis med hinanden. Denne mulighed anses for at foretrække.
Ascorbinsyre administreres også, hvis daglige dosis ikke bør være mindre end 1,5 g.
Hvis patienten er i en tilstand af psykomotorisk agitation, kan han få ordineret antipsykotika, i tilfælde af epileptiforme anfald - antikonvulsiva, nootropika og antihypertensive lægemidler anvendes også.
Behandlingen er symptomatisk og sigter mod at stabilisere alle organers og systemers arbejde - dehydreringsterapi (diuretika) udføres, i alvorlige tilfælde - afgiftning. Kroppens vitale funktioner understøttes - respiratorisk, om nødvendigt, kunstig ventilation af lungerne udføres; vand-elektrolytbalancen, reologiske egenskaber og blodets sammensætning osv. normaliseres.
Deoxyribonuklease kan ordineres, og i tilfælde af sekundær bakteriel infektion, en antibakteriel behandling. [ 52 ]
Næsten ethvert lægemiddel kan forårsage en allergisk reaktion hos en patient, så desensibiliserende lægemidler (Diphenhydramin, Suprastin, Claritin) er nødvendigvis inkluderet i behandlingsregimet.
I løbet af rekonvalescensperioden kan patienten også have brug for medicinsk støtte og fysioterapi.
Herpetisk encefalitis er en for alvorlig sygdom, og det er ikke tilrådeligt at stole på folkemedicin i dette tilfælde. Udfaldet af sygdommen afhænger direkte af, hvor hurtigt antiviral behandling startes. Tidligere, før opdagelsen af antiherpetiske lægemidler, var dødeligheden fra 70 til 100%. Så hvis man håber på urtebehandling, kan man kun gå glip af tid og en chance for bedring. Folkemedicinske opskrifter kan dog være nyttige i restitutionsperioden. Lægeurter kan lindre hovedpine, reducere angst og mindske rastløshed. Moderurt, baldrian, mynte og pæon er egnede til dette. Perikon er kendt som et naturligt antidepressivum, og echinacea er en immunmodulator. Det er dog bedre at bruge urtebehandling under opsyn af en kvalificeret herbalist.
Homøopati kan også være nyttig i restitutionsperioden; det har mange midler til afgiftning, normalisering af nervesystemet og styrkelse af immunforsvaret, men under akut herpesencephalitis er det bedre at kontakte en specialist i infektionssygdomme så hurtigt som muligt.
Kirurgisk behandling af herpetisk encefalitis anvendes ikke, men hvis der udvikles komplikationer som fokal lægemiddelresistent epilepsi, kan hjernekirurgi anbefales for at eliminere kilden til patologien. Sådanne operationer udføres i henhold til individuelle strenge indikationer.
Forebyggelse
Hovedformålet med forebyggende taktikker er at undgå herpesinfektion. Dette kan sammenlignes med forsøg på at beskytte mod luftvejsinfektioner. Først og fremmest kan et godt immunforsvar hjælpe, hvilket du skal gøre ved at føre en sund livsstil: spis godt og varieret, kombiner mulig fysisk aktivitet med hvile, øg din stressmodstand, da ingen helt kan undgå stress i den moderne verden, og opgiv vaner, der er skadelige for helbredet. Praksis viser, at herpesvirus er meget almindelig, men nogle mennesker er resistente over for infektion, og de bør kun takke deres eget immunsystem for dette.
Men hvis du ser en person med tydelige symptomer på labial herpes, bør du ikke kramme eller kysse dem tæt. Hvis det er din slægtning, bør de have separate tallerkener og hygiejneartikler, men de bør altid være individuelle.
Det er værd at huske, at sygdommen i det akutte stadie også kan overføres via luftbårne dråber. Derfor er det, hvis det er muligt, værd at desinficere udsatte dele af kroppen, der kan være blevet forurenet med mikropartikler af sekret (ansigt, hals), og skylle munden.
Barriereprævention og behandling af kønsorganerne med et antiseptisk middel efter kontakt beskytter delvist mod genital herpes. Men den bedste beskyttelse er at undgå tilfældigt sex.
Hvis infektion ikke kan undgås, skal du kontakte en læge og regelmæssigt gennemgå den anbefalede antivirale behandling. Du kan ty til traditionelle medicinske metoder og konsultere en homøopat. Sådanne foranstaltninger vil hjælpe med at holde herpesvirussen under kontrol og vil være en god forebyggelse af dens reaktivering og udvikling af alvorlige komplikationer.
Vejrudsigt
Rettidig påbegyndelse af antiviral behandling øger chancerne for en gunstig prognose betydeligt, selv ved alvorlige former for herpes encephalitis. Uden behandling fører herpes encephalitis til død eller alvorlig invaliditet i langt de fleste tilfælde. I øjeblikket ender en fjerdedel til femtedel af betændelserne i hjernevævet forårsaget af herpesvirus med et ugunstigt udfald. Den fulminante form af sygdommen er særlig farlig, og spredningen af den inflammatoriske proces til hjernens bløde membraner (meningoencephalitis) efterlader mere alvorlige konsekvenser.
Dødeligheden fra ubehandlet HSV-encefalitis er cirka 70 %, og 97 % af de overlevende vil ikke vende tilbage til deres tidligere funktionsniveau. [ 53 ], [ 54 ]
Blandt de mest betydningsfulde negative prognostiske faktorer er højere alder, koma/lavere bevidsthedsniveau ved præsentation, begrænset diffusion ved spirituspåvirket kørsel og forsinket indtagelse af acyclovir.
Den træge proces er farlig på grund af længden af den latente periode, som følge heraf, at der, når patienten søger hjælp, allerede er omfattende og irreversible læsioner i hjernestrukturerne.

