Medicinsk ekspert af artiklen
Nye publikationer
Fibroelastose
Sidst revideret: 05.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
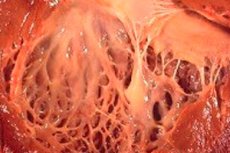
I medicin refererer udtrykket "fibroelastose" til ændringer i kroppens bindevæv, der dækker overfladen af indre organer og blodkar, forårsaget af en forstyrrelse i væksten af elastiske fibre. Samtidig bemærkes fortykkelse af organernes vægge og deres strukturer, hvilket nødvendigvis påvirker funktionen af kroppens vitale systemer, især det kardiovaskulære system og respirationssystemet. Dette medfører igen en forringelse af patientens velbefindende, især under fysisk anstrengelse, hvilket påvirker livskvaliteten og -varigheden.
Epidemiologi
Generelt kan sygdomme ledsaget af ændringer i bindevævet, hvilket resulterer i fortykkelse af membraner og skillevægge i indre organer, opdeles i 2 grupper: kardial fibroelastose og pulmonal fibroelastose. Hjertepatologi kan være både medfødt og erhvervet; i sygdommens pulmonale form taler vi om en erhvervet sygdom.
Pulmonal fibroelastose begynder at udvikle sig i middelalderen (tættere på 55-57 år), selvom sygdommens oprindelse i halvdelen af tilfældene skal søges i barndommen. En "let" periode er karakteristisk, hvor sygdommens symptomer er fraværende. Samtidig har sygdommen ingen kønspræferencer og kan i lige grad ramme både kvinder og mænd. Denne ret sjældne patologi er karakteriseret ved ændringer i vævene i pleura og parenkym (funktionelle celler) i lungen, hovedsageligt i den øvre lungelap. Da sygdommens ætiologi og patogenese forbliver uklar, klassificeres sygdommen som en idiopatisk patologi. Ifølge medicinsk terminologi kaldes den "pleeuroparenkymatøs fibroelastose". [ 1 ]
Hjertefibroelastose er en generaliseret betegnelse for en patologi i hjertemembranerne, der er karakteriseret ved deres fortykkelse og nedsatte funktionalitet. Medfødte former for patologien er karakteriseret ved diffus (udbredt) fortykkelse af hjertets indre membran. Dette er et tyndt bindevæv, der beklæder hjertets hulrum (dets sektioner) og danner dets klapper.
Hos voksne patienter diagnosticeres normalt en fokal form af sygdommen, når hjertets indre overflade synes at være dækket af pletter af stærkere og tykkere væv (det kan omfatte ikke kun overgroede fibre, men også trombotiske masser).
I halvdelen af tilfældene af hjertefibroelastose bliver ikke kun organvæggen tykkere, men også klapperne (bikuspidal mitral mellem atrium og ventrikel med samme navn, trikuspidal aorta mellem venstre ventrikel og aorta, pulmonal mellem højre ventrikel og lungearterien). Dette kan igen forstyrre klappernes funktion og forårsage en forsnævring af arterieåbningen, som i forvejen er lille sammenlignet med andre hjertehulrum.
I medicinsk terminologi kaldes endokardiel fibroelastose for endokardiel fibroelastose (prænatal fibroelastose, endokardiel sklerose, føtal endokarditis osv.). Men ret ofte kan det midterste muskellag i hjertemembranen også være involveret i processen. [ 2 ]
Anomalier i myokardiets struktur (hjertets muskellag, bestående af kardiomyocytter), genmutationer og alvorlige infektiøse processer kan forårsage en almindelig form for fibroelastose, når ikke kun endokardiet, men også myokardiet er involveret i processen. Normalt forekommer dysplastiske processer i endokardiet, forårsaget af forskellige årsager, ved grænsen af dets kontakt med muskelmembranen, hvilket forstyrrer dette lags kontraktilitet. I nogle tilfælde er der endda indvækst af det indre lag i myokardiet, erstatning af kardiomyocytter med fibroblaster og fibre, hvilket påvirker nerveimpulsernes ledningsevne og hjertets rytmiske arbejde.
Kompression af blodkarrene i hjertemembranens tykkelse forårsaget af det fortykkede myokardium forstyrrer myokardiets ernæring (myokardiel iskæmi), hvilket igen kan føre til nekrose af hjertemusklen.
Endokardiel fibroelastose med skade på hjertets myokardium kaldes subendokardiel eller endomyokardial fibroelastose.
Ifølge statistikker diagnosticeres fibroelastose i hjertets venstre ventrikel i de fleste tilfælde af denne sjældne sygdom (kun 0,007% af det samlede antal nyfødte), selvom processen i nogle tilfælde også spreder sig til højre ventrikel og atrier, inklusive de ventiler, der adskiller dem.
Hjertefibroelastose ledsages ofte af skader på store koronarkar, der også er dækket af bindevæv. I voksenalderen forekommer det ofte på baggrund af progressiv vaskulær aterosklerose.
Sygdommen er oftere registreret i tropiske afrikanske lande blandt befolkninger med en lav levestandard, hvilket fremmes af dårlig ernæring, hyppige infektioner og visse fødevarer og planter, der indtages som fødevarer.
Endokardial fortykkelse observeres også i det sidste stadie af Löfflers fibroplastiske endokarditis, som primært rammer midaldrende mænd. Patogenesen af denne sygdom er også forbundet med infektiøse agenser, der forårsager udviklingen af alvorlig eosinofili, hvilket er mere typisk for interne parasitinfektioner. I dette tilfælde begynder kroppens væv (primært hjertemusklen og hjernen) at opleve iltmangel (hypoksi). Trods ligheden mellem symptomerne på hjertefibroelastose og Löfflers fibrøse endokarditis, anser læger dem for at være helt forskellige sygdomme.
Årsager fibroelastose
Fibroelastose refererer til ændringer i bindevævet i vitale organer: hjertet og lungerne, som ledsages af forstyrrelser i organfunktionen og afspejles i patientens udseende og tilstand. Læger har kendt til sygdommen i årtier. Fibroelastose i hjertets indre slimhinde (endokardiet) blev beskrevet tilbage i begyndelsen af det 18. århundrede, og lignende ændringer i lungerne begyndte at blive diskuteret 2½ århundrede senere. Lægerne er dog endnu ikke nået til endelig enighed om årsagerne til den patologiske proliferation af bindevæv.
Det er fortsat uklart, hvad der præcist forårsager forstyrrelsen af vækst og udvikling af bindefibre. Men forskere identificerer visse risikofaktorer for sådanne ændringer og betragter dem som mulige (men ikke endelige) årsager til sygdommen.
I patogenesen af pulmonal fibroelastose, som betragtes som en sygdom hos modne mennesker, tillægges der således en særlig rolle tilbagevendende infektiøse organlæsioner, som findes hos halvdelen af patienterne. Infektioner fremkalder betændelse i lungevævet og pleura, og langvarig betændelse prædisponerer for deres fibrøse transformation.
Nogle patienter har fibroelastose i familien, hvilket tyder på en arvelig prædisposition. Der er fundet uspecifikke autoantistoffer i deres kroppe, som fremkalder langvarige inflammatoriske processer af usikker ætiologi.
Der er en opfattelse af, at fibrøse forandringer i lungevævet kan være forårsaget af gastroøsofageal reflukssygdom. Selvom denne forbindelse sandsynligvis er indirekte, menes det også, at risikoen for fibroelastose er højere hos dem, der lider af hjerte-kar-sygdomme eller lungetrombose.
Pulmonal fibroelastose hos unge og unge kan forekomme under graviditet. Normalt er sygdommen skjult i omkring 10 år eller mere, men den kan manifestere sig tidligere, muligvis på grund af øget belastning på den vordende mors krop og hormonelle forandringer, men der er endnu ingen præcis forklaring. Ikke desto mindre blev et lignende billede af sygdommens udvikling observeret hos 30% af de undersøgte patienter i den reproduktive alder.
Graviditet i sig selv kan ikke forårsage sygdommen, men det kan fremskynde udviklingen af begivenheder, hvilket er meget trist, fordi dødeligheden af sygdommen er meget høj, og forventet levetid med fibroelastose er kort.
I de fleste tilfælde kan hjertefibroelastose tilskrives børnesygdomme. Medfødt patologi opdages i prænatalperioden hos et 4-7 måneder gammelt foster, men diagnosen kan først bekræftes efter barnets fødsel. Flere mulige negative faktorer tages i betragtning i patogenesen af denne form for sygdommen: infektiøse og inflammatoriske sygdomme hos moderen, der overføres til fosteret, abnormiteter i udviklingen af hjertemembranerne, nedsat blodforsyning til hjertevævet, genetiske mutationer, iltmangel.
Det menes, at virus blandt infektioner yder det største patogenetiske bidrag til udviklingen af hjertefibroelastose, fordi de er indlejret i kroppens celler, ødelægger dem og ændrer vævets egenskaber. Fosterets udannede immunsystem kan ikke beskytte det mod disse patogener, i modsætning til den vordende mors immunitet. Sidstnævnte oplever muligvis ikke konsekvenserne af en virusinfektion, mens en intrauterin infektion hos fosteret kan fremkalde forekomsten af forskellige anomalier.
Nogle forskere mener, at den afgørende rolle i patogenesen af den infektiøse form for fibroelastose spilles af en infektion, der påvirker fosteret op til 7 måneders alderen. Senere kan den kun forårsage inflammatoriske hjertesygdomme (myokarditis, endokarditis).
Anomalier i udviklingen af hjertets membraner og ventiler kan fremkaldes af både den inflammatoriske proces og utilstrækkelige autoimmune reaktioner, hvorved immunsystemets celler begynder at angribe kroppens egne celler.
Genmutationer forårsager unormal udvikling af bindevæv, fordi gener indeholder information om strukturen og opførslen af proteinstrukturer (især kollagen- og elastinproteiner).
Hypoksi og iskæmi i hjertevævet kan være en konsekvens af unormal hjerteudvikling. I dette tilfælde taler vi om sekundær fibroelastose, fremkaldt af medfødte hjertefejl (CHD). Disse omfatter sådanne anomalier, der forårsager obstruktion (nedsat passage af hjertet og dets kar):
- stenose eller forsnævring af aorta nær ventilen,
- koarktation eller segmental forsnævring af aorta ved krydset mellem dens bue og den nedadgående sektion,
- atresi eller fravær af en naturlig åbning i aorta,
- underudvikling af hjertevæv (oftest venstre ventrikel, sjældnere højre ventrikel og atrier), hvilket påvirker hjertets pumpefunktion.
Der er en opfattelse af, at toksikose under graviditet også kan fungere som en prædisponerende faktor for fibroelastose hos fosteret.
I den postnatale periode kan udviklingen af hjertefibroelastose fremmes af infektiøse og inflammatoriske sygdomme i organmembranerne, hæmodynamiske lidelser som følge af skader, vaskulær tromboembolisme, myokardieblødning, metaboliske lidelser (øget fibrindannelse, protein- og jernstofskifteforstyrrelser: amyloidose, hæmokromatose). De samme årsager forårsager udviklingen af sygdommen hos voksne.
Patogenese
Bindevæv er et særligt væv i menneskekroppen, der er en del af næsten alle organer, men ikke aktivt deltager i deres funktioner. Bindevæv tilskrives støttende og beskyttende funktioner. Ved at danne en slags skelet (ramme, stroma) og begrænse organets funktionelle celler, sikrer det dets endelige form og størrelse. Med tilstrækkelig styrke beskytter bindevævet også organcellerne mod ødelæggelse og skade, forhindrer indtrængning af patogener og absorberer ved hjælp af specielle makrofagceller forældede strukturer: døde vævsceller, fremmede proteiner, blodaffaldskomponenter osv.
Dette væv kan kaldes hjælpevæv, fordi det ikke indeholder cellulære elementer, der sikrer funktionaliteten af et eller andet organ. Ikke desto mindre er dets rolle i kroppens liv ret stor. Som en del af blodkarrenes membraner sikrer bindevæv sikkerheden og funktionaliteten af disse strukturer, hvorved ernæring og respiration (trofisme) af det omgivende væv i kroppens indre miljø udføres.
Der findes flere typer bindevæv. Membranen, der dækker de indre organer, kaldes løst bindevæv. Det er et halvflydende, farveløst stof, der indeholder bølgede kollagenfibre og lige elastinfibre, mellem hvilke forskellige typer celler er tilfældigt spredt. Nogle af disse celler (fibroblaster) er ansvarlige for dannelsen af fibrøse strukturer, andre (endoteliocytter og mastceller) danner en gennemskinnelig matrix af bindevæv og producerer særlige stoffer (heparin, histamin), andre (makrofager) sørger for fagocytose osv.
Den anden type fibervæv er tæt bindevæv, som ikke indeholder et stort antal individuelle celler, som igen er opdelt i hvidt og gult. Hvidt væv består af tætpakkede kollagenfibre (ledbånd, sener, periosteum), og gult væv består af kaotisk sammenflettede elastinfibre med indeslutninger af fibroblaster (en del af ledbånd, membraner i blodkar, lunger).
Bindevæv omfatter også: blod, fedt, knoglevæv og bruskvæv, men vi er ikke interesserede i dem endnu, da vi, når vi taler om fibroelastose, mener ændringer i fiberstrukturer. Og elastiske og eftergivende fibre findes kun i løst og tæt bindevæv.
Syntesen af fibroblaster og dannelsen af bindevævsfibre fra dem reguleres på hjerneniveau. Dette sikrer konstansen af dens egenskaber (styrke, elasticitet, tykkelse). Hvis syntesen og udviklingen af hjælpevæv forstyrres på grund af patologiske årsager (antallet af fibroblaster stiger, deres "adfærd" ændres), sker der en proliferation af stærke kollagenfibre eller en ændring i væksten af elastiske fibre (de forbliver korte, snoede), hvilket fører til en ændring i organmembranens egenskaber og nogle indre strukturer dækket af bindevæv. De får en større tykkelse end nødvendigt, bliver tættere, stærkere og uelastiske og ligner fibervæv i ledbånd og sener, hvilket kræver stor indsats at strække.
Sådant væv strækker sig ikke godt, hvilket begrænser organets bevægelser (automatiske rytmiske bevægelser af hjertet og blodkarrene, ændringer i lungernes størrelse under indånding og udånding), deraf forstyrrelser i blodforsyningen og åndedrætsorganerne, hvilket fører til iltmangel.
Faktum er, at kroppens blodforsyning sker takket være hjertet, der fungerer som en pumpe, og to blodkredsløb. Lungekredsløbet er ansvarligt for blodforsyning og gasudveksling i lungerne, hvorfra ilt leveres til hjertet med blodgennemstrømningen, og derfra til den systemiske cirkulation og fordeles i hele kroppen, hvilket giver respiration til organer og væv.
Den elastiske membran, der begrænser hjertemusklens sammentrækning, reducerer hjertets funktionalitet, som ikke pumper blod lige så aktivt, og dermed ilt. Ved fibroelastose i lungerne forringes deres ventilation (osigenation), og det er tydeligt, at der begynder at komme mindre ilt ind i blodet, hvilket selv med normal hjertefunktion vil bidrage til iltmangel (hypoksi) i væv og organer. [ 3 ]
Symptomer fibroelastose
Hjerte- og pulmonal fibroelastose er to typer sygdomme, der er karakteriseret ved en forstyrrelse af fibersyntesen i bindevævet. De har forskellige lokalisationer, men begge er potentielt livstruende, da de er forbundet med progressiv eller alvorlig hjerte- og respirationssvigt.
Pulmonal fibroelastose er en sjælden type interstitiel sygdom i dette vigtige organ i åndedrætssystemet. Disse omfatter kroniske patologier i lungeparenkym med skade på alveolvæggene (inflammation, forstyrrelse af deres struktur og struktur), den indre foring af lungekapillærerne osv. Fibroelastose betragtes ofte som en særlig sjælden form for progressiv lungebetændelse med en tendens til fibrøse ændringer i lunge- og pleuravævet.
Det er næsten umuligt at opdage sygdommen helt i begyndelsen, fordi den måske ikke minder om sig selv i omkring 10 år. Denne periode kaldes det klare interval. Udbruddet af patologiske forandringer, der endnu ikke påvirker lungernes volumen og gasudvekslingen, kan opdages tilfældigt under en detaljeret undersøgelse af lungerne i forbindelse med en anden sygdom i luftvejene eller skade.
Sygdommen er karakteriseret ved en langsom progression af symptomer, så de første manifestationer af sygdommen kan blive betydeligt forsinket i tid fra dens debut. Symptomerne intensiveres gradvist.
De første tegn på sygdommen, som det er værd at være opmærksom på, er hoste og tiltagende åndenød. Sådanne symptomer bliver ofte en konsekvens af en tidligere luftvejssygdom, så de kan være forbundet med en forkølelse og dens konsekvenser i lang tid. Åndenød opfattes ofte som en hjertesygdom eller aldersrelaterede forandringer. Sygdommen diagnosticeres trods alt hos personer, der nærmer sig alderdommen.
Både patienter og læger kan begå fejl, hvilket fører til sen opdagelse af en farlig sygdom. Det er værd at være opmærksom på hosten, som er uproduktiv ved fibroelastose, men ikke stimuleres af mukolytika og slimløsende midler, men stoppes af hostestillende midler. En langvarig hoste af denne art er et karakteristisk symptom på pulmonal fibroelastose.
Dyspnø skyldes progressiv respirationssvigt på grund af fortykkelse af alveolvæggene og pleura, et fald i volumen og antallet af alveolære hulrum i lungen (organets parenkym er synligt på et røntgenbillede som en bikage). Symptomet intensiveres under påvirkning af fysisk anstrengelse, først betydelig, og derefter endda lille. Efterhånden som sygdommen skrider frem, forværres den, hvilket forårsager invaliditet og død hos patienten.
Progressionen af fibroelastose ledsages af en forværring af den generelle tilstand: hypoxi fører til svaghed og svimmelhed, kropsvægten falder (anoreksi udvikler sig), neglefalangerne ændrer sig til typen af trommestikker, huden bliver bleg og har et sygeligt udseende.
Halvdelen af patienterne udvikler uspecifikke symptomer såsom vejrtrækningsbesvær og brystsmerter, karakteristisk for pneumothorax (ophobning af gasser i pleurahulen). Denne anomali kan også opstå som følge af skader, primære og sekundære lungesygdomme, forkert behandling, så den ikke kan diagnosticeres.
Hjertefibroelastose, såvel som patologien for bindevævsvækst i lungerne, er karakteriseret ved: bleg hud, vægttab, svaghed, som ofte er paroxysmal, åndenød. Vedvarende subfebril temperatur uden tegn på forkølelse eller infektion kan også observeres.
Mange patienter oplever ændringer i leverstørrelsen. Den øges i størrelse uden symptomer på dysfunktion. Hævelse af ben, ansigt, arme og korsbenet er også muligt.
En karakteristisk manifestation af sygdommen anses for at være tiltagende kredsløbssvigt forbundet med hjerteforstyrrelser. I dette tilfælde diagnosticeres takykardi (øget hjertefrekvens, ofte kombineret med arytmi), åndenød (også i fravær af fysisk aktivitet), vævscyanose (blålig farvning forårsaget af ophobning af carboxyhæmoglobin i blodet, dvs. en forbindelse af hæmoglobin med kuldioxid på grund af forstyrret blodgennemstrømning og dermed gasudveksling).
I dette tilfælde kan symptomerne opstå enten umiddelbart efter fødslen af et barn med denne patologi eller over en periode. Når ældre børn og voksne er berørt, opstår tegn på alvorlig hjertesvigt normalt på baggrund af en luftvejsinfektion, som fungerer som en udløsende faktor. [ 4 ]
Fibroelastose hos børn
Hvis pulmonal fibroelastose er en sygdom hos voksne, der ofte opstår i barndommen, men ikke viser sig i lang tid, så opstår en lignende patologi i hjertets endokardium ofte allerede før barnets fødsel og påvirker dets liv fra de første øjeblikke af fødslen. Denne sjældne, men alvorlige patologi er årsagen til udviklingen af vanskeligt korrigeret hjertesvigt hos spædbørn, hvoraf mange dør inden for 2 år. [ 5 ]
Endokardiel fibroelastose hos nyfødte er i de fleste tilfælde et resultat af patologiske processer, der forekommer i barnets krop i prænatal alder. Infektioner modtaget fra moderen, genetiske mutationer, abnormiteter i udviklingen af det kardiovaskulære system, arvelige metaboliske sygdomme - alt dette kan ifølge forskere føre til ændringer i bindevævet i hjertets membraner. Især hvis et 4-7 måneder gammelt foster udsættes for to eller flere faktorer på samme tid.
For eksempel efterlader en kombination af abnormiteter i udviklingen af hjertet og koronarkarrene (stenose, atresi, aortakoarktation, unormal udvikling af myokardieceller, endokardiel svaghed osv.), som bidrager til vævsiskæmi, kombineret med en inflammatorisk proces på grund af infektion, barnet med stort set ingen chance for mere eller mindre overlevelse. Mens organudviklingsdefekter stadig kan korrigeres hurtigt, kan progressiv fibroelastose kun bremses, men ikke helbredes.
Normalt opdages hjertefibroelastose hos fosteret allerede under graviditeten under ultralydsdiagnostik i andet eller tredje trimester. Ultralyd og ekkokardiografi i uge 20 til 38 viste hyperekogenicitet, hvilket indikerer fortykkelse og kompaktering af endokardiet (normalt diffust, sjældnere fokalt), en ændring i hjertets størrelse og form (organet forstørres og tager form af en kugle eller kugle, de indre strukturer udglattes gradvist). [ 6 ]
I 30-35% af tilfældene blev fibroelastose påvist før 26. graviditetsuge, hos 65-70% i den efterfølgende periode. Hos mere end 80% af nyfødte er fibroelastose kombineret med obstruktiv hjertefejl, dvs. den er sekundær, på trods af de tidlige stadier af dens påvisning. Venstre ventrikel hyperplasi blev påvist hos halvdelen af de berørte børn, hvilket forklarer den høje forekomst af fibroelastose i denne særlige hjertestruktur. Patologier i aorta og dens klap, påvist hos en tredjedel af børn med endokardiel proliferation, fører også til en forøgelse (udvidelse) af venstre ventrikelkammer og en forstyrrelse af dets funktionalitet.
I tilfælde af instrumentelt bekræftet hjertefibroelastose anbefaler læger at afbryde graviditeten. Hos næsten alle børn født, hvis mødre har nægtet medicinsk abort, er tegnene på sygdommen blevet bekræftet. Symptomer på hjertesvigt, der er karakteristiske for fibroelastose, optræder inden for et år (sjældent i det 2.-3. leveår). Hos børn med en kombineret form af sygdommen opdages tegn på hjertesvigt fra de første levedage.
Medfødte former for primær og kombineret fibroelastose hos børn har oftest et hurtigt forløb med udvikling af alvorlig hjertesvigt. Lav aktivitet, barnets sløvhed, nægtelse af amning på grund af hurtig træthed, dårlig appetit, øget svedtendens indikerer dårligt helbred. Alt dette fører til, at barnet ikke tager godt på i vægt. Barnets hud er smertefuldt bleg, i nogle tilfælde med en blålig farvetone, oftest i den nasolabiale trekant.
Der er tegn på dårlig immunitet, så sådanne børn får ofte og hurtigt luftvejsinfektioner, hvilket komplicerer situationen. Nogle gange i de første dage og måneder af livet viser barnet ingen kredsløbsforstyrrelser, men hyppige infektioner og lungesygdomme bliver en udløser for udviklingen af hjertesvigt.
Yderligere helbredsundersøgelser af nyfødte og småbørn med mistanke om fibroelastose eller tidligere diagnosticeret fibroelastose viste lavt blodtryk (hypotension), forstørret hjerte (kardiomegali), dæmpede toner ved lytning til hjertet, undertiden systolisk mislyd karakteristisk for mitralklapinsufficiens, takykardi, dyspnø. Lytning til lungerne viser tilstedeværelsen af hvæsende vejrtrækning, hvilket indikerer overbelastning.
Endokardiel skade på venstre ventrikel fører ofte til svækkelse af hjertets muskellag (myokardiet). Den normale hjerterytme består af to rytmisk alternerende toner. Ved fibroelastose kan en tredje (og nogle gange en fjerde) tone forekomme. En sådan patologisk rytme er tydeligt hørbar og ligner i sin lyd en tretaktsgangart hos en hest (galop), hvilket er grunden til, at den kaldes galoprytmen.
Et andet symptom på fibroelastose hos små børn er forekomsten af en hjertepukkel. Faktum er, at barnets ribben i den tidlige postnatale periode forbliver ikke-forbenede og er repræsenteret af bruskvæv. Forøgelsen i hjertets størrelse fører til, at det begynder at presse på de "bløde" ribben, hvilket resulterer i, at de bøjer og antager en permanent fremadbøjet form (hjertepukkel). Ved fibroelastose hos voksne dannes der ikke en hjertepukkel på grund af ribbens knoglevævs styrke og stivhed, selv i tilfælde af en stigning i alle hjertets strukturer.
Dannelsen af en hjertepukkel indikerer i sig selv kun en medfødt hjertefejl uden at specificere dens natur. Men under alle omstændigheder er den forbundet med en forøgelse af hjertets og dets ventriklers størrelse.
Ødemsyndrom ved fibroelastose hos børn diagnosticeres sjældent, men mange børn oplever en forstørret lever, som begynder at stikke ud med gennemsnitligt 3 cm under kanten af kostalbuen.
Hvis fibroelastose opstår (for eksempel en konsekvens af inflammatoriske sygdomme i hjertemembranerne), er det kliniske billede oftest langsomt progredierende. I nogen tid kan symptomerne være helt fraværende, hvorefter svage tegn på hjertedysfunktion opstår i form af åndenød under fysisk anstrengelse, øget hjertefrekvens, hurtig træthed og lav fysisk udholdenhed. Lidt senere begynder leveren at forstørres, ødem og svimmelhed opstår.
Alle symptomer på erhvervet fibroelastose er uspecifikke, hvilket komplicerer diagnosen af sygdommen og ligner kardiomyopati, lever- og nyresygdom. Sygdommen diagnosticeres oftest i stadiet af svær hjertesvigt, hvilket påvirker resultaterne af behandlingen negativt.
Komplikationer og konsekvenser
Det skal siges, at fibroelastose i hjertet og lungerne er alvorlige patologier, hvis forløb afhænger af forskellige omstændigheder. Medfødte hjertefejl komplicerer situationen betydeligt, da de kan elimineres kirurgisk i en tidlig alder, men samtidig er der en ret høj risiko for død (ca. 10%).
Det menes, at jo tidligere sygdommen udvikler sig, desto mere alvorlige vil dens konsekvenser være. Dette bekræftes af, at medfødt fibroelastose i de fleste tilfælde har et fulminant eller akut forløb med hurtig progression af hjertesvigt. Udviklingen af akut hjertesvigt hos et barn under 6 måneder betragtes som et dårligt prognostisk tegn.
Behandlingen garanterer dog ikke fuld genoprettelse af hjertefunktionen, men bremser kun udviklingen af symptomer på hjertesvigt. På den anden side fører fravær af en sådan støttende behandling til døden inden for de første to år af barnets liv.
Hvis der opdages hjertesvigt i de første dage og måneder af et spædbarns liv, vil barnet højst sandsynligt ikke overleve engang en uge. Responsen på behandlingen varierer fra barn til barn. I mangel af en terapeutisk effekt er der stort set intet håb. Men med den hjælp, der ydes, er den forventede levetid for et sygt barn kort (fra flere måneder til flere år).
Kirurgi og korrektion af medfødte hjertefejl, der forårsagede fibroelastose, forbedrer normalt patientens tilstand. Ved vellykket kirurgisk behandling af venstre ventrikel hyperplasi og overholdelse af lægens anvisninger kan sygdommen udvikle sig til et godartet forløb: hjertesvigt vil have et kronisk forløb uden tegn på progression. Selvom håbet om et sådant resultat er lille.
Hvad angår den erhvervede form for hjertefibroelastose, bliver den hurtigt kronisk og udvikler sig gradvist. Medicin kan bremse processen, men ikke stoppe den.
Pulmonal fibroelastose, uanset tidspunktet for ændringer i organets parenkym og membraner efter den lyse periode, begynder at udvikle sig hurtigt og dræber faktisk en person inden for et par år og forårsager alvorlig respirationssvigt. Det triste er, at der endnu ikke er udviklet effektive metoder til behandling af sygdommen. [ 7 ]
Diagnosticering fibroelastose
Endomyokardial fibroelastose, hvis symptomer i de fleste tilfælde opdages i en tidlig alder, er en medfødt sygdom. Hvis vi udelukker de sjældne tilfælde, hvor sygdommen begyndte at udvikle sig i sen barndom og voksenalder som en komplikation af skader og somatiske sygdomme, er det muligt at identificere patologien i prænatalperioden, dvs. før barnets fødsel.
Læger mener, at patologiske forandringer i endokardvævet, ændringer i fosterhjertets form og nogle træk ved dets funktion, der er karakteristiske for fibroelastose, kan bestemmes allerede i den 14. graviditetsuge. Men dette er stadig en forholdsvis kort periode, og det kan ikke udelukkes, at sygdommen kan manifestere sig noget senere, tættere på graviditetens tredje trimester, og nogle gange et par måneder før fødslen. Derfor anbefales det, når man overvåger gravide kvinder, at udføre kliniske ultralydsundersøgelser af fosterhjertet med flere ugers mellemrum.
Hvilke tegn kan læger have mistanke om sygdommen under den næste ultralydsscanning? Meget afhænger af sygdommens form. Oftest diagnosticeres fibroelastose i området omkring venstre ventrikel, men denne struktur er ikke altid forstørret. Den udvidede form af sygdommen med en forstørret venstre hjerteventrikel bestemmes let under en ultralydsundersøgelse ved hjertets sfæriske form, hvis toppunkt er repræsenteret af venstre ventrikel, den generelle forøgelse af organets størrelse og udbulingen af den interventrikulære septum mod højre ventrikel. Men hovedtegnet på fibroelastose er fortykkelse af endokardiet samt hjertesepta med en karakteristisk stigning i ekogeniciteten af disse strukturer, hvilket bestemmes ved en specifik ultralydsundersøgelse.
Undersøgelsen udføres ved hjælp af specielt ultralydsudstyr med kardiologiske programmer. Fosterekkokardiografi skader ikke moderen eller det ufødte barn, men giver ikke kun mulighed for at identificere anatomiske ændringer i hjertet, men også for at bestemme tilstanden af koronarkarrene, tilstedeværelsen af blodpropper i dem og ændringer i tykkelsen af hjertemembranerne.
Fosterekkokardiografi ordineres ikke kun i tilfælde af afvigelser under afkodning af ultralydresultater, men også i tilfælde af en mors infektion (især viral), indtagelse af potente lægemidler, arvelig prædisposition, tilstedeværelsen af metaboliske forstyrrelser samt medfødte hjertepatologier hos ældre børn.
Fosterekkokardiografi kan også afsløre andre medfødte former for fibroelastose. For eksempel fibroelastose i højre ventrikel, en udbredt proces med samtidig skade på venstre ventrikel og tilstødende strukturer: højre ventrikel, hjerteklapper, atrier, kombinerede former for fibroelastose, endomyokardial fibroelastose med fortykkelse af ventriklernes indre foring og involvering af en del af myokardiet i den patologiske proces (normalt kombineret med trombose i væggen).
Endokardiel fibroelastose opdaget i prænatal alder har en meget dårlig prognose, så læger anbefaler at afbryde graviditeten i dette tilfælde. Muligheden for en fejlagtig diagnose udelukkes ved en gentagen ultralydsscanning af fosterhjertet, som udføres 4 uger efter den første undersøgelse, der afslørede patologien. Det er klart, at den endelige beslutning om at afbryde eller opretholde graviditeten forbliver hos forældrene, men de skal være opmærksomme på, hvilken slags liv de dømmer barnet til.
Endokardiel fibroelastose opdages ikke altid under graviditet, især i betragtning af at ikke alle vordende mødre tilmelder sig en kvindeklinik og gennemgår forebyggende ultralydsdiagnostik. Barnets sygdom i hendes livmoder har stort set ingen effekt på den gravide kvindes tilstand, så fødslen af en syg baby bliver ofte en ubehagelig overraskelse.
I nogle tilfælde får både forældre og læger kendskab til barnets sygdom flere måneder efter fødslen. I dette tilfælde viser laboratorieblodprøver muligvis ingenting, bortset fra en stigning i natriumkoncentrationen (hypernatriæmi). Men deres resultater vil være nyttige til at udføre differentialdiagnostik for at udelukke inflammatoriske sygdomme.
Der er stadig håb for instrumentel diagnostik. En standardundersøgelse af hjertet (EKG) er ikke særlig indikativ i tilfælde af fibroelastose. Den hjælper med at identificere forstyrrelser i hjertet og hjertemusklens elektriske ledningsevne, men specificerer ikke årsagerne til sådanne lidelser. Således indikerer en ændring i EKG-spændingen (i en yngre alder er den normalt undervurderet, i en ældre alder - tværtimod for høj) kardiomyopati, som ikke kun kan være forbundet med hjertepatologier, men også med metaboliske forstyrrelser. Takykardi er et symptom på hjertesygdomme. Og hvis begge hjertets ventrikler er påvirket, kan kardiogrammet generelt virke normalt. [ 8 ]
Computertomografi (CT) er et fremragende ikke-invasivt værktøj til at detektere kardiovaskulær forkalkning og udelukke perikarditis.[ 9 ]
Magnetisk resonansbilleddannelse (MRI) kan være nyttig til at detektere fibroelastose, fordi biopsi er invasiv. En hypointens kant på en myokardiel perfusionssekvens og en hyperintens kant på en forsinket forstærkningssekvens tyder på fibroelastose.[ 10 ]
Men det betyder ikke, at undersøgelsen skal opgives, fordi den hjælper med at bestemme hjertets arbejdes art og graden af udvikling af hjertesvigt.
Når symptomer på hjertesvigt opstår, og patienten konsulterer en læge om dette, ordineres patienten også: røntgen af thorax, computertomografi eller magnetisk resonansbilleddannelse af hjertet, ekkokardiografi (EchoCG). I tvivlstilfælde er det nødvendigt at ty til en biopsi af hjertevæv med efterfølgende histologisk undersøgelse. Diagnosen er meget alvorlig, derfor kræver den samme tilgang til diagnosen, selvom behandlingen ikke adskiller sig meget fra symptomatisk behandling af koronar hjertesygdom og hjertesvigt.
Men selv en sådan omhyggelig undersøgelse vil ikke være nyttig, hvis resultaterne ikke bruges i differentialdiagnostik. EKG-resultater kan bruges til at differentiere akut fibroelastose fra idiopatisk myokarditis, eksudativ perikarditis, aortastenose. Samtidig vil laboratorietests ikke vise tegn på inflammation (leukocytose, øget ESR osv.), og temperaturmålinger vil ikke vise hypertermi.
Analyse af hjertelyde og -mislyde, ændringer i atriernes størrelse og en undersøgelse af anamnesen hjælper med at skelne endokardiel fibroelastose fra isoleret mitralklapinsufficiens og mitralklapdefekt.
Analyse af anamnestiske data er nyttig til at skelne mellem fibroelastose og hjerte- og aortastenose. Ved aortastenose er det også værd at være opmærksom på bevarelsen af sinusrytmen og fraværet af tromboembolisme. Hjerterytmeforstyrrelser og trombeaflejring observeres heller ikke ved ekssudativ perikarditis, men sygdommen manifesterer sig med en stigning i temperatur og feber.
Den største vanskelighed er at differentiere endokardiel fibroelastose og kongestiv kardiomyopati. I dette tilfælde har fibroelastose, selvom den i de fleste tilfælde ikke er ledsaget af udtalte kardiale ledningsforstyrrelser, en mindre gunstig behandlingsprognose.
I tilfælde af kombinerede patologier er det nødvendigt at være opmærksom på eventuelle afvigelser, der opdages under et tomogram eller ultralyd af hjertet, da medfødte defekter komplicerer forløbet af fibroelastose betydeligt. Hvis kombineret endokardiel fibroelastose opdages i den intrauterine periode, er det uhensigtsmæssigt at opretholde graviditeten. Det er meget mere humant at afbryde den.
Diagnose af pulmonal fibroelastose
Diagnose af pulmonal fibroelastose kræver også en vis viden og færdigheder fra lægen. Faktum er, at sygdommens symptomer er ret heterogene. På den ene side indikerer de kongestive lungesygdomme (ikke-produktiv hoste, åndenød), og på den anden side kan de også være en manifestation af hjertepatologi. Derfor kan diagnosen af sygdommen ikke reduceres til kun at angive symptomer og auskultation.
Blodprøver af patienten hjælper med at udelukke inflammatoriske lungesygdomme, men giver ikke information om kvantitative og kvalitative ændringer i væv. Tilstedeværelsen af tegn på eosinofili hjælper med at differentiere sygdommen fra lungefibrose, som ligner i manifestationer, men afviser eller bekræfter ikke fibroelastose.
Instrumentelle undersøgelser betragtes som mere indikative: røntgen af brystet og tomografisk undersøgelse af åndedrætsorganerne, samt funktionelle analyser, som består i at bestemme respirationsvolumener, lungernes vitalkapacitet og trykket i organet.
Ved pulmonal fibroelastose er det værd at være opmærksom på faldet i den eksterne respirationsfunktion, målt under spirometri. Faldet i aktive alveolære hulrum påvirker lungernes vitale kapacitet (VCL) betydeligt, og fortykkelsen af væggene i de indre strukturer påvirker organets diffusionskapacitet (DCL), som sikrer ventilation og gasudvekslingsfunktioner (kort sagt, absorption af kuldioxid fra blodet og afgivelse af ilt).
Karakteristiske tegn på pleeuroparenkymal fibroelastose er en kombination af begrænset luftgennemstrømning til lungerne (obstruktion) og nedsat lungeekspansion under indånding (restriktion), forringelse af den eksterne respiratoriske funktion, moderat pulmonal hypertension (øget tryk i lungerne), diagnosticeret hos halvdelen af patienterne.
En lungevævsbiopsi viser karakteristiske ændringer i organets indre struktur. Disse omfatter: fibrose i pleura og parenkym i kombination med elastose af alveolvæggene, ophobning af lymfocytter i området med komprimerede alveolære septa, transformation af fibroblaster til muskelvæv, der ikke er typisk for dem, og tilstedeværelsen af ødematøs væske.
Tomogrammet viser skader på lungerne i de øvre sektioner i form af pleural kompaktionsfokus og strukturelle ændringer i parenkymet. Det forstørrede bindevæv i lungerne ligner muskelvæv i farve og egenskaber, men lungernes volumen falder. Der findes ret store luftholdige hulrum (cyster) i parenkymet. Karakteristisk er irreversibel fokal (eller diffus) ekspansion af bronkier og bronkioler (traktionsbronkiektasi) og en lav position af diafragmakuplen.
Radiologiske undersøgelser afslører områder med "slibning af glas" og "bikagelunge" hos mange patienter, hvilket indikerer ujævn ventilation af lungerne på grund af tilstedeværelsen af fokus på vævskomprimering. Cirka halvdelen af patienterne har forstørrede lymfeknuder og lever.
Pulmonal fibroelastose bør differentieres fra fibrose forårsaget af parasitinfektion og tilhørende eosinofili, endokardial fibroelastose, lungesygdomme med nedsat ventilation og et "bikagelunge"-billede, den autoimmune sygdom histicotitis X (en form for denne patologi med lungeskade kaldes Hand-Schüller-Christian sygdom), manifestationer af sarkoidose og lungetuberkulose.
Behandling fibroelastose
Fibroelastose, uanset hvor den er placeret, betragtes som en farlig og praktisk talt uhelbredelig sygdom. Patologiske forandringer i pleura og lungeparenkym kan ikke genoprettes med medicin. Og selv brugen af hormonelle antiinflammatoriske lægemidler (kortikosteroider) i kombination med bronkodilatatorer giver ikke det ønskede resultat. Bronkodilatatorer hjælper med at lindre patientens tilstand lidt og lindrer det obstruktive syndrom, men de påvirker ikke de processer, der forekommer i lungerne, så de kan kun bruges som en understøttende terapi.
Kirurgisk behandling af pulmonal fibroelastose er også ineffektiv. Den eneste operation, der kan ændre situationen, er en donororgantransplantation. Men lungetransplantation har desværre den samme ugunstige prognose. [ 11 ]
Ifølge udenlandske forskere kan fibroelastose også betragtes som en af de hyppigste komplikationer ved lunge- eller knoglemarvsstamcelletransplantation. I begge tilfælde sker der ændringer i lungernes bindevævsfibre, hvilket påvirker funktionen af den eksterne respiration.
Sygdommen udvikler sig uden behandling (og effektiv behandling mangler i øjeblikket), og omkring 40 % af patienterne dør af respirationssvigt inden for 1,5-2 år. Den forventede levetid for dem, der bliver tilbage, er også stærkt begrænset (op til 10-20 år), ligesom deres evne til at arbejde. Personen bliver invalid.
Hjertefibroelastose betragtes også som en medicinsk uhelbredelig sygdom, især hvis det er en medfødt patologi. Børn bliver normalt ikke 2 år gamle. De kan kun reddes ved en hjertetransplantation, hvilket i sig selv er en vanskelig operation med en høj grad af risiko og uforudsigelige konsekvenser, især i så ung en alder.
Hos nogle babyer er det muligt at korrigere medfødte hjertefejl kirurgisk, så de ikke forværrer det syge barns tilstand. Ved stenose af arterien installeres en vaskulær dilatator - en shunt (aortokoronær bypass). Ved udvidelse af hjertets venstre ventrikel genoprettes dens form hurtigt. Men selv en sådan operation garanterer ikke, at barnet vil kunne undvære en transplantation. Omkring 20-25% af babyer overlever, og de lider af hjertesvigt hele livet, dvs. de betragtes ikke som raske.
Hvis sygdommen er erhvervet, er det værd at kæmpe for barnets liv ved hjælp af medicin. Men det er vigtigt at forstå, at jo tidligere sygdommen manifesterer sig, desto sværere vil det være at bekæmpe den.
Lægemiddelbehandling har til formål at bekæmpe og forebygge forværring af hjertesvigt. Patienter får ordineret følgende hjertelægemidler:
- ACE-hæmmere (angiotensin-konverterende enzym), som påvirker blodtrykket og holder det inden for normale grænser (captopril, enalapril, benazepril osv.),
- betablokkere, der anvendes til behandling af hjerterytmeforstyrrelser, arteriel hypertension og forebyggelse af myokardieinfarkt (anaprilin, bisoprolol, metoprolol),
- hjerteglykosider, som ved længere tids brug ikke kun understøtter hjertets funktion (øger kaliumindholdet i kardiomyocytter og forbedrer myokardiets ledningsevne), men også er i stand til at reducere graden af endokardiel fortykkelse (digoxin, gitoxin, strophanthin)
- kaliumbesparende diuretika (spironolacton, veroshpiron, decriz), forebyggelse af vævsødem,
- antitrombotisk behandling med antikoagulantia (kardiomagnyl, magnicor), der forhindrer dannelsen af blodpropper og kredsløbsforstyrrelser i koronarkarrene.
Ved den medfødte form for endokardiel fibroelastose fremmer understøttende behandling ikke helbredelse, men reducerer risikoen for død som følge af hjertesvigt eller tromboembolisme med 70-75 %. [ 12 ]
Lægemidler
Som vi kan se, er behandlingen af endokardiel fibroelastose praktisk talt ikke anderledes end behandlingen af hjertesvigt. I begge tilfælde tager kardiologer højde for sværhedsgraden af kardiopati. Ordination af medicin er strengt individuel under hensyntagen til patientens alder, samtidige sygdomme, form og grad af hjertesvigt.
Ved behandling af erhvervet endokardiel fibroelastose anvendes lægemidler fra 5 grupper. Lad os betragte ét lægemiddel fra hver gruppe.
"Enalapril" er et lægemiddel fra gruppen af ACE-hæmmere, der produceres i form af tabletter i forskellige doser. Lægemidlet øger koronar blodgennemstrømning, udvider arterier, reducerer blodtrykket uden at påvirke cerebral cirkulation, bremser og reducerer udvidelsen af venstre hjertekammer. Lægemidlet forbedrer blodtilførslen til myokardiet, reducerer virkningerne af iskæmi, reducerer blodkoagulationsevnen en smule, forhindrer dannelsen af blodpropper og har en let vanddrivende effekt.
Ved hjertesvigt ordineres medicinen i en periode på mere end seks måneder eller permanent. Medicinen startes med en minimumsdosis (2,5 mg), som gradvist øges med 2,5-5 mg hver 3.-4. dag. Den permanente dosis vil være den, der tolereres godt af patienten og opretholder blodtrykket inden for det normale område.
Den maksimale daglige dosis er 40 mg. Den kan tages én gang eller opdeles i 2 doser.
Hvis blodtrykket er under det normale, reduceres dosis gradvist. Behandling med Enalapril bør ikke stoppes brat. Det anbefales at tage en vedligeholdelsesdosis på 5 mg dagligt.
Lægemidlet er beregnet til behandling af voksne patienter, men kan også ordineres til et barn (sikkerheden er ikke officielt fastslået, men i tilfælde af fibroelastose er livet for en lille patient på spil, så risikoforholdet tages i betragtning). ACE-hæmmeren ordineres ikke til patienter med intolerance over for lægemidlets komponenter, med porfyri, graviditet og amning. Hvis patienten tidligere har haft angioødem, mens han tog lægemidler i denne gruppe, er Enalapril forbudt.
Der bør udvises forsigtighed ved ordination af lægemidlet til patienter med samtidige patologier: alvorlige nyre- og leversygdomme, hyperkaliæmi, hyperaldosteronisme, aorta- eller mitralklapstenose, systemiske bindevævspatologier, hjerteiskæmi, hjernesygdom, diabetes mellitus.
Under behandling med lægemidlet må konventionelle diuretika ikke tages for at undgå dehydrering og en stærk hypotensiv effekt. Samtidig administration med kaliumbesparende diuretika kræver dosisjustering, da der er en høj risiko for hyperkaliæmi, som igen fremkalder hjertearytmi, anfald, nedsat muskeltonus, øget svaghed osv.
Lægemidlet "Enalapril" tolereres normalt godt, men nogle patienter kan opleve bivirkninger. De mest almindelige er: et kraftigt fald i blodtrykket op til kollaps, hovedpine og svimmelhed, søvnforstyrrelser, øget træthed, reversibelt tab af balance, hørelse og syn, forekomst af tinnitus, åndenød, hoste uden sputumsekretion, ændringer i blodets og urinens sammensætning, hvilket normalt indikerer dårlig lever- og nyrefunktion. Muligt: hårtab, nedsat seksuel lyst, symptomer på "hedeture" (følelse af varme og hjertebanken, hyperæmi i ansigtshuden osv.).
"Bisoprolol" er en betablokker med selektiv virkning, som har hypotensive og antiiskæmiske virkninger, og som hjælper med at bekæmpe manifestationerne af takykardi og arytmi. Et budgetlægemiddel i tabletform, der forhindrer progressionen af hjertesvigt ved endokardial fibroelastose. [ 13 ]
Ligesom mange andre lægemidler, der ordineres mod koronar hjertesygdom og hjertesvigt, ordineres Bisoprolol i lang tid. Det anbefales at tage det om morgenen før eller under måltider.
Hvad angår de anbefalede doser, vælges de individuelt afhængigt af blodtryksmålingerne og de lægemidler, der ordineres parallelt med denne medicin. I gennemsnit er en enkelt (også daglig) dosis 5-10 mg, men med en let stigning i trykket kan den reduceres til 2,5 mg. Den maksimale dosis, der kan ordineres til en patient med normalt fungerende nyrer, er 20 mg, men kun ved konstant højt blodtryk.
Det er kun muligt at øge de angivne doser med lægens tilladelse. Men i tilfælde af alvorlige lever- og nyresygdomme betragtes 10 mg som den maksimalt tilladte dosis.
Ved kompleks behandling af hjertesvigt på baggrund af venstre ventrikel dysfunktion, som oftest forekommer ved fibroelastose, vælges en effektiv dosis ved gradvist at øge dosis med 1,25 mg. I dette tilfælde starter man med den mindst mulige dosis (1,25 mg). Dosis øges med intervaller på 1 uge.
Når dosis når 5 mg, øges intervallet til 28 dage. Efter 4 uger øges dosis med 2,5 mg. Ved at overholde dette interval og normen når de 10 mg, som patienten skal tage i lang tid eller konstant.
Hvis en sådan dosis ikke tolereres godt, reduceres den gradvist til et behageligt niveau. Behandling med en betablokker bør heller ikke stoppes pludseligt.
Lægemidlet bør ikke ordineres i tilfælde af overfølsomhed over for lægemidlets aktive og hjælpestoffer, akut og dekompenseret hjertesvigt, kardiogent shock, atrioventrikulær blok grad 2-3, bradykardi, vedvarende lavt blodtryk og visse andre hjertesygdomme, svær bronkial astma, bronkoobstruktion, alvorlige perifere kredsløbsforstyrrelser, metabolisk acidose.
Forsigtighed bør udvises ved ordination af kompleks behandling. Kombination af bisoprolol med visse antiarytmika (kinidin, lidokain, phenytoin osv.), calciumantagonister og centralt hypotensive lægemidler anbefales derfor ikke.
Ubehagelige symptomer og lidelser, der er mulige under behandling med Bisoprolol: øget træthed, hovedpine, hedeture, søvnforstyrrelser, blodtryksfald og svimmelhed ved udstigning, høretab, mave-tarmsymptomer, lever- og nyrelidelser, nedsat potens, muskelsvaghed og kramper. Nogle gange klager patienter over perifere kredsløbsforstyrrelser, som manifesterer sig i form af et fald i temperatur eller følelsesløshed i ekstremiteterne, især fingre og tæer.
I nærvær af samtidige sygdomme i det bronkopulmonale system, nyrer, lever og diabetes mellitus er risikoen for bivirkninger højere, hvilket indikerer en forværring af sygdommen.
"Digoxin" er et populært lavpris-hjerteglykosid baseret på fingerbølplanten, som udleveres udelukkende på recept (i tabletter) og bør anvendes under lægens vejledning. Injektionsbehandling udføres på hospitalet under forværring af koronar hjertesygdom og hjertesvigt. Tabletter ordineres løbende i minimalt effektive doser, da lægemidlet har en toksisk og narkotisk virkning.
Den terapeutiske effekt består i at ændre styrken og amplituden af myokardiets sammentrækninger (giver hjertet energi, støtter det under iskæmiske tilstande). Lægemidlet har også en vasodilatorisk (reducerer kongestion) og en vis diuretisk effekt, som hjælper med at lindre hævelse og reducere sværhedsgraden af respirationssvigt, der manifesterer sig som åndenød.
Faren ved digoxin og andre hjerteglykosider er, at de, hvis de overdoseres, kan fremkalde hjertearytmi forårsaget af øget excitabilitet i myokardiet.
I tilfælde af forværring af hjertesvigt ordineres lægemidlet i form af injektioner, hvor en individuel dosis vælges under hensyntagen til tilstandens sværhedsgrad og patientens alder. Når tilstanden stabiliserer sig, skiftes der til tabletter.
Normalt er standardenkeltdosis af lægemidlet 0,25 mg. Hyppigheden af administration kan variere fra 1 til 5 gange dagligt med lige store intervaller. I den akutte fase af hjertesvigt kan den daglige dosis nå 1,25 mg, og når tilstanden stabiliserer sig permanent, er det nødvendigt at tage en vedligeholdelsesdosis på 0,25 (sjældnere 0,5) mg pr. dag.
Ved ordination af lægemidlet til børn tages patientens vægt i betragtning. En effektiv og sikker dosis beregnes som 0,05-0,08 mg pr. kg kropsvægt. Men lægemidlet ordineres ikke konstant, men i 1-7 dage.
Doseringen af hjerteglykosid bør ordineres af en læge under hensyntagen til patientens tilstand og alder. Samtidig er det meget farligt at justere doserne uafhængigt eller tage 2 lægemidler med en sådan effekt på samme tid.
"Digoxin" er ikke ordineret til ustabil angina, svære hjertearytmier, AV-blok grad 2-3, hjertetamponade, Adams-Stokes-Morgagni syndrom, isoleret bikuspidalklappenose og aortastenose, medfødt hjerteanomali kaldet Wolff-Parkinson-White syndrom, hypertrofisk obstruktiv kardiomyopati, endo-, peri- og myokarditis, thorakal aortaaneurisme, hypercalcæmi, hypokaliæmi og nogle andre patologier. Listen over kontraindikationer er ret lang og omfatter syndromer med flere manifestationer, så beslutningen om muligheden for at bruge dette lægemiddel kan kun træffes af en specialist.
Digoxin har også bivirkninger. Disse omfatter hjerterytmeforstyrrelser (som følge af en forkert valgt dosis og overdosis), appetitløshed, kvalme (ofte med opkastning), tarmforstyrrelser, svær svaghed og høj træthed, hovedpine, forekomsten af "fluer" foran øjnene, et fald i niveauet af blodplader og blodstørkningsforstyrrelser, allergiske reaktioner. Oftest er forekomsten af disse og andre symptomer forbundet med at tage store doser af lægemidlet, sjældnere med langvarig behandling.
"Spironolacton" er en mineralokortikoid-antagonist. Det har en diuretisk effekt, der fremmer udskillelsen af natrium, klor og vand, men bevarer kalium, som er nødvendigt for hjertets normale funktion, da dets ledende funktion hovedsageligt er baseret på dette element. Det hjælper med at lindre ødem. Det bruges som et adjuvans ved kongestiv hjertesvigt.
Ved hjertesvigt ordineres lægemidlet afhængigt af sygdommens fase. Ved forværring kan lægemidlet ordineres både i form af injektioner og i tabletter med en dosis på 50-100 mg dagligt. Når tilstanden stabiliserer sig, ordineres en vedligeholdelsesdosis på 25-50 mg i lang tid. Hvis balancen mellem kalium og natrium forstyrres i retning af et fald i førstnævnte, kan dosis øges, indtil en normal koncentration af sporstoffer er etableret.
I pædiatri beregnes den effektive dosis ud fra et forhold på 1-3 mg spironolacton pr. kilogram af patientens kropsvægt.
Som vi kan se, er valget af den anbefalede dosis også her individuelt, ligesom det er tilfældet med ordinationen af mange andre lægemidler, der anvendes i kardiologi.
Kontraindikationer for brugen af et diuretikum kan være: overskydende kalium- eller lavt natriumniveau i kroppen, patologi forbundet med manglende vandladning (anuri), alvorlig nyresygdom med nedsat ydeevne. Lægemidlet er ikke ordineret til gravide kvinder og ammende mødre, såvel som til dem, der har intolerance over for lægemidlets komponenter.
Forsigtighed bør udvises ved brug af lægemidlet til patienter med AV-hjerteblok (kan forværres), overskydende calcium (hypercalcæmi), metabolisk acidose, diabetes mellitus, menstruationsuregelmæssigheder og leversygdom.
Indtagelse af lægemidlet kan forårsage hovedpine, døsighed, tab af balance og koordination af bevægelser (ataksi), forstørrelse af brystkirtlerne hos mænd (gynækomasti) og impotens, ændringer i menstruationens natur, grovere stemme og overdreven hårvækst hos kvinder (hirsutisme), smerter i epigastriet og mave-tarmlidelser, tarmkolik, nyredysfunktion og mineralubalance. Hud- og allergiske reaktioner er mulige.
Bivirkninger observeres normalt, når den nødvendige dosis overskrides. Ødem kan forekomme, når dosis er utilstrækkelig.
"Magnicor" er et lægemiddel, der forhindrer dannelsen af blodpropper, baseret på acetylsalicylsyre og magnesiumhydroxid. Et af de effektive midler til antitrombotisk behandling, der er ordineret til hjertesvigt. Det har en smertestillende, antiinflammatorisk, trombocythæmmende effekt og påvirker åndedrætsfunktionen. Magnesiumhydroxid reducerer den negative effekt af acetylsalicylsyre på maveslimhinden.
I tilfælde af endomyokardial fibroelastose ordineres lægemidlet til profylaktiske formål, derfor overholdes den minimale effektive dosis - 75 mg, hvilket svarer til 1 tablet. I tilfælde af hjerteiskæmi på grund af trombedannelse og efterfølgende indsnævring af koronarkarrenes lumen er initialdosis 2 tabletter, og vedligeholdelsesdosis svarer til den profylaktiske dosis.
Overskridelse af den anbefalede dosis øger risikoen for blødning, der er vanskelig at stoppe, betydeligt.
Doseringerne er indiceret til voksne patienter på grund af det faktum, at lægemidlet indeholder acetylsalicylsyre, hvis brug i en alder af under 15 år kan have alvorlige konsekvenser.
Lægemidlet er ikke ordineret til patienter i barndommen og tidlig ungdom, i tilfælde af intolerance over for acetylsalicylsyre og andre komponenter i lægemidlet, "aspirin" astma (i historien), akut erosiv gastritis, mavesår, hæmoragisk diatese, alvorlige lever- og nyresygdomme, i tilfælde af alvorlig dekompenseret hjertesvigt.
Under graviditet ordineres Magnicor kun i tilfælde af ekstrem nødvendighed og kun i 1.-2. trimester, idet der tages hensyn til den mulige negative effekt på fosteret og graviditetsforløbet. I 3. trimester af graviditeten er sådan behandling uønsket, da den bidrager til et fald i livmoderens kontraktilitet (langvarig fødsel) og kan forårsage alvorlig blødning. Fosteret kan have pulmonal hypertension og nyredysfunktion.
Bivirkninger af lægemidlet inkluderer symptomer fra mave-tarmkanalen (dyspepsi, epigastriske og mavesmerter, en vis risiko for maveblødning med udvikling af jernmangelanæmi). På baggrund af indtagelse af lægemidlet er næseblod, blødende tandkød og urinvejsorganer mulige.
Overdosis kan forårsage svimmelhed, besvimelse og ringen for ørerne. Allergiske reaktioner er ikke ualmindelige, især i forbindelse med overfølsomhed over for salicylater. Anafylaksi og respirationssvigt er dog sjældne bivirkninger.
Valget af lægemidler i kompleks terapi og anbefalede doseringer bør være strengt individuelt. Der skal udvises særlig forsigtighed ved behandling af gravide kvinder, ammende mødre, børn og ældre patienter.
Traditionel medicin og homøopati
Hjertefibroelastose er en alvorlig og alvorlig sygdom med et karakteristisk progressivt forløb og praktisk talt ingen chance for helbredelse. Det er tydeligt, at effektiv behandling af en sådan sygdom med folkemedicin er umulig. Traditionelle medicinske opskrifter, som hovedsageligt er baseret på urtebehandling, kan kun bruges som et hjælpemiddel og kun med en læges tilladelse for ikke at komplicere en allerede dårlig prognose.
Hvad angår homøopatiske midler, er deres anvendelse ikke forbudt og kan være en del af en omfattende behandling af hjertesvigt. I dette tilfælde taler vi dog ikke så meget om behandling som om at forhindre progressionen af hjertesvigt.
Lægemidlerne bør ordineres af en erfaren homøopat, og spørgsmålet om muligheden for at inkludere dem i kompleks terapi ligger inden for den behandlende læges kompetence.
Hvilke homøopatiske lægemidler hjælper med at forsinke udviklingen af hjertesvigt ved fibroelastose? Ved akut hjertesvigt benytter homøopater sig af følgende lægemidler: Arsenicum album, Antimonium tartaricum, Carbo vegetabilis, Acidum oxalicum. Trods ligheden mellem indikationerne, når lægerne vælger et effektivt lægemiddel, er de afhængige af de eksterne manifestationer af iskæmi i form af cyanose (dens grad og prævalens) og smertesyndromets art.
I tilfælde af hjertesvigt kan følgende indgå i vedligeholdelsesbehandlingen: Lachesis og Nayu, Lycopus (i de indledende stadier af hjerteforstørrelse), Laurocerasus (mod åndenød i hvile), Latrodectus mactans (mod klapsygdomme), hagtornspræparater (særligt nyttige til endomyokardielle læsioner).
Ved kraftig hjerterytme kan følgende ordineres til symptomatisk behandling: Spigelia, Glonoinum (mod takykardi), Aurum metallicum (mod forhøjet blodtryk).
For at reducere sværhedsgraden af åndenød hjælper følgende: Grindelia, Spongia og Lahegis. For at lindre hjertesmerter kan følgende ordineres: Cactus, Cereus, Naya, Cuprum, for at lindre angst på denne baggrund - Aconitum. Ved udvikling af hjerteastma er følgende indiceret: Digitalis, Laurocerasus, Lycopus.
Forebyggelse
Forebyggelse af erhvervet fibroelastose i hjertet og lungerne består i forebyggelse og rettidig behandling af infektions- og inflammatoriske sygdomme, især når det kommer til skader på vitale organer. Effektiv behandling af den underliggende sygdom hjælper med at forhindre farlige konsekvenser, som inkluderer fibroelastose. Dette er en glimrende grund til at passe godt på dit eget helbred og fremtidige generationers helbred, det såkaldte arbejde for en sund fremtid og et langt liv.
Vejrudsigt
De bindevævsændringer, der er forbundet med hjerte- og pulmonal fibroelastose, betragtes som irreversible. Selvom nogle lægemidler kan reducere endokardiets tykkelse noget ved langvarig behandling, garanterer de ikke en helbredelse. Selvom tilstanden ikke altid er dødelig, er prognosen stadig relativt dårlig. 4-års overlevelsesraten er 77%. [ 14 ]
Den værste prognose, som vi allerede har nævnt, er ved den medfødte form for hjertefibroelastose, hvor manifestationerne af hjertesvigt allerede er synlige i de første uger og måneder af barnets liv. Kun en hjertetransplantation kan redde barnet, hvilket i sig selv er en risikabel operation i en så tidlig periode, og den skal udføres inden 2 år. Sådanne børn lever normalt ikke længere.
Andre operationer forhindrer kun barnets tidlige død (og ikke altid), men kan ikke fuldstændigt helbrede det fra hjertesvigt. Døden indtræffer med dekompensation og udvikling af respirationssvigt.
Prognosen for pulmonal fibroelastose afhænger af sygdommens karakteristika. Hvis symptomerne udvikler sig hurtigt, er chancerne ekstremt små. Hvis sygdommen skrider gradvist frem, kan patienten leve i omkring 10-20 år, indtil der opstår respirationssvigt på grund af ændringer i lungernes alveoler.
Mange vanskeligt behandlede patologier kan undgås, hvis der træffes forebyggende foranstaltninger. I tilfælde af hjertefibroelastose er det først og fremmest forebyggelse af de faktorer, der kan påvirke udviklingen af hjertet og kredsløbssystemet hos fosteret (med undtagelse af arvelig prædisposition og mutationer, som lægerne er magtesløse over for). Hvis de ikke kan undgås, hjælper tidlig diagnostik med at identificere patologien på et tidspunkt, hvor graviditetsafbrydelse er mulig, hvilket i denne situation betragtes som humant.

