Medicinsk ekspert af artiklen
Nye publikationer
Brud på overkæben
Sidst revideret: 07.07.2025

Alt iLive-indhold gennemgås medie eller kontrolleres for at sikre så meget faktuel nøjagtighed som muligt.
Vi har strenge sourcing retningslinjer og kun link til velrenommerede medie websteder, akademiske forskningsinstitutioner og, når det er muligt, medicinsk peer reviewed undersøgelser. Bemærk at tallene inden for parentes ([1], [2] osv.) Er klikbare links til disse undersøgelser.
Hvis du mener, at noget af vores indhold er unøjagtigt, forældet eller på anden måde tvivlsomt, skal du vælge det og trykke på Ctrl + Enter.
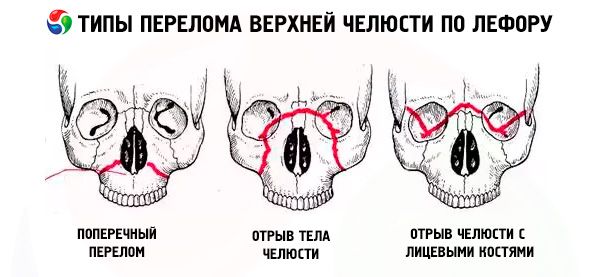
En fraktur af overkæben følger normalt en af de tre typiske linjer med mindst modstand beskrevet af Le Fort: øvre, midterste og nedre. De kaldes almindeligvis Le Forts linjer (Le Fort, 1901).
- Le Fort I - den nederste linje, har en retning fra bunden af den pyriforme åbning vandret og tilbage til spheroidbenets pterygoide processus. Denne type fraktur blev først beskrevet af Guerin, og Le Fort nævner den også i sit arbejde, så frakturen langs den nederste linje bør kaldes Guerin-Le Fort-bruddet.
- Le Fort II - midterlinjen, passerer på tværs af næsebenene, orbitabunden, den infraorbitale margin og derefter ned langs den zygomaticomaxillære sutur og den pterygoide processus i sphenoidbenet.
- Le Fort III er den øvre linje med mindst styrke, der passerer på tværs af bunden af næsebenene, orbitabunden, dens ydre kant, zygomatiske bue og pterygoidprocessen af sphenoidbenet.
Ved en Le Fort I-fraktur er kun overkæbens tandbue sammen med ganeprocessen mobil; ved en Le Fort II-fraktur er hele overkæben og næsen mobile, og ved en Le Fort III-fraktur er det hele overkæben sammen med næsen og kindbenet. Den angivne mobilitet kan være ensidig eller tosidig. Ved ensidige frakturer i overkæben er fragmentets mobilitet mindre udtalt end ved tosidige frakturer.
Frakturer i overkæben, især langs Le Fort III-linjen, ledsages ofte af skader på kraniebunden, hjernerystelser, blå mærker eller kompression af hjernen. Samtidig skade på kæbe og hjerne er ofte resultatet af alvorlige og alvorlige traumer: et slag i ansigtet med en tung genstand, kompression, et fald fra stor højde. Tilstanden hos patienter med et fraktur i overkæben forværres betydeligt af skader på væggene i bihulerne, svælgets nasale del, mellemøret, meninges, den forreste kraniefossa med næsebenene drevet ind i den og væggene i den pandebihule. Som følge af et brud på væggene i denne bihule eller etmoideumlabyrinten kan der forekomme emfysem i det subkutane væv i øjenhulen, panden og kinden, hvilket manifesterer sig ved det karakteristiske symptom på krepitation. Knusning eller bristning af ansigtets bløde væv observeres ofte.
 [ 1 ]
[ 1 ]
Symptomer på en brækket overkæbe
Frakturer i kraniebunden ledsages af symptomer på "blodige briller", subkonjunktival suffusion (blodgennemvædning), retroaurikulært hæmatom (ved brud på den midterste kranieknogle), blødning og især lakreas fra øre og næse, dysfunktion af kranienerverne og generelle neurologiske lidelser. Oftest beskadiges grenene af trigeminus-, ansigts- og oculomotoriske nerver (tab af følsomhed, forstyrrelse af ansigtsudtryk, smerter ved bevægelse af øjenæblerne opad eller til siderne osv.).
Udviklingshastigheden af hæmatomer er af stor diagnostisk betydning: hurtig - indikerer dens lokale oprindelse, og langsom - over 1-2 dage - er typisk for indirekte, dyb blødning, dvs. en fraktur af kraniebunden.
Diagnose af overkæbefrakturer er en mere kompleks opgave sammenlignet med underkæbeskader, da de ofte ledsages af hurtigt stigende hævelse af blødt væv (øjenlåg, kinder) og blødninger i vævet.
De mest typiske symptomer på et overkæbebrud:
- forlængelse eller udfladning af den midterste del af ansigtet på grund af forskydning af den iturevne kæbe nedad eller indad (bagud);
- smerter ved forsøg på at lukke tænderne;
- malokklusion;
- blødning fra næse og mund.
Sidstnævnte er særligt udtalt ved frakturer langs Le Fort III-linjen. Derudover er frakturer i overkæben ofte impakterede, hvilket gør det vanskeligt at opdage hovedsymptomet på et knoglebrud - forskydning af fragmenter og deres patologiske mobilitet. I sådanne tilfælde kan diagnosen understøttes af udfladning af den midterste tredjedel af ansigtet, malokklusion og trinsymptomet, der afsløres ved palpation af kanterne af øjenhulerne, zygomatiske buer og zygomatisk-alveolære kamme (det område, hvor overkæbens zygomatiske processus og maxillary processus i zygomatisk knogle mødes), og som er forårsaget af en krænkelse af disse knogleformationers integritet.
For at øge nøjagtigheden af diagnosen af overkæbefrakturer bør man tage højde for smerten under palpation af følgende punkter, svarende til områder med øget strækbarhed og kompression af knoglerne:
- overlegen nasal - ved bunden af næseroden;
- nedre nasal - ved bunden af næseskillevæggen;
- supraorbital - langs øjenhulens øvre kant;
- ekstraorbital - ved den ydre kant af øjenhulen;
- infraorbital - langs øjenhulens underkant;
- zygomatisk;
- buet - på den zygomatiske bue;
- tuberal - på overkæbens tuberkel;
- zygomatisk-alveolær - over området af den 7. øvre tand;
- hunde;
- gane (punkter palperes fra siden af mundhulen).
Symptomer på mobilitet af overkæbefragmenter og en "flydende gane" kan identificeres som følger: Lægen griber fat i den forreste gruppe af tænder og ganen med fingrene på højre hånd og placerer venstre hånd på kinderne udefra; derefter foretager han lette vippebevægelser fremad-nedad og tilbage. Ved impakterede frakturer kan fragmentets mobilitet ikke bestemmes på denne måde. I disse tilfælde er det nødvendigt at palpere sphenoidknoglernes pterygoide processer; i dette tilfælde føler patienten normalt smerter, især ved frakturer langs Le Fort II- og III-linjerne, undertiden ledsaget af en række af de ovennævnte symptomer på en fraktur af kraniebunden, etmoideumlabyrinten, næsebenene, de nedre vægge af øjenhulerne og kindbenene.
Hos patienter med skader på overkæben og pandebenet er brud på væggene i bihulerne, underkæben og kindbenet, ætmoideumlabyrinten og næseskillevæggen mulige. Derfor kan der ved kombinerede brud på kraniebunden, overkæben, kindbenet, næseskillevæggen og tåreknoglerne forekomme intens tåreflåd og lakrimalitet fra næse og ører.
Kombinationen af overkæbefrakturer med traumatisk skade på andre dele af kroppen manifesterer sig i de fleste tilfælde klinisk ved et særligt alvorligt syndrom med gensidig forværring og overlapning. Patienter med en sådan kombination bør klassificeres som ofre med en øget risiko for at udvikle generelle septiske komplikationer, ikke kun i maxillofacialområdet, men også i andre områder af skade med fjern lokalisering (som følge af infektionsmetastase), herunder lukkede områder, der ikke har en direkte anatomisk forbindelse med kæber, mundhule, ansigt.
Mange patienter med overkæbefrakturer oplever en vis grad af traumatisk neuritis i trigeminusnervens infraorbitale grene; nogle ofre oplever langvarig nedsat elektrisk excitabilitet af tænderne på skadesiden.
Af vis diagnostisk betydning er detektion ved palpation af uregelmæssigheder i kanterne af øjenhulen (trinlignende fremspring), zygomatisk-alveolære kamme, nasolabiale suturer samt ændringer i kanterne af overkæben under radiografi i aksiale og frontale fremspring.
Resultater af kæbefrakturer
Udfaldet af kæbefrakturer afhænger af mange faktorer: offerets alder og generelle tilstand før skaden, tilstedeværelsen af gensidigt forværringssyndrom, miljøsituationen i det område, hvor offeret har permanent bopæl; især tilstedeværelsen af en ubalance af mineralelementer i vand og mad (GP Ruzin, 1995). Ifølge GP Ruzin er forløbet af frakturer og arten af de undersøgte metaboliske processer hos beboere i forskellige områder af Ivano-Frankivsk-regionen således næsten identiske og kan betragtes som optimale, mens processen med knoglevævsregenerering og metaboliske reaktioner er langsommere i Amur-regionen. Hyppigheden og arten af komplikationer afhænger af individets tilpasningsperiode i dette område. De anvendte indikatorer: inflammatorisk responsindeks (IRI), metabolisk indeks (MI), regenereringsindeks (RI) - gør det muligt at analysere samtlige ændringer i de undersøgte indikatorer, selv i tilfælde, hvor ændringer i hver af dem ikke går ud over de fysiologiske normer. Derfor gør brugen af IVR-, MI- og RI-indekserne det muligt at forudsige forløbet af en fraktur, udviklingen af en inflammatorisk-infektiøs komplikation, udarbejde en behandlingsplan for en patient for at optimere metaboliske processer, forebygge komplikationer og overvåge behandlingskvaliteten under hensyntagen til patientens karakteristika og eksterne forhold. For eksempel er de kritiske værdier for indekserne for Ivano-Frankivsk-regionen: IVR - 0,650, MI - 0,400, RI - 0,400. Hvis der opnås lavere tal, er korrigerende behandling nødvendig. Metabolisk optimering er ikke påkrævet, hvis IVR> 0,6755, MI> 0,528, RI> 0,550. Forfatteren har fastslået, at indeksværdierne i forskellige regioner kan variere afhængigt af de medicinsk-geografiske og biogeokemiske forhold, der skal tages i betragtning ved analysen af dem. I Amur-regionen er disse værdier således lavere end i Ivano-Frankivsk-regionen. Derfor er det tilrådeligt at foretage en vurdering af IVR, MI og RI i forbindelse med en klinisk og radiologisk undersøgelse af patienten i de første 2-4 dage efter skaden - for at identificere det indledende niveau af regenerativt potentiale og ordinere den nødvendige korrigerende behandling, på den 10.-12. dag - for at afklare den udførte behandling, på den 20.-22. dag - for at analysere resultaterne af behandlingen og forudsige rehabiliteringens karakteristika.
Ifølge læge Ruzin er det nødvendigt at inkludere anabolske stoffer og adaptogener i behandlingskomplekset i områder med hypo- og ubehagstilstande, tilstedeværelsen af en ubalance mellem mineralkomponenter og aminosyresammensætningen af proteiner i tilpasningsperioden. Blandt alle de fysiske faktorer, han anvendte, havde laserstråling den mest udtalte positive effekt.
Baseret på sin forskning opsummerer forfatteren praktiske anbefalinger som følger:
- Det tilrådes at anvende tests, der karakteriserer forholdene for metabolisme og den reparative proces: inflammatorisk responsindeks (IRI), metabolisk indeks (MI), regenerationsindeks (RI).
- Hvis IVR er under 0,675, er det nødvendigt at anvende osteotrope antibiotika; hvis IVR er over 0,675, er antibiotikabehandling ikke indiceret med rettidig og tilstrækkelig immobilisering.
- Hvis MI- og RI-værdierne er mindre end 0,400, kræves behandling, der omfatter et kompleks af lægemidler og midler, der stimulerer protein- og mineralmetabolismen.
- Ved lave IVR-værdier er brugen af lokale termiske procedurer (UHF) kontraindiceret, indtil det inflammatoriske fokus er opløst eller drænet.
- Ved behandling af patienter med underkæbefrakturer under ugunstige medicinske og geografiske forhold, især i tilpasningsperioden, bør adaptogener, anabole midler og antioxidanter ordineres.
- For hurtigt at kunne løse infiltratet og reducere smertens varighed, anbefales det at bruge laserbestråling i de første 5-7 dage efter skaden.
- For at optimere behandlingen af patienter med underkæbebrud og reducere indlæggelsesvarigheden er det nødvendigt at organisere genoptræningsrum og sikre kontinuitet i alle behandlingsfaser.
Med rettidig præhospital, medicinsk og specialiseret behandling er resultaterne af kæbefrakturer hos voksne gunstige. For eksempel var VF Chistyakova (1980) i stand til at reducere patienters indlæggelsestid med 7,3 sengedage ved brug af et kompleks af antioxidanter til behandling af ukomplicerede frakturer i underkæben, og VV Lysenko (1993) reducerede procentdelen af traumatisk osteomyelitis med 3,87 gange ved behandling af åbne frakturer, dvs. frakturer med åbenlyst infektion i oral mikroflora, ved brug af intraoral nitazolskumaerosol, hvilket også reducerede perioden for antibiotikabrug. Ifølge KS Malikov (1983) blev der ved sammenligning af det radiografiske billede af processen med reparativ regenerering af underkæben med autoradiografiske indekser etableret et specifikt mønster i knoglemineralmetabolismen: en stigning i intensiteten af inklusionen af den radioaktive isotop 32P og 45Ca i knogleregenereringen af den beskadigede underkæbe ledsages af forekomsten af radiografiske områder med forkalkning i de terminale sektioner af fragmenterne; Dynamikken i absorptionen af radioaktive stoffer forekommer i form af to faser med den maksimale koncentration af mærkede forbindelser 32P og 45Ca i skadeszonen. Efterhånden som knoglefragmenterne heler i underkæbefrakturer, øges intensitetsgraden af inklusionen af isotoper 32P, 45Ca i skadeszonen. Den maksimale koncentration af osteotrope radioaktive forbindelser i fragmenternes terminale sektioner observeres på den 25. dag efter kæbeskaden. Akkumuleringen af makro- og mikroelementer i fragmenternes terminale sektioner i underkæben har en fasisk karakter. Den første stigning i mineralkoncentrationen observeres på dag 10-25, den anden på dag 40-60. I senere stadier af reparativ regenerering (120 dage) begynder mineralmetabolismen i frakturzonen gradvist at nærme sig normale parametre, og på den 360. dag er den fuldstændig normaliseret, hvilket svarer til processen med endelig reorganisering af knoglekallusen, der forbandt underkæbefragmenterne. Forfatteren fandt, at rettidig og korrekt anatomisk justering af fragmenter og deres pålidelige kirurgiske fiksering (for eksempel med knoglesutur) fører til tidlig (25 dage) knoglefusion af underkæbefragmenterne og genoprettelse (efter 4 måneder) af den normale struktur af nydannet knoglevæv, og undersøgelsen ved hjælp af biokemiske og spektrale forskningsmetoder i sammenligning med morfologiske og autoradiografiske data viste, at graden af mætning af kallusmikrostrukturer med mineraler gradvist stiger med stigende modenhed af knoglevævet.
Ved utidig brug af kompleks behandling kan ovennævnte og andre inflammatoriske komplikationer (bihulebetændelse, gigt, migrerende granulom osv.) forekomme, der kan dannes falske led, der kan forekomme kosmetiske misdannelser i ansigtet, der kan forekomme tygge- og taleforstyrrelser, og der kan udvikles andre ikke-inflammatoriske sygdomme, der kræver kompleks og langvarig behandling.
I tilfælde af flere kæbefrakturer hos ældre og senile personer observeres ofte forsinket fusion, pseudoartrose, osteomyelitis osv.
I nogle tilfælde kræver behandling af posttraumatiske komplikationer brug af komplekse ortopædiske strukturer i overensstemmelse med arten af de funktionelle og anatomisk-kosmetiske lidelser, samt rekonstruktive operationer (osteoplastik, refraktion og osteosyntese, artroplastik osv.).
Diagnose af overkæbebrud
Røntgendiagnostik af maxillafrakturer er ofte meget vanskelig, da røntgenbillederne i den laterale projektion viser en superposition af to maxillaknogler. Derfor tages røntgenbilleder af maxilla normalt kun i én (sagittal) projektion (survey-røntgen), og der bør lægges vægt på konturerne af den zygomatiske alveolarryg, den infraorbitale kant og grænserne af de maxillaris sinus. Deres overtrædelse (knæk og zigzag) indikerer en fraktur af maxilla.
Ved kraniofacial disjunktion (fraktur langs Le Fort III-linjen) er radiografi af ansigtsskelettet i den aksiale projektion en stor hjælp til at stille diagnosen. I de senere år er tomografi og panoramaradiografi også blevet anvendt med succes.
I de senere år er der dukket diagnostiske teknologier (computertomografi, magnetisk resonansbilleddannelse) op, der muliggør samtidig diagnosticering af skader på både ansigts- og kranieskallen. Y. Raveh et al. (1992), T. Vellemin, I. Mario (1994) opdelte således frakturer af frontal-, maxillær-, etmoideumknoglerne og øjenhulen i to typer og én undertype - (1a). Type I omfatter fronto-nasal-etmoideum- og medial-orbitale frakturer uden skade på knoglerne i kraniebunden. Ved undertype 1a lægges også skade på den mediale væg i synskanalen og kompression af synsnerven til dette.
Type II omfatter frontal-nasal-ethmoid og medial-orbital frakturer, der involverer kraniebasen; i dette tilfælde beskadiges de indre og ydre dele af ansigts- og kraniekraniet med intrakraniel forskydning af den bageste væg af sinus frontalis, den forreste del af kraniebasen, den øvre væg af orbita, temporal- og sphenoidknoglerne samt sella turcica-regionen; der er bristninger af dura mater. Denne type skade er karakteriseret ved lækage af cerebrospinalvæske, hernial fremspring af hjernevæv fra frakturgabet, dannelse af bilateral telekant med spredning af den interorbitale region samt kompression og beskadigelse af synsnerven.
En sådan detaljeret diagnostik af komplekse kraniofaciale traumer gør det muligt at sammenligne knoglefragmenter fra kraniebunden og ansigtet samtidigt 10-20 dage efter skaden, hvilket gør det muligt at reducere hospitalsopholdet for ofrene og antallet af komplikationer.
Hvad skal man undersøge?
Hvordan man undersøger?
Hvem skal kontakte?
Yde hjælp til ofre for maxillofaciale traumer
Behandling af patienter med kæbefrakturer involverer at genoprette den tabte form og funktion så hurtigt som muligt. Løsningen på dette problem omfatter følgende hovedfaser:
- justering af forskudte fragmenter,
- fastgørelse af dem i den korrekte position;
- stimulering af knoglevævsregenerering i brudområdet;
- forebyggelse af forskellige typer komplikationer (osteomyelitis, pseudoartrose, traumatisk bihulebetændelse, perimaxillær flegmone eller absces osv.).
Specialiseret behandling af kæbefrakturer bør gives så tidligt som muligt (i de første timer efter skaden), da rettidig repositionering og fiksering af fragmenter giver gunstigere betingelser for knogleregenerering og heling af beskadiget blødt væv i mundhulen, og hjælper også med at stoppe primær blødning og forhindre udvikling af inflammatoriske komplikationer.
Organiseringen af hjælp til ofre for maxillofaciale traumer skal sikre kontinuitet i medicinske foranstaltninger langs hele offerets rute fra hændelsesstedet til den medicinske institution med obligatorisk evakuering til destinationen. Omfanget og arten af den ydede hjælp kan variere afhængigt af situationen på hændelsesstedet og placeringen af medicinske centre og institutioner.
Der skelnes mellem:
- førstehjælp, som ydes direkte på stedet, på lægeposter og udføres af ofre (i rækkefølge af selvhjælp eller gensidig assistance), en sygeplejerske eller en lægeinstruktør;
- præmedicinsk behandling ydet af en paramediciner eller sygeplejerske, der har til formål at supplere førstehjælpsforanstaltninger;
- Første lægehjælp, som om muligt skal ydes inden for 4 timer fra skadesøjeblikket; den udføres af ikke-specialiserede læger (på landdistriktshospitaler, lægecentre og ambulancestationer);
- kvalificeret kirurgisk behandling, som skal ydes på medicinske institutioner senest 12-18 timer efter skaden;
- Specialiseret pleje, der skal ydes på en specialiseret institution inden for én dag efter skaden. De givne tidsrammer for at yde forskellige typer pleje er optimale.
 [ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
[ 4 ], [ 5 ], [ 6 ], [ 7 ], [ 8 ]
Førstehjælp på stedet
Gunstige resultater af behandling af kæbeskader afhænger i høj grad af kvaliteten og rettidigheden af førstehjælp. Ikke kun offerets helbred, men nogle gange også offerets liv, især i tilfælde af blødning eller kvælning, afhænger af den korrekte organisering. Ofte er et af hovedtræk ved kæbeskader uoverensstemmelsen mellem offerets type og skadens sværhedsgrad. Det er nødvendigt at henlede befolkningens opmærksomhed på dette træk ved at udføre sundhedsoplysningsarbejde (i Røde Kors-systemet, under civilforsvarskurser).
Lægevæsenet bør lægge stor vægt på træning i førstehjælpsteknikker, især for arbejdstagere i de brancher, hvor forekomsten af skader er ret høj (minedrift, landbrug osv.).
Når man yder førstehjælp til et offer med en ansigtsskade på ulykkesstedet, er det først og fremmest nødvendigt at placere offeret i en stilling, der forhindrer kvælning, dvs. lægge vedkommende på siden med hovedet drejet mod skaden eller med ansigtet nedad. Derefter skal der påføres en aseptisk bandage på såret. I tilfælde af kemiske forbrændinger i ansigtet (syrer eller baser) er det nødvendigt straks at vaske den forbrændte overflade med koldt vand for at fjerne rester af de stoffer, der forårsagede forbrændingen.
Efter at der er ydet førstehjælp på ulykkesstedet (lægepost), evakueres offeret til en lægestation, hvor førstehjælp ydes af lægeligt personale på mellemniveau.
Mange patienter med kæbeskader kan selvstændigt nå frem til lægecentre i nærheden af ulykkesstedet (sundhedscentre på fabrikker, anlæg). De ofre, der ikke kan bevæge sig selv, transporteres til lægeinstitutioner i overensstemmelse med reglerne for forebyggelse af kvælning og blødning.
Førstehjælp til skader i maxillofacialregionen kan ydes af mellemniveau-medicinske medarbejdere, der tilkaldes til ulykkesstedet.
 [ 9 ]
[ 9 ]
Førstehjælp
Ligesom nødhjælp ydes livreddende hjælp på stedet, på lægeposter, sundhedscentre, paramedicinske og paramedicinsk-fødselsstationer. I dette tilfælde bør indsatsen primært rettes mod at stoppe blødninger, forebygge kvælning og chok.
Medicinske medarbejdere på mellemniveau (tandtekniker, paramediciner, jordemoder, sygeplejerske) skal kende det grundlæggende i diagnosticering af ansigtsskader, elementer i førstehjælp og detaljerne i forbindelse med patienttransport.
Omfanget af præhospital pleje afhænger af skadens art, patientens tilstand, det miljø, hvori denne pleje ydes, og det medicinske personales kvalifikationer.
Medicinsk personale skal fastslå tidspunkt, sted og omstændigheder for skaden; efter at have undersøgt offeret, stille en foreløbig diagnose og udføre en række terapeutiske og forebyggende foranstaltninger.
Bekæmpelse af blødning
Det rige netværk af blodkar i maxillofacialregionen skaber gunstige betingelser for blødning ved ansigtsskader. Blødning kan forekomme ikke kun udad eller ind i mundhulen, men også i vævets dyb (latent).
Ved blødning fra små kar kan såret tamponeres, og en trykbandage kan påføres (hvis dette ikke forårsager en trussel om kvælning eller forskydning af kæbefragmenter). En trykbandage kan bruges til at stoppe blødning ved de fleste skader i maxillofacialregionen. Ved skade på store grene af den ydre halspulsåre (lingual, facial, maxillaris, superficiel temporal) kan midlertidig blødning stoppes i akutbehandling ved hjælp af fingertryk.
Forebyggelse af kvælning og metoder til at bekæmpe den
Først og fremmest er det nødvendigt at vurdere patientens tilstand korrekt, idet man er opmærksom på hans vejrtrækning og stilling. I dette tilfælde kan der registreres kvælning, hvis mekanisme kan være forskellig:
- forskydning af tungen bagud (dislokation);
- lukning af luftrørets lumen ved blodpropper (obstruktiv);
- kompression af luftrøret med hæmatom eller ødematøst væv (stenotisk);
- lukning af indgangen til strubehovedet med en hængende klap af blødt væv fra ganen eller tungen (klap);
- aspiration af blod, opkast, jord, vand osv. (aspiration).
For at forhindre kvælning skal patienten sidde ned, let foroverbøjet og med hovedet nedad; i tilfælde af alvorlige multiple skader og bevidsthedstab skal patienten lægges på ryggen og dreje hovedet mod skaden eller til siden. Hvis skaden tillader det, kan patienten lægges med ansigtet nedad.
Den mest almindelige årsag til kvælning er tungetilbagetrækning, som opstår, når underkæbens krop, især hagen, knuses i dobbelte mentale frakturer. En af de effektive metoder til at bekæmpe denne (dislokations) kvælning er at fiksere tungen med en silkeligatur eller gennembore den med en sikkerhedsnål eller hårnål. For at forhindre obstruktiv kvælning er det nødvendigt omhyggeligt at undersøge mundhulen og fjerne blodpropper, fremmedlegemer, slim, madrester eller opkast.
Anti-chok foranstaltninger
Ovenstående foranstaltninger bør primært omfatte rettidig stop af blødning, eliminering af asfyksi og implementering af transportimmobilisering.
Bekæmpelsen af chok ved skader i maxillofacialregionen omfatter en hel række foranstaltninger, der udføres i tilfælde af chok som følge af skader på andre områder af kroppen.
For at forhindre yderligere infektion i såret er det nødvendigt at anvende en aseptisk (beskyttende) gazebind (f.eks. en individuel pakke). Det skal huskes, at bandagen i tilfælde af knoglebrud i ansigtet ikke bør strammes for hårdt for at undgå forskydning af fragmenterne, især ved brud på underkæben.
Medicinsk personale på mellemniveau er forbudt at suturere bløddelssår i tilfælde af ansigtsskader. I tilfælde af åbne sår i maxillofacialregionen, inklusive alle kæbefrakturer i tandbuen, er det obligatorisk på dette tidspunkt at yde assistance med at administrere 3000 AE Bezredko antitetanus serum.
Til transportimmobilisering anvendes fikseringsbandager - en almindelig gazebind, en slyngelignende bandage, en cirkulær bandage, en stiv hagebind eller en standard transportbandage bestående af en hagebind og en blød hovedkappe.
Hvis lægen ikke har disse standardmidler, kan han bruge en almindelig gazebind (bandage) Hippocratic Cap i kombination med en slyngeformet gazebind; i tilfælde, hvor patienten transporteres over en lang afstand til en specialiseret institution, er det dog mere passende at anvende en gipsbind.
Det er nødvendigt at udfylde henvisningen til lægeinstitutionen tydeligt, angive alt, hvad der er blevet gjort med patienten, og sikre den korrekte transportmetode.
Hvis patientens sygehistorie indikerer bevidsthedstab, bør undersøgelse, assistance og transport kun udføres i liggende stilling.
Førstehjælpsstationens udstyr skal omfatte alt, hvad der er nødvendigt for at yde førstehjælp i tilfælde af ansigtsskader, herunder at give mad og slukke patientens tørst (en drikkekop osv.).
I tilfælde af en massetilstrømning af ofre (som følge af ulykker, katastrofer osv.) er korrekt evakuering og transportordning (af en ambulanceredder eller sygeplejerske) meget vigtig, dvs. fastlæggelse af evakueringsrækkefølgen og bestemmelse af ofrenes position under transporten.
 [ 10 ]
[ 10 ]
Førstehjælp
Første lægehjælp ydes af læger på regionale, distrikts-, landdistriktshospitaler, centrale, distrikts- og byhospitaler osv.
Hovedopgaven i dette tilfælde er at yde livreddende hjælp: bekæmpe blødning, kvælning og chok, kontrollere og om nødvendigt korrigere eller udskifte tidligere påførte bandager.
Bekæmpelsen af blødning udføres ved at ligere karrene i såret eller ved at tamponere det tæt. I tilfælde af massiv blødning fra "mundhulen", som ikke kan stoppes med konventionelle midler, skal lægen udføre en akut trakeotomi og tamponere mundhulen og svælget tæt.
Hvis der opstår tegn på kvælning, bestemmes behandlingsforanstaltningerne ud fra årsagen, der forårsagede den. I tilfælde af dislokationsasfyksi sys tungen sammen. En grundig undersøgelse af mundhulen og fjernelse af blodpropper og fremmedlegemer eliminerer truslen om obstruktiv asfyksi. Hvis asfyksi på trods af de angivne foranstaltninger stadig udvikler sig, er en akut trakeotomi indikeret.
Anti-chokforanstaltninger udføres i henhold til de generelle regler for akut kirurgi.
I tilfælde af kæbebrud er det derefter nødvendigt at påføre en fikserende bandage for at udføre transport (midlertidig) immobilisering og give patienten noget at drikke på sædvanlig vis eller ved hjælp af en drikkekop med en gummislange fastgjort til tuden.
Metoder til midlertidig fiksering af kæbefragmenter
I øjeblikket findes følgende metoder til midlertidig (transport) immobilisering af kæbefragmenter:
- hageslynger;
- slyngelignende plaster eller klæbende plasterbandage;
- intermaxillær ligering med tråd eller plastiktråd;
- standardsæt og andre. for eksempel kontinuerlig ottetalsligatur, lingual-labial ligatur, Y. Galmosh-ligatur, kontinuerlig trådligatur ifølge Stout, Ridson, Obwegeser, Elenk, beskrevet ret godt af Y. Galmosh (1975).
Valget af metode til midlertidig immobilisering af fragmenter bestemmes af brudstedernes placering, deres antal, offerets generelle tilstand og tilstedeværelsen af tilstrækkeligt stabile tænder til at fastgøre skinnen eller bandagen.
I tilfælde af en fraktur af alveolærprocessen i over- eller underkæben, anvendes der normalt en ekstern gazebindslignende bandage efter justering af fragmenterne, der presser underkæben mod overkæben.
Ved alle frakturer i overkæben, efter at fragmenterne er blevet reduceret, placeres en metalskinne af AA Limberg på overkæben, eller en slyngelignende bandage påføres underkæben.
Hvis der ikke er tænder i overkæben, lægges en foring af stens eller voks på tandkødet.
Hvis patienten har proteser i munden, bruges de som afstandsholdere mellem tandbuerne, og derudover anlægges en slyngelignende bandage. I den forreste del af plastik-tandrækkerne skal der laves et hul med en afbiter til tuden på en drikkekop, dræn eller teske for at sikre, at patienten kan spise.
Hvis der er tænder på begge kæber, så i tilfælde af brud på underkæbens krop, forstærkes fragmenterne med en intermaxillær ligaturbandage, en stiv standardslynge eller en gipsskinne, som placeres på underkæben og fastgøres til kraniehvelvet.
Ved frakturer i området omkring underkæbens kondylære processer anvendes en intraoral ligatur eller stiv bandage med elastisk trækkraft til offerets hovedkappe. Ved frakturer af kondylære processer med malokklusion (åben) fikseres underkæben med en spacer mellem de sidste antagonistiske store molarer. Hvis der ikke er tænder på den beskadigede underkæbe, kan proteser anvendes i kombination med en stiv slynge; hvis der ikke er proteser, anvendes en stiv slynge eller en cirkulær gazebind.
Ved kombinerede frakturer i over- og underkæben anvendes de ovenfor beskrevne metoder til separat fiksering af fragmenter, for eksempel Rauer-Urbanskaya-skeskinnen i kombination med ligaturbinding af tænderne i enderne af underkæbefragmenterne. Ligaturen skal dække to tænder på hvert fragment i form af et ottetal. Hvis der ikke er risiko for intraoral blødning, tungetilbagetrækning, opkastning osv., kan en stiv slynge anvendes.
I forbindelse med første lægehjælp er det nødvendigt at korrekt beslutte tidspunktet og metoden for transport af offeret, og om muligt bestemme formålet med evakueringen. I tilfælde af komplicerede og multiple brud på ansigtsknoglerne er det tilrådeligt at reducere antallet af "evakueringsfaser" til et minimum og sende sådanne patienter direkte til indlagte maxillofaciale afdelinger på republikanske, regionale og provinsielle (by) hospitaler.
I tilfælde af kombineret traume (især kranietraume) bør spørgsmålet om transport af patienten afgøres omhyggeligt, velovervejet og i samarbejde med de relevante specialister. I disse tilfælde er det mere hensigtsmæssigt at tilkalde specialister fra regionale eller bymæssige institutioner til konsultation på landdistriktshospitalet end at transportere patienter med hjernerystelse eller hjerneskade dertil.
Hvis der er en tandlæge på det lokale hospital, kan førstehjælp til tilstande som ikke-penetrerende skader på ansigtets bløddele, der ikke kræver primær plastikkirurgi, tandbrud, brud på alveolerne i over- og underkæben, ukomplicerede enkeltbrud i underkæben uden forskydning, brud på næsebenene, der ikke kræver reposition, forskydninger af underkæben, der er blevet reduceret med succes, samt ansigtsforbrændinger af første og anden grad, suppleres med elementer af specialiseret pleje.
Patienter med kombineret ansigtstraume, især hvis der er en hjernerystelse, bør indlægges på distriktshospitaler. Når der træffes beslutning om transport til specialiserede afdelinger i de første timer efter skaden, bør patientens generelle tilstand, transporttypen, vejforholdene og afstanden til lægehuset tages i betragtning. Den mest passende transportform for disse patienter kan overvejes en helikopter og, hvis vejene er i god stand, specialiserede ambulancer.
Efter at have ydet førstehjælp på distriktshospitalet, sendes patienter med brud på over- og underkæben, multiple traumer på ansigtsknoglerne kompliceret af traumer af enhver lokalisering, penetrerende og omfattende skader på blødt væv, der kræver primær plastikkirurgi, til specialiserede afdelinger på distrikts-, by- eller regionalhospitalet. Spørgsmålet om, hvor patienten skal sendes hen - til distriktshospitalet (hvis der er tandlæger der) eller til den nærmeste maxillofaciale afdeling - afgøres afhængigt af lokale forhold.
Kvalificeret kirurgisk behandling
Kvalificeret kirurgisk behandling ydes af kirurger og traumatologer i ambulatorier, traumecentre, kirurgiske afdelinger eller traumeafdelinger på by- eller distriktshospitaler. Den bør først og fremmest ydes til de ofre, der har brug for den i vitale tilfælde. Disse omfatter patienter med tegn på chok, blødning, akut blodtab og kvælning. Hvis det for eksempel i tilfælde af ustoppet blødning fra store kar i maxillofacialregionen eller blødning, der har forekommet i tidligere stadier, ikke er muligt pålideligt at ligere det blødende kar, ligeres den ydre halspulsåre på den tilsvarende side. På dette stadie af behandlingen er alle ofre med skader i maxillofacialregionen opdelt i tre grupper.
Den første gruppe - dem, der kun kræver kirurgisk hjælp (blødtvævsskader uden egentlige defekter, første- og andengradsforbrændinger, forfrysninger i ansigtet); for dem er denne behandlingsfase den sidste.
Den anden gruppe - dem, der kræver specialiseret behandling (bløddelskader, der kræver plastikkirurgi; skader på ansigtsknogler; tredje- og fjerdegradsforbrændinger og frostskader i ansigtet, der kræver kirurgisk behandling); efter akut kirurgisk behandling transporteres de til maxillofaciale hospitaler.
Den tredje gruppe omfatter ikke-transporterbare ofre, såvel som personer med kombinerede skader på andre områder af kroppen (især traumatisk hjerneskade), som er førende med hensyn til sværhedsgrad.
En af grundene til gentagen kirurgisk behandling af et sår er intervention uden forudgående røntgenundersøgelse. Hvis der er mistanke om knoglebrud i ansigtet, er det obligatorisk. Ansigtsvævets øgede regenerative kapacitet gør det muligt at udføre kirurgisk indgreb med maksimal vævsskånsomhed.
Når kirurgen yder kvalificeret kirurgisk behandling til ofre i gruppe II, der vil blive sendt til specialiserede medicinske institutioner (i mangel af kontraindikationer for transport), skal:
- at udføre forlænget anæstesi af brudstedet; eller endnu bedre - forlænget anæstesi af hele halvdelen af ansigtet, enten ved hjælp af P. Yu. Stolyarenko's metode (1987): gennem en nåleinjektion under knoglekanten på den nedre kant af zygomatisk bue ved krydset mellem zygomatisk knogle's temporale proces og tindingebenets zygomatiske proces;
- injicér såret med antibiotika, administrer antibiotika indvortes;
- udfør den enkleste transportimmobilisering, for eksempel anbring en standard transportbandage;
- sørg for, at der ikke er blødning fra såret, kvælning eller trussel om kvælning under transporten;
- overvåge administrationen af antitetanus serum;
- sikre korrekt transport til et specialiseret lægehus ledsaget af medicinsk personale (bestemme transporttypen, patientens position);
- tydeligt angive i de ledsagende dokumenter alt, hvad der blev gjort med patienten.
I tilfælde hvor der er kontraindikationer for at sende offeret til en anden medicinsk institution (Gruppe III), ydes han kvalificeret assistance på den kirurgiske afdeling med inddragelse af tandlæger fra hospitaler eller klinikker, som er forpligtet til at
Almene kirurger og traumatologer skal til gengæld være bekendt med det grundlæggende i at yde assistance i tilfælde af traumer i maxillofacialregionen, overholde principperne for kirurgisk behandling af ansigtssår og kende de grundlæggende metoder til transportimmobilisering af frakturer.
Behandling af ofre med kombinerede sår i ansigtet og andre områder på et kirurgisk (traumatisk) hospital bør foregå med deltagelse af en maxillofacial kirurg.
Hvis et distriktshospital har en maxillofacial afdeling eller en tandklinik, skal afdelingslederen (tandlægen) være ansvarlig for status og organisering af traumatologisk tandpleje i distriktet. For korrekt registrering af maxillofaciale traumer skal tandlægen etablere kontakt med feldsher-stationerne og distriktshospitalerne. Derudover bør der udføres en analyse af behandlingsresultaterne for patienter med ansigtstraumer, der har været på distrikts- og regionale institutioner.
Patienter med komplekse og komplicerede ansigtsskader henvises til kæbeafdelingen, hvis primær bløddelsplastikkirurgi er nødvendig, og de nyeste metoder til behandling af ansigtsknoglebrud, herunder primær knogletransplantation, anvendes.
Specialiseret akutbehandling og opfølgende behandling ved maxillarisfrakturer
Denne type pleje ydes på indlagte maxillofaciale afdelinger på republikanske, regionale, provinsielle og byhospitaler, på kirurgiske tandklinikker på medicinske universiteter, tandlægeforskningsinstitutter samt på maxillofaciale afdelinger på forskningsinstitutter for traumatologi og ortopædi.
Når ofre indlægges på hospitalets modtageafdeling, anbefales det at identificere tre sorteringsgrupper (ifølge VI Lukyanenko):
Den første gruppe - dem, der kræver akut behandling, kvalificeret eller specialiseret behandling i omklædningsrummet eller operationsstuen: dem, der er såret i ansigtet med vedvarende blødning fra under bandager eller mundhulen; dem, der er i kvælningstilstand eller med ustabil ekstern respiration, efter trakeotomi med stram tamponade af mundhulen og svælget, dem, der er i bevidstløs tilstand. De sendes først til operationsstuen eller omklædningsstuen på en båre.
Den anden gruppe - dem, der kræver afklaring af diagnosen og bestemmelse af skadens primære sværhedsgrad. Disse omfatter sårede med kombinerede skader på kæber og ansigt, ØNH-organer, kranium, synsorganer osv.
Den tredje gruppe - dem, der er henvist til afdelingen med anden prioritet. Denne gruppe omfatter alle ofre, der ikke var inkluderet i de to første grupper.
Før den kirurgiske behandling påbegyndes, skal offeret undersøges klinisk og radiologisk. Ud fra de indhentede data bestemmes omfanget af interventionen.
Kirurgisk behandling, uanset om den er tidlig, forsinket eller sen, bør være øjeblikkelig og om muligt fuldstændig, herunder lokal plastikkirurgi på blødt væv og endda knogletransplantation af underkæben.
Som AA Skager og TM Lurye (1982) påpeger, bestemmes arten af det regenerative blastema (osteogent, kondrogent, fibrøst, blandet) af den oxybiotiske aktivitet i vævene i frakturzonen, i forbindelse med hvilken alle traumatiske og terapeutiske faktorer påvirker hastigheden og kvaliteten af den reparative osteogenese, primært gennem lokal blodforsyning. Som følge af skader opstår der altid kredsløbsforstyrrelser af lokal (sår- og frakturområde), regional (maxillofacialt område) eller generel (traumatisk chok) karakter. Lokale og regionale kredsløbsforstyrrelser er normalt mere langvarige, især i mangel af immobilisering af fragmenter og forekomst af inflammatoriske komplikationer. Som følge heraf forvrænges vævets reparative reaktion.
Med tilstrækkelig blodforsyning til det beskadigede område, under forhold med fragmentstabilitet, forekommer primær, såkaldt angiogen knoglevævsdannelse. Under mindre gunstige vaskulær-regenerative forhold, som primært skabes i mangel af stabilitet i området med fragmentforbindelsen, dannes bindevæv eller bruskregenerat, dvs. der forekommer "reparativ osteosyntese", især i mangel af rettidig og korrekt justering af fragmenterne. Dette forløb af reparativ regeneration kræver flere vævsressourcer og tid. Det kan ende med sekundær knoglefusion af frakturen, men i dette tilfælde vedvarer arret bindevæv med foci af kronisk inflammation undertiden i lang tid eller forbliver for evigt i frakturområdet, hvilket klinisk kan manifestere sig i form af forværring af traumatisk osteomyelitis.
Med hensyn til optimering af det vaskulær-regenerative kompleks har lukket repositionering og fiksering af ansigtsknoglefragmenter en fordel i forhold til åben osteosyntese med bred eksponering af fragmenternes ender.
Derfor danner følgende principper grundlag for moderne behandling af knoglebrud:
- perfekt nøjagtig sammenligning af fragmenter;
- at bringe fragmenterne langs hele brudfladen i en position med tæt kontakt (bankes sammen);
- stærk fiksering af de repositionerede fragmenter og deres kontaktflader, hvilket eliminerer eller næsten eliminerer enhver synlig mobilitet mellem dem i hele den periode, der er nødvendig for fuldstændig heling af bruddet;
- opretholdelse af mobiliteten af kæbeleddene, hvis kirurgen har en anordning til ekstraoral repositionering og fiksering af fragmenter af underkæben.
Dette sikrer hurtigere fusion af knoglefragmenter. Overholdelse af disse principper sikrer primær fusion af frakturen og giver mulighed for kortere behandlingsperioder for patienter.
Yderligere generelle og lokale behandlingsforanstaltninger for friske frakturer kompliceret af inflammation
Specialiseret pleje af kæbeskader involverer en række foranstaltninger, der sigter mod at forebygge komplikationer og fremskynde regenerering af knoglevæv (fysioterapeutiske behandlinger, træningsterapi, vitaminbehandling osv.). Alle patienter bør også sørges for den nødvendige ernæring og korrekt mundpleje. På store afdelinger anbefales det at afsætte særlige afdelinger til traumepatienter.
Ved alle former for assistance er det nødvendigt at udfylde lægedokumentation tydeligt og korrekt.
Foranstaltninger til at forebygge komplikationer omfatter administration af stivkrampeserum, lokal administration af antibiotika i den præoperative periode, mundhygiejne, midlertidig immobilisering af fragmenter (i det omfang det er muligt). Det er vigtigt at huske, at infektion i frakturer i tandbuen ikke kun kan forekomme ved bristning af slimhinden eller hudskader, men også ved periapikale inflammatoriske foci i tænderne, der er placeret i frakturområdet eller i umiddelbar nærhed af det.
Om nødvendigt udføres, udover at påføre en standard transportbandage, intermaxillær fiksering ved hjælp af ligaturbinding af tænderne.
Anæstesimetoden vælges afhængigt af situationen og antallet af indlagte patienter. Ud over patientens generelle tilstand er det nødvendigt at overveje frakturens placering og art, samt den forventede tid til ortopædisk fiksering eller osteosyntese. I de fleste tilfælde af frakturer i kæbens krop og gren (undtagen store frakturer af kondylærprocessen, ledsaget af dislokation af underkæbens hoved), kan lokal lednings- og infiltrationsanæstesi anvendes. Ledningsanæstesi udføres bedst i området omkring den ovale åbning (om nødvendigt på begge sider) for at slukke ikke kun for de sensoriske, men også for de motoriske grene af mandibularnerven. Potentieret lokalbedøvelse er mere effektiv. Forlænget ledningsblokering og dens kombination med brug af calypsol i subnarkotiske doser anvendes også.
For at afgøre, hvad man skal gøre med en tand, der er placeret direkte i brudspalten, er det nødvendigt at bestemme forholdet mellem dens rødder og brudplanet. Tre positioner er mulige:
- Brudgabet løber langs hele tandrodens laterale overflade - fra dens hals til åbningen af apexen;
- tandens spids er placeret i brudgabet;
- Brudgabet går skråt i forhold til tandens lodrette akse, men uden for dens alveole, uden at beskadige parodontiet og tandens alveolvægge.
Tandens tredje position er den mest gunstige med hensyn til konsolideringsprognose (uden udvikling af en klinisk mærkbar inflammatorisk komplikation), og den første position er den mindst gunstige, da der i dette tilfælde er en bristning af tandkødets slimhinde ved tandhalsen og et gabende brudspalte, hvilket forårsager uundgåelig infektion af kæbefragmenterne med patogen mikroflora i mundhulen. Derfor er det allerede før immobilisering nødvendigt at fjerne tænder i den første position, såvel som knækkede, forskudte, knuste, ødelagte af karies, kompliceret af pulpitis eller kronisk parodontitis. Efter tandudtrækning anbefales det at isolere brudzonen ved at tamponere hylsen med iodoformgaze. NM Gordiyuk et al. (1990) anbefaler at tamponere hylderne med konserveret (i en 2% chloraminopløsning) amnion.
Det er meget vigtigt at bestemme mikrofloraens natur i brudområdet og undersøge dens følsomhed over for antibiotika. Intakte tænder i anden og tredje position kan betinget efterlades i brudspalten, men i dette tilfælde bør den komplekse behandling omfatte antibiotika og fysioterapi. Hvis de første kliniske tegn på betændelse i brudområdet opstår under en sådan behandling, behandles den resterende tand konservativt, dens rodkanaler fyldes, og hvis de er blokerede, fjernes de.
Tandrudimenter, tænder med uformede rødder og endnu ikke frembrudte tænder (især tredje molarer) kan også betinget blive tilbage i brudområdet i mangel af betændelse omkring dem, fordi, som vores erfaring og observationer fra andre forfattere viser, er velbefindendet i området for tænder, der er tilbage i brudgabet, klinisk bestemt på dagen for patientens udskrivelse fra hospitalet, ofte vildledende, ustabilt, især i de første 3-9 måneder efter skaden. Dette forklares ved, at pulpaen af dobbeltrodede tænder placeret i brudområdet, ledsaget af skade på det mandibulære vaskulære nervebundt, undertiden undergår dybe inflammatoriske-dystrofiske forandringer, der ender med nekrose. Når det vaskulære nervebundt i en enkeltrodet tand er beskadiget, observeres nekrotiske forandringer i pulpaen i de fleste tilfælde.
Ifølge data fra forskellige forfattere er bevarelse af tænder i frakturspalten kun mulig hos 46,3% af patienterne, da resten udvikler parodontitis, knogleresorption, osteomyelitis. Samtidig har tandrudimenter og tænder med ufuldstændigt dannede rødder, der bevares, forudsat at der ikke er tegn på betændelse, høj levedygtighed: efter pålidelig immobilisering af fragmenterne fortsætter tænderne med at udvikle sig normalt (hos 97%) og bryder frem rettidigt, og den elektriske excitabilitet af deres pulpa normaliseres på lang sigt. Tænder, der er genplantet i frakturspalten, dør i gennemsnit hos halvdelen af patienterne.
Hvis der ud over skader på maxillofacialområdet også er hjernerystelse eller hjerneskade, dysfunktion i kredsløbssystemet, åndedræts- og fordøjelsessystemet osv., træffes de nødvendige foranstaltninger, og passende behandling ordineres. Ofte er det nødvendigt at ty til konsultationer med forskellige specialister.
På grund af den anatomiske forbindelse mellem kraniets og ansigtets knogler lider alle strukturer i kraniets kraniedel i tilfælde af traumer i maxillofacialregionen. Kraften fra den virkende faktor overstiger normalt grænsen for elasticitet og styrke af de enkelte ansigtsknogler. I sådanne tilfælde beskadiges tilstødende og dybere dele af ansigtet og endda kraniedelen af kraniet.
Et kendetegn ved kombineret ansigts- og hjernetraume er, at hjerneskade kan opstå selv uden et slag mod hjernen. Den traumatiske kraft, der forårsagede et ansigtsknoglebrud, overføres direkte til den tilstødende hjerne, hvilket forårsager neurodynamiske, patofysiologiske og strukturelle ændringer i varierende grad. Derfor kan kombineret skade på maxillofacialregionen og hjernen forårsages af påvirkningen af et traumatisk middel kun på ansigtsdelen af kraniet eller på ansigts- og hjernedelene af kraniet samtidigt.
Klinisk manifesterer lukket kraniocerebral skade sig med generelle cerebrale og lokale symptomer. Generelle cerebrale symptomer omfatter bevidsthedstab, hovedpine, svimmelhed, kvalme, opkastning, hukommelsestab, og lokale symptomer omfatter dysfunktion af kranienerverne. Alle patienter med en historie med hjernerystelse kræver kompleks behandling hos en neurokirurg eller neurolog. Desværre diagnosticeres hjernerystelse kombineret med ansigtsknogletraume normalt kun i tilfælde med udtalte neurologiske symptomer.
Komplikationer ved kæbebrud, forebyggelse og behandling
Alle komplikationer som følge af kæbefrakturer kan opdeles i generelle og lokale, inflammatoriske og ikke-inflammatoriske; efter tid er de opdelt i tidlige og fjerne (sene).
Almindelige tidlige komplikationer omfatter forstyrrelser i den psyko-emotionelle og neurologiske tilstand, ændringer i kredsløbssystemet og andre systemer. Forebyggelse og behandling af disse komplikationer udføres af kæbekirurger sammen med relevante specialister.
Blandt lokale tidlige komplikationer er de hyppigst observerede dysfunktion af tyggeapparatet (inklusive kæbeleddene), traumatisk osteomyelitis (hos 11,7% af ofrene), suppuration af hæmatomer, lymfadenitis, gigt, abscesser, flegmone, bihulebetændelse, forsinket konsolidering af fragmenter osv.
For at forhindre mulige generelle og lokale komplikationer anbefales det at udføre novocain trigemino-sympatiske og carotis sinus-blokader, som gør det muligt at slukke for ekstracerebrale refleksogene zoner, hvorved cerebrospinalvæskedynamik, respiration og cerebral cirkulation normaliseres.
Trigemino-sympatisk blokade udføres efter MP Zhakovs velkendte metode. Carotis sinus-blokaden udføres som følger: en bolster placeres under ryggen på offeret, der ligger på ryggen, i skulderbladenes niveau, så hovedet kastes let tilbage og drejes i den modsatte retning. En nål injiceres langs den indre kant af sternocleidomastoideusmusklen, 1 cm under niveauet for den øvre kant af skjoldbruskkirtelbrusken (projektion af carotis sinus). Når nålen bevæger sig fremad, injiceres novocain. Når fascia i vaskulærnervebundtet punkteres, overvindes en vis modstand, og der mærkes pulsering i carotis sinus. 15-20 ml 0,5% novocainopløsning injiceres.
I betragtning af den øgede risiko for at udvikle septiske komplikationer hos patienter med skader på maxillofacialområdet, hjernen og andre områder af kroppen, er det nødvendigt at ordinere massive doser antibiotika (efter en intradermal test for individuel tolerance) allerede den første dag efter indlæggelse på hospitalet.
Hvis der opstår komplikationer fra luftvejene (som ofte er dødsårsagen hos sådanne patienter), er hormonbehandling og dynamisk røntgenobservation (med inddragelse af relevante specialister) indiceret. Specialiseret pleje til sådanne patienter bør ydes af en kæbekirurg umiddelbart efter, at ofrene er kommet ud af choktilstanden, men senest 24-36 timer efter skaden.
Forskellige lokale og generelle negative faktorer (infektion i mundhulen og huller i tænderne, knusning af blødt væv, hæmatom, utilstrækkelig stiv fiksering, udmattelse af patienten på grund af forstyrrelse af normal ernæring, psyko-følelsesmæssig stress, dysfunktion i nervesystemet osv.) bidrager til forekomsten af inflammatoriske processer. Derfor er et af hovedpunkterne i behandlingen af patienten stimulering af helingsprocessen for kæbebruddet ved at øge patientens krops regenerative evner og forhindre inflammatoriske lag i det skadede område.
I de senere år er antallet af inflammatoriske komplikationer i forbindelse med ansigtsknogleskader steget på grund af den øgede resistens hos stafylokokinfektioner over for antibiotika. Det største antal komplikationer i form af inflammatoriske processer forekommer i frakturer lokaliseret i underkæbevinklen. Dette forklares ved, at tyggemusklerne, der er placeret på begge sider af frakturområdet, refleksivt trækker sig sammen, trænger ind i mellemrummet og klemmes mellem fragmenterne. Som følge af det faktum, at tandkødets slimhinde i underkæbevinklen er tæt forbundet med alveoleprocessens periosteum og brister ved den mindste forskydning af fragmenterne, dannes der konstant åbne indgangsporte for infektion, hvorigennem patogene mikroorganismer, spyt, eksfolierede epitelceller og fødemasser trænger ind i knoglespalten. Under synkebevægelser trækker muskelfibre, der er klemt af fragmenterne, sig sammen, hvilket resulterer i en aktiv strøm af spyt ned i knoglegabets dybde.
Tegn på stigende inflammation i knogler og blødt væv er normalt den hurtigt udviklende hyperæmi i huden, smerter, infiltration osv.
Udviklingen af komplikationer fremmes af faktorer som parodontitis (hos 14,4% af ofrene), forsinket hospitalsindlæggelse og utidig specialiseret pleje, patienternes fremskredne alder, tilstedeværelsen af kroniske samtidige sygdomme, dårlige vaner (alkoholisme), nedsat kroppens reaktionsevne, forkert diagnose og valg af behandlingsmetode, dysfunktion i det perifere nervesystem som følge af en brud (skade på trigeminusnervens grene) osv.
En væsentlig faktor, der forsinker konsolideringen af kæbefragmenter, er traumatisk osteomyelitis, som sammen med andre inflammatoriske processer forekommer særligt ofte i tilfælde, hvor repositionering og immobilisering af fragmenter blev udført på et senere tidspunkt.
Det er nødvendigt at tage højde for, at enhver skade forårsager en inflammatorisk reaktion omkring såret. Uanset typen af det skadelige stof (fysisk, kemisk, biologisk) er de patogenetiske mekanismer for den udviklende inflammatoriske proces de samme og er karakteriseret ved en forstyrrelse af mikrocirkulationens tilstand, oxidations-reduktionsprocesser og mikroorganismernes virkning i beskadiget væv. I tilfælde af skader er bakteriel kontaminering af såret uundgåelig. Sværhedsgraden af den purulent-inflammatoriske proces afhænger af det infektiøse stofs karakteristika, patientens immunbiologiske tilstand på tidspunktet for patogenets indførsel, graden af vaskulære og metaboliske forstyrrelser i vævet på skadestedet. Det beskadigede vævs modstandsdygtighed over for purulent infektion reduceres kraftigt, og der skabes betingelser for reproduktion af patogenet og manifestationen af dets patogene egenskaber, hvilket forårsager en inflammatorisk reaktion og har en destruktiv virkning på vævet.
På virkningsstedet for den skadelige faktor skabes optimale betingelser for aktivering af proteolytiske enzymer frigivet fra mikroorganismer, berørte væv, leukocytter og dannelse af inflammationsfremmende mediatorer - histamin, serotonin, kininer, heparin, aktiverede proteiner osv., som forårsager forstyrrelse af mikrocirkulationen, transkapillær udveksling og blodkoagulation. Vævsproteaser, produkter af mikrobiel aktivitet, bidrager til forstyrrelser i oxidations-reduktionsprocesser og separation af vævsrespiration.
Den resulterende ophobning af underoxiderede produkter og udviklingen af vævsacidose fører til sekundære forstyrrelser i mikrohæmodynamikken på skadestedet og udviklingen af lokal vitaminmangel.
Særligt alvorlig skade på vævsregenereringsprocesser observeres, når der opstår C-vitaminmangel i dem, hvilket fører til hæmning af bindevævets kollagensyntese og sårheling; i dette tilfælde reduceres C-vitaminindholdet signifikant i de slappe granuleringer af inficerede sår.
Ved enhver skade spilles en betydelig rolle i begrænsningen af den inflammatoriske proces til den hæmostatiske reaktion, da dannelsen af et fibrinlag og aflejringen af giftige stoffer og mikroorganismer på dets overflade forhindrer yderligere spredning af den patologiske proces.
Ved purulente komplikationer af skader opstår der således en lukket kæde af patologiske processer, der fremmer spredning af infektion og forhindrer sårheling. Derfor er tidlig anvendelse af forskellige biologisk aktive lægemidler med antiinflammatoriske, antimikrobielle, antihypoksiske og reparative processtimulerende virkninger patogenetisk berettiget for at reducere purulente komplikationer og øge effektiviteten af den komplekse behandling.
Kyivs ortopædiske forskningsinstitut under Ukraines sundhedsministerium har udført forskning i virkningsmekanismen for biologisk aktive stoffer og anbefalede amben, galascorbin, Kalanchoe og propolis til brug ved purulente-inflammatoriske sygdomme.
I modsætning til naturlige hæmmere af proteolyse (trasylol, contrycal, iniprol, tsalol, gordox, pantrypin) trænger amben let ind i alle cellemembraner og kan anvendes lokalt som en 1% opløsning, intravenøst eller intramuskulært med 250-500 mg hver 6.-8. time. Inden for 24 timer udskilles lægemidlet uændret af nyrerne. Ved lokal påføring trænger det godt ind i vævet og neutraliserer fuldstændigt vævsfibrinolyse i beskadiget væv inden for 10-15 minutter.
Ved purulent-inflammatoriske komplikationer af kæbefrakturer anvendes amoxiclav med succes - en kombination af clavulansyre og amoxicillin, som administreres intravenøst med 1,2 g hver 8. time eller oralt med 375 mg 3 gange dagligt i 5 dage. Til patienter, der har gennemgået planlagt kirurgi, ordineres lægemidlet intravenøst med 1,2 g én gang dagligt eller oralt i de samme doser.
Galascorbins biologiske aktivitet overstiger betydeligt ascorbinsyrens aktivitet på grund af tilstedeværelsen af ascorbinsyre i præparatet i kombination med stoffer med P-vitaminaktivitet (polyfenoler). Galascorbin fremmer ophobningen af ascorbinsyre i organer og væv, fortykker karvæggen, stimulerer sårhelingsprocesser, fremskynder regenereringen af muskel- og knoglevæv og normaliserer oxidations-reduktionsprocesser. Galascorbin anvendes oralt med 1 g 4 gange dagligt; lokalt - i 1-5% friskfremstillede opløsninger eller i form af en 5-10% salve.
Propolis indeholder 50-55% planteharpikser, 30% voks og 10-18% æteriske olier; den indeholder forskellige balsamer, kanelsyre og alkohol, tanniner; den er rig på mikroelementer (kobber, jern, mangan, zink, kobolt osv.), antibiotiske stoffer og vitaminer fra gruppe B, E, C, PP, P og provitamin A; den har en smertestillende virkning. Dens antibakterielle virkning er mest udtalt. Propolis' antimikrobielle egenskaber er blevet fastslået i forhold til en række patogene gram-positive og gram-negative mikroorganismer, mens dens evne til at øge mikroorganismers følsomhed over for antibiotika og ændre de morfologiske, kulturelle og tinktorielle egenskaber hos forskellige stammer er blevet bemærket. Under påvirkning af propolis fjernes sår hurtigt for purulent og nekrotisk belægning. Det anvendes i form af en salve (33 g propolis og 67 g lanolin) eller sublingualt - i form af tabletter (0,01 g) 3 gange dagligt.
Andre foranstaltninger anbefales også for at forebygge inflammatoriske komplikationer og stimulere osteogenese. Nogle af dem er anført nedenfor:
- Administration af antibiotika (under hensyntagen til mikrofloraens følsomhed) i blødt væv omkring det åbne brudområde, startende fra behandlingens første dag. Lokal administration af antibiotika gør det muligt at reducere antallet af komplikationer med mere end 5 gange. Når antibiotika administreres på et senere tidspunkt (på den 6.-9. dag og senere), falder antallet af komplikationer ikke, men elimineringen af allerede udviklet inflammation accelereres.
- Intramuskulær administration af antibiotika, hvis indiceret (øget infiltrat, øget kropstemperatur osv.).
- Lokal UHF-terapi fra 2. til 12. dag fra skadesøjeblikket (10-12 minutter dagligt), generel kvartsbestråling fra 2.-3. dag (ca. 20 procedurer), calciumchloridelektroforese på frakturområdet - fra 13.-14. dag indtil behandlingens afslutning (op til 15-20 procedurer).
- Oral administration af multivitaminer og 5% calciumchloridopløsning (en spiseskefuld tre gange dagligt med mælk); ascorbinsyre og thiamin er særligt nyttige.
- For at fremskynde konsolideringen af fragmenter anbefaler OD Nemsadze (1991) yderligere brug af følgende lægemidler: anabolske steroider (f.eks. nerobol per os, 1 tablet 3 gange dagligt i 1-2 måneder eller retabolil 50 mg intramuskulært en gang om ugen i 1 måned); natriumfluorid 1% opløsning, 10 dråber 3 gange dagligt i 2-3 måneder; proteinhydrolysat (hydrolysin, kaseinhydrolysat) i 10-20 dage.
- For at reducere spasmer i blodkarrene i frakturzonen (som ifølge AI Elyashev (1939) varer 1-1,5 måneder og hæmmer knogledannelse), samt for at fremskynde konsolideringen af fragmenter, foreslår OD Nemsadze (1985) intramuskulær administration af antispasmodiske lægemidler (gangleron, dibazol, papaverin, trental osv.) 3 dage efter skaden i 10-30 dage.
- Intramuskulær administration af lysozym 100-150 mg to gange dagligt i 5-7 dage.
- Brug af et kompleks af antioxidanter (tocopherolacetat, flacumin, ascorbinsyre, cystein, eleutherococcus-ekstrakt eller acemin).
- Anvendelse af lokal hypotermi i henhold til teknikken beskrevet af AS Komok (1991), forudsat at der anvendes en speciel anordning til lokal hypotermi i det maxillofaciale område; muliggør opretholdelse af temperaturregimet for beskadiget væv, inklusive underkæbeknoglen, i området +30°C - +28°C; takket være afbalanceret vævskøling ved hjælp af de eksterne og intraorale kamre kan temperaturen af det cirkulerende kølemiddel reduceres til +16°C, hvilket gør proceduren veltolereret og tillader den at fortsætte i lang tid. AS Komok angiver, at reduktion af den lokale vævstemperatur i underkæbens frakturzone til niveauerne: på huden +28°C, kindens slimhinde +29°C og slimhinden i underkæbens alveolære proces +29,5°C - hjælper med at normalisere blodgennemstrømningen, eliminere venøs overbelastning, hævelse, forhindrer udvikling af blødninger og hæmatomer og eliminerer smertereaktioner. Lagdelt, ensartet, moderat vævshypotermi i en køletilstand på +30°C - +28°C i de næste 10-12 timer efter dobbeltkæbeimmobilisering i kombination med medicin muliggør normalisering af blodgennemstrømningen i vævene inden for den tredje dag, eliminering af temperaturreaktioner og inflammatoriske fænomener og forårsager en udtalt smertestillende effekt.
Samtidig understreger A.S. Komok også kompleksiteten af denne metode, da ifølge hans data kun et kompleks af elektrofysiologiske metoder, herunder elektrotermometri, rheografi, rheodermatometri og elektroalgesimetri, muliggør en forholdsvis objektiv vurdering af blodgennemstrømning, varmeudveksling og innervation i beskadiget væv og dynamikken i ændringer i disse indikatorer under påvirkning af behandlingen.
Ifølge V.P. Korobov et al. (1989) kan korrektion af metaboliske skift i blodet i underkæbefrakturer opnås enten med ferramid eller (hvilket er endnu mere effektivt) med coamid, som fremmer accelereret fusion af knoglefragmenter. I tilfælde af akut traumatisk osteomyelitis åbnes bylden, og frakturgabet vaskes; fraktioneret autohæmoterapi er også ønskelig - reinfusion af blod bestrålet med ultraviolette stråler 3-5 gange sammen med aktiv antiinflammatorisk antiseptisk terapi i henhold til den generelt accepterede ordning; I den kroniske inflammationsfase anbefales det at aktivere knoglegenerering i henhold til følgende skema: levamisol (150 mg oralt en gang dagligt i 3 dage; en pause mellem cyklusser er 3-4 dage; der er 3 sådanne cyklusser), eller T-activin subkutant (0,01%, 1 ml i 5 dage), eller eksponering for en helium-neonlaser på biologisk aktive punkter i ansigt og hals (10-15 s pr. punkt med en lysstrømseffekt på højst 4 mW i 10 dage). Efter opståen af stivhed i frakturzonen blev der ordineret doseret mekanoterapi og andre generelle biologiske effekter. Ifølge forfatterne reduceres varigheden af indlæggelse med 10-12 dage, og midlertidig invaliditet - med 7-8 dage.
Mange andre midler og metoder er blevet foreslået til forebyggelse eller behandling af traumatisk osteomyelitis i kæberne, såsom en suspension af demineraliseret knogle, Nitazol-aerosol, stafylokok-anatoksin med autologt blod, vakuumaspiration af indholdet af frakturgabet og skylning af knoglehullet under tryk med en strøm af 1% dioxidinopløsning; immunkorrigerende terapi. EA Karasyunok (1992) rapporterer, at han og hans kolleger eksperimentelt har undersøgt og klinisk bevist det hensigtsmæssige i at anvende en 25% opløsning af acemin oralt i en dosis på 20 ml 2 gange dagligt i 10-14 dage på baggrund af rationel antibiotikabehandling, samt at undersøge frakturområdet med UPSK-7N-enheden i en kontinuerlig labil tilstand og indførelse af en 10% opløsning af lincomycinhydrochlorid ved elektroforese. Brugen af denne teknik resulterede i en reduktion af komplikationer fra 28% til 3,85% og en reduktion af midlertidig invaliditet på 10,4 dage.
R. 3. Ogonovsky, IM Got, OM Sirii, I. Ya. Lomnitsky (1997) anbefaler brug af cellulær xenobrephotransplantation i behandlingen af langvarige, ikke-helende kæbefrakturer. Til dette formål introduceres en suspension af devitaliserede knoglemarvsceller fra 14-dages embryoner i frakturgabet. På den 12.-14. dag observerede forfatterne en fortykkelse af den periosteale knoglecallus, og på den 20.-22. dag indtræden af en stabil konsolidering af frakturen, som ikke var helet i løbet af 60 dages immobilisering. Metoden gør det muligt at slippe af med gentagne kirurgiske indgreb.
Indenlandsk og udenlandsk litteratur er rig på andre forslag, som desværre i øjeblikket kun er tilgængelige for læger, der arbejder i klinikker, der er veludstyrede med det nødvendige udstyr og medicin. Men enhver læge bør huske, at der findes andre, mere tilgængelige metoder til at forebygge komplikationer i behandlingen af ansigtsknoglebrud. For eksempel bør man ikke glemme, at en så simpel procedure som calciumchloridelektroforese (indføring af en 40% opløsning fra anoden med en strøm på 3 til 4 mA) fremmer hurtig komprimering af den dannede knoglekallus. I tilfælde af brudkomplikationer ved inflammation anbefales det ud over antibiotikabehandling at anvende en alkohol-novokainblokade (0,5% novokainopløsning i 5% alkohol). Kompleks behandling i henhold til den beskrevne ordning gør det muligt at reducere tiden for fragmentimmobilisering med 8-10 dage, og i tilfælde af brud kompliceret af den inflammatoriske proces - med 6-8 dage.
Vi observerede en signifikant reduktion i hospitalsindlæggelsesperioden ved introduktion af 0,2 ml osteogen cytotoksisk serum (stimoblast) i isotonisk natriumchloridopløsning (fortynding 1:3) i frakturområdet. Serummet blev administreret på den 3., 7. og 11. dag efter skaden.
Nogle forfattere anbefaler at inkludere mikrobølge- og UHF-terapi i kombination med generel ultraviolet bestråling og calciumchloridelektroforese i kompleks behandling for at accelerere konsolideringen af kæbefragmenter, og VP Pyurik (1993) anbefaler at anvende interfragmentinjektion af patientens knoglemarvsceller (med en hastighed på 1 mm3 celler pr. 1 cm2 knoglefrakturoverflade ).
Baseret på mekanismen for udvikling af inflammatoriske komplikationer ved frakturer i underkæbens vinkler kræver deres forebyggelse den tidligst mulige immobilisering af knoglefragmenter i kombination med målrettet antiinflammatorisk lægemiddelbehandling. Især efter behandling af mundhulen med en furacilinopløsning (1:5000) bør der udføres infiltrationsanæstesi i frakturområdet med en 1% opløsning af novocain (fra hudsiden), og efter at have sikret sig, at nålen er i frakturspalten (blod kommer ind i sprøjten, og bedøvelsesmidlet kommer ind i munden), skal indholdet gentagne gange skylles ud (med en furacilinopløsning) fra spalten ind i mundhulen gennem den beskadigede slimhinde (LM Vartanyan).
Før kæbefragmenterne immobiliseres ved hjælp af stiv intermaxillær fastgørelse (traktion) eller den mindst traumatiske (perkutan) osteosyntesemetode med en Kirschner-tråd, anbefales det at infiltrere blødt væv i området med mandibulærvinkelbruddet med en bredspektret antibiotikaopløsning. Det er uønsket at påføre mere betydeligt traume (for eksempel blotlæggelse af kæbevinklen og påføring af en knoglesutur), da det bidrager til intensiveringen af den påbegyndte inflammatoriske proces.
I tilfælde af udviklet traumatisk osteomyelitis kan bruddet efter sekvestrectomi fikseres med en metalnål indsat transfokalt (gennem brudgabet), men mere effektiv er fiksering af underkæbefragmenterne med eksterne ekstrafokale kompressionsanordninger, som i brud kompliceret af traumatisk osteomyelitis (i den akutte fase af forløbet) sikrer konsolidering inden for den sædvanlige tidsramme (ikke over heling af friske brud) og hjælper med at stoppe den inflammatoriske proces på grund af det faktum, at kompressionen udføres uden forudgående indgriben i læsionen. Ekstrafokal fiksering af fragmenterne muliggør den nødvendige kirurgiske indgriben i fremtiden (åbning af en absces, flegmone, fjernelse af sekvestrer osv.) uden at forstyrre immobiliseringen.
Traumatisk osteomyelitis har næsten altid et trægt forløb og påvirker ikke patientens generelle tilstand signifikant. Langvarig hævelse af blødt væv i frakturzonen er forbundet med blokering, periosteal reaktion og lymfeknudeinfiltration. Afstødning af knogleaflejringer fra frakturgabet sker langsomt; deres størrelse er normalt ubetydelig (adskillige millimeter). Med jævne mellemrum er forværring af osteomyelitis, periostitis og lymfadenitis mulig med dannelse af perimandibulære abscesser, flegmone og adenoflegmone. I disse tilfælde er det nødvendigt at dissekere vævet for at tømme pus, dræne såret og ordinere antibiotika.
I den kroniske fase af osteomyelitis anbefales det at anvende kompressionstilnærmelse af kæbefragmenter, eller ordinere pentoxyl 0,2-0,3 g 3 gange dagligt i 10-14 dage (både efter tandskinner og efter perkutan osteosyntese), eller injicere (gennem en Dufour-nål) 2-3 ml af en suspension af frysetørret føtal allobonepulver i frakturgabet. Det anbefales at injicere suspensionen én gang under lokalbedøvelse, 2-3 dage efter repositionering og fiksering af fragmenterne, dvs. når det helede sår på tandkødet forhindrer suspensionen i at sive ind i mundhulen. Takket være denne taktik kan intermaxillær traktion fjernes, både ved enkelt- og dobbeltfrakturer, 6-7 dage tidligere end normalt, hvilket reducerer den samlede varighed af invaliditeten med gennemsnitligt 7-8 dage. Ekstraoral injektion af 5-10 ml 10% alkoholopløsning i 0,5% novocainopløsning i frakturområdet accelererer også den kliniske konsolidering af fragmenter med 5-6 dage og reducerer varigheden af invaliditet med gennemsnitligt 6 dage. Brugen af allocosteum og pentoxyl gør det muligt at reducere antallet af inflammatoriske komplikationer betydeligt.
Der findes data om effektiviteten af at bruge forskellige andre metoder og midler til at stimulere osteogenese (inden for traumatisk osteomyelitis): fokalt doseret vakuum, ultralydseksponering, magnetisk terapi ifølge N.A. Berezovskaya (1985), elektrisk stimulering; lavintensitetsstråling af en helium-neonlaser under hensyntagen til stadiet af den posttraumatiske proces; lokal iltbehandling og tre-, firedobbelt røntgenbestråling i doser på 0,3-0,4 fe (med udtalte tegn på akut inflammation, når det er nødvendigt at lindre hævelse og infiltration eller fremskynde abscesdannelse, lindre smertesymptomer og skabe gunstige betingelser for sårheling); thyrocalcitonin, ektericid i kombination med ascorbinsyre, nerobol i kombination med proteinhydrolysat, phosphren, gemostimulin, fluoridpræparater, osteogent cytotoksisk serum, carbostimulin, retabolil, eleutherococcus; inklusion af "Ocean" pasta fra krill osv. i patientens kost. I stadiet af kronisk traumatisk osteomyelitis efter nekrektomi bruger nogle forfattere strålebehandling i en dosis på 0,5-0,7 g (5-7 bestrålinger) for at eliminere lokale tegn på forværring af den inflammatoriske proces, fremskynde sårrensning fra nekrotiske masser, forbedre søvn, appetit og generelle velvære hos patienter. Gode resultater ved traumatisk osteomyelitis i underkæben opnås i tilfælde af en kombination af sekvestrektomi med radikal behandling af knoglesåret, fyldning af knogledefekten med brefobon og stiv immobilisering af kæbefragmenter.
Når en fraktur kombineres med parodontitis, er inflammatoriske fænomener i blødt væv i frakturområdet særligt udtalte. Sådanne patienter, der indlægges på 3.-4. dag, har udtalt gingivitis, blødende tandkød, dårlig lugt fra munden og pusudskillelse fra patologiske lommer. Konsolideringen af frakturen ved parodontitis er længerevarende. I sådanne tilfælde anbefales det at udføre kompleks behandling af parodontitis sammen med frakturbehandling.
Fysioterapi er af stor betydning i behandlingen af underkæbefrakturer. Aktive øvelser for tyggemusklerne (med minimal bevægelsesfrihed), ansigtsmuskler og tunge kan påbegyndes 1-2 dage efter immobilisering med en enkeltkæbeskinne eller en ekstraoral knogleskinne. Ved intermaxillær traktion kan generelle toniske øvelser, øvelser for ansigtsmuskler og tunge samt øvelser for viljestærkning af tyggemusklerne anvendes fra 2.-3. dag efter bruddet (skinneopbygning) indtil fjernelse af gummitraktionen. Efter den primære konsolidering af bruddet og fjernelse af intermaxillær gummitraktion ordineres aktive øvelser for underkæben.
Nedsat blodgennemstrømning i tyggemusklernes område fører til et fald i intensiteten af regenereret mineralisering i det vinkelformede frakturgab (VI Vlasova, IA Lukyanchikova), hvilket også er årsag til hyppige inflammatoriske komplikationer. Rettidig ordineret fysisk aktivitetsregime (terapeutisk træning) forbedrer signifikant elektromyografiske, gnathodynometriske og dynamometriske indeks for tyggemuskelfunktionen. Tidlig funktionel belastning af alveolerne ved hjælp af gingivale skinner-proteser, der anvendes til frakturer i tandbuen (i nærvær af et tandløst fragment, der kan reduceres manuelt og holdes af skinneprotesens base, samt i tilfælde af rigidt stabil immobilisering ved hjælp af osteosyntese) bidrager også til at reducere uarbejdsdygtighedsperioden med gennemsnitligt 4-5 dage. Når funktionelle tyggebelastninger inkluderes i komplekset af terapeutiske foranstaltninger, gennemgår regeneratet en hurtigere omstrukturering, genopretter sin histologiske struktur og funktion, samtidig med at det bevarer sin anatomiske form.
For at reducere graden af hypodynamiske forstyrrelser i tyggemusklerne og i området med underkæbefrakturen er det muligt at anvende metoden med bioelektrisk stimulering (almindelig i generel traumatologi, sports- og rummedicin) af kæbe- og tyggemusklerne ved hjælp af Myoton-2-apparatet. Procedurerne udføres dagligt i 5-7 minutter i 15-20 dage, startende fra den 1. til 3. dag efter immobilisering. Elektrisk stimulering fører til sammentrækning af de specificerede muskler uden bevægelser i kæbeleddene; på grund af dette genoprettes blodcirkulationen og neurorefleksforbindelserne i maxillofacialområdet hurtigere, og muskeltonus bevares. Alt dette bidrager også til at reducere perioden med frakturkonsolidering.
Ifølge V.I. Chirkin (1991) tillod inkluderingen af multikanal biokontrolleret proportional elektrisk stimulation af temporale muskler, tyggemuskler og muskler, der sænker underkæben, i det sædvanlige kompleks af rehabiliteringsforanstaltninger i subtærskel- og terapeutisk tilstand hos patienter med ensidigt traume en fuldstændig genoprettelse af blodforsyningen til vævene inden den 28. dag, øgning af mundåbningens volumen til 84% og amplituden af M-responsen til 74% sammenlignet med normen. Det var muligt at normalisere tyggefunktionen, og patienterne brugte lige så meget tid og det samme antal tyggebevægelser på at tygge madprøver som raske individer.
Hos patienter med bilateralt kirurgisk traume af tyggemusklerne kan procedurer med multikanal biokontrolleret proportional elektrisk stimulering i subtærskel-, terapeutiske og træningstilstande påbegyndes tidligt (7-9 dage efter operationen), hvilket sikrer positive ændringer i blodforsyningen til skadeszonen, som det fremgår af resultaterne af rheografiske undersøgelser, som nåede normen, da skinnerne blev fjernet.
Det var muligt at øge mundåbningsvolumen til 74%, og amplituden af M-responset steg også til 68%. Tyggefunktionen blev næsten normaliseret ifølge funktionel elektromyografi, hvis indikatorer nåede niveauet for gennemsnitlige indikatorer for raske individer. Forfatteren mener, at metoden med multikanal-rheovasofaciografi, stimuleringselektromyografi af tyggemusklerne, registrering af den parodontomuskulære refleks og metoden med multikanal-funktionel elektromyografi med standardfødevareprøver er de mest objektive til undersøgelse af tyggesystemet og kan være de foretrukne metoder til undersøgelse af patienter med både kæbefrakturer og kirurgiske (operative) traumer af tyggemusklerne.
Procedurer med multikanal biokontrolleret proportional elektrisk stimulering af tyggemusklerne i tre tilstande i henhold til den metode, der anbefales af forfatteren, gør det muligt at starte funktionel rehabiliteringsbehandling på et tidligt stadie. Denne type behandling svarer bedst til tyggesystemets naturlige funktion, er veldoseret og kontrolleret, hvilket giver de hidtil højeste resultater af genoprettelse af funktion og gør det muligt at reducere patienternes samlede uarbejdsdygtighedstid med 5-10 dage.
Problemet med behandling og rehabilitering af patienter med underkæbefrakturer ledsaget af skade på den inferiore alveolarnerve fortjener særlig opmærksomhed. Ifølge SN Fedotov (1993) blev skade på den inferiore alveolarnerve diagnosticeret hos 82,2% af ofrene med underkæbefraktur, hvoraf 28,3% var milde, 22% var moderate og 31,2% var alvorlige. Milde skader omfatter dem, hvor reaktionen af alle tænder på fraktursiden var inden for 40-50 μA, og mild hypestesi blev observeret i hagens hud og mundhulens slimhinde; den moderate kategori omfatter en reaktion af tænder op til 100 μA. Ved en reaktion over 100 μA og delvist eller fuldstændigt tab af blødt vævsfølsomhed betragtes skaden som alvorlig. Samtidig har neurologiske lidelser i ansigtsknoglefrakturer og deres behandling i praktisk medicin ikke fået tilstrækkelig opmærksomhed hidtil. Dybden af nerveskader øges ifølge SN Fedorov endnu mere med kirurgiske metoder til at sammenføje fragmenter. Som følge heraf udvikles langvarige sensoriske forstyrrelser, neurotrofiske destruktive processer i knoglevæv, langsommere fragmentfusion, nedsat tyggefunktion og ulidelige smerter.
Baseret på sine kliniske observationer (336 patienter) udviklede forfatteren et rationelt kompleks af restaurerende behandling af mandibulære frakturer ledsaget af skade på den tredje gren af trigeminusnerven ved hjælp af fysiske metoder og medicinsk stimulerende lægemidler (neurotrope og vasodilatorer). For at forhindre sekundær skade på den inferiore alveolarnerve og dens grene under kirurgisk behandling af frakturer foreslås en ny version af osteosyntese af fragmenter med metaleger, baseret på en skånsom holdning til tænderne såvel som til grenene af den inferiore alveolarnerve.
For nogle patienter med neurologiske lidelser ordinerede forfatteren eksponering for et UHF-elektrisk felt eller en Sollux-lampe allerede på 2.-3. dag efter immobilisering af fragmenterne; i nærvær af smerter langs den nedre alveolære nerve blev elektroforese af en 0,5% opløsning af novocain med adrenalin ifølge AP Parfenov (1973) anvendt. Andre patienter fik ifølge indikationerne kun ordineret ultralyd. Efter 12 dage, på stadiet af dannelsen af den primære knoglecallus, blev elektroforese med en 5% opløsning af calciumchlorid ordineret.
Samtidig med den fysiske behandling, startende fra 2.-3. dag, blev der også anvendt medicinske stimulanser: vitamin B6 B12; dibazol 0,005; til dybe lidelser - 1 ml 0,05% proserinopløsning i henhold til skemaet. Samtidig blev der ordineret lægemidler til at stimulere blodcirkulationen (papaverinhydrochlorid 2 ml 2% opløsning; nikotinsyre 1% 1 ml; komlamin 2 ml 15% opløsning, til et forløb på 25-30 injektioner).
Efter en pause på 7-10 dage, hvis nerveskaden varede ved, blev elektroforese med 10% kaliumiodidopløsning eller elektroforese med enzymer ordineret i et forløb på 10-12 procedurer; galantamin 1% 1 ml blev anvendt i et forløb på 10-20 injektioner, paraffin- og ozokeritapplikationer. Efter 3-6 måneder, hvis neurologiske lidelser varede ved, blev behandlingsforløbene gentaget indtil fuldstændig helbredelse. En obligatorisk del af behandlingen anbefalet af SN Fedotov er konstant overvågning af dens effektivitet i henhold til neurologiske forskningsmetoder. Brugen af det beskrevne kompleks af genoprettende behandling bidrog til en hurtigere genoprettelse af ledningsevnen i den nedre alveolære nerve: ved milde funktionelle lidelser - inden for 1,5-3 måneder, moderate og svære - inden for 6 måneder. I gruppen af patienter behandlet med traditionelle metoder blev ledningsevnen i den nedre alveolære nerve ved milde lidelser genoprettet inden for 1,5-3-6 måneder, ved lidelser af moderat og svær grad - inden for 6-12 måneder. Ifølge SN Fedorov havde cirka 20 % af patienterne vedvarende og dybe lidelser i smertefølsomhed i over et år. Moderate og alvorlige skader på den nedre alveolære nerve er sandsynligvis ledsaget af overstrækning af nervestammen på tidspunktet for fragmentforskydning, kontusioner med brud på nervefibre, delvise eller komplette bristninger. Alt dette forsinker reinnervationen. Tidligere genoprettelse af nervesystemets trofiske funktion havde en gavnlig effekt på kvaliteten og timingen af konsolideringen af fragmenter. I den første (hoved)gruppe af patienter forekom konsolidering af fragmenter i gennemsnit efter 27 + 0,58 dage, perioderne med uarbejdsdygtighed var 25 ± 4,11 dage. Tyggefunktionen og muskelkontraktiliteten nåede normale værdier efter 1,5-3 måneder. I den anden (kontrol)gruppe var disse indikatorer henholdsvis 37,7 + 0,97 og 34 + 5,6 dage, og tyggefunktionen og muskelkontraktiliteten blev genoprettet senere - efter 3-6 måneder. De specificerede foranstaltninger til opfølgende behandling af patienter med traumer bør udføres i rehabiliteringsrum.
Ud over traumatisk osteomyelitis, abscesser og flegmoner i tilfælde af kæbefrakturer kan submandibulær lymfadenitis forekomme på baggrund af træg knogleinflammation, som ikke er egnet til konventionelle behandlingsmetoder. Kun med en detaljeret og omfattende undersøgelse af sådanne patienter ved hjælp af radiografi, indirekte radionuklid-scanning-lymfografi med en kolloid opløsning af 198 Au og immundiagnostiske tests kan en diagnose af sekundær (posttraumatisk) aktinomykose af de submandibulære lymfeknuder med sikkerhed stilles.
Det er muligt, at underkæbefrakturer kan kompliceres af aktinomykose og tuberkulose samtidigt (oftere hos patienter med tuberkulose). Der kan også være sjældnere, men ikke mindre alvorlige komplikationer af maxillofaciale skader: Jansoul-Ludwig angina; sen blødning efter osteosyntese kompliceret af inflammation; asfyksi efter intermaxillær traktion, som nogle gange fører til patientens død på grund af aspiration af blod under blødning fra den linguale eller carotisarterie; falsk aneurisme i ansigtsarterien; trombose i den indre carotisarterie; sekundær ansigtsnerveparalyse (med brud på underkæben); ansigtsemfysem (med brud på overkæben); pneumothorax og mediastinitis (med brud på zygomatisk knogle og overkæbe) osv.
Længden af patienters hospitalsophold afhænger af skadens placering i maxillofacialregionen, konsolideringsperiodens forløb og tilstedeværelsen af komplikationer.
De angivne vilkår er ikke optimale. I fremtiden, efterhånden som den økonomiske krise overvindes, og hospitalets sengekapacitet udvides, vil det være muligt at forlænge patienternes ophold på hospitalet, indtil behandlingen af ansigtstraumer på forskellige lokalisationer er fuldført. Patienter med kæbeskader fra landdistrikter bør blive på hospitalet i længere tid, da de som regel ikke kan komme til byen for ambulant observation og behandling på grund af afstanden. Tilgængeligheden af veletableret traumebehandling og rehabiliteringsrum til patienter med sådanne skader på byens tandklinikker giver mulighed for en lille reduktion af deres hospitalsophold.
Ambulant behandling (rehabilitering) af ofre med skader i maxillofacialregionen
Organiseringen af den ambulante behandlingsfase for ofre med skader i maxillofacialregionen er ikke altid tilstrækkelig klar, da patienter i mange tilfælde er under opsyn af læger fra forskellige institutioner, der ikke har tilstrækkelig uddannelse inden for maxillofacial traumatologi.
I den henseende kan det anbefales at bruge erfaringerne fra rehabiliteringsrummet på maxillofacialklinikken ved Zaporizhzhya State Institute of Advanced Medical Studies og den regionale tandklinik, som har indført udvekslingskort i sin praksis, der indeholder alle oplysninger om offerets behandling på hospitalet, i klinikken på bopælen og i rehabiliteringsrummet.
Ved rehabilitering af patienter med maxillofaciale skader skal det tages i betragtning, at sådanne skader ofte kombineres med lukkede kraniocerebrale skader og også ledsages af dysfunktion og struktur i kæbeleddene (TMJ). Sværhedsgraden af disse lidelser afhænger af frakturens placering: ved frakturer i kondylærleddene observeres degenerative forandringer i begge led oftere end ved ekstraartikulære frakturer. I starten har disse lidelser karakter af funktionel insufficiens, som efter 2-7 år kan udvikle sig til degenerative forandringer. Unilateral artrose udvikler sig på siden af skaden efter enkeltfrakturer og bilateral - efter dobbelt- og multiple frakturer. Derudover viser alle patienter med mandibulære frakturer, bedømt ud fra elektromyografidata, udtalte forandringer i tyggemusklerne. For at sikre kontinuitet i den opfølgende behandling af traumepatienter på tandklinikker bør de derfor ses af en tandlæge-traumatolog, der yder omfattende behandling til patienter med ansigtsskader af enhver lokalisering.
Der bør lægges særlig vægt på forebyggelse af komplikationer af inflammatorisk karakter og psykoneurologiske lidelser - cephalgia, meningoencephalitis, arachnoiditis, autonome lidelser, høre- og synsnedsættelse osv. Til dette formål er det nødvendigt at anvende fysioterapeutiske behandlingsmetoder og træningsterapi i større udstrækning. Det er nødvendigt at overvåge tilstanden af bandagernes fastgørelse i mundhulen, tændernes og slimhindernes tilstand samt at udføre rettidig og rationel tandprotese. Ved fastlæggelsen af betingelserne for immobilisering, varigheden af midlertidig invaliditet og behandling er det nødvendigt at henvende sig til hver patient individuelt under hensyntagen til skadens art, sygdommens forløb, patientens alder og erhverv.
Patienten skal gennemføre behandlingen på rehabiliteringstandlægen. Derfor har lægen på denne klinik, efter en særlig ordre fra den relevante sundhedsmyndighed, ret til at udstede og forlænge certifikater for midlertidig uarbejdsdygtighed uanset patientens arbejdssted og bopæl. Det er ønskeligt at organisere én tandrehabiliteringsklinik for 200-300 tusinde mennesker. I tilfælde af et fald i hyppigheden af skader kan klinikkens opgaver udvides ved at yde assistance til kirurgiske patienter med andre profiler, der udskrives fra hospitalet til ambulant behandling.
I landdistrikter bør opfølgende behandling af ofre med skader i maxillofacialregionen udføres på distriktsklinikker (hospitaler) under tilsyn af en distriktstandkirurg.
Behandlingssystemet for patienter med ansigtstraumer bør omfatte en systematisk undersøgelse af de langsigtede resultater af behandlingen.
Indlagte tandklinikker på regionale hospitaler og regionale (territoriale) tandklinikker skal implementere organisatoriske og metodiske retningslinjer for levering af tandpleje i regionen, herunder til patienter med ansigtstraumer.
Centre for specialiseret tandpleje fungerer ofte som kliniske baser for afdelinger for kæbekirurgi på medicinske universiteter og institutter (akademier, fakulteter) til videreuddannelse af læger. Tilstedeværelsen af højt kvalificeret personale gør det muligt at anvende de nyeste metoder til diagnostik og behandling af forskellige skader i kæberegionen i vid udstrækning og giver også mulighed for betydelige besparelser.
Cheftandlægen og kæbekirurgen i regionen, territoriet, byen og lederen af kæbeafdelingen står over for følgende opgaver for at forbedre plejen af ofre for ansigtstraumer:
- Forebyggelse af skader, herunder identifikation og analyse af årsagerne til arbejdsskader, især i landbrugsproduktionen; deltagelse i generelle forebyggende foranstaltninger for at forebygge arbejdsskader, transportskader, gadeskader og sportsskader; forebyggelse af børneskader; omfattende oplysningsarbejde blandt befolkningen, især unge i den erhvervsaktive alder, for at forebygge skader i hjemmet.
- Udvikling af nødvendige anbefalinger til førstehjælp og første lægehjælp til patienter med ansigtstraumer på sundhedscentre, paramedicinerstationer, traumecentre, ambulancestationer; introduktion af medicinsk personale på mellemniveau og læger fra andre specialer til elementer af førstehjælp og første lægehjælp ved ansigtstraumer.
- Organisering og implementering af løbende specialiserings- og videreuddannelsesforløb for tandlæger, kirurger, traumatologer og praktiserende læger i spørgsmål vedrørende ydelse af bistand til patienter med ansigtsskader.
- Anvendelse og videreudvikling af de mest avancerede metoder til behandling af kæbefrakturer; forebyggelse af komplikationer, især af inflammatorisk karakter; bredere anvendelse af komplekse metoder til behandling af traumatiske ansigtsskader.
- Uddannelse af medicinsk personale på mellemniveau med grundlæggende færdigheder i at yde førstehjælp til patienter med ansigts- og kæbeskader.
Ved analyse af kvalitetsindikatorer for tandklinikker bør der også tages hensyn til plejen af patienter med ansigtsskader. Der bør lægges særlig vægt på analyse af fejl, der begås i forbindelse med plejen. Der bør skelnes mellem diagnostiske, terapeutiske og organisatoriske fejl, for hvilke det anbefales at føre en særlig journal (for hver by og distrikt).
Valg af metode til repositionering og fiksering af kæbefragmenter i gamle frakturer
Afhængigt af alderen på bruddet i over- eller underkæben og graden af stivhed af fragmenterne anvendes ortopædiske eller kirurgiske metoder. I tilfælde af brud på alveolærprocessen i overkæben med vanskeligt fjernelige fragmentforskydninger anvendes skinner af ståltråd beregnet til skelettræk. Ståltrådens elasticitet letter reduktionen af fragmentet vandret og lodret. Især hvis et fragment af den forreste del af alveolærprocessen forskydes bagud, påføres en glat skinnebeslag, der fastgøres på sædvanlig vis til tænderne på begge sider af brudlinjen; fragmentets tænder fastgøres til tråden med såkaldte "ophængnings"-ligaturer med let spænding. Gradvist (på én gang eller over flere dage - afhængigt af bruddets alder) strammes ligaturtråden ved at dreje den, og fragmentet af alveolærprocessen reduceres langsomt. Til samme formål kan man bruge tynde gummiringe, der dækker tandhalsen og fastgøres foran på en tråd, som i dette tilfælde ikke nødvendigvis behøver at være af stål.
Hvis den laterale del af alveolærprocessen i overkæben forskydes indad, bøjes ståltrådsskinnen til formen af den normale tandbue. Gradvist vender fragmentet tilbage til den korrekte position i forhold til den nedre tandbue. I tilfælde af forskydning af den laterale del af alveolærprocessen udad, justeres den indad ved hjælp af elastisk trækkraft installeret på tværs af den hårde gane.
I tilfælde af stivhed i det nedadgående fragment af overkæbens alveolære processus kan gummiringe eller en Shelgorn-bandage, der anbringes gennem tandokklusionens overflade, anvendes til traktion.
Ved stivhed i underkæbefragmenterne anvendes intermaxillær traktion ved hjælp af tandskinner. Hvis der ikke er tænder på de stive kæbefragmenter, kan der anvendes apparater til repositionering og fiksering af fragmenter, eller repositionering og fiksering af fragmenter kan udføres via ekstraoral eller intraoral adgang.
Undersøgelse af midlertidig invaliditet ved kæbebrud
Enhver borger har ret til økonomisk tryghed i alderdommen, i tilfælde af sygdom, helt eller delvist tab af arbejdsevne samt tab af en forsørger.
Denne ret er garanteret af social forsikring for arbejdere, ansatte og bønder, ydelser ved midlertidig invaliditet og mange andre former for social sikring.
Tab af arbejdsevne efter en skade angives ved manglende evne til at udføre samfundsnyttigt arbejde uden skade på helbred og produktionseffektivitet.
Ved kæbebrud er midlertidigt og permanent tab af arbejdsevne muligt, sidstnævnte er opdelt i fuldstændigt og delvist.
Hvis de kæbedysfunktioner, der forhindrer professionelt arbejde, er reversible og forsvinder med behandling, er handicappet midlertidigt. I tilfælde af fuldstændig midlertidig handicap kan offeret ikke udføre noget arbejde og kræver behandling i henhold til den behandling, som lægen har ordineret. For eksempel betragtes patienter med kæbebrud i den akutte periode efter skaden med svær smertesyndrom og dysfunktion som fuldstændig midlertidigt invalide.
Delvis midlertidig invaliditet angives i tilfælde, hvor offeret ikke er i stand til at arbejde inden for sit speciale, men kan udføre andet arbejde uden helbredsskade, som sikrer hvile eller en acceptabel belastning af det beskadigede organ. For eksempel er en minearbejder i en mine, der har et brud på underkæben med forsinket konsolidering af fragmenter, normalt ikke i stand til at arbejde inden for sit speciale i 1,5-2 måneder. Efter eliminering af akutte fænomener 1,5 måneder efter skaden kan arbejderen dog efter VKK's beslutning overføres til lettere arbejde (i en periode på højst 2 måneder): som hejseoperatør, lader i et lamperum osv. Ved overførsel til et andet job på grund af konsekvenserne af et kæbebrud udstedes der ikke sygeorlovsattester.
En ekspertundersøgelse af offeret bør begynde med at stille den korrekte diagnose, hvilket hjælper med at bestemme arbejdsprognosen. Nogle gange, når lægen har stillet den korrekte diagnose, tager den ikke hensyn til arbejdsprognosen. Som følge heraf bliver offeret enten udskrevet for tidligt til arbejde, eller når hans arbejdsevne er genoprettet, forlænges hans sygeorlov urimeligt. Det første fører til forskellige komplikationer, der påvirker helbredet negativt og forsinker behandlingen; det andet - til uberettigede pengeforbrug på betaling af sygeorlov.
Derfor er det primære differentialkriterium for midlertidigt tab af arbejdsevne en gunstig klinisk og arbejdsmæssig prognose, karakteriseret ved fuldstændig eller betydelig genoprettelse af kæbedysfunktion som følge af skade og arbejdsevne på relativt kort tid. Genoprettelse af arbejdsevne i tilfælde af kæbefrakturer er karakteriseret ved graden af genoprettelse af den beskadigede kæbes funktion, nemlig: god konsolidering af fragmenter i korrekt position, bevarelse af normal tandokklusion, tilstrækkelig mobilitet i kæbeleddene, fravær af udtalte forstyrrelser i blod- og lymfecirkulationen, smerter og andre lidelser forbundet med skader på de perifere nerver i maxillofacialregionen.
Midlertidigt tab af arbejdsevne på grund af kæbebrud kan skyldes arbejdsrelaterede skader og traumer i hjemmet. At fastslå årsagen til midlertidigt tab af arbejdsevne på grund af kæbebrud er en af tandlægens vigtige opgaver, da det er nødvendigt at løse problemer, der ikke kun kræver medicinsk, men også juridisk kompetence.
En sygdom anses for at være relateret til en "arbejdsskade" i følgende tilfælde: under udførelse af arbejdsopgaver (herunder forretningsrejse i arbejdstiden), under udførelse af en handling i en virksomheds eller firmaets interesse, dog uden dennes bemyndigelse; under udførelse af offentlige eller statslige opgaver, samt i forbindelse med udførelsen af særlige opgaver for statslige, fagforenings- eller andre offentlige organisationer, selvom disse opgaver ikke var relateret til den givne virksomhed eller institution; på en virksomheds eller institutions område eller på et andet arbejdssted i arbejdstiden, inklusive fastsatte pauser, samt i den tid, der er nødvendig for at bringe produktionsværktøj, tøj osv. i orden før arbejdets start og efter arbejdets afslutning; i nærheden af en virksomhed eller institution i arbejdstiden, inklusive fastsatte pauser, hvis ophold der ikke var i strid med reglerne i den etablerede rutine; på vej til arbejde eller hjem fra arbejde; under udførelse af en borgerpligt til at beskytte lov og orden, redde menneskeliv og beskytte statsejendom.
For at fastslå årsagen til den midlertidige uarbejdsdygtighed kræves en ulykkesrapport, som udarbejdes omgående og i korrekt form af administrationen i den virksomhed, hvor ulykken indtraf. Rapporten skal angive, at ulykken indtraf under arbejdet, beskrive dens art osv. I tilfælde af gruppeulykker skal der udarbejdes rapporter for hver enkelt tilskadekommen.
Der kan ikke udarbejdes en handling, hvis ulykken skete på vej til eller fra arbejde. I disse tilfælde er det nødvendigt at have en attest fra transportforvaltningen, en rapport udarbejdet af politiet, en attest fra den virksomhed eller institution, hvor offeret arbejder, med angivelse af start- og sluttidspunktet for arbejdet på denne dato, samt en bopælsattest.
De største vanskeligheder opstår ved fastlæggelsen af arten af tabet af arbejdsevne (midlertidigt eller permanent), samt ved fastsættelsen af slutdatoen for det midlertidige tab af arbejdsevne, som er individuel for hver patient.
Det skal tages i betragtning, at perioden med midlertidig invaliditet i nogle tilfælde ikke svarer til den periode, for hvilken patienten har fået udstedt en invaliditetsattest (f.eks. i tilfælde af en skade i hjemmet osv.). For at karakterisere den gennemsnitlige invaliditetsperiode er det derfor nødvendigt at angive perioden mellem skadesøjeblikket og det øjeblik, offeret vender tilbage til arbejdet præcist.
Patienter med kæbefrakturer fortsætter med at blive behandlet ambulant efter afslutningen af den indlagte behandlingsperiode, og indtil deres invaliditetsgruppe er fastlagt, dokumenteres tabet af erhvervsevnen med en invaliditetsattest. Perioden med at være på en invaliditetsattest for patienter, der efterfølgende anerkendes som invalide, kan dog ikke identificeres med den gennemsnitlige varighed af midlertidigt tab af erhvervsevne. Denne periode, der går forud for patientens overgang til invaliditet, kaldes korrekt perioden før invaliditet.
Når man skal fastlægge perioden for den midlertidige invaliditet, er det nødvendigt at tage hensyn til ikke blot skadens art, men også patientens erhverv, arbejds- og levevilkår samt skadens type (arbejds- eller husstandsskade osv.). Arbejdsevnen genoprettes således hurtigst i tilfælde af relativt mindre sportsskader; i tilfælde af arbejds- og transportskader er perioden med den midlertidige invaliditet længere.
For at udelukke mulig forværring bør objektive forskningsmetoder som palpation, tygning, radiografi og osteometri anvendes i vid udstrækning.
Uarbejdsdygtighedsperioden for kæbebrud afhænger også af offerets professions karakteristika: for psykiatriske medarbejdere er den midlertidige uarbejdsdygtighed kortere end for personer, der udfører fysisk arbejde; de kan udskrives til arbejde 20-25 dage efter skaden og fortsætte behandlingen ambulant. Samtidig må patienter, hvis profession er forbundet med konstant spænding og bevægelse af musklerne i maxillofacialregionen (kunstnere, foredragsholdere, musikere, lærere osv.), kun vende tilbage til arbejdet efter fuld genoprettelse af kæbefunktionen.
Perioden med midlertidig uarbejdsdygtighed er særlig lang for patienter, der udfører tungt fysisk arbejde. For denne patientgruppe forlænges sygeorloven efter fjernelse af fikseringsskinner og -anordninger i yderligere 2-3 dage for at sikre fuld tilpasning til tyggeprocessen. Hvis de udskrives for tidligt til arbejde, kan der opstå komplikationer (osteomyelitis, kæbefrakturer osv.). Derudover er sådanne patienter ofte ikke i stand til at udføre den fulde mængde af basale arbejdsprocesser. For eksempel har arbejdere i kulindustrien en længere periode med midlertidig uarbejdsdygtighed end arbejdere i andre erhverv, hvilket skyldes de særlige forhold ved arbejde under jorden og arten af skader, som ofte ledsages af skader på ansigtets bløde væv.
Hos personer over 50 år øges varigheden af perioden med midlertidig invaliditet på grund af en afmatning i konsolideringen.
Konsolidering af mandibulærfrakturen hos patienter med parodontitis varer 1,5-2 måneder længere. Hos patienter uden parodontitis forekommer den i gennemsnit 3-4 måneder efter skaden. Miljøfaktorer bør også tages i betragtning ved bestemmelse af både fikseringsvarigheden og perioden med midlertidig invaliditet.
Brugen af ekstrafokale kompressionsmetoder til behandling af kæbefrakturer i kombination med generelle virkninger på kroppen og behandling af parodontitis, samt rettidige og rationelle lokale ortopædiske og kirurgiske foranstaltninger, der sigter mod at repositionere og fiksere kæbefragmenter, bidrager til at reducere perioden med midlertidig invaliditet.
Hvis spørgsmålene vedrørende undersøgelse af arbejdsevnen er relativt lette at løse i den akutte periode efter skaden, opstår der senere, når patienten udvikler visse komplikationer (forsinket konsolidering af fragmenter, kontraktur, ankylose osv.), vanskeligheder med at bestemme perioden og typen af ofrets tab af arbejdsevne. Baseret på bruddets art, dets kliniske forløb og de opståede komplikationer skal tandlægen i det mindste omtrentligt bestemme varigheden af ofrets midlertidige tab af arbejdsevne og udarbejde en korrekt arbejdsprognose, hvilket er kriteriet for at fastslå midlertidig eller permanent invaliditet.
Prognosen for arbejde kan være gunstig, ugunstig eller tvivlsom. Med en gunstig prognose for arbejde er det muligt at genoprette arbejdsevnen og føre offeret tilbage til sit tidligere eller tilsvarende arbejde. Prognosen for arbejde er ugunstig i tilfælde, hvor offeret som følge af skaden eller dens komplikationer ikke kan arbejde inden for sit speciale, og der er behov for at overføre ham til et andet job, der svarer til hans helbredstilstand, eller når offeret ikke er i stand til at udføre noget arbejde. En tvivlsom prognose for arbejde betyder, at der på tidspunktet for undersøgelsen ikke er data, der er nødvendige for at afgøre spørgsmålet om resultatet af kæbebruddet og muligheden for at genoprette arbejdsevnen. Prognosen præsenterer visse vanskeligheder i tilfælde af forsinket konsolidering af kæbebrud kompliceret af traumatisk osteomyelitis. I nogle tilfælde, ved brug af kirurgiske, fysioterapeutiske og andre behandlingsmetoder, forekommer fusion af fragmenter i den korrekte position stadig, og arbejdsevnen genoprettes, i andre tilfælde, på trods af behandlingen, dannes knogledefekter, der fører til en vedvarende forringelse af arbejdsevnen.
Det skal bemærkes, at fødselsprognosen er tæt forbundet med den kliniske prognose, afhænger af den, men ikke altid falder sammen med den. Selv med et ugunstigt klinisk udfald af kæbebrud (malunion uden bidforstyrrelse eller med tandløse kæber) kan fødselsprognosen være gunstig, da den ikke kun bestemmes af anatomiske ændringer, men også primært af graden af funktionsgendannelse, udviklingen af kompenserende anordninger, offerets erhverv samt andre faktorer.
Undersøgelse af midlertidig invaliditet i tilfælde af underkæbebrud
Den gennemsnitlige varighed af midlertidig invaliditet ved mandibulære frakturer er 43,4 dage. Tiden for genopretning af arbejdsevnen afhænger af frakturernes placering. I tilfælde af frakturer i området omkring kondylærprocessen og kæbegrenen med god placering af knoglefragmenter er varigheden af perioden med midlertidig invaliditet minimal (36,6 dage). Frakturer med en sådan lokalisering er normalt lukkede og uinficerede.
De vigtigste faktorer, der bidrager til hurtig konsolidering, er god blodforsyning til knoglen i frakturområdet og tilstedeværelsen af en muskulær skede, som gør det muligt at fjerne den intermaxillære gummitrækkraft på den 12.-14. dag. Tidlig funktionel behandling hjælper med at fremskynde konsolideringen af kæbefragmenter.
Behandling af ofre med frakturer og forskydninger af underkæbens kondylære processer giver store vanskeligheder, hvilket resulterer i, at perioden med midlertidig invaliditet for personer, der er involveret i fysisk arbejde, i gennemsnit er 60 dage.
For at vurdere graden af konsolidering af kæbefragmenter er det nyttigt at anvende EOM-01-ts ekkoosteometer med en oscillationsfrekvens på 120 ± 36 kHz. Ekkoosteometriindikatoren, når man f.eks. bruger den ekstrafokale enhed fra VA Petrenko et al. (1987) til behandling af processus condylære frakturer, normaliseres næsten først på den 90. dag. Derfor er det indlysende, at den nævnte periode på 60 dage, som tidligere er fastsat i de "Metodologiske anbefalinger", enten kan retfærdiggøres eller ændres, især inden for områder med radioisotop-, industriel og kemisk forurening af jord, vand og fødevarer.
Ved frakturer i underkæben med en tand i frakturgabet er varigheden af perioden med midlertidigt tab af arbejdsevne betydeligt længere end ved frakturer uden for tandbuen.
Ved centrale frakturer i underkæben er restitutionsperioden for arbejdsevnen næsten den samme som ved frakturer lokaliseret i dens laterale sektioner (44,2 dage).
Restitutionsperioden for enkelte underkæbefrakturer er i gennemsnit 41,2 dage, for patienter med dobbelte frakturer - 44,8 dage. Flere underkæbefrakturer er de mest alvorlige, da de næsten altid involverer betydelig forskydning af fragmenter, som kan stikke ud i mundhulen. Sådanne frakturer er åbne og modtagelige for infektion. Den gennemsnitlige periode med midlertidig invaliditet for dem er 59,6 dage.
Ved komminuterede frakturer i underkæben er perioden for genopretning af arbejdsevnen noget længere end ved lineære frakturer og er lig med 45,5 dage i gennemsnit.
Hos patienter med mandibulære frakturer kombineret med hjernerystelse øges den gennemsnitlige invaliditetsperiode til 47,4 dage. Spørgsmålet om muligheden for at udskrive sådanne patienter fra hospitalet bør afgøres i samarbejde med en neurolog.
Perioden med tab af arbejdsevne afhænger også af de metoder, der anvendes til behandling af underkæbefrakturer. Perioden for genopretning af arbejdsevnen hos patienter med underkæbefrakturer behandlet med ikke-kirurgiske metoder er i gennemsnit 43,7 dage, ved kirurgiske metoder - 41,3 dage. De minimale perioder med midlertidigt tab af arbejdsevne observeres ved behandling af underkæbefrakturer uden forskydning af fragmenter med selvhærdende plastikhætter (26,3 dage) og slyngeformet bandage ZI Urbanskaya (36,7 dage). Arbejdsevnen hos ofre, der fik brugt to-kæbede aluminiumskinner til behandling af underkæbefrakturer, blev genoprettet senere (efter 44,6 dage).
Hovedårsagerne til den forlængede periode for genopretning af arbejdsevnen er langvarig interdentale fiksering uden brug af tidlig funktionel behandling, relativ mobilitet af fragmenter, traume på tandkødets interdentale papiller ved hjælp af trådskinner, løsning af tænder osv.
 [ 18 ]
[ 18 ]
Undersøgelse af midlertidig invaliditet i tilfælde af overkæbebrud
Den gennemsnitlige varighed af perioden med midlertidig invaliditet på grund af overkæbebrud er 64,9 dage.
Den gennemsnitlige varighed af uarbejdsdygtighedsperioden afhænger af arten af skaden på overkæben: i tilfælde af en ikke-arbejdsrelateret skade er den 62,5 dage, og i tilfælde af en arbejdsskade - 68,3 dage.
Varigheden af invaliditet på grund af skade bestemmes i et vist omfang af skadens sværhedsgrad. Genopretning af arbejdsevne på grund af et brud på overkæbens alveolære processus sker i gennemsnit inden for 43,6 dage, og i tilfælde af et brud på overkæbens krop er den gennemsnitlige invaliditetsperiode 69,9 dage; ifølge Le Fort I type - 56,0 dage, ifølge Le Fort II type - 65,4 og ifølge Le Fort III type - 74,7 dage.
Ved ukomplicerede overkæbefrakturer er uarbejdsdygtighedsperioden i gennemsnit 60,1 dage, og ved komplicerede frakturer - 120-130 dage.
Et af kendetegnene ved maxillære frakturer er deres kombinerede natur på grund af den anatomiske nærhed mellem kraniets ansigts- og hjernedele. Traumatiske skader på kraniets og hjernens knogler diagnosticeres ikke altid af tandlæger, hvilket påvirker patienternes behandling negativt.
Perioderne med midlertidig invaliditet for isolerede og kombinerede frakturer i overkæben er forskellige. For et fraktur i overkæben kombineret med hjernerystelse er de således 70,8 dage, ved en kombination med et fraktur i underkæben er de gennemsnitlige invaliditetsperioder 73,3 dage, ved brud på kraniebunden - 81,0 dage, ved brud på kraniehvælvingen - 126,7 dage, ved skade på øjenhulen - 120,5 dage, ved brud på andre knogler - 89,5 dage.
Flere knoglebrud i ansigtet, kraniet og overkroppen resulterer i midlertidig invaliditet i op til 87,5 dage.
Varigheden af den midlertidige invaliditet afhænger også af behandlingsmetoderne for overkæbefrakturer. Når ortopædiske behandlingsmetoder anvendes hos patienter med overkæbefrakturer, er den gennemsnitlige varighed af den midlertidige invaliditet 59,2 dage (55,4 for ukomplicerede og 116,0 for komplicerede frakturer), og når der anvendes kirurgiske metoder, er den 76,0 dage (69,3 for ukomplicerede og 153,5 for komplicerede frakturer).
Den længere periode med midlertidig invaliditet ved kirurgiske metoder til behandling af brud skyldes, at de anvendes til de mest alvorlige skader, når ortopædiske metoder ikke er indiceret eller ineffektive.
 [ 19 ]
[ 19 ]
Registrering af midlertidig uarbejdsdygtighed
En tandlæge har ret til at udstede en sygeorlovsbevilling til en patient med kæbebrud i en periode på højst seks dage. Lægelige kontrolkommissioner (MCC) har ret til at forlænge sygeorlovsbevillingen i en længere periode (for patienter med en skade, i op til 10 dage ad gangen), men generelt højst 4 måneder fra skadesdatoen. I dette tilfælde er de personer, der bemyndiger forlængelsen af sygeorlovsbevillingen, forpligtet til personligt at undersøge patienten. I tilfælde af et langvarigt sygdomsforløb bør sådanne undersøgelser udføres mindst én gang hver 10. dag, og om nødvendigt meget oftere, især i den første periode efter skaden.
I tilfælde af tab af arbejdsevne på grund af en arbejdsskade udsteder lægen en uarbejdsdygtighedsattest, som er et dokument, der bekræfter midlertidig uarbejdsdygtighed og giver den tilskadekomne ret til at modtage sociale forsikringsydelser.
I tilfælde af tab af arbejdsevne på grund af en skade i hjemmet udsteder den medicinske institution en uarbejdsdygtighedserklæring i fem dage, og fra den sjette dag - en uarbejdsdygtighedserklæring. Hvis den tilskadekomne kontakter lægen den dag, hvor vedkommende allerede har arbejdet, udsteder lægen om nødvendigt en uarbejdsdygtighedserklæring, der er dateret på anmodningens dag, men frigiver først den tilskadekomne fra arbejdet fra den følgende dag.
Patienter med kæbebrud, der behandles på hospitalet, får udstedt en sygemelding ved udskrivelse, men i tilfælde af et længerevarende hospitalsophold kan der udstedes en uarbejdsdygtighedsattest før udskrivelse for at modtage løn.
Hvis patientens arbejdsevne genoprettes som følge af indlæggelsesbehandling, lukkes sygemeldingen. Hvis patienten forbliver uarbejdsdygtig ved udskrivelse fra hospitalet på grund af konsekvenserne af bruddet, lukkes sygemeldingen ikke på hospitalet, men der foretages en tilsvarende note på den om behovet for ambulant behandling. Efterfølgende forlænges sygemeldingen af tandlægen på den medicinske og forebyggende institution, hvor patienten fortsætter behandlingen. Det skal bemærkes, at personer, der har pådraget sig en skade på grund af beruselse eller under handlinger på grund af beruselse, og som har brug for ambulant og indlæggelsesbehandling, ikke får udstedt sygemeldinger.
Spørgsmålet om at udskrive en patient til arbejde eller henvise sig selv til VTEK med et simpelt eller kompliceret overkæbebrud afgøres afhængigt af den kliniske og arbejdsmæssige prognose. I tilfælde, hvor den kliniske og arbejdsmæssige prognose, på trods af alle terapeutiske foranstaltninger, forbliver ugunstig, og nedsættelsen af arbejdsevnen bliver vedvarende, bør patienter henvises til VTEK for at bestemme handicapgruppen, for eksempel i tilfælde af et underkæbebrud kompliceret af osteomyelitis med efterfølgende dannelse af en stor knoglevævsdefekt og i tilfælde af behov for genoprettende knogleplastikkirurgi. I sådanne tilfælde giver rettidig bestemmelse af handicapgruppen og frigivelse af patienten fra arbejde mulighed for at implementere en bred vifte af terapeutiske foranstaltninger for at genoprette offerets helbred, hvorefter han/hun kan udføre arbejde inden for sit eller ethvert andet speciale. Uarbejdsdygtighedsattesten udløber den dag, hvor VTEK-konklusionen om fastlæggelse af handicap, uanset dens årsager og gruppe, udstedes.
Rationel beskæftigelse af handicappede er af stor betydning, da realistisk arbejde bidrager til en hurtigere genoprettelse eller kompensation af nedsatte funktioner, forbedrer handicappedes generelle tilstand og øger deres materielle tryghed.
Nogle gange forværrer samtidige sygdomme, som i sig selv ikke forårsager væsentlig forringelse af arbejdsevnen, patientens tilstand og forårsager i kombination med hovedsygdommen mere udtalt forringelse af funktionerne. Derfor er det nødvendigt med ekstrem forsigtighed og en kritisk tilgang ved undersøgelse af arbejdsevnen i sådanne tilfælde for korrekt at vurdere den specifikke vægt af de nævnte ændringer i forhold til reduktion eller tab af arbejdsevne.

